Как пишется на латыни рак молочной железы
- выживание (1)
- Еда (6)
- Здоровье (14)
- Народная медицина (1)
- лекарства (1)
- Все (1)
Блюда из баклажан. Одно лучше другого Блюда из баклажан. Одно лучше другого. Три простых рецеп.
- Все (2)
Как читать диагноз, если есть подозрение на раковую опухоль является важным вопросом для пациента и его близких. В статье рассматривается, во-первых, структура онкологического диагноза, а также правила его чтения и понимания. Начнем со структуры. Онкологический диагноз состоит из нескольких компонентов:
- Характеристика патологического процесса.
- Характеристика клинико-морфологического варианта болезни.
- Локализация процесса.
- Стадия заболевания, характеризующая распространенность процесса.
- Характеристика лечебного воздействия (указывается в диагнозе после проведенного лечения).
Обязательно нужно помнить, что окончательный диагноз в онкологии ставится только после гистологического исследования ткани из новообразования (биопсия). Другими словами, только после исследования под микроскопом кусочка ткани пациента из области, где по предположению врача находится раковая опухоль.
Гистологическое исследование позволяет определить характер роста (добро- или злокачественный ) и собственно морфологию опухоли ( т.е. из какой ткани идет рост), в зависимости от морфологии и подразделяют опухоли на рак- опухоли из эпителиальной ткани, саркому- опухоли соединительной ткани и т.п.
Морфологию новообразования необходимо знать для определения правильной тактики лечения и ведения больного, для прогноза заболевания, т.к. отличные по морфологии опухоли по-разному метастазируют, прорастают и т.п. Прежде, чем перейти к примерам-пояснениям онкологических диагнозов, рассмотрим его основные составляющие.
Итак,первое, что означают латинские буквы в диагнозе? TNМ-классификация, принята для описания анатомической распространенности опухоли, она оперирует тремя основными категориями: Т (tumor) –с лат. опухоль - характеризует распространенность первичной опухоли, N (nodus) – с лат. узел - отражает состояние регионарных лимфатических узлов, М (metastasis)– указывает на наличие или отсутствие отдаленных метастазов.
Первичная опухоль (Т) в рамках клинической классификации характеризуется символами ТX, Т0, Тis, Т1, Т2, ТЗ, Т4.
ТX используется тогда, когда размеры и местное распространение опухоли оценить невозможно.
Т0 – первичная опухоль не определяется.
Тis – преинвазивная карцинома, carcinoma in situ ( рак на месте ), внутриэпителиальная форма рака, начальный этап развития злокачественной опухоли без признаков прорастания более 1 слоя.
Т1, Т2, ТЗ, Т4 – обозначения размеров, характера роста, взаимоотношения с пограничными тканями и (или) органами первичной опухоли. Критерии, по которым определяют цифровые символы категории Т, зависят от локализации первичной опухоли, а для определенных органов не только размером, но и степенью ее инвазивности (прорастания).
NX – недостаточно данных для оценки поражения регионарных лимфатических узлов.
N0 – нет клинических признаков метастазов в регионарных лимфатических узлах. Категорию 0, определенную до операции по клиническим признакам или после операции на основании визуальной оценки удаленного препарата, уточняют результатами гистологического исследования.
N1, N2, N3 отражают различную степень поражения метастазами регионарных лимфатических узлов. Критерии, определяющие цифровые символы категории, зависят от локализации первичной опухоли.
МX – недостаточно данных для определения отдаленных метастазов.
М0 – нет признаков отдаленных метастазов. Эта категория может быть уточнена и изменена, если при хирургической ревизии или в процессе патологоанатомического вскрытия выявляются отдаленные метастазы.
М1 – есть отдаленные метастазы. В зависимости от локализации метастазов категория М1 может быть дополнена символами, уточняющими мишень метастазирования: РUL. – легкие, ОSS – кости, НЕР – печень, ВRА – головной мозг, LYМ – лимфатические узлы, МАR – костный мозг, РLЕ – плевра, РER – брюшина, SKI – кожа, ОТН – другие органы.
Второе, что означает стадия в диагнозе? Различают 4 стадии течения онкологического процесса:
1 стадия – онкологический процесс поражает один слой органа, например, слизистую оболочку. Эту стадию еще называют – "cancer in situ" или "рак на месте". В этой стадии поражение региональных лимфоузлов отсутствует. Метастазов нет.
2 стадия – онкологический процесс поражает 2 и более слоев органа. Поражение региональных лимфоузлов отсутствует, отдаленных метастазов нет.
3 стадия – опухоль прорастает все стенки органа, региональные лимфоузлы поражены, отдаленные метастазы отсутствуют.
4 стадия – опухоль больших размеров, поражает весь орган, имеется поражение региональных и отдаленных лимфоузлов и метастазы в другие органы. (При некоторых патологических процессах выделяют всего 3 стадии, некоторые стадии могут разбиваться на подстадии, это зависит от принятой для данного органа классификацией онкологического процесса).
Третье, что означает клиническая группа в диагнозе? Клиническая группа (в онкологии) — классификационная единица диспансерного учёта населения по отношению к онкологическим заболеваниям.
1 клиническая группа — лица с предраковыми заболеваниями, фактически здоровые:
1а — больные с заболеванием, подозрительным на злокачественное новообразование (по мере установления окончательного диагноза снимаются с учёта или переводятся в другие группы);
1б — больные с предопухолевыми заболеваниями;
2 клиническая группа — лица с доказанными злокачественными опухолями, которые подлежат радикальному лечению;
3 клиническая группа — лица с доказанными злокачественными опухолями, которые окончили радикальное лечение и находятся в ремиссии.
4 клиническая группа — лица с доказанными злокачественными опухолями, которые по тем или иным причинам не подлежат радикальному лечению, но подлежат паллиативному (симптоматическому) лечению.
Клиническая группа в обязательном порядке указывается в диагнозе больного. В динамике один и тот же больной в зависимости от степени прогрессирования процесса и проведенного лечения может переходить из одной клинической группы в другую. Клиническая группа никоим образом не соответствует стадии заболевания.
Итак, теперь мы можем с уверенностью сказать, что структурность диагноза, принятая в онкологии позволяет достаточно точно понять ситуацию. Для того, чтобы разобраться более наглядно в этом, рассмотрим следующие примеры:
1) Поставлен диагноз рак груди. Как этот диагноз будет выглядеть в медицинской документации?
DS: Рак правой молочной железы T4N2M0 III стадия.2 кл. группа.
-Т4- говорит нам о том, что это опухоль больших размеров с прорастанием в близлежащие органы;
-N2- говорит о том, что имеются метастазы во внутренние лимфатические узлы молочной железы на стороне поражения, фиксированные друг с другом;
-М0- говорит о том, что на данный момент нет признаков отдаленных метастазов.
-III стадия- говорит нам о том, что опухоль прорастает все стенки органа, региональные лимфоузлы поражены, отдаленные метастазы отсутствуют;
-2 кл. группа- говорит нам о том, что злокачественность новообразования доказана гистологически (100 % ) и опухоль подлежит радикальному ( т.е. полному) удалению хирургическим путем.
2) Поставлен диагноз рак левой почки с метастазами в легкие. Как этот диагноз будет выглядеть в медицинской документации?
DS: Рак левой почки Т3сN2M1 (РUL) III стадия. 4кл. группа. Т3с- обусловлено значительными размерами опухоли, опухоль распространяется на нижнюю полую вену выше диафрагмы или прорастает в ее стенку;
N2- метастазы более чем в одном регионарном лимфоузле;
M1 (РUL) – есть отдаленные метастазы в легких.
III стадия- опухоль проникает в лимфоузлы или переходит на почечную вену или нижнюю полую вену ;
4 клиническая группа - доказанная злокачественная опухоль, которая по тем или иным причинам не подлежит радикальному лечению, но подлежит паллиативному (симптоматическому) лечению.
3) Поставлен диагноз рак правого яичника с метастазами в брюшину. Как будет выглядеть диагноз в медицинской документации?
DS: Рак правого яичника T3N2M1 (РER) IIIA стадия 4кл. группа
- T3- Опухоль присутствует в одном или обоих яичниках, и раковые клетки присутствуют вне области таза.
- N2- метастазы более чем в одном регионарном лимфоузле;
- М1 (РER)- отдаленные метастазы в брюшину;
- IIIA стадия- распространение в пределах малого таза, с обсеменением брюшины( много мелких метастазов рассеиваются по брюшине) ;
- 4 клиническая группа - доказанная злокачественная опухоль, которая по тем или иным причинам не подлежит радикальному лечению, но подлежит паллиативному (симптоматическому) лечению.
4) Поставлен диагноз саркома левой голени. Как будет выглядеть диагноз в медицинской документации?
DS: Остеогенная саркома нижней трети левой малоберцовой кости Т2 Nx М0 IIВ стадия 2 кл.группа.
- Т2 - Очаг распространяется за пределы естественного барьера;
- Nx , М0- нет метастазов ;
- IIВ стадия- Низкодифференцированная ( очень злокачественная) опухоль. Очаг распространяется за пределы естественного барьера. Отсутствие метастазов;
- 2 кл.группа- лица с доказанная злокачественность опухоли, которая подлежат радикальному ( полное удаление опухоли хирургическим путем) лечению.
5) Поставлен диагноз рак правого легкого с метастазами в головной мозг. Как будет выглядеть диагноз в медицинской документации?
DS: Бронхоальвеолярная аденокарцинома правого легкого T3N2M1 (ВRА) III стадия. 4кл. группа
- T3- опухоль любого размера, переходящая на грудную стенку, диафрагму, медиастинальную плевру(внутренний лист плевры, который прилежит к легким), перикард( наружная оболочка сердца); опухоль, не доходящая до карины ( это небольшой выступ в месте деления трахеи на 2 главных бронха) менее чем на 2 см, но без вовлечения карины, или опухоль с сопутствующим ателектазом (спадением) или обструктивной пневмонией(закупорка) всего лёгкого;
- N2- имеется поражение лимфатических узлов средостения на стороне поражения или бифуркационных лимфатических узлов
( бифуркация-это место деления трахеи на 2 главных бронха);
- M1 (ВRА)- имеются отдаленные метастазы в головной мозг.
- III стадия - опухоль больше 6 см с переходом на соседнюю долю лёгкого или прорастанием соседнего бронха или главного бронха. Метастазы обнаруживаются в бифуркационных, трахеобронхиальных, паратрахеальных лимфатических узлах;
- 4кл. группа- доказанная злокачественная опухоль, которая по тем или иным причинам не подлежит радикальному лечению, но подлежит паллиативному (симптоматическому) лечению.
Заболеваемость раком молочной железы значительно увеличилась за последние 10 лет: заболевание возникает у 1 из 9 женщин. Наиболее частая локализация - верхненаружный квадрант. Генетические аспекты - Лишь в 20% случаев имеется соответствующий семейный анамнез; тип наследования аутосомно-доминантный (по материнской линии) - Выявлены семьи, имеющие гены предрасположенности к развитию рака молочной железы - BRCA1 (113705, 17q21, R) и BRCA2. В этих семьях отмечают многочисленные случаи заболевания раком молочной железы у родственников 1-й и 2-й степени родства и раком яичников. Примерно у 1 из 400 женщин в США имеется мутация гена BRCA1. При наличии гена BRCA1 рак молочной железы развивается в 85% случаев. Мужчины - носители мутантного гена BRCA2 - подвержены высокому риску развития рака молочной железы - Рак молочной железы, яичника и эндометрия также развивается при мутациях гена Е-кадгерина (192090, 16q22.1, СОЯ/, UVO, R), белка межклеточных взаимодействий - Рак молочной железы может быть компонентом синдрома семейного рака - см. также Опухоли, предрасположенность генетическая (nl), Синдром Линча (nl), Приложение 2. Наследственные болезни; картированные фенотипы, Факторы риска - Наличие семейного рака молочной железы (особенно рака в пременопаузе у прямых родственников) - Раннее менархе - Позднее наступление менопаузы - Поздние первые роды (после 30 лет) и нерожавшие женщины - Фиброкистоз и участки атипической гиперплазии в молочной железе - Инвазивный или неинвазивный рак молочной железы (внутрипротоковый или дольковый рак in situ) в анамнезе - Мутации генов BRCA-1, BRCA-2 и BRCA-3 - Рак молочной железы, яичника и эндометрия также развивается при мутациях гена Е-кадгерина, одного из группы белков межклеточного взаимодействия (192090, 16q22.1, CDH1, UVO, R). Патологическая анатомия. Раки молочной железы - преимущественно аденокарциномы; различают протоковый и дольковый раки, представленные инфильтрирующими и неинфильтративными формами. Формы опухолей молочной железы - Папиллярный рак (1% всех случаев рака молочной железы) - внутрипротоковое неинвазивное новообразование низкой степени злокачественности - Медуллярный рак (5-10%) - чаще большая объёмная опухоль со слабой способностью к инвазивному росту, окружённая лимфоцитарным валом. Прогноз (по сравнению с инфильтрирующим протоковым раком) более благоприятный - Воспалительный рак (маститоподобный, 5-10%) распространяется по лимфатическим сосудам кожи, что сопровождается её покраснением, уплотнением и рожеподобным воспалением, повышением температуры тела - Инфильтрирующий протоковый скиррозный рак (70%) характеризует образование гнёзд и тяжей опухолевых клеток, окружённых плотной коллагеновой стромой - Болезнь Педжета (рак соска и ареолы молочной железы) - разновидность рака молочной железы; характерно экземоподобное поражение соска. В глубоких слоях эпидермиса выявляют происходящие из эпителия апокриновых желез крупные клетки со светлой цитоплазмой. Существенное значение имеет цитологическое исследование мазка, взятого с изъязвлённой поверхности - Состояние эстрогеновых рецепторов (ЭРц). Раки молочной железы классифицируют по наличию или отсутствию ЭРц. Состояние ЭРц может целиком изменить течение болезни - ЭРц-позитивные опухоли чаще отмечают в постменопаузе. Около 60-70% первичных раков молочной железы характеризует наличие ЭРц - ЭРц-негативные опухоли чаще наблюдают у больных в пременопаузе. У одной трети больных с ЭРц-негативными первичными раками молочной железы в последующем регистрируют развитие рецидивных ЭРц-позитивных опухолей. Клинические стадии основаны на классификации TNM (см. также Опухоль, стадии) - Стадия I: опухоль менее 2 см в диаметре, нет вовлечения лимфатических узлов и отдалённых метастазов. 5-летняя выживаемость - 85% - Стадия II: опухоль 2-5 см в диаметре; пальпируют подвижные подмышечные лимфатические узлы; отсутствие отдалённых метастазов. 5-летняя выживаемость - 66% - Стадия III: опухоль более 5 см в диаметре; возможно локальное прорастание; пальпируют лимфатические узлы за пределами подмышечной области; отсутствие отдалённых метастазов. 5-летняя выживаемость - 41% - Стадия IV характеризуется отдалёнными метастазами. 5-летняя выживаемость - 10% - Степень излеченности определяют только по прошествии 10 лет после проведённого лечения Диагностика - Симптомы - Пальпируемое образование, единичное или множественное, плотное, иногда с втяжением кожи в виде лимонной корочки - Боли в области молочной железы - Увеличенные плотные подмышечные лимфатические узлы - Среди пациенток с увеличением подмышечных лимфатических узлов у 1/3-1/2 находят рак молочной железы. Исключают болезнь Хдджкена, рак лёгкого, яичников, поджелудочной железы и плоскоклеточную карциному кожи - Показана слепая мастэктомия (удаление молочной железы без предварительного цитологического исследования). - Ранняя диагностика. Обычное самообследование молочной железы и маммография обеспечивают раннее обнаружение раковых опухолей. Самостоятельный осмотр рекомендуют выполнять ежемесячно по окончании менструации - Самообследование молочной железы. Все женщины должны владеть техникой самообследования молочной железы. Обследование необходимо выполнять ежемесячно после менструаций, когда набухание железы меньше препятствуют обнаружению опухоли - Маммография. Всем женщинам в возрасте от 35 до 40 лет рекомендовано проведение маммографии - При наличии факторов риска женщинам 40-50 лет рекомендована маммография ежегодно или 1 раз в 2 года, а в возрасте старше 50 лет - ежегодно - Женщинам, относящимся к группам риска, рекомендована ежегодная маммография начиная с максимально раннего возраста. - УЗИ проводят для определения солидного или кистозного характера образования (пальпируемого или непальпируемого). - Аспирационная биопсия с последующим цитологическим исследованием аспирата подтверждает диагноз. - Эксцизионная биопсия - метод выбора в диагностике заболеваний молочной железы. Проведение биопсии не всегда возможно при глубоко расположенных образованиях - В биоптате определяют эстрогенные и прогестероновые рецепторы. Рецепторпозитивные опухоли чаще поддаются гормональной терапии и имеют лучший прогноз - Цитометрия в протоке проводится для определения диплоидности (ДНК-индекс равен 1,00) или анэуплоидности (ДНК-индекс не равен 1,00) и фракции клеток в S-фазе митоза. Анэуплоидные опухоли с высокой фракцией S-фазы имеют худший прогноз. Лечение: карцином молочной железы - комбинированное (хирургическое, химио-, лучевая и гормональная терапия). Предоперационная подготовка. - Критерии неоперабельности по Хаагенсену - Обширный отёк молочной железы - Наличие узлов-сателлитов - Воспалительная карцинома лимфатических сосудов и лимфатических узлов молочной железы; связок, поддерживающих молочную железу - Метастазы в надключичные лимфатические узлы - Отёк верхней конечности - Отдалённые метастазы. - Инструментальное исследование наличия отдалённых метастазов - Сканирование костей - Печёночные функциональные тесты - Рентгенография грудной клетки - КТ грудной клетки выполняют для обследования надключичной области и средостения - Радиоизотопное или КТ-сканирование мозга показано при наличии неврологической симптоматики - КТ брюшной полости проводят для исключения поражения надпочечников, яичников, печени. - Беременность на момент установления диагноза карциномы не является противопоказанием к мастэктомии. Химиотерапия не показана. В некоторых случаях прибегают к лучевой терапии и сохранению молочной железы. Вопрос о сохранении беременности решают вместе с женщиной. Хирургическое лечение - Оптимальный хирургический подход определяют следующие факторы - стадия болезни - размер опухоли - локализации опухоли в молочной железе - размер и форма молочной железы - число опухолевых очагов в молочной железе - имеющиеся в распоряжении технические возможности для лучевой терапии и хирургического вмешательства - желание больной сохранить молочную железу. - В большинстве случаев применяют модифицированную радикальную мастэктомию. Операции с сохранением молочной железы (например, тилэктомия) позволяют правильно оценить распространённость опухолевого процесса и улучшают косметический результат; однако возможность сохранения железы имеется не у всех больных. - Противопоказания для органосохраняющих операций на молочной железе - Крупная опухоль в маленькой молочной железе (повышается вероятность негативного косметического результата) - Расположение первичных опухолей вблизи соска - Более одной опухоли в молочной железе - Противопоказания к лучевой терапии - Запущенность заболевания (например, стадия II и более) - Большая зона внутрипротокового поражения или наличие микрокальцификатов. - Операция может быть радикальной или паллиативной - Удаление всей поражённой молочной железы необходимо по причине многофокусности заболевания. Примерно у 30-35% пациенток находят предраковые или раковые поражения в участках, соседних с поражённым первичной опухолью - Удаление подмышечных лимфатических узлов необходимо для определения поражения узлов и стадии заболевания. - Виды операций - Лампэктомия (секторальная резекция), лимфаденэктомия подмышечных лимфатических узлов (1-го и 2-го уровня) и послеоперационное облучение применяют при небольших первичных опухолях (менее 4 см) и при интрадуктальных карциномах - Простая мастэктомия (операция Мадена) включает удаление молочной железы с околососковым пространством совместно с удалением лимфатических узлов 1-го уровня - Модифицированная радикальная мастэктомия (операция Пэйти). Удаляют кожу вокруг железы, молочную железу, малую грудную мышцу и жировую клетчатку с лимфатическими узлами подмышечной, подключичной и подлопаточной областей - Уровень выживаемости и частота рецидивов при этой операции сравнимы с такими же при радикальной мастэктомии (операция Холстеда) - Косметический дефект меньший, чем после мастэктомии по Хдлстеду. Реконструктивная операция - субпекторальное протезирование - Радикальная мастэктомия Холстеда. Вместе со всеми тканями, указанными выше, удаляют и большую грудную мышцу - Длинный грудной нерв сохраняют во избежание денервации передней зубчатой мышцы и развития симптома крыловидной лопатки - Операция Холстеда приводит к выраженной деформации грудной клетки. Эффективна в предотвращении рецидивов заболевания - Обширная радикальная мастэктомия включает удаление лимфатических узлов средостения. Операция показана при больших или медиально расположенных опухолях с наличием внутригрудных (парастернальных) метастазов. Высокий риск интраоперационной летальности - Операции по реконструкции молочной железы выполняют одновременно с мастэктомией либо вторым этапом после полного заживления первичной операционной раны. Лучевая терапия - Предоперационная. Больные раком молочной железы после установления диагноза получают курс предоперационной лучевой терапии на молочную железу и зоны регионарного метастазирования. - Послеоперационная. Больные, перенёсшие удаление опухоли и подмышечных лимфатических узлов и не прошедшие курс предоперационной лучевой терапии, должны получать заключительную лучевую терапию на область молочной железы и лимфатических узлов (при обнаружении в них метастазов). - Облигатная послеоперационная. Больные раком молочной железы должны получать послеоперационное облучение при наличии любого из нижеперечисленных факторов риска - Размер первичной опухоли более 5 см - Метастазирование более чем в 4 подмышечных лимфатических узла - Опухоль достигает резекционной линии, проникает в грудную фасцию и/или мышцу либо распространяется из лимфатических узлов в подмышечную жировую клетчатку. - Больные с высоким риском отдалённого метастазирования могут получать лучевую терапию до завершения адъювантной химиотерапии либо её можно проводить совместно с облучением. Послеоперационное облучение подмышечной впадины повышает риск отёка верхней конечности. Адъювантная химиотерапия замедляет или предупреждает рецидив, улучшает выживаемость больных с метастазами в подмышечные лимфатические узлы, а также у части больных без подмышечных метастазов. - Комбинированная химиотерапия предпочтительнее монотерапии, особенно при метастазирующем раке молочной железы. Приём препаратов шестью курсами либо в течение 6 мес - оптимальный по эффективности и по длительности метод лечения. - Препараты выбора (при отсутствии значительных токсических реакций следует назначать в максимальных дозах - Сочетание циклофосфамида (циклофосфан), метотрексата и фторурацила - При высокой степени риска развития рецидивов или метастазов возможно назначение сочетания цик-лофосфана, доксорубицина гидрохлорида и фторурацила - Альтернативные препараты при метастазирующем раке: сочетание доксорубицина, тиофосфамида и винбластина; таксол (паклитаксел). Адъювантная гормональная терапия - Гормональное лечение Позитивный ответ на гормональную терапию вероятен при следующих условиях: длительный период без метастазирования ( > 5 лет), пожилой возраст, наличие метастазов в костях, регионарные метастазы и минимальные метастазы в лёгких, гистологически подтверждённая злокачественность I и II степени, длительная ремиссия в результате предшествующей гормонотерапии. - Гормональные препараты, применяемые при метастазирующем раке молочной железы - Больные в пременопаузе -тамоксифен, антагонисты люлиберина (например, леупролид ацетат), аминоглютетимид и гидрокортизон - Больные в постменопаузе - тамоксифен, мегестрол ацетат, аминоглютетимид, высокие дозы эстрогенов (диэтилстильбэстрол), антагонисты люлиберина - Эффективность тамоксифена более выражена у больных с ЭРц-позитивными опухолями и низка при ЭРц-негативных опухолях - Гормональное лечение метастазирующего рака молочной железы - Показания: подкожные метастазы, вовлечение в процесс лимфатических узлов, наличие плеврального выпота, метастазы в кости и нелимфогенные лёгочные метастазы. При метастазах в печень, лимфогенных метастазах в лёгкие, перикард и других опасных для жизни метастазах показана химиотерапия - Больные с ЭРц-позитивными первичными опухолями положительно реагируют на гормональное лечение по меньшей мере в 30% случаев. Наличие в опухоли одновременно эстрогеновых и прогестероновых рецепторов повышает лечебный эффект до 75% - Больные с неизвестным статусом гормональных рецепторов в опухолях могут реагировать на лечение гормонами при хорошо дифференцированных опухолях или при наличии интервала 1-2 года между появлением первичной опухоли молочной железы и развитием метастазов. Особенности лечебных рекомендаций - Наилучший прогноз - при внутрипротоковом раке молочной железы, т.к. эта опухоль неинвазивная (располагается только в протоках) - Возможно проведение полной мастэктомии либо тилэктомии с последующим облучением, хотя подобный подход связан с увеличением риска развития вторичных опухолей молочной железы - Предметом дискуссии остаётся целесообразность удаления подмышечных лимфатических узлов; большинство экспертов считают процедуру необязательной. - Дольковый рак от situ. Больных с подобной неинвазивной формой рака отличает очень высокий риск развития инвазивного рака в обеих молочных железах. Лечение: двусторонняя мастэктомия или тщательное наблюдение и контроль за течением заболевания. - I и II стадии рака. Можно проводить модифицированную радикальную мастэктомию либо лампэктомию с сохранением железы, подмышечную лимфаденэктомию и послеоперационную лучевую терапию. - III стадия рака молочной железы. Выбор лечения определяет возможность резекции опухоли - При операбельных опухолях необходимо проведение расширенной мастэктомии и лучевой терапии. Также можно проводить предоперационную и послеоперационную адъювантную химиотерапию - При неоперабельных опухолях III стадии высока степень вероятности возникновения местных рецидивов и отдалённых метастазов; прогноз неблагоприятный - Необходимо комбинированное лечение (хирургическое вмешательство, облучение, химиотерапия) - В большинстве случаев активную комбинированную химиотерапию начинают сразу после биопсии для уменьшения опухолевой массы, облегчения местного лечения и разрушения отдалённых микрометастазов.

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
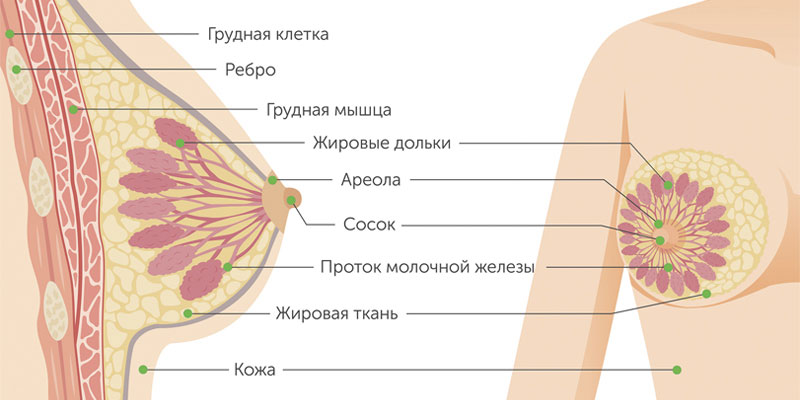
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук
Читайте также:

