Как называется раковое отделение
Рассказывает Евгений Тарабрин – торакальный хирург, онколог,
главный внештатный специалист торакальный хирург г. Москвы, к.м.н.

Грудь как анатомическая область включает в себя ряд структур и органов:
- Грудная стенка, включающая ребра и мягкие ткани, мышцы, подкожную клетчатку, кожу. Здесь мы лечим различные опухоли, деформации грудной стенки, переломы, травмы ребер. Некоторые заболевания мы лечим совместно с травматологами.
- Плевра - это то, что выстилает грудную стенку изнутри. Самые распространенные заболевания в этой области – это гидроторакс (скопление жидкости в плевральных полостях) и пневмоторакс (развивается при попадании воздуха в плевральную полость).
- Легкие. Здесь есть две большие группы заболеваний - онкологические и не онкологические. Это опухоли, единичные метастазы в легких, кисты легкого, абсцессы, буллы. Также выполняются операции при дыхательной недостаточности, вызванной тяжелым течением эмфиземы легких. Хирургическая редукция объема легкого позволяет уменьшить одышку, повысить переносимость физических нагрузок.
- Трахея – трубчатый орган, который служит для проведения воздуха из верхних дыхательных путей (ротовая полость, гортань) в нижние (бронхи и легкие). Заболевания трахеи могут быть онкологическими и не онкологическими. Часто встречается стеноз трахеи вследствие ранее перенесенных реанимационных мероприятий, связанных с искусственной вентиляцией легких. Возможны различные повреждения трахеи, которые могут потребовать хирургического лечения.
- Пищевод – орган, который находится в средостении. Служит для прохождения пищи из ротовой полости в желудок, он тоже может поражаться опухолями или неопухолевыми процессами. Хирургическое лечение при опухолях может быть радикальным – удаление пищевода с последующей пластикой. При далеко зашедших процессах возможны паллиативные вмешательства с целью восстановления проходимости пищи. Например, установка стента пищевода. Нередко в средостении могут располагаться врожденные аномалии, такие как кисты.
- Диафрагма находится между грудной и брюшной полостью. Это мышечная перегородка, которая принимает участие в акте дыхания. При релаксации и диафрагмальных грыжах производятся пластические операции по восстановлению диафрагмы и ее физиологической функции.
- Вилочковая железа располагается в переднем средостении, но по достижении взрослого возраста, как правило, атрофируется. В ней могут возникать опухоли – тимомы, являющиеся абсолютным показанием к операции.
Диагностика заболеваний груди
Основные методы, используемые в данной области - рентгенологические и эндоскопические.
- компьютерная томография
- позитронно-эмиссионная томография, совмещенная с компьютерной томографией
- фибробронхоскопия (оценка состояния дыхательных путей)
- фиброэзофагогастроскопия (оценка состояния пищевода)
Помимо этого, в ряде случаев мы проводим ультразвуковые и функциональные исследования.
Методы торакальной хирургии
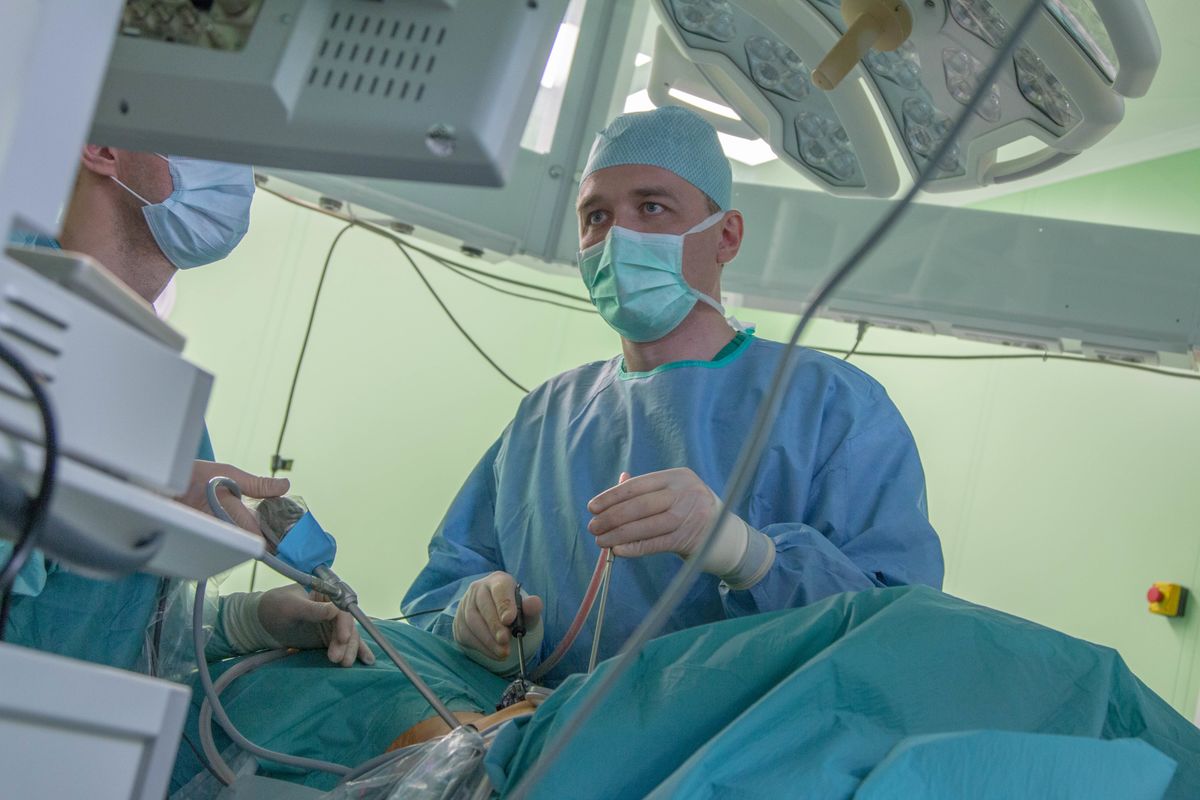
Когда нужна консультация торакального хирурга?
К торакальному хирургу могут направить врачи-рентгенологи, врачи общей практики и другие специалисты при подозрении на заболевания органов грудной клетки, которые требуют хирургического вмешательства. Это синдром скопления жидкости в плевральной полости, пневмоторакс, объемные образования в легких или средостении, дисфагия (нарушение глотания) и др.
Люди, страдающие онкологическими заболеваниями IV стадии, нуждаются в особом уходе, сочетающем в себе медицинскую, психологическую и социальную помощь. Нередко после того, как лечение по тем или иным причинам оказывается безрезультатным, человек остается один на один со своей проблемой. Родственники такого больного тоже часто не знают, как повысить качество его жизни, как помочь ему справиться со страхами и облегчить боль. Профессиональная паллиативная помощь онкологическим больным оказывает позитивное влияние на разные аспекты жизни самого пациента и его близких.
В чем особенности оказания паллиативной помощи в онкологии
По определению Всемирной организации здравоохранения (ВОЗ) паллиативная помощь — это подход, имеющий своей целью улучшение качества жизни пациента и членов его семьи, оказавшихся перед лицом заболевания, угрожающего жизни. Цель достигается путем облегчения и предупреждения страданий, что подразумевает раннее выявление, оценку и купирование боли и других тягостных симптомов, а также оказание психологической, социальной и духовной помощи.
Таким образом, паллиативная помощь складывается из двух компонентов. Первый — облегчение страданий больного на протяжении всего периода болезни (наряду с радикальным лечением); второй — медицинская помощь в последние месяцы, дни и часы жизни.
Задачей паллиативной помощи является обеспечение лучшего, насколько это возможно, качества жизни пациента. Смерть в этом случае рассматривается как естественный процесс. Паллиативная медицина не имеет намерений отсрочить или приблизить ее наступление.
Паллиативная помощь должна быть оказана всем без исключения больным с неблагоприятным прогнозом для жизни. По данным статистики, в Европе ежегодно от онкологических заболеваний умирает 1,6 млн человек. В паллиативной помощи одновременно нуждаются 320 тысяч больных. В России количество смертей по причине онкологических заболеваний стоит на втором месте после заболеваний сердечно-сосудистой системы. В среднем за год от рака умирает 295 тысяч человек.
Эффективная паллиативная помощь в нашей стране может быть организована в тесном взаимодействии специализированных медицинских учреждений с представителями альтернативных или волонтерских организаций.
Как мы уже говорили, сущность паллиативной помощи — не в лечении основного заболевания, а в снятии симптомов, ухудшающих качество жизни больного. Такой подход, кроме медицинского аспекта, включает в себя психологическую, социальную, культурную и при необходимости, духовную помощь. Принципы и стандарты оказания паллиативной помощи изложены в так называемой Белой книге, разработанной Европейской ассоциацией паллиативной помощи.
- Автономия и достоинство пациента. Каждый больной должен иметь право выбора, как и где получать помощь. Паллиативный уход может осуществляться только с согласия больного или его близких (в случае неспособности пациента самостоятельно принять решение). В процессе оказания паллиативной медицинской помощи к больному необходимо относиться с уважением и чуткостью, принимая во внимание его личные и религиозные ценности.
- Постоянное взаимодействие с пациентом и его родственниками в процессе планирования и осуществления помощи. Следует избегать неожиданных изменений в ходе лечения без согласования с больным или его близкими.
- Непрерывность оказания помощи. Она заключается в постоянном мониторинге состояния пациента, назначении необходимых медикаментов и уходе с первого дня обращения и до последнего.
- Общение. Доказано, что доброжелательное общение увеличивает эффективность паллиативного лечения. Тяжелобольной человек нередко замыкается в себе, уходит от контактов. Специалисты по паллиативной помощи обязаны владеть навыками общения в сложной ситуации. С одной стороны, необходимо максимально честно донести до пациента информацию о его состоянии и перспективах, с другой стороны, с уважением отнестись к его надеждам на благоприятный исход.
- Мультипрофессиональный и междисциплинарный подход. Для достижения наибольшего эффекта в оказании паллиативной помощи онкологическим больным приглашаются врачи различных специальностей, психологи, социальные работники, волонтеры и служители церкви.
- Поддержка членов семьи больного.> Это один из важных компонентов паллиативной помощи. На протяжении всего периода болезни родственникам оказывается помощь в подготовке к утрате и при необходимости продолжение поддержки после смерти члена семьи.
На заметку!
Белая книга — официальное сообщение в письменном виде, содержащее документацию или информацию о принятии решения. Белая книга Европейской ассоциации паллиативной помощи — основной документ, на положениях которого основана паллиативная медицина многих стран.
Паллиативная помощь включает в себя три подхода, каждый из которых имеет значение для достижения максимального эффекта.
Купирование боли и симптоматическая терапия
Симптоматическая терапия направлена на борьбу с болями и другими соматическими проявлениями. Имеет своей целью обеспечение максимально удовлетворительного качества жизни при минимальном благоприятном прогнозе.
Обычно боль возникает уже на последней стадии заболевания, утрачивая физиологическую защитную функцию и становясь крайне отягощающим жизнь фактором. В ряде случаев она связана непосредственно с опухолью, может быть постоянной или появляться периодически. Для эффективного купирования боли необходимо правильно оценить ее характер, разработать терапевтическую тактику и обеспечить постоянный уход. Наиболее доступным и простым в купировании боли способом является фармакотерапия. При получении необходимого препарата в правильной дозировке и через определенные промежутки времени этот метод эффективен в 80% случаев.
Психологическая поддержка
Онкологический больной постоянно находится в стрессовой ситуации. Тяжелое заболевание, изменение привычных условий жизни, госпитализация, сложные операции и лечение, потеря трудоспособности и инвалидность, угроза смерти не могут не действовать отрицательно на психологическое состояние человека. Больной не способен адаптироваться к новым условиям существования, он постоянно испытывает чувство страха, обреченности, что неблагоприятно влияет на общее состояние. Родственники больного чаще всего тоже находятся под воздействием стресса и неспособны оказать ему психологическую поддержку.
При оказании паллиативной помощи с больным и его родственниками работают профессиональные психологи. Также в работе могут участвовать и волонтеры, восполняя пациенту недостаток общения. Если пациент нуждается в духовной поддержке, его посещает священнослужитель. По желанию больного могут быть проведены религиозные обряды.
Социальная поддержка
Психологические проблемы могут усугубляться и социальными трудностями, связанными с расходами на лечение и уход. У 80% онкологических больных в тяжелой стадии имеются материальные проблемы, 40% нуждаются в улучшении жилищных условий. При этом две трети пациентов не имеют информации о доступной социальной помощи.
При организации паллиативной помощи обязательно нужно оказывать и социальную поддержку больному и членам его семьи. В функции специалиста по социальной работе при этом рекомендуется включать:
- диагностику социальных проблем больного;
- разработку совместно с врачами индивидуального плана социальной реабилитации;
- проведение мероприятий по соцзащите, поддержке, бытовому устройству;
- информирование больного о правах и льготах и помощь в их получении;
- организацию и проведение медико-социальной экспертизы.
Существует несколько форм оказания паллиативной помощи больным с онкологическими заболеваниями.
Хосписная помощь
Основной целью хосписной помощи является постоянная забота о пациенте как о личности. Хоспис помогает в решении всех проблем больного — начиная от снятия болевого синдрома до предоставления места для проживания и обеспечения других физических, эмоциональных, духовных и социальных потребностей человека в последние дни жизни. Сотрудники хосписа и волонтеры работают совместно, направляя все усилия на обеспечение больному максимально комфортных условий.
Хосписы оказывают не только стационарную, но и амбулаторную паллиативную помощь. Стационар в хосписе может быть как дневным, так и круглосуточным. Большинство хосписов располагает выездной патронажной службой.
Больной попадает в хоспис по направлению лечащего врача-онколога. Для такого направления существуют определенные основания:
- наличие онкологического заболевания на тяжелой стадии, подтвержденное медицинскими документами;
- наличие болевого синдрома, устранить который в домашних условиях невозможно;
- наличие социально-психологических показаний, таких как глубокая депрессия, невозможность ухода со стороны родственников, конфликты в семье.
Помощь в конце жизни
Под помощью в конце жизни может пониматься как паллиативный уход в последние двое или трое суток перед смертью, так и помощь пациентам, умирающим в неспециализированных клиниках.
В некоторых странах в это понятие также входит последняя медицинская помощь больным, не нуждающимся в паллиативном уходе.
Терминальная помощь
Помощь выходного дня
Целью организации такой помощи служит предоставление родственникам, ухаживающим за больным, кратковременного отдыха. Такой вид паллиативного ухода осуществляется в дневных стационарах, специальных отделениях или с участием выездных патронажных служб при хосписах.
Организация оказания паллиативной помощи может осуществляться одним из трех способов.
Стационарная форма
Амбулаторная форма
Согласно пункту 19 Порядка паллиативная медицинская помощь может оказываться амбулаторно.
Амбулаторной формой учреждений, оказывающих паллиативную помощь, являются кабинеты противоболевой терапии. Медицинский персонал такого кабинета ведет прием больных, оказывает необходимую консультативную помощь и проводит лечение в дневном стационаре. При отсутствии дневного стационара за противоболевым кабинетом закрепляют койки онкологического профиля в непрофильных больницах.
Обратите внимание!
Специалисты кабинета противоболевой терапии также оказывают психологическую и моральную поддержку больному и его родственникам.
Паллиативная медпомощь в домашних условиях
Если кабинет противоболевой терапии имеет собственный транспорт, то врачи могут оказывать необходимую помощь на дому. Из-за недостаточного количества специализированных отделений и хосписов многие больные после прекращения противоопухолевого лечения выписываются домой. Поэтому организация паллиативной помощи на дому — одно из важных направлений работы кабинетов противоболевой терапии и бригад патронажной помощи. Основой паллиативного ухода на дому является постоянный профессиональный надзор за пациентом. Фактически он предполагает преемственность лечения в стационаре, включающего противоболевую терапию, поддерживающий уход, психологическую и социальную помощь в полном объеме. Нередко в работе патронажных бригад принимают участие волонтеры, прошедшие специальное обучение.
Паллиативная помощь может быть оказана как в специализированных, так и в неспециализированных медицинских учреждениях. Поскольку количество узкопрофильных клиник еще слишком невелико, их обязанности вынуждены выполнять обычные больницы.
Неспециализированные учреждения паллиативной помощи
К ним относятся:
- районные службы сестринского ухода;
- врачи общей практики;
- амбулаторные службы сестринского ухода;
- отделения больниц общего профиля;
- дома для престарелых.
Персонал в этих учреждениях не всегда имеет специализированную подготовку, поэтому клиники должны иметь возможность консультации со специалистами по мере необходимости. Работа служб в неспециализированных учреждениях должна быть налажена таким образом, чтобы неизлечимо больной пациент мог получить необходимую помощь вне очереди и максимально быстро.
Специализированные учреждения и центры
В перечень специализированных учреждений входят:
- стационарные отделения паллиативной помощи;
- стационарные хосписы;
- команды паллиативной помощи в больницах;
- патронажные бригады паллиативной помощи на дому;
- дневные хосписы;
- стационары на дому;
- амбулаторные клиники.
Оказание профессиональной паллиативной помощи требует взаимодействия команды специалистов разного профиля.
Среди крупных центров и отделений паллиативной медицины можно выделить 1-й Центр паллиативной медицины в Москве, открытый на базе городской больницы № 11. Профессиональную паллиативную помощь оказывают в специализированных отделениях Московского научно-исследовательского онкологического института им. П.А. Герцена, ГКБ № 51, Морозовской и Юсуповской больниц, в клинике Экстрамед г. Москвы, в государственных и частных хосписах.
Ежегодно в разных регионах страны открываются платные хосписы и отделения паллиативного ухода, что в какой-то степени снимает остроту проблемы недостатка мест в государственных клиниках.
Претендовать на получение паллиативной помощи могут пациенты, у которых диагностировано неизлечимое прогрессирующее заболевание, в том числе различные формы злокачественных образований. Показанием к паллиативному лечению также является развитие хронического болевого синдрома, значительно ухудшающего качество жизни.
Паллиативная помощь может быть оказана медицинскими или иными организациями, осуществляющими медицинскую деятельность. Что касается медработников, то отдельной нормы, регламентирующей оказание паллиативной помощи, нет. Основное требование — прохождение специального обучения.
Порядок оказания паллиативной помощи описывает все этапы процесса: от направления больных в медицинские учреждения до правил организации хосписов.
К сожалению, учреждений, обеспечивающих паллиативный уход в России, все еще недостаточно. Особенно это касается регионов, где большинство тяжелобольных вынуждены находиться дома. В стране сейчас всего около ста профильных клиник и отделений. По подсчетам специалистов, для того чтобы предоставить помощь всем нуждающимся, необходимо открыть еще пятьсот.
Уровень сервиса в государственных клиниках, что и говорить, зачастую не слишком высокий. Это обусловлено недостаточным финансированием, низкими зарплатами медсестер, нехваткой нужных медикаментов, слабой мотивацией всего персонала. Тем не менее все учреждения паллиативной помощи предоставляют комплекс мер по улучшению качества жизни больного, включая психологическую и социальную поддержку, а также располагают необходимым оборудованием. При решении ухаживать за тяжелобольным самостоятельно важно не только проявить заботу и участие, но и создать особые условия. Возможно, придется приобрести специальную мебель и различные приспособления для ухода. Получение качественной паллиативной помощи — принципиальный момент для неизлечимо больного человека на тяжелейшем этапе его жизни.
Решиться на оказание домашней паллиативной помощи близкому человеку — непростой шаг, требующий большой самоотдачи, терпения и заботы. И очень важно создать тяжелобольному родственнику комфортные, насколько это возможно, условия.
Облегчить проведение санитарно-гигиенических процедур может надувная ванна. Благодаря компрессору с несколькими насадками она легко надувается и сдувается. А для быстрого слива воды предусмотрена специальная система. В комплекте идет удобная съемная подушка.

Учёные из Канадского института перспективных исследований выдвинули гипотезу о том, что онкологические заболевания могут передаваться от человека к человеку. Происходит это, по их мнению, через колонии микробов, обитающих на коже или слизистых внутренних органов. ВОЗ такую гипотезу категорически отрицает.
Дмитрий Писаренко, АиФ.ru: Юрий Борисович, рак пугает своей загадочностью и непредсказуемостью: до сих пор не до конца ясно, почему возникает опухоль. Ваша гипотеза даёт ответ на этот вопрос?
Юрий Мишин: Рак — заболевание психосоматическое, поэтому оно может развиваться в нашем организме только на двух уровнях одновременно: физиологическом и психологическом. У человека будто бы существует две опухоли: одна находится, допустим, в молочной железе или желудке, а вторая — в центральной нервной системе. Конечно, это новообразование в переносном смысле, но по своей силе воздействия оно не менее важно, чем опухоль физическая. Это своего рода раковая доминанта.
И рак, и язва желудка, и гипертоническая болезнь развиваются у человека на нервной почве. На 50% причины возникновения рака — это нездоровый образ жизни: курение, злоупотребление алкоголем, неправильное питание. Плюс ещё стресс. Зачастую человек заболевает по собственной вине.
— О чём вы говорите? Полно случаев, когда раком заболевает человек, ведущий здоровый образ жизни. А детская онкология?
— Поэтому я говорю о 50% случаев, а не о 100%. Когда видимую причину болезни назвать затруднительно, мы должны вспомнить, что существует такое понятие, как эволюция, а её цели нам не всегда понятны. Само предназначение человека на Земле — служить эволюции, её интересам. Онкопатология в стандартных условиях выполняет роль эволюционного отбора. Это может звучать цинично, но, если бы рака не было, его стоило бы придумать. С точки зрения человеческой морали рак — это зло. С точки зрения эволюции он выполняет фактически созидающую функцию.
Раковые клетки есть практически у всех. Они требуются нашему организму и мало чем отличаются от здоровых эмбриональных клеток. Вопрос не в том, почему у данного человека появилась опухоль, а в том, почему её нет у большинства из нас.
— Опухоль возникает, как правило, не в здоровой ткани, а в очаге хронического воспаления, в эрозиях, папилломах, рубцах, в тех местах, где замедлено кровоснабжение. Это может быть инфекция, которая поразила печень или другой внутренний орган. Эти неблагоприятные условия являются индуктором для единичных раковых клеток, чтобы они начали превращаться в опухоль.

— Как же не стать пациентом онкоклиники? Достаточно вести здоровый образ жизни? Это и так очевидно.
— В основе роста опухоли лежит разрушение гармонии и меры в нашей жизни. А восстановление умеренности во всех проявлениях является продуктивным направлением не только лечения, но и профилактики рака.
Не надо бороться с природой внутри и вне себя. А потакая всевозможным вредным привычкам, мы постоянно с ней боремся. Пьём и едим непонятно что, да ещё не ограничиваем себя в этом. Организм на такое поведение реагирует появлением злокачественной опухоли.
— Насколько важна вера в собственное исцеление?
— Не раз замечал, что у пациента, доверяющего врачам и вообще верящего в успешное лечение, опухоль развивается медленно. И наоборот: человек, поставивший на себе крест, вмиг сгорает из-за того, что его съедает внутренний враг. Это наша иммунная система: в норме она должна стоять на защите организма, а у онкобольного она иногда превращается в злейшего врага.
Тут важно вот ещё что. Зачастую сами врачи не верят в успех лечения, в позитивный результат собственной деятельности. Это проваливает весь лечебный процесс и даже стимулирует дальнейший рост опухоли. Пациенту важен оптимизм врача, он должен видеть, что тот верит в положительный результат. Ведь для больного он не только онколог, но и психотерапевт. Вот почему при некоторых обстоятельствах пациенты идут к знахарям и колдунам: все они в один голос обещают ему вылечить рак! И он им верит. Почему же врачи-онкологи остаются в стороне и не внушают пациенту веру в эффективность традиционных методов лечения?
Кстати, я считаю, что начинать профилактику онкозаболеваний врач должен с самого себя и своей семьи. Ему необходимо наладить отношения с близкими, отказавшись от эгоистических побуждений и добившись с ними полной гармонии.

— Какой же метод лечения наиболее эффективен?
— Недостаточно лечить только тело, надо воздействовать на голову, на психику. В конце 1970-х я организовал первое в Волгоградской области химиотерапевтическое отделение на базе горбольницы № 24. Я предложил тяжелобольным пациентам пройти сеансы интенсивной психотерапии, включающей в себя даже гипноз. Приглашённых было 90 человек с генерализованным раком молочной железы с метастазами в кости, лёгкие и плевру. Они были разделены на три группы. В той группе, где проводилась психотерапия, люди прожили 10 лет и более. В двух других группах больные не проживали и 5 лет.

Для исцеления от рака необходимы как местные воздействия на опухоль (радикальные, паллиативные), так и разрушение той самой раковой доминанты в центральной нервной системе, о которой я говорил.
— Можно ли по психотипу человека заранее определить, заболеет он раком или нет?
— Есть психологические признаки, которые предшествуют появлению опухоли. Это депрессия, нервное истощение, ипохондрия. Они могут стимулировать рост опухоли через подавление иммунитета.
— Насколько я знаю, вы считаете, что раком даже можно заразиться?
— Сама по себе (за исключением рака шейки матки или полового члена) эта болезнь, как известно, не заразна. Но рак имеет свойство передаваться от одного человека к другому как результат переживаний. Если родственник онкобольного видит неэффективность работы медиков, сталкивается с их неверием в благоприятный прогноз, видит тяжёлую смерть близкого, то в его душе накапливается большой потенциал для стресса. И он в конце концов тоже может привести к онкологическому заболеванию.
По моим наблюдениям, до 40% родственников в течение 4 лет после смерти больного также заболевают раком. Я считаю, что рак заразен. Но заразен он психологически.


Хоспис — это больница для людей, которых уже не вылечить.
Обычно туда попадают с онкологией. Хосписы существуют, чтобы максимально облегчить неизлечимым больным страдания: подобрать обезболивание, снять интоксикацию, тошноту и другие симптомы.
Мои родственники лежали в хосписе. Я часто приходил туда, общался с руководством и сотрудниками общественных организаций, которые там работали, поэтому знаю многое об устройстве хосписов изнутри.
В статье расскажу, чем помогут в хосписе, в каком случае туда кладут бесплатно и сколько стоят платные услуги.
Хосписы в общей системе медицинской помощи
Медицинская помощь бывает четырех видов:
- Скорая.
- Медико-санитарная помощь. Это профилактические меры, услуги поликлиник, женских консультаций и родильных домов. Если человек планово лег в терапевтическое отделение, чтобы установить диагноз, поделать капельницы или уколы, это тоже будет медико-санитарная помощь.
- Специализированная, в том числе высокотехнологичная, помощь. Например, операции на сердце, химиотерапия в онкодиспансере.
- Паллиативная помощь — поддержка смертельно больных.
Смертельно больного человека наша медицина может поддержать четырьмя способами.
Круглосуточный доступ к медицинской помощи. В экстренных случаях к больному в любое время приезжает бригада скорой помощи, но неизлечимо больным она может помочь не всегда. У врачей скорой нет сильных наркотических обезболивающих. Максимум, что они могут, — сделать укол вашим же обезболивающим, если у вас есть сильный препарат.
Когда моей маме ночью потребовалось обезболивание, а нужного наркотика не было, скорая помочь не смогла. Пришлось утром вызывать врача из поликлиники, потом ехать туда за рецептом, потом — в аптеку за препаратом. Так себе круглосуточный доступ получился.
Выездные патронажные службы — это специальное медицинское обслуживание для неизлечимо больных на дому. Такие службы организует Минздрав или общественные организации. Специалисты выездной службы делают следующие процедуры:
- Обезболивают.
- Предотвращают и лечат пролежни.
- Меняют катетеры.
- Выдают направление в хоспис.
Кабинеты паллиативной медицинской помощи. Там помогают следующими способами:
- Обследуют и наблюдают больных.
- Выписывают лекарства.
- Выдают направление в хоспис.
- Учат родственников ухаживать за больным.
Такие кабинеты работают в Москве, но в Омске их нет. У нас неизлечимо больных просто обслуживают в поликлиниках, как и всех остальных: можно привести человека на прием к терапевту или узкому специалисту, можно вызвать врача на дом. Но это будет обычный врач, а не специалист по паллиативу.
Помощь в больнице. Это и есть хосписы или паллиативные отделения. Обычно это государственные учреждения, хотя бывают хосписы и при благотворительных организациях.
Поскольку первые три варианта паллиативной помощи для взрослых в Омске практически не работают, больничные отделения у нас остаются единственным вариантом для неизлечимо больных.
Хоспис и паллиативное отделение
Если больница многопрофильная и в том числе в ней создано отделение для смертельно больных, оно формально не считается хосписом — это будет паллиативное отделение. Там родственникам не разрешат пожить вместе с больным или приходить в любое время. Сложно будет согласовать досуговые мероприятия для больных: если в этой же больнице проводят операции, посторонние могут занести инфекцию. Точно не получится организовать для пациентов паллиативного отделения какой-то праздник.
В Омской области нет хосписа в строгом смысле этого слова. Омичи называют хосписом главное областное паллиативное отделение при городской больнице № 17. В статье для краткости я тоже буду называть это место омским хосписом.

ГБ № 17, при которой работает омский хоспис. Раньше это был настоящий хоспис: отдельное здание построили немцы, потом его передали городу. Позже персонал сократили, хоспис переехал в другое здание и превратился в паллиативное отделение 
В омском хосписе 40 мест и лучшие в регионе условия пребывания
Дополнительно в нашей области работают четыре паллиативных отделения поменьше. Там от 10 до 40 мест. Условия разные. Например, в отделении при ГБ № 9 — разруха и осыпающаяся штукатурка. Эти заведения в статье я буду называть медико-социальными отделениями.
В других городах ситуация с паллиативной помощью разная. Флагман паллиатива находится в Москве — это хоспис № 1 имени Веры Миллионщиковой. Показательный детский хоспис работает в Казани. Детский и взрослый хосписы там финансирует благотворительный фонд имени Анжелы Вавиловой.
Детские хосписы вообще развиты лучше, поскольку им охотнее помогают благотворительные фонды. Это долгая паллиативная помощь: дети с неизлечимыми заболеваниями живут дольше, чем пациенты взрослых хосписов. Среди детей меньше онкологии, а больше других болезней, от которых умирают не так скоро.
В чем смысл хосписа
В хосписе для неизлечимо больного делают три вещи.
Подбирают обезболивание. Это основная причина, чтобы лечь в хоспис. В обычной больнице наркотики регулярно давать не будут, а в хосписе порекомендуют препарат, дозу и после выписки дадут небольшой запас с собой. Его хватит, пока в поликлинике не выпишут следующую партию. В аптеке большинство таких препаратов вообще нельзя купить.
Снимают интоксикацию. Она возникает, например, если у человека распад опухоли. Из-за этого могут появиться воспаления во рту, на коже. Чтобы стало лучше, в хосписе ставят капельницы с составом, который убирает интоксикацию. Если пациенту больно есть, могут влить питательный раствор через вену.
Снимают другие тяжелые симптомы. Например, тошноту, судороги, запор, сонливость, апноэ — остановку дыхания. Это называется адъювантной терапией. Такие симптомы могут появиться в том числе из-за обезболивающих, которые применяют, чтобы снять основную боль.
Терапевт из поликлиники тоже должен обезболивать и снимать другие симптомы, но он не специалист по паллиативной медицине. В хосписе это сделают лучше, плюс там могут наблюдать за больным постоянно, поддерживать его витаминами или железом, если у него низкий гемоглобин, делать массаж.

Трамадол — психотропный опиоидный анальгетик, но это еще относительно легкий препарат. Его продают в аптеках. Таргин мощнее. Его не продают, но могут назначить в хосписе 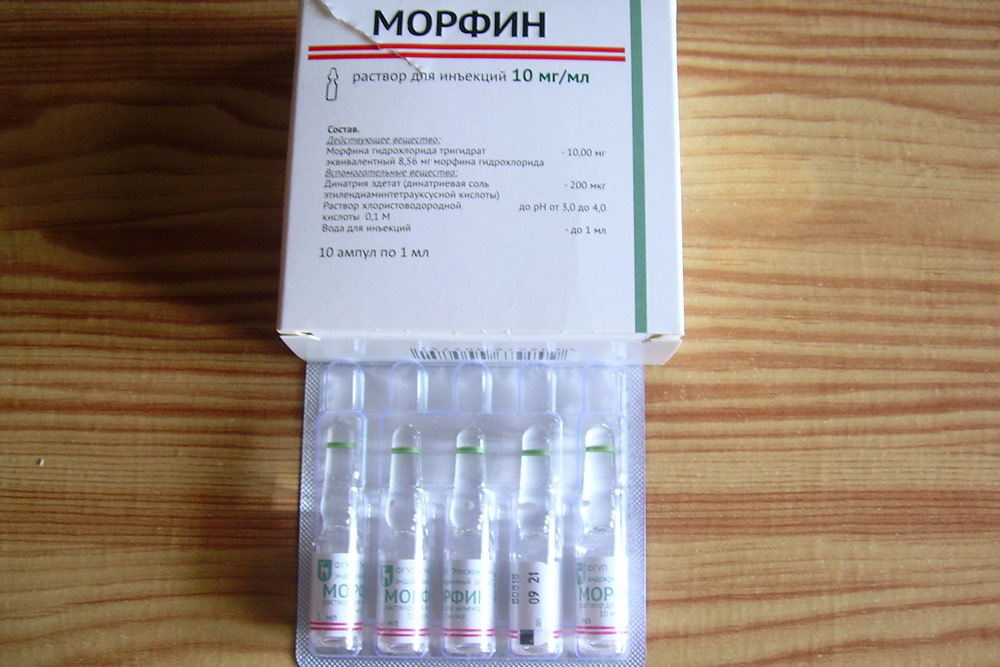
Морфин — самое сильное обезболивающее, тоже нигде, разумеется, не продается. Его назначают, когда уже и таргин не помогает. Бывает в ампулах
Важно понять вот что. Хоспис — это не место, куда человека сдают умирать. Неправильно задумываться о нем, только когда ситуация уже крайне запущена и человек начал кричать от боли. Но и в таких случаях в хосписе тоже помогут — хотя бы снимут боль.
В хоспис имеет смысл ложиться в процессе болезни, чтобы облегчить состояние и получить рекомендации, как действовать дальше. Хосписы рассчитаны в том числе и на то, что человек умрет там, но не обязательно лежать в больнице до смерти.
Наш опыт. Из моих родственников в хосписе в разное время лежали дядя и мама. Не могу сказать, что хоспис им заметно помог, но это только наш опыт. При тяжелых формах рака состояние и не должно улучшаться. Дяде в хосписе просто не было лучше, а маме стало заметно хуже. Зато после возвращения домой ее состояние улучшилось. Почему так получилось, никто не разбирался.
Единственным очевидным результатом посещения хосписа стало то, что там маме назначили обезболивающие лекарства и дали немного с собой. После этого врачи из поликлиники уже знали, что именно ей выписывать.
Чтобы добиться от хосписа помощи в оформлении инвалидности, обратитесь к заведующему отделением. Он наверняка сначала будет отказываться, но попытайтесь облегчить его задачу. Если самому побегать по инстанциям за сотрудников больницы, подключить общественные организации, то шансы пройти переосвидетельствование во время пребывания в хосписе возрастают.
О том, что хоспис может помочь оформить инвалидность, я узнал только перед выпиской мамы. Поэтому оформлял инвалидность сам обычным способом, без помощи хосписа.
Как лечь в хоспис
Неизлечимое заболевание, с которым ложатся в хоспис, — это чаще всего рак. Еще взрослые люди лежат в хосписах с сердечно-сосудистыми заболеваниями, например после инсульта. Третий по частоте смертельный диагноз — ВИЧ. Бывают и другие неизлечимые состояния: травмы, в том числе после аварии, циррозы, инвалидность с детства с ДЦП, рассеянный склероз.
В омский хоспис берут только с онкологией, а в медико-социальные отделения — с остальными болезнями, от которых умирают медленнее. Их пациенты болеют годами и лежат то дома, то в больнице. Такое разделение труда между главным хосписом и другими паллиативными отделениями сложилось именно в Омской области — в другом регионе будут свои особенности.
В медико-социальные отделения, скорее всего, не возьмут людей, страдающих психическими расстройствами. В омский хоспис примут любого пациента. Главное, чтобы была онкология. Даже если из-за опухоли произошли изменения в психике. Возможно, человек будет лежать и орать, мешать другим пациентам, но от него не откажутся.
Обычно о возможности лечь в хоспис узнают от врачей. Если человек лечился в онкодиспансере, там порекомендуют обратиться в хоспис. Это происходит, когда медики понимают, что вылечить человека или продлить ему жизнь уже не получится.
- Позвонить или приехать в хоспис. Взять с собой направление или последнюю выписку, где диагностирован рак. В омском хосписе вас направят непосредственно к заведующей отделением.
- Пациента поставят в очередь. Не факт, что получится лечь сразу: все зависит от свободных мест. Палаты делятся на женские и мужские. Мужчину могут заставить ждать, а женщину положить сразу, или наоборот. В омском хосписе 40 мест на всю область, поэтому очередь может идти несколько недель. В нашем случае место освободилось через день. Заведующая знала, кто и когда выписывается, и сразу нас сориентировала.
- Когда место появится, вам позвонят и назначат день поступления.

В день поступления нужно взять с собой:
- Последнюю выписку, где диагностирован рак.
- Паспорт больного.
- Его страховой полис.
Если человек не ходит, его сразу поднимут в отделение на каталке, а оформлять документы будут с родственником. Тут не как в скорой: все предварительные анализы у пациента возьмут уже в палате. Ждать в приемном отделении ему не придется. Поэтому единственная проблема — доставить больного в хоспис и потом забрать домой, если он не встает и не ходит. Об этом я уже написал в Т—Ж отдельную большую статью.
В медико-социальные отделения попадают так же, только основной диагноз будет другим. Пациенты медико-социальных отделений живут дольше, поэтому очередь туда по сравнению с хосписом огромная.
Сколько стоит хоспис
Философия паллиативной помощи предполагает, что за смерть платить нельзя. Поэтому услуги хосписа теоретически бесплатны всегда. Но в реальности так не получается.

В государственном хосписе лежат бесплатно первые 14 дней, которые оплачиваются по ОМС. Потом можно остаться за деньги. В омском хосписе пациента по желанию могут поместить в платную палату с первого дня.
Читайте также:

