Обильное выделение мокроты при раке легких

Мокрота – это выделения желез слизистой оболочки дыхательных путей, связанные с раздражением или воспалением от многих заболеваний дыхательных путей.
Что такое мокрота и как она формируется
Слизь и мокрота являются продуктом естественной секреции желёз, которые содержатся в слизистых оболочках, выстилающих внутренние стенки дыхательных путей.
В нормальных условиях секреция мокроты составляет от 25 до 100 мл сутки. Её функцией является поддержка влажности дыхательных путей.
Избыток слизи координированными движениями клеточных ресничек направляется к голосовой щели, где происходит непроизвольный процесс её сглатывания. Этот процесс известен как респираторный клиренс.
Однако, если часть дыхательного дерева становится местом воспалительного процесса, то возникает ситуация перепроизводства мокроты (до 500 мл в течение 24 ч), которая не может быть удалена обычным путём. Таким образом, развивается застой и накопление слизи, которая забивает дыхательные пути и затрудняет прохождение воздуха.

Чтобы избавиться от скопления слизи, организм запускает другие защитные механизмы, такие как кашель и ринит. Кашель возникает, когда воспалительный процесс затрагивает нижние дыхательные пути и накопление мокроты происходит в бронхах.
Ринит появляется, когда воспалительный процесс затрагивает верхние дыхательные пути и мокрота скапливается в полости носа, придаточных пазухах носа, в среднем ухе, евстахиевой трубе и других окружающих структурах.
Как уже было сказано, мокрота – это клинический признак патологии, которая определяет воспаление дыхательных путей. Однако, в быту образование мокроты часто ассоциируют с воспалительным процессом.
Симптомы, сопровождающие мокроту
Избыточная мокрота – это клинический симптом, поэтому более правильно говорить о симптомах и признаках, которые сопровождают её. Однако, они очень многочисленны и разнообразны, как и заболевания, способные привести к избыточному образованию мокроты.
Наиболее распространенными являются:
- Ринит.
- Кашель с мокротой или сухой.
- Общее недомогание.
- Головные боли.
- Боли в суставах.
- Оталгия (боль в ушах).
- Заложенность ушей.
- Шум в ушах и головокружение.
- Желудочно-кишечные проблемы: тошнота, рвота, диарея.
- Лихорадка.
- Боль и тяжесть в груди.
- Затрудненное дыхание.
Причины избыточной мокроты в легких
Как уже неоднократно было сказано, причины гиперсекреции мокроты разнообразны и значительно отличаются друг от друга. Некоторые довольно банальны, другие, наоборот, очень серьезны и их не следует игнорировать.
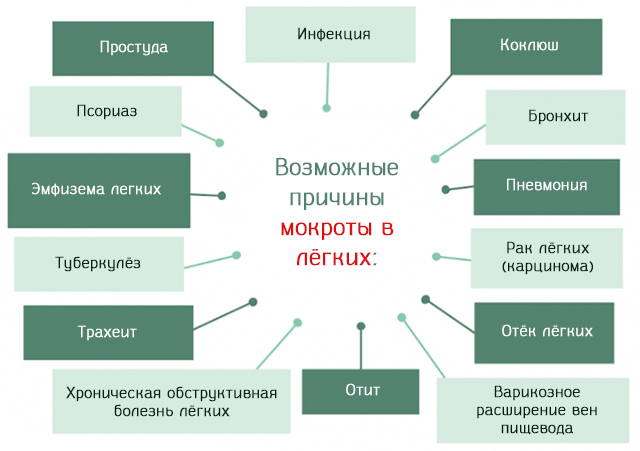
Ниже мы перечислили некоторые из самых частых:
- Простуда. Вирусные инфекции носоглотки, среди которых наиболее распространенной является риновирус.
- Грипп. Заражение вирусом из семейства Orthomyxoviridae, что приводит к воспалению глотки.
- Острый средний отит и средний эффузивный отит. Оба характеризуются накоплением от мокроты в полости барабанной перепонки.
- Бронхит. Острое или хроническое воспаление слизистой оболочки бронхов. Характерным признаком является кашель с мокротой.
- Хроническая обструктивная болезнь легких. Хроническое заболевание, которое ограничивает и снижает поток воздуха к легким. Проблему создают изменения легочной ткани и бронхов в результате хронического воспаления.
- Эмфизема легких. Обструктивное заболевание легких, точнее альвеол, при котором изменяется качество газообмена и значительно снижается уровень оксигенации. Характерным признаком заболевания является избыточная мокрота.
- Коклюш. Заражение бактерией Bordetella pertussis, которая вызывает воспаление слизистой оболочки дыхательных путей. Среди отличительных признаков болезни – кашель и мокрота.
- Трахеит. Воспаление трахеи в результате вирусной инфекции (аденовирус, риновирус, вирус гриппа) или бактериальной (стафилококк золотистый или стрептококк).
- Пневмония. Воспаление альвеол легких, вызванное вирусной инфекции (риновирусы, синцитиальный вирус, аденовирусы, вирусы похожие на грипп, герпес и др.); бактериальные (стрептококки, гемофилы, Legionella pneunophila и др.); грибки (Histoplasma capsulatum и др.); протозойные инфекции (Toxoplasma, Plasmodium malariae и др.).
- Варикозное расширение вен пищевода. Как правило, вследствие портальной гипертензии: увеличение сопротивления потока крови, которая поступает в печень из селезёнки через воротную вену. Гипертония определяет выпячивание вен пищевода.
- Туберкулез. Инфекции легких, вызванные различными бактериальными штаммами, среди которых наиболее известным является Micobacterium tubercolosis.
- Рак легких. Злокачественная опухоль, которая берёт своё начало из эпителиальной ткани (подкладка) бронхов и легких.
- Отёк легких. Увеличение и накопление жидкости в альвеолах легких.
Диагностика причин избыточной мокроты
Диагностика направлена, в первую очередь, на выявление заболевания, которое определяет воспалительный процесс, и основывается на:
- Анамнезе (история болезни пациента).
- Анализе клинических симптомов и признаков.
- Обследовании врачом.
Конечно, могут потребоваться клинические исследования, чтобы подтвердить ту или иную гипотезу.
Все исследования, условно, можно разделить на два типа:
- Биохимический анализ мокроты для исследования на наличие патогенных микроорганизмов.
- Исследование воспаленных тканей с помощью рентгена, компьютерной томографии, ядерно-магнитного резонанса.
Особенно важное значение имеет обследование мокроты и формы её выделения.
В зависимости от того, как выглядит мокрота, мы имеем:
- Вязкая мокрота жемчужного цвета. Она включает в себя только слизь и является, следовательно, признаком воспаления легких или раздражения слизистых оболочек. Поэтому причиной может быть бронхит или даже аллергические проблемы, такие как астма, или, ещё более тривиально, раздражение, вызываемое дымом сигарет.
- Липкая, густая желто-зеленоватая мокрота. Такой цвет указывает на гнойные выделения, что может быть следствием бактериальной инфекции верхних или глубоких дыхательных путей, и, следовательно, трахеита, бронхита, пневмонии и др.
- Красноватая мокрота с прожилками красного цвета. Окраска является следствием присутствия крови. И, очевидно, такая мокрота является признаком кровотечения из дыхательных путей. Кровотечение может быть тривиальным, связанным с повреждением какого-то капилляра при кашле, но также следствием опасного заболевания, такого как туберкулез или рак легких.
- Серозная, пенистая, слегка плотная, как правило, розового цвета. Это признак типичного отёка легких.
- Серозная и пенистая мокрота, беловатого цвета. Может быть признаком рака легких.
В зависимости от формы выделения, мы имеем:
- Слизь, которая капает из носа. Это симптом воспаления верхних дыхательных путей и, следовательно, может быть вызвано простудой, гриппом и др.
- Слизь, которая попадает в постносовую полость. Признак воспаления, которое затрагивает придаточные пазухи носа, то есть синусит, воспаление внутреннего уха и евстахиевой трубы, эффузивный отит.
- Мокрота, которая выбрасывается при кашле. Это признак воспаления глубоких дыхательных путей.
- Мокрота не отделяется. Такое бывает, например, при воспалении придаточных пазух носа со стенозом протоков, которые соединяют эти полости с полостью носа, или при эффузивном отите, когда воспаление охватывает полость барабанной перепонки, которая сообщается с носоглоткой через евстахиеву трубу.
Средства против мокроты: природные и препараты
Лечение избыточного образования мокроты предполагает лечение основного заболевания, и, если это возможно, его искоренение. Когда излечится болезнь – исчезнет и мокрота.
Симптоматическое лечение (то есть препятствующее накоплению мокроты) основывается на активных разжижителях и отхаркивающих средствах в случае глубоких дыхательных путей. Если же воспаление затрагивает высокие дыхательных путей, таких как полости носа, то используют активные противоотечные средства.
Лечение воспаления, приводящего к избыточному образованию мокроты, зависит от патологии, вызвавшей его:
- Если причиной является вирусная инфекция: то рекомендуется отдых в теплом помещении с хорошим увлажнением (чтобы увлажнить слизистые оболочки), употребление большого количества жидкости (для разжижения мокроты).
- Если причиной является бактериальная инфекция: то прибегают к помощи антибактериальной терапии, которую следует назначать после анализа мокроты и выявления бактерий, ответственных за воспаление.
Чтобы помочь действию лекарственной терапии, можно использовать противоотечные фумигации парами кипящей воды, в которой растворяются эфирные масла:
- Эвкалиптбогат эфирными маслами (эвкалиптол), оказывающими бальзамическое, разжижающее и отхаркивающее действия.
- Тимьян, также богат эфирными маслами, смолами и дубильные веществами, имеющими противовоспалительное и даже чуть-чуть антибиотическое действия.
- Сосна, богата эфирными маслами и смолами, оказывает бальзамическое и антисептическое действия.
Также отвары, настои и сиропы на основе этих трав могут облегчить симптомы болезней дыхательных путей и ослабить мокроту.

- Анализ мокроты в диагностике онкологии
- Мокроты как возможные проявления различных патологий
- Виды исследований
- Особенности выделяемой мокроты
- Классификация выделений
- Соответствие типов мокроты и ее цвета
- Наличие биологических частиц в слизи
- Желчные пигменты
- Эпителиальные клетки
- Альвеолярные макрофаги
- Раковые клетки в анализе мокроты
- Эластические волокна
Что являет собой мокрота? Это слизистые выделения, появляющиеся при кашле. Они накапливаются в путях респираторной системы и отхаркивание мокротой свидетельствует о том, что нарушено обычное функционирование внутренней оболочки дыхательного тракта. Отдав мокроты на анализ, можно определить присутствие болезней дыхательного тракта. Также эта процедура позволяет различить возможные патологические процессы, которые развиваются на фоне кашля или похожей симптоматики. Для получения мокроты можно использовать бронхоскопию или же получить ее естественным путем.

Мокроты как возможные проявления различных патологий
Стоит понимать, что присутствие мокроты – это один из симптомов проявления рака легких. Когда диагностируется это онкологическое заболевание, то выделяется светлая слизь. Часто в ней можно обнаружить частицы крови, что может указывать на наличие в легких злокачественной опухоли. Именно появление кровяных прожилок свидетельствует о необходимости проведения более тщательного и глубокого скрининга (рентгенографического исследования, бронхоскопии и компьютерной томографии соответствующих органов).
Бывают случаи, когда при бронхиоальвеолярной форме данного онкологического заболевания дыхательных органов может выделяться до 200 мл мокроты светлого оттенка с пеной на верхнем слое. Когда у пациента обнаружена именно эта форма онкологического заболевания, то эффективным методом диагностики будет проведение цитологического анализа мокроты. В случае осложненных форм рака, слизистые выделения могут содержать некоторое количество гноя. Если мокрота по своей форме напоминает малиновое желе, это значит, что опухоли распадаются. Метод цитологического анализа мокроты при раковом заболевании легких – это способ диагностики легочных патологий у пациента, а также самый простой метод морфологической верификации поставленного диагноза. Если наличие онкологии легких подтвердится, то стоит проводить анализ мокроты, как минимум, 3 раза.
Зачем необходима диагностика мокроты и какие виды исследований существуют для определения диагноза?
Главной целью проведения подобных диагностических мероприятий является подтверждение диагноза. Реснитчатый эпителий имеет бокаловидные клетки, которые выделяют до 100 мл жидкости, но она проглатывается человеком.
Когда обнаружено прогрессирующее патологическое заболевание в органах респираторной системы, начинается изменяться работа соответствующих структур. Появляется кашель, который только нарастает, боли в груди, возникает одышка, повышается утомляемость. В большом объеме выделяемой жидкой слизи может проявится и бактериальная микрофлора, что и влечет за собой появление мокрот.
Если сделать выводы на основе предположенного диагноза и только визуального осмотра секрета бронхиальных желез невозможно, то врачом-онкологом назначается необходимое исследование. Различные варианты исследования мокроты способствуют оценке свойств жидкости, помогают различить цитологические изменения, то есть наличие злокачественных новообразований, а также бактериальной инфекции. Провести исследование можно визуально или с применением специального оборудования.
Врач предварительно может поставить диагноз на основе визуального осмотра слизи и поэтому может отправить пациента на такие виды диагностики:
Клинический анализ мокроты. Показатели такого анализа дают возможность врачу более детально рассмотреть физические особенности проявляемой слизи.
Цитологическое или же исследование под микроскопом. Детальный анализ жидкости нуждается в увеличении до нужного размера. В этом поможет микроскоп. Такой метод устанавливает присутствие патологий, что могут проявляться при определенных заболеваниях.
Химическое изучение. Во время подобного рода диагностики происходит оценка трансформаций в метаболизме альвеолоцитов, которые располагаются в реснитчатом эпителии бронхов.
Бактериологический анализ. В основе данного метода лежит высевание бактерий, которых извлекли из слизи органов дыхания пациента на благоприятную среду. Если количество бактерий начинает возрастать, то возбудитель находится в респираторном тракте. Пожалуй, главным преимуществом проведения бактериального посева будет возможность проверить, насколько чувствительными являются бактерии к определенным препаратам в лаборатории.
При диагностировании более сложных случаев отклонений в функционировании органов дыхания, пациенту могут назначить все виды анализа мокроты. И уже на их основе подбирается курс лечения.
Дальше пойдет описание основных аспектов, необходимых для проведения диагностических мер.
Особенности выделяемой мокроты
За день у человека может выделяться от 50 миллилитров до полтора литра слизи, все зависит от базовой анормальности. Именно ее наличие нарушает деятельность секреции бокаловидных клеток. У пациента, у которого обнаружен, например, бронхит или пневмония, жидкости выделяется до 200 мл в сутки.
Если начинают концентрироваться гной или кровь, то они будут проявляться в выделяемых мокротах и их станет больше с увеличением количества выделений. При таких болезнях, как дренированный абсцесс, гангрена легкого, фиксируют наибольший объем слизи (до полтора литра).
Слизистый. Проявляется при бронхиальной астме, хроническом бронхите и трахеите. Это самый благоприятный вариант из представленных.
Гнойный. Следствиями появления являются те же причины, что и для слизисто-гнойного типа. Данный подвид отличается достаточно обильным количеством гноя. При таком диагнозе пациент чувствует себя намного хуже.
Кровянистый. Возникает в случае попадания некоторых эритроцитов или определенного количества крови в слизь. Такая симптоматика является признаком того, что где-то повреждены сосуды. Проявляется при раковых заболеваниях, полученных травмах, после перенесенного инфаркта легкого и актиномикоза.
Правильная оценка выделяемой слизистой жидкости поможет понять, какие патологии проявляются в дыхательной системе. Верный диагноз способствует подбору оптимального лечения для пациента.
слизистый тип будет прозрачным или слегка сероватым;
у слизисто-гнойного преобладает серый цвет с вставками желтого или гнойного оттенка;
гнойный тип характеризуется разными оттенками зеленого и коричневым;
кровянистый имеет разные оттенки красного. Если выделяется жидкость ржавого оттенка, то это означает, что начался процесс видоизменения эритроцитов. Если где-то произошло повреждение стенок сосуда, кровь будет алая или розовая, зависит от степени повреждения.

Во многих случаях у мокроты нет никакого запаха. Исключением может стать только гнойные мокроты, потому что в них содержаться частички отмерших тканей, которые и вызывают запах разложения. Если случается прорыв кисты в легком, то появляется фруктовый запах, который указывает на развитие эхинококка или же гельминта.
С помощью визуальной оценки мокроты можно довольно быстро поставить диагноз пациенту без проведения дополнительных диагностических процедур.
В мокроте, которую отхаркивает пациент могут диффундировать эритроциты, гной или серозная жидкость. Если что-то из упомянутых составляющих находится в слизи, то врач может оценить степень повреждения тканей легких и понять, какие именно отклонения проявляются в респираторных путях в этом клиническом случае.
Благодаря проведению химического анализа отхаркиваемой жидкости, можно определить насколько сильно успел развиться патологический процесс. Полученные результаты позволяют подобрать соответствующее лечение и препараты, которые помогут стабилизировать секрецию реснитчатого эпителия.
Нормальные показатели рН мокроты – от 7 до 11. Если в легких протекают процессы распадения тканей, то происходят окислительные реакции и уровень рН падает ниже 6. Это происходит потому что, нарушается процедура обмена солей и минералов.
В извергаемой жидкости всегда содержится белок. Его нормальный показатель не превышает 0,3%. Может наблюдаться небольшое повышение этой цифры, но не больше чем до 1-2%. Превышение этого порога может свидетельствовать о проявлении туберкулеза. Если показатели резко возрастают до 10-20%, то это означает наличие крупозной пневмонии. Провести исследование на количество белка в слизистой жидкости в лаборатории необходимо, чтобы разделить патогенные процессы в плане общей клинической картины состояния пациента и показателей других процедур диагностики.
Маленькие частички холестерина или же желчные пигменты, которые выделяются со слизью фиксируются при следующих анормальностях:
Посредством проведенного микроскопического анализа можно обнаружить присутствие клеток или микроорганизмов. При нормальном состоянии человека их просто нет в слизи, которую извергает пациент во время обычного кашля.
Обнаружение эпителиальных частиц в мокротах – это не повод для паники, особенно, если их немного. Когда проводится исследование клеток под микроскопом, то внимание обращают на обильное количество клеток или даже появление эпителиальных цилиндров. Это признак того, что респираторные пути и внутренние оболочки могут быть повреждены.
Процедура локальной защиты иммунной системы происходит благодаря нормальному функционированию альвеолярных макрофагов. Поэтому обнаружение в слизи незначительного количества клеток — совершенно не повод бить тревогу. А вот резкое увеличение макрофагов говорит о воспалительных процессах, например, бронхите, бронхоэктатической болезни, астме или трахеите.
Когда уже начинаются появления лейкоцитов в мокроте, то происходит острое воспаление, причиной которого может стать воздействие бактерий на органы респираторной системы. В схожих случаях может случиться развитие абсцесса, пневмонии и бронхоэктатической болезни.
В том случае, если во время диагностики обнаружили в мокроте кровяные прожилки, то значит, произошел разрыв кровяных сосудов. Численность эритроцитов в слизи свидетельствует о характере разрыва. Также появляются видоизмененные клетки, что проникают через стенки сосудов, не разрывая их. Одним из примеров заболевания, что развивается в таком случае, является крупозная пневмония.
Если в анализах мокроты диагност выявил атипичные для выделений респираторной системы органические структуры, это может означать, что в органах дыхания начался процесс образования опухоли в легких. Чтобы со 100% вероятностью определить локализацию патологии и ее тип, онколог назначит проведение ряда других процедур скрининга.
Если эластические волокна обнаруживаются в слизи, которую отхаркивает больной, можно говорить об обширных повреждениях тканей легких, при этом последние уже начали распадаться. Симптом присущ таким патологическим процессам, как гангрена, запущенная стадия бронхоэктатической болезни, туберкулез и онкология с разрушением мягких тканей.
Верифицировать туберкулез можно после проведения микробиологического исследования выделяемой пациентом мокроты. Данный метод диагностики направлен на обнаружение микобактерии, возбуждающей заболевание - палочки Коха.
Определяется ее присутствие с помощью бактериоскопического исследования, во время изучения образца под увеличительным микроскопом. Чтобы визуализировать возбудитель, мокроту окрашивают по методу Циля-Нильсена. Если результат положительный, фтизиатр указывает в документах аббревиатуру БК(+), что означает наличие палочки Коха в исследуемом материале. Пациенты с туберкулезом изолируются от общества. Аббревиатура БК(-) говорит о том, что больной не является распространителем микроорганизмов.
Обезопасить себя от онкологии можно сдав анализы для раннего выявления патологии. Ознакомиться со списком доступных к покупке тестов вы можете здесь.

Рак – бич нашего времени. Злокачественные образования, которые могут проявляться лишь на последней (неизлечимой) стадии заболевания, приводят к смерти человека. Одним из часто встречающихся новообразований считается карцинома – рак легких. Самое страшное, что онкология может настигнуть каждого, чаще всего подверженными становятся мужчины старше 50 лет.
Рак легких: первые признаки
Один из главных симптомов – кашель при раке легких. Этот симптоматический признак является рефлекторным процессом. Он возникает в результате того, что увеличивается внутригрудное давление и сокращается дыхательная мускулатура. Основная особенность – очищаются дыхательные пути от посторонних веществ, это своего рода структурные изменения в тканях и клетках легких.
Кашель как явление – не точный симптом рака легких. Необходимо учитывать ряд дополнительных признаков:
- по частоте появления кашля;
- по силе;
- по периодичности;
- по звучности;
- по болезненности;
- количество сопровождаемой мокроты;
- по тембру.
Сильный кашель при раке легких регулярный, а также ухудшается общее состояние здоровья больного.

Кашлевые процессы возникают по таким причинам:
- из-за уменьшения работоспособной площади бронхов;
- из-за увеличения опухолевых образований на диафрагме, листах плевры;
- при сдавливании лимфатическими узлами (увеличенными в размерах) бронхов;
- при скоплении жидкости в полости плевр;
- при воспалении слизистой бронхов.
В качестве сопровождающего признака возникает усиленная одышка, из-за чего становится трудно дышать.
Среди внешних признаков следует указать следующие:
- бледная серая кожа лица;
- увеличиваются лимфатические узлы на ключице и в области подмышек;
- верхняя часть тела постоянно отекает;
- вены в грудной области становятся шире.
Возможно проявление синдрома Горнера.
Стадии рака легких
Бронхогенный рак может определяться тремя видами:
- мелкоклеточный;
- легкий;
- не мелкоклеточный.
Разницы в этих этиологических признаках зон поражения у мужчин и женщин не наблюдается. Рак легких может существовать в виде образований опухоли, которая даже не определяется рентгенологическим сканированием.

В онкологии принято рак легких квалифицировать по нескольким стадиям развития:
- 1 стадия: злокачественное образование не превышает размера 3-4 см. Отсутствуют метастазы. Первые симптоматические признаки: головная боль, общий недуг, кашель, снижение аппетита, нестабильная температура тела.
- 2 стадия: единичные случаи проявление метастаз в пульмональных зонах и лимфатических узловых соединениях. Размер новообразования – около 6 см. Характерные симптомы: затрудненность при дыхании, кровохарканье, боль в груди, хрип.
- 3 стадия: опухоль больше 6 см, переходит на вторую долю легкого, соседнего бронха. Метастазы переходят на другие органы дыхательной системы. Симптомы: боль при глотании, затрудненное дыхание, одышка, кашель при раке легких с гноем и кровью.
- 4 стадия: метастазы, разрастание опухоли, поражение плевральной полости, которая окружает легкое. Характерные симптомы: сильная боль в груди, кашель с кровью и гноем, сильная потеря массы тела, одышка.
Причины онкологии
Врачи указывают на несколько версий, которые вызывают образования раковых клеток, а также причинно-следственные факторы, зависящие от самого человека. Итак, к независящим от человека причинам появления опухоли в легких относятся:
- предрасположенность на генетическом уровне к появлению рака;
- при хронических заболеваниях органов дыхательной системы;
- нарушение работы эндокринной системы;
- при возрастных изменениях организма.

Следует указать и факторы, которые зависят от человека:
- курение;
- халатность по отношению к собственному здоровью;
- загрязненная окружающая среда;
- профессиональная деятельность;
- хронические заболевания легких: пневмония, туберкулез и т. д.
Главный модификатор появления рака легких – курение. При выгорании в дыме табака содержится 4000 разных видов ядовитых канцерогенных компонентов. Они оседают на слизистую дыхательных путей, тем самым разрушая здоровые клетки. Крайне опасными являются и химические соединения. Они постепенно скапливаются, образуя жижу (внешне напоминающую нефть), и попадают на пористую структуру легких.
Виды кашля
Существуют несколько разновидностей кашля, который характеризует такое заболевание, как рак легких. Какой кашель при раке легких бывает, рассмотрим подробнее:
- Короткий кашель – это особенный тип кашля, сопровождающийся сильным быстрым сокращением брюшных мышц. При таком кашле усиливается внутреннее давление на дыхательные пути, уменьшаются трахеи.
- Короткий кашель повторяется регулярно. Его скорость приравнивается к скорости света. Этот тип кашля – признак начального симптома рака.
Интенсивное проявление
Рак легкого: сильный кашель носит постоянный судорожный характер. Обычно он возникает ночью, как дополнительный признак – своеобразные судороги дыхательных путей. Кашлевые толчки непрерывны, а после возникают звучные и долгие вдохи.

Приступы такого типа кашля регулярно повторяются и могут усугубляться рвотой. Серьезное осложнение – обморок (утрата сознания), вследствие чего нарушается ритм сердца.
Сухой кашель
Сухой кашель при раке легких — основной симптом. Он непрерывный, сиплый и немного приглушенный. Иногда сухой кашель при раке легких может быть вовсе беззвучным. Такой тип кашля – сигнал того, что происходят изменения в структуре клеток дыхательных путей. Постепенно сухой кашель приобретает мучительный и тяжелый характер.
Влажный кашель
Влажный кашель при раке легких определяется тем, что могут быть значительные мокротные выделения. Происходит усиление секреторной работы поверхности бронхов.

Обычно этот процесс происходит утром или ночью, когда сгустки мокроты собираются в полости бронхов. При раке легких кашель с мокротой может говорить о многом. Необходимо предварительно определить консистенцию мокроты: с кровью/без и какого цвета.
Кровавый
Кашель с кровью при раке легких – явный признак онкологических новообразований в органах дыхательных путей. Кровяные прожилки имеют ярко-алый цвет в виде вязкой слизи. После сильного кашля наблюдается одышка. Кровянистые выделения – протекание воспалительного процесса в органах дыхательной системы, который означает повышенное внутрилегочное давление. Во время кашлевого приступа наблюдается боль в области груди.
Без явных симптомов
Рак легких без кашля и температуры может протекать в периферической форме патологии. Такое симптоматическое проявление онкологии значительно затрудняет медицинскую диагностику и, соответственно, лечение.

Как облегчить кашель при раке легких?
Кашель можно облегчить любыми способами, которые устраняют причины его возникновения, а именно:
Навсегда избавиться от приступов кашля на фоне протекаемого рака невозможно. Зато облегчить страдания больного – посильная задача.
Рак легких: лечение кашля
Выбор конкретного лечения рака легких должен основываться на степени тяжести протекаемого заболевания. Лечение эффективно только на ранних стадиях онкологического процесса в легких.
Медикаментозное лечение практически не отличается от лечения кашля при бронхите. Важно устранить мокроту и воздействовать на бронхи. Кашель при раке легких лечится при помощи отхаркивающих и разжижающих препаратов. Среди фармакологических медикаментов выделяют:

Вышеназванные лекарственные препараты предназначены для устранения мокроты. Однако при раке легких существует и сухой кашель. Противокашлевые средства, которые способствуют облегчению состояния больного:
Следует помнить, что нельзя принимать одновременно лекарственные препараты отхаркивающего и противокашлевого действий. В противном случае можно спровоцировать пневмонию, которая ухудшит состояние больного.
Известны и народные средства лечения кашля при раке легких. Однако прежде чем приступать к ним, необходимо проконсультироваться с лечащим врачом. Вылечить рак легких только народными методами невозможно. Традиционная терапия оказывает сдерживающий эффект по распространению онкологии. Народные средства могут лишь дать дополнительный благоприятный эффект и применяться как сопутствующее лечение.
В качестве профилактики рака легких врачи рекомендуют раз и навсегда отказаться от курения. А больным с онкологией органов дыхательных путей рекомендовано соблюдать специальную диету и в качестве лечения прибегать к медикаментозным препаратам. Только строгое соблюдение врачебных назначений поможет остановить распространение раковых образований.
Читайте также:

