Как называется обезболивающий пластырь при онкологии
Онкологические заболевания являются наиболее серьезными и опасными для жизни человека. Если вовремя не обратиться за консультацией и лечением, то можно вовсе потерять человека. Стоит отметить, что на самых ранних стадиях заболевание себя почти не проявляет. Человек не ощущает никакой боли и может вести вполне обычный образ жизни, как и раньше. Но с другой стороны, когда степень тяжести зашла уже достаточно далеко, то больной жалуется на проявление сильных болей, которые просто невозможно все время терпеть. В таких случаях больному должны назначить ряд определенных анальгетиков, которые будут существенно поглощать боль.

Варианты обезболивающих средств
На сегодняшний день есть множество разных способов того, как снять боль при онкологических заболеваниях. Это различные таблетки, уколы и специальный пластырь, обезболивающий при онкологии. Чаще всего больным назначают сильнодействующие уколы, эффект которых наступает уже в течение часа. Пластырь в данном случае не так быстро действует, с другой стороны, он приносит намного меньше побочного вреда организму по сравнению с таблетками и уколами.

Особенности применения
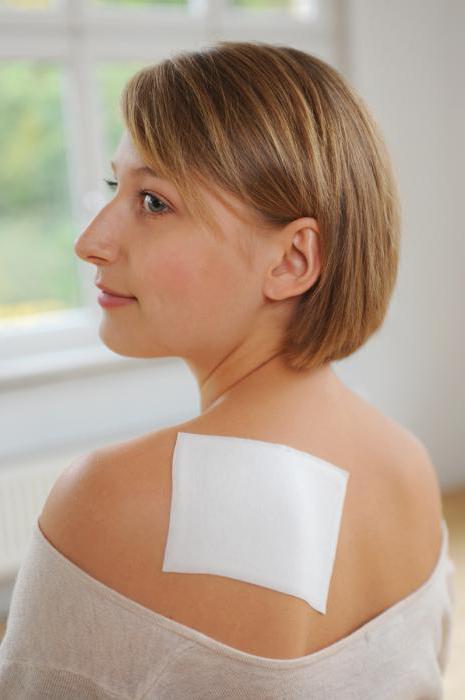
Обезболивающий пластырь используется при проявлении сильных онкологических болей и для уменьшения воспалительного процесса в организме. Такой вид обезболивания уже используется довольно долгое время и является очень удобным. Особенно он может пригодиться для онкологически больного человека в том случае, когда рядом долгое время никого не будет. Когда нет возможности вовремя дать таблетку или сделать укол. Данный пластырь предназначен для людей с постоянным проявлением сильной боли. Сама же дозировка частоты наклеивания в полной мере зависит от величины опухоли и стадии заболевания. Еще стоит отметить, что такой пластырь не рекомендуется использовать людям, у которых боль возникает периодически и сама может проходить через определенное время.

Характеристика изделия
Как только пластырь приклеивают на руку больному, в крови при анализе можно обнаружить минимальное количество концентрации действующего вещества. Но такие результаты можно выявить только у тех пациентов, которые ранее не принимали никаких дополнительных обезболивающих. Если же прием уже был начат, то в крови будет очень трудно определить наличие действующего вещества непосредственно от самого пластыря. Минимальное время обезболивания длится от трех суток, что в свою очередь негативно влияет на работу других органов. В частности это касается угнетения дыхательного центра, а также замедляется работа сердца. Именно поэтому такой вид обезболивания не стоит выбирать самостоятельно. Только по рекомендации врача после соответствующего диагностирования.

Особые указания
Если использовать обезболивающий пластырь для онкобольных, в качестве побочного действия могут возникать рвотные позывы. Это объясняется тем, что некоторые составляющие средства возбуждающе действуют на работу рвотного центра. Также длительное использование пластыря вызывает привыкание и, соответственно, снижение активности работы. То есть постепенно пациент начинает жаловаться на то, что боли после приклеивания не исчезают. Тогда человек начинает требовать еще дополнительные анальгетики. Скорость привыкания у каждого разная, что объясняется определенными индивидуальными особенностями человека. Но стоит помнить, что врачи в некоторых случаях настоятельно не рекомендуют принимать одновременно несколько разных препаратов. Это существенно может повлиять на работу сердечной системы и функциональность центральной нервной системы.
Побочные действия
Важными особенностями является то, что составляющие компоненты пластыря проникают постепенно через кожные покровы, обеспечивая при этом постоянное действие в нужных количествах. Но с другой стороны может проявиться и индивидуальная непереносимость кожи. Например, появляется зуд, легкое покраснение или даже может быть высыпание в месте приклеивания пластыря. Поэтому перед использованием данного средства лучше всего проконсультироваться с врачом.
Часто задаваемые вопросы
Кроме всего вышеизложенного, довольно часто могут возникать вопросы непосредственно во время применения. Мы рассмотрим наиболее распространенные вопросы и ответы на них, чтобы максимально облегчить выбор обезболивающего средства.
1) Насколько быстро действуют обезболивающие пластыри? Чаще всего действие пластыря начинает проявляться уже через сутки после приклеивания. Поэтому иногда при сильных болях на начальных стадиях врач может прописать некоторые дополнительные анальгетики ровно до того момента, как уже будет точно заметно действия пластыря. Так, прием других таблеток стоит обязательно прекратить примерно на вторые сутки.
3) Как правильно клеить обезболивающие пластыри? Обязательно место наклеивания должно быть ровным и чистым. Во время мытья не рекомендуется использовать моющие средства, достаточно будет просто протереть теплым влажным полотенцем. Когда место для наклеивания хорошо просохло, достаем пластырь из упаковки и снимаем защитную пленку. Лечебное изделие нужно плотно прижать к коже примерно на 30 секунд, после можно отпускать. Наверх пластыря можно надевать одежду и также можно ложиться.
4) Можно ли через несколько дней вовсе убрать пластырь обезболивающий при онкологии и переключиться на прием других анальгетиков? Врачи в этом случае настоятельно не рекомендуют так поступать. Если же и возникла такая потребность, то нужно обязательно проконсультироваться с вашим лечащим онкологом.
Где приобрести?

Отзывы пациентов
Данное обезболивающее средство характеризуется достаточно противоречивыми характеристиками, но и одновременно имеет множество положительных моментов. В данном случае врачи такие противоречия объясняют только индивидуальными особенностями каждого человека, тяжестью заболевания, причиной появления раковой опухоли и возрастом человека. Именно поэтому нельзя при выборе того или иного препарата опираться исключительно на отзывы пациентов. Нужен обязательно осмотр и назначение врача. Такие средства не лечат, а лишь продлевают и облегчают жизнь больного. Не стоит надеяться, что после использования пластыря уйдет болезнь или существенно снизятся проявления заболевания. Это всего лишь симптоматическое лечение.
Онкологические заболевания — беда, которая в последнее время затрагивает все больше семей. Хорошо, если болезнь обнаружена на ранней стадии и поддается лечению, но так бывает не всегда. Рак коварен и зачастую никак не проявляет себя долгое время. Если болезнь зашла далеко и не подлежит лечению, терапия сводится к простому обезболиванию. Одним из инновационных методов поглощения боли являются онкологические пластыри, которые значительно облегчают состояние больного.

Основные характеристики
Пластырь для онкологических больных — это вид трансдермальной терапии, который представляет собой кожные аппликации и с наркотическим компонентом для снятия боли.
Такие лейкопластыри используются сейчас все чаще, так как большинство больных после лучевой терапии или на последних стадиях болезни не имеют возможности принять обезболивающий препарат внутрь или в виде инъекции. Однако наркотические пластыри, призванные уменьшить боль, не такие уж дешевые, да и купить их можно только по рецепту лечащего врача.
По своему виду специальный лейкопластырь не особо отличается от обычного и состоит из нескольких слоев:
- слой тканевой основы;
- резервуарный или матриксный слой со смесью лечебного препарата;
- слой адгезива — вещества, которое обеспечивает диффузионную связь с кожей.
Также матриксный слой закрыт специальной защитной пленкой, которая отклеивается перед использованием.
Лекарственное вещество действует довольно долгое время, тем самым обеспечивает стойкое обезболивание и может без труда заменить даже самые сильные обезболивающие таблетки при онкологии.
Разновидности пластырей для онкобольных
Сегодня такие средства для онкобольных производят в Китае, Корее и Японии. Самые популярные и часто используемые варианты это:
- Дюрогезик;
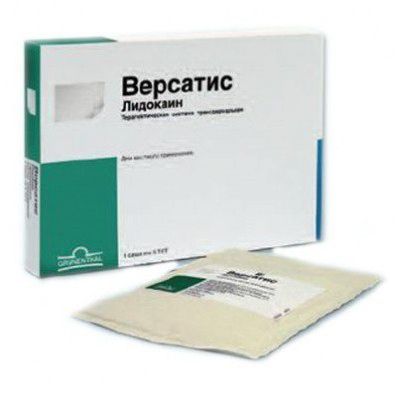
- Версатис или Лидодерм.
Версатис — трансдермальный пластырь, который выпускается в виде пластин размером 10 и 14 см. Действующее вещество — лидокаин, который достаточно эффективно снимает боль. Такую полоску удобно использовать, если рядом с больным нет человека, который сделает инъекцию и поможет принять таблетку.
Однако препараты с содержанием лидокаина противопоказаны людям пожилого возраста и пациентам после лучевой терапии. Все дело в том, что это вещество негативно влияет на сердечно-сосудистую систему и функции печени. Поэтому перед использованием необходимо обязательно проконсультироваться с врачом и обсудить все за и против.
Несмотря на противопоказания, пластырь Версатис активно используется уже более 10 лет. Дозировка зависит от фазы заболевания и размеров опухоли.
Пластырь крепится на кожу один раз в сутки, боль отступает уже через полчаса. Эффект длится до трех дней. Пластырь не вызывает раздражения или онемения на коже, и самое главное — не приводит к наркотической зависимости от препарата.
Дюрогезик — препарат немного другой направленности, так как в своем составе содержит наркотическое вещество фентанил. Это вещество вызывает привыкание, поэтому приобретают его строго по рецепту врача.
Дюрогезик используется для снятия боли, которая имеет постоянный характер и постоянно усиливается. Его категорически запрещено использовать для уменьшения болевых ощущений, которые носят временный характер, например, после операции или травмы.
Есть разные виды этого лейкопластыря, в зависимости от дозировки активного вещества. Все они используются одинаково — наклеиваются на сухой кожный покров, на котором отсутствуют повреждения.

Эффект после первого применения наступает через сутки и держится еще 48 часов. При повторном использовании боль уходит быстрее, а обезболивающий эффект сохраняется примерно три дня, в течение которых не требуется дополнительное применение анальгетиков и седативных препаратов.
Главный недостаток этого обезболивающего пластыря при онкологии — цена. Дюрогезик довольно дорогой. Более того, сложность применения этого трансдермального лейкопластыря еще и в том, что купить его можно только с рецептом, в котором указан конкретный диагноз пациента. Покупать средства трансдермального обезболивания следует только в проверенных аптеках, чтобы не приобрести подделку. Примерная стоимость упаковки препарата — 60 долларов, что недешево даже для людей с высоким достатком.
Еще один вид контактного снятия боли — обезболивающий пластырь Салонпас, действующим веществом которого является салицилат. Лекарственные препараты с салицилатом оказывают не только обезболивающее, но и противовоспалительное воздействие. Пластырь фиксируется на проблемную область и начинает работать уже спустя 5 минут. Однако назначают его в случаях острых болевых ощущений и воспалительных реакций после обморожений, вывихов, растяжений. В онкологии этот препарат малоэффективен.
Преимущества и побочные эффекты
Применение пластырей для уменьшения болевых ощущений имеет свои плюсы и минусы как для больных, так и для тех, кто ухаживает за ними. Неоспоримые преимущества таких средств это:

простота в использовании;
Среди минусов использования пациенты отмечают не только высокую цену препарата и сложности в приобретении, но и побочные эффекты. К таковым относятся:
- сонливость, тревожность и галлюцинации;
- тошнота, рвота и сухость во рту;
- нарушения работы сердца и повышение артериального давления;
- проблемы с дыханием и одышка.
Но, несмотря на все неприятные моменты, пластырь прекрасно выполняет свою основную функцию — устранение боли у раковых больных, что, конечно же, не излечит от болезни, но значительно улучшит качество жизни пациента.
Трансдермальная терапия нашла свое применение и для онкобольных людей. Обезболивающий пластырь при онкологии стал спасением для большинства больных, не обращая внимания на то, что его действие не проходит также стремительно, как воздействие других общепринятых препаратов. Каждый онкологический центр советует использовать этот вид обезболивания.
Обезболивающие полосы включают в себя активный функционирующий компонент наркотического или ненаркотического успокоительного средства.
Что собой представляет?
Болеутоляющий пластырь — это аппликация, содержащая действующий компонент седативного воздействия. Резервуарный слой крепится поверх тканевой основы, в состав входит анальгетик или ко-анальгетик, а также компонент, склеивающий при нажиме и вступающий в диффузную реакцию с кожным покровом, он называется адгезив. Этот слой защищен пленкой, что снимается во время применения полоски.
Как работает?
Принцип действия заключается в высвобождении активного вещества резервного слоя через кожу и дальнейшее проникновение по кровеносной системе. Попадая в отдел ЦНС, анальгетики блокируют поступающие сигналы боли, тем самым обеспечивают обезболивание. Но нужно заметить, что постепенное высвобождение препарата занимает довольно долгое количество времени.
Разновидности болеутоляющих пластырей
Применение
Каждый новый пластырь стоит наклеивать в другое место и не нарушать целостности изделия. Нельзя его резать или подвергать повреждениям, так как это впоследствии может повлиять на эффективность. Средство нужно убрать в место, недоступное детям или домашним животным. Пластырь не имеет затруднений в использовании, порядок такой:
- Область, на которую будет наклеен пластырь, выбрить и помыть без мыла.
- Высушить кожу.
- Вынуть полоску из герметичной упаковки и убрать защитную пленку.
- Хорошенько придавить аппликацию к области, подготовленной заранее, на 30 секунд.
Противопоказания и побочные эффекты
При использовании болеутоляющего пластыря может быть получение передозировки из-за повышения рекомендуемого объема. Побочные действия проявляются следующим образом:
- галлюцинации и сонливое состояние;
- одышка;
- тошнота;
- понижение или повышение давления;
- кожная сыпь и зуд.
- повышенная чувствительность к фентанилу;
- период беременности или лактации;
- детский возраст до 16-ти лет;
- послеоперационные боли, которые не требуют долгого курса болеутоления.
- период лактации и беременности;
- повреждение кожного покрова в месте использования пластыря;
- повышенная чувствительность к лидокаину и другим компонентам.
Перед применением того или иного болеутоляющего пластыря нужна консультация врача. Не стоит заниматься самолечением. Это может привести к серьезным последствиям и вызвать куда больше вреда, нежели пользы. Нужно помнить, что использование любого из изделий при конкретных условиях может спровоцировать негативные побочные реакции. Пластырь от боли — не лекарство от всех проблем, но благодаря его действию возможно улучшение жизни людей, больных на рак.
От онкологии ежегодно умирает порядка 7 млн. человек. Такая статистика плачевна, даже при наличии довольно эффективных способов лечения. Зачастую узнают пациенты о недуге поздновато, когда никакое лечение не поможет.
Всемирная Организация Здравоохранения делает многое для облегчения жизни онкобольных. Ее специалисты разработали лечебный метод из трех ступеней. Он состоит из следующих параметров:
- Лечение ненаркотическими средствами;
- Наркотическими;
- Вспомогательными или адъювантными.
В последнее время идет активная разработка альтернативных методов. Один из таких методов — пластырь, обезболивающий при онкологии, разработанный благодаря синтезу современной традиционной медицины и восточной нетрадиционной.
Посмотрите доклад с медицинской конференции о лечении нейропатической боли при раке:
Принцип действия
По сути он является аппликацией на кожу. Активный компонент пластыря — седативный препарат наркотического или ненаркотического действия. Наиболее известные изделия производятся в азиатских странах – Япония, Китай и Корея.
Само изделие состоит из тканевой основы, на нее наносится так называемый матриксный (резервуарный) слой из смеси лечебного средства и адгезива. Последний представляет собой вещество, могущее вступить в диффузную связь с кожей пациента, то есть приклеиться при надавливании.
Изготовитель закрывает резервуарный слой специальной пленкой, которая защищает его от высыхания. Пленку снимают перед использованием, это очень легко сделать.
После наклеивания, препарат вступает в связь с кожным покровом и начинает высвобождаться. Через кожу лекарственное средство проникает в кровь, оттуда в ЦНС, происходит блокирование боли, пациенту обеспечивается стойкое обезболивание.
Существующие модели
Стоимость пластырей не назовешь маленькой, поэтому если вам предлагают их по низкой цене, будьте уверены, это подделка.
Разберем каждый пластырь по отдельности, что он из себя представляет.
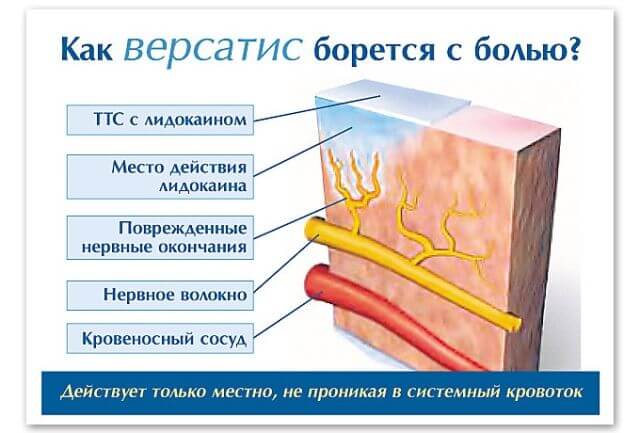
Основным обезболивающим компонентом выступает лидокаин, он давно используется для обезболивания при онкологии в виде внутривенных инъекций. Эффективность довольно высока, но имеется существенный недостаток. При внутреннем введении лидокаин негативно воздействует на сердечно-сосудистую систему пациента и серьезно вредит печени.
Поэтому его крайне осторожно назначают пожилым пациентам или ослабленным химией. Так что аппликация с ним является настоящей панацеей для указанных категорий пациентов.
Эффект ощущается уже через полчаса после наклеивания, он усиливается в течение еще четырех часов после приклеивания. И пока находится на коже, эффект обезболивания будет поддерживаться.
Пациенты не испытывают никаких негативных ощущений от использования данного пастыря. Многие онкобольные бояться получить наркозависимость от обезболивающих, в нашем случае этого бояться не стоит.
Фентанил вызывает привыкание. Поэтому не рекомендуется просить его назначение при временных болях.
Способ применения также описан на картинке:

К сожалению, такой пластырь редко можно найти в аптеках. И пугает высокая цена – порядка 5 тысяч рублей за упаковку. Но иногда – это единственный выход и спасение от боли для онкобольного.
Преимущества аппликаций
Как онкобольные, так и ухаживающие за ними лица, получают следующие плюсы от применения трансдермальных пластырей:
- Нанесение и удаление происходит безболезненно;
- Прост в использовании. С пластыря нужно снять пленку и прижать к коже на 30-40 сек. Если пациенту во время применения аппликаций требуются водные процедуры, то рекомендуется закрыть пластырь чем-то водонепроницаемым;
- Длительный срок обезболивания.
Боль является неотъемлемым симптомом онкологических заболеваний. На заключительных стадиях болезни из терпимой она постепенно превращается в сильную, мучительную и постоянную. Хронический болевой синдром отягощает жизнь онкологического больного, угнетает не только физическое, но и психическое состояние.
Тема обезболивания при онкологии крайне актуальна для больных и их родственников. Современная медицина владеет широким арсеналом препаратов и методов для борьбы с болью при раковых опухолях. Более чем в 90% случаев болевой синдром удается купировать или уменьшить его интенсивность. Рассмотрим подробнее, как выстроена правильная схема обезболивания и на чем основаны передовые методы облегчения состояния онкологических больных.
Онкология и боль
Боль — это один из первых симптомов, который указывает на прогрессирование злокачественного процесса в организме. Если на ранней стадии рака на болевые ощущения жалуются не более трети пациентов, то по мере развития заболевания о них говорят практически всегда. Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
К сведению
Как правило, боль при раке появляется на III и IV стадиях. Однако иногда ее может и не быть даже при критических состояниях больного — это определяется типом и локализацией опухоли. Известны факты, когда рак желудка IV стадии протекал бессимптомно. Может не вызывать боли опухоль молочной железы — неприятные ощущения в таких случаях появляются только когда метастазы охватывают костную ткань.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные; по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические. Отдельно остановимся на классификации боли по происхождению:
- Висцеральные — боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек.
- Соматические — боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение сосудов.
- Невропатические — боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция.
- Психогенные — боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
На заметку
Боль — это защитная реакция организма и главный сигнал тревоги. Она придумана природой, чтобы указать человеку на проблему, заставить его задуматься и побудить к действию. Однако хроническая боль при онкологии лишена этих функций. Она вызывает у больного уныние, чувство безысходности, депрессию (вплоть до психических расстройств), препятствует нормальному функционированию организма, лишает возможности чувствовать себя полноценным членом общества. Боль отнимает силы, необходимые в борьбе с раковой опухолью. Прогрессивная медицина рассматривает такую боль как патологический процесс, который требует отдельной терапии. Обезболивание при раке — это не разовая процедура, а целая программа лечения, призванная сохранить социальную активность пациента, не допустить ухудшения его состояния и угнетения психики.
Итак, подбор эффективной терапии для устранения боли — сложная задача, которая требует поэтапного подхода. Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Точное следование правильной схеме приема способно значительно отсрочить потребность в сильнодействующих препаратах. Случается, что пациенты принимают все анальгетики подряд, подбирая то, что поможет им лучше и быстрее. Это также является ошибкой, поскольку важно выяснить причину боли. Например, спазмы в брюшной полости снимают лекарствами, которые при костных болях окажутся неэффективными. Не говоря уже о том, что боли вообще могут быть связаны с онкологией только косвенно или вовсе не иметь к ней никакого отношения.
В рекомендациях экспертов ВОЗ выделено три ступени фармакотерапии, которые обеспечивают рациональное лечение болевого синдрома у онкологических больных. В соответствии со ступенью подбирают и препараты:
- при слабой боли — неопиоидные анальгетики;
- при усилении — легкие опиоидные препараты;
- при сильной боли — наркотическое обезболивание и адъювантная терапия.
Рассмотрим каждый этап более подробно.
Первая ступень. Начинают лечение болевого синдрома с ненаркотических анальгетиков и нестероидных противовоспалительных средств (НПВС). К ним относятся парацетамол, ибупрофен, аспирин, мелоксикам и другие. При боли в мышцах и суставах — диклофенак, этодолак и прочие. Все эти вещества воздействуют на периферические болевые рецепторы. В первые дни препараты могут вызывать общую усталость и сонливость, что проходит самостоятельно или корректируется изменением дозировки. Если прием таблеток не дает нужного результата, переходят к инъекциям.
Одним из основных факторов при выборе метода обезболивания при онкологии является не только эффективность действия, но и удобство для больного, влияние на качество его жизни. Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Обезболивающие пластыри. Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения, и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении трех суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Эпидуральная анестезия. Лекарство вводят в эпидуральное пространство, расположенное между твердой мозговой оболочкой и стенками полости черепа или позвоночного канала. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы снять боль при раке, когда появились вторичные изменения в костях, а оральный и парентеральный методы введения уже не приносят результатов.
Нейролизис через ЖКТ при помощи эндосонографии. Нейролизис (невролиз) — это процесс разрушения ноцицептивного (болевого) нервного пути. Введение анальгетика происходит трансгастрально — через желудочно-кишечный тракт, точность обеспечивает эндоскопический ультразвуковой контроль. Такие методы местного обезболивания применяются, к примеру, при раке поджелудочной железы с эффективностью до 90%. Обезболивающий эффект способен сохраняться более месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Введение препаратов в миофасциальные триггерные пункты. Миофасциальный болевой синдром выражается спазмами мышц и появлениями в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и вызывают боль при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела.
Вегетативные блокады. Блокировка нерва предусматривает введение препарата в точку проекции нерва, который связан с пораженным органом и вызывает боль. Например, блокада при раке поджелудочной железы ликвидирует боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Нейрохирургические вмешательства. В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA). Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основе схемы лежит индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
Выбор конкретного метода обезболивания при раке зависит от многих факторов — вот почему так важны индивидуальный подход и тщательное обследование пациента, позволяющие врачу оценить эффективность метода, его целесообразность и возможные риски. Медики прочно утвердились в мысли, что болевой синдром необходимо лечить независимо от прогнозов по основному заболеванию. Устранение боли позволит предотвратить ее разрушительное действие на физическое, моральное и психическое состояние пациента, а также сохранить его социальную значимость.
Читайте также:

