Как избежать от рака прямой кишки
Опухоль кишечника
По словам врачей-онкологов, ситуация с ранней диагностикой рака прямой кишки оставляет желать лучшего. Пациенты приходят на осмотр к проктологу зачастую слишком поздно, когда уже присутствуют серьезные симптомы, такие как кровотечение, боли, выделение слизи и ложные позывы сходить в туалет, иногда – даже непроходимость кишечника. О том, что нужно делать, чтобы сохранить здоровье кишечника, рассказывает врач-проктолог высшей категории Карсакпаев Коптлеу Рахимович. Тел.: 8 (727) 315 22 89, 315 22 90.
Рак прямой кишки может начинаться бессимптомно. Но бывает и так, что симптомы уже проявились и не оставляют сомнения в том, что что-то неблагополучно с функцией выделения, но так как анус, или задний проход – это интимное место любого человека, больной из ложного чувства стыда откладывает визит к специалисту на неопределенное время. Если начинаются кровотечения из прямой кишки, люди предпочитают думать, что это признаки геморроя. И начинают самостоятельно лечить недуг всеми доступными средствами: свечами, мазями, способами народной медицины. Как показывает практика, симптомы опухоли прямой кишки и геморроя порой очень схожи. И только специалист в силах поставить точный диагноз.
Случаи из жизни
Жительницу г. Алматы (70 лет) в течение нескольких дней мучили сильные запоры. Беспокоясь о том, что функция кишечника нарушена, женщина решила сделать тюбаж – выпить теплой минеральной воды и полежать на боку с грелкой. Через некоторое время сильнейшие боли в области живота вынудили ее вызвать скорую помощь, хотя до этого женщина редко обращалась к врачам, предпочитая перетерпеть неприятные ощущения и дождаться момента, когда организм справится с болезнью самостоятельно.
Когда в больнице после обследования ей сказали, что у нее рак прямой кишки, она была очень удивлена и с трудом приняла саму мысль, что требуется срочное хирургическое вмешательство. Прямую кишку пришлось удалить и вместо нее вывести на брюшную полость колостому – специальное приспособление, через которое после подобной операции выходят наружу продукты жизнедеятельности. Возможно, обратись она к врачу при первых признаках заболевания, прямую кишку удалось бы сохранить. Такая реакция на неблагополучие в собственном организме достаточно типична, особенно для людей пожилого возраста, закаленных трудностями жизни.
Впрочем, непростительную беспечность по отношению к своему здоровью проявляют не только зрелые люди. Молодая женщина (25 лет), конечно, обращала внимание на кровянистые выделения из прямой кишки, которые случались всякий раз, когда она ходила в туалет. Но при этом долгое время была убеждена в том, что у нее трещина заднего прохода, и на прием к врачу не торопилась. Когда же начались боли и она наконец-то решилась проконсультироваться у проктолога, ей был поставлен диагноз рака прямой кишки с метастазами в печень. Молодая женщина погибла в цвете лет. Спасти ее было уже невозможно.
Врач-проктолог Карсакпаев Коптлеу Рахимович говорит о том, что надо себя любить и не допускать прогрессирования болезни до крайней степени, когда ее бывает сложно или даже невозможно лечить. Необходимо обязательно обращаться к специалисту при малейших подозрениях на патологические процессы, происходящие в кишечнике. По мнению Коптлеу Рахимовича, пальцевое обследование прямой кишки должно быть таким же обязательным, как флюорография, и проводиться не реже, чем 1 раз в год для всего населения в возрасте старше 45 лет. Последние статистические данные говорят о том, что женщины и мужчины одинаково часто заболевают раком прямой кишки. Поэтому профилактическое обследование должно стать нормой для представителей обоих полов.
Этот способ диагностики очень прост, но достаточно информативен. В результате его использования в 70-80% случаев можно обнаружить раковую опухоль прямой кишки и удалить ее на ранней стадии, пока она не пустила метастазы.
В случае с раком прямой кишки откладывать диагностику нельзя ни в коем случае! Дело в том, что кишечник, и в частности прямая кишка, очень богаты сосудами кровоснабжения, вследствие чего опухоль развивается быстро и у больного остается не слишком много времени для раздумий и преодоления каких-то психологических установок. При малейшем сомнении по поводу состояния прямой кишки, стойких запорах надо обращаться к врачу-проктологу для осмотра.
Обычный проктологический осмотр позволяет также обнаружить полипы. В некоторых семьях полипоз бывает наследственным. Часто от пациентов можно услышать, что отец умер от рака прямой кишки или мама погибла от этого заболевания. Поэтому единичные полипы надо удалять хирургическим путем, а за диффузными полипами следует постоянно наблюдать. Коптлеу Рахимович говорит, что нет точной статистики о том, какие разновидности полипов чаще всего перерождаются в злокачественную опухоль. Но происходит это довольно часто. Поэтому наличие этих доброкачественных образований всегда должно настораживать! Предраковыми состояниями также можно считать любые воспалительные заболевания кишечника, язвенный колит, проктиты и проктосегмоидиты, трещины прямой кишки и свищи.
Лечение рака прямой кишки
Степень инвалидности после операции зависит от местонахождения опухоли в прямой кишке. Если положение опухоли было более высокое и анус или так называемый анальный жом не был задет, опухоль удаляется с частью прямой кишки. Затем здоровый отводящий участок соединяется с анусом, таким образом формируя новую прямую кишку. Если же опухоль была расположена слишком низко, близко к выходу, прямая кишка удаляется полностью и больному на брюшную стенку выводят одноствольную колостому (выход из кишечника).
Качество жизни человека с колостомой резко меняется в худшую сторону. Ему приходится тщательно ухаживать за стомой и менять калоприемник. Известно очень много случаев, когда люди, привыкшие к активной социальной жизни, узнав о том, какая перспектива их ждет, отказывались от операции, несмотря на то, что это был их единственный шанс выжить. Они предпочли умереть, но только не носить калоприемник на боку.
Практика показывает, что очень важно правильно ухаживать за стомой. К тому же, в настоящее время существуют удобные приспособления для стомированных больных. Коптлеу Рахимович вспоминает свою пациентку на диспансерном учете, которая после операции 17 лет работала в очень серьезном государственном учреждении и никто, абсолютно никто из ее коллег не знал, что у нее на боку отверстие, из которого в специальный мешочек выходят продукты жизнедеятельности. Этот пример говорит о том, что можно и со стомой вести активный образ жизни, хотя никто не будет спорить с тем, что ее наличие будет ограничивать больного в каких-то видах деятельности.
Не теряйте бдительность!
Чтобы не допускать такой ситуации, надо внимательно относиться к своему здоровью. Как бы это ни было трудно для восприятия, но необходимо понять, что прямая кишка – это такой же орган, как и все остальные, и он подвержен болезням. Рак прямой кишки – это тяжелое заболевание, которое может привести к смерти или инвалидности. Поэтому нарушения в функционировании прямой кишки желательно замечать как можно раньше. Иногда достаточно обратить внимание на характер выделений из прямой кишки.
Ленточный кал или кал, сплющенный с одной стороны, говорит о том, что в прямой кишке уже есть какое-то препятствие. Обычно люди не придают этому значения, и совершенно напрасно!
Профилактика заболевания
Профилактика здоровья прямой кишки заключается в очень простых действиях:
– Нельзя допускать запоры, особенно многодневные. Нужно регулярно опорожнять кишечник. В результате запоров объемные и затвердевшие каловые массы, проходя через кишечник, травмируют его, в том числе и самый конечный его отдел.
– Характер питания очень влияет на предрасположенность к возникновению опухоли прямой кишки. Замечено, что вегетарианцы практически не болеют этим недугом, потому что употребляют в пищу много клетчатки. Любители мяса могут оставаться верны своим предпочтениям, но при этом следует добавлять в свой рацион питания продукты с высоким содержанием клетчатки.
– После 45 лет профилактический осмотр 1 раз в год – обязателен! Дополнительные осмотры – по показаниям врача.
Только таким образом можно избежать страшного заболевания или диагностировать его как можно раньше, тем самым сохранив жизнь пациента и, по возможности, его здоровье.


Ежегодно в России регистрируется 50 тысяч новых случаев рака кишечника. Считается, что наиболее подвержены этой болезни люди старше 50 лет, однако в последние годы заболевание все чаще встречается у более молодых пациентов. Неправильное питание, сидячий образ жизни, чрезмерное употребление алкоголя и курение — эти факторы повышают риск заболевания. В то же время изменение некоторых привычек может помочь существенно снизить риск колоректального рака и предупредить развитие болезни.
Двигайтесь
Один из основных факторов, влияющий на развитие рака кишечника — сидячий образ жизни. Чем больше времени в день мы проводим в сидячем положении, тем сильнее воспалительные процессы в организме и тем выше риск развития болезни. Если ваша работа требует длительного пребывания в сидячем положении, обязательно каждый час делайте перерывы, чтобы сделать небольшую гимнастику и пройтись. И, конечно, старайтесь как можно больше ходить пешком после работы.
Старайтесь больше времени проводить на солнце
Исследование, в котором приняли участие 13 тысяч человек, показало: повышенный риск рака кишечника напрямую связан с дефицитом витамина D. Разумеется, прямое воздействие солнечных лучей на незащищенную кожу может быть опасно, но если пользоваться защитными средствами, стоит проводить на улице хотя бы полчаса в день.
Ешьте больше клетчатки
Цельнозерновые и крупы, свежие овощи и фрукты, бобовые и другие продукты с высоким содержанием клетчатки должны быть на вашем столе ежедневно. Пищевые волокна не только помогают нашему кишечнику работать нормально, но и снижают риск развития колоректального рака.

Бросьте курить
Курение влияет не только на риск развития рака легких: эта дурная привычка также повышает риск рака кишечника. Более того, чем больше ваш курительный стаж, тем больше организму понадобится времени на восстановление. Поэтому в ваших интересах как можно скорее избавиться от этой дурной привычки.
Пейте кофе
Регулярное употребление кофе может снизить риск развития рака кишечника на 26%. Как показали результаты исследования, в котором приняли участие почти 10 тысяч человек, наиболее низкий риск заболеть раком кишечника был у тех, кто ежегодно выпивал более 2,5 чашек кофе в день.

Следите за своим весом
Индекс массы тела более 25 серьезно повышает риск образования полипов в толстой кишке: сами по себе они неопасны, но если вовремя не удалить, могут перерасти в злокачественные. Поэтому если у вас лишний вес, стоит регулярно делать проверку кишечника.
Сократите количество алкоголя
Четыре порции алкоголя в день в итоге повышают риск развития рака кишечника на 21%. Все дело в том, что кишечные бактерии превращают алкоголь в канцероген ацетальдегид, что в итоге и может привести к развитию рака. Если вы всерьез заботитесь о профилактике рака, задумайтесь об ограничении алкоголя.

К сожалению, в большинстве случаев возникновения злокачественных новообразований, выявленных в том или ином органе, специалисты не могут однозначно выделить причины, приводящие в действие механизмы мутации здоровой клетки в раковую.
Особенно это относится к онкологическим патологиям кишечника, которые являются опасными, сопряженными с высоким процентом летального исхода, заболеваниями.
Медицинская справка
Рак прямой кишки – опухолевое новообразование, злокачественное по своей природе возникновения, сосредоточенное в слизистых тканях заднего отдела толстого кишечника. Данную форму рака вследствие специфики ее локализации, еще трактуют как колоректальную.

Такие аномалии способны полностью перекрывать кишечный просвет, либо занимать лишь определенную его область. Отмечено, что представители сильной половины населения более подвержены недугу, чем женщины, при этом ежегодно статистика заболеваемости данным диагнозом увеличивается в среднем на 12 – 13%.
В группе риска наиболее уязвимыми являются следующие категории граждан:
- пациенты с предраковыми диагнозами других систем и органов жизнедеятельности, способных стать злокачественными и в дальнейшем метастазировать, вызывая вторичную форму рака;
- люди, страдающие различной степенью ожирения – в данном случае орган больше других участков тела склонен к обрастанию жировыми слоями тканей, что провоцирует изменение структурного содержания тканей кишечника и вызывает рак;
- лица с ограниченной физической активностью – сидячий образ жизни активизирует развитие застойных венозных явлений в тазовой зоне и в геммороидальных узловых соединениях. Функциональность слизистых слоев органа при этом резко снижается, провоцируя формирование онкологии;
- страдающие никотиновой и алкогольной зависимостью – токсическое воздействие компонентов входящих в состав никотиносодержащих и алкогольных продуктов, в любой их форме способствует накоплению токсических компонентов в тканях органа и вызывает данный недуг;
- любители жирной и жареной пищи, частые посетители фастфудов – в этих продуктах огромное количество канцерогенов, оседающих в кишечнике и являющихся благодатной средой для размножения раковых клеток;
- те граждане, у которых ближайшие родственники ранее перенесли данное заболевание – доказано, что злокачественный ген способен передаваться по наследству еще на этапе внутриутробного формирования плода, и длительное время, сохраняясь в организме, в один момент дать о себе знать развитием опухоли данного отдела.
Рак прямой кишки диагностируется в каждом втором случае опухолевых злокачественных формирований ЖКТ. Из всех, ежегодно выявляемых онкологических патологий, данная форма рака встречается в 8% случаев.
В этой статье перечислены симптомы рака ободочной кишки.
В России статистика заболеваемости раком прямого отдела кишечника стабильно увеличивается. Пик заболеваемости регистрируется в Ленинградской и Псковской областях. Всего по стране каждый год этот опасный недуг поражает более 60 000 россиян.

Что касается мировой статистики, то в числе лидеров по заболеваемости – США, Япония и Канада, тогда как в Китае, Индии, Иране и Ираке – таких случаев в 10 раз меньше.
Поскольку аномалия характеризуется не слишком оптимистичным прогнозом выживаемости, по мере роста числа заболевших, растет и статистика смертности от данной формы рака. Каждое десятилетие эта цифра увеличивается в среднем на 17,5%.
Причина этому явлению – не только поздняя диагностика и связанная с ней низкая эффективность проводимого лечения, но и низкая степень информирования населения о мерах профилактики развития опухоли данного органа.
В тех странах, где профилактика является приоритетной линией политики здравоохранения государства (это – Израиль, Германия, Великобритания) – процент выживаемости самый высокий в мире ввиду ранней самодиагностики и своевременного обращения в клинику за медицинской помощью.
Что нужно делать
Если рассматривать важность профилактических мероприятий именно в контексте данной формы злокачественной патологии, их соблюдение, естественно, не может гарантировать 100% защиту от развития опухолевого новообразования, а вот минимизировать риск его появления, вполне способно.
Фактор неправильного питания, как провокатор ракой опухоли прямой кишки в большинстве ситуаций вполне можно исключить. И хотя стопроцентной диеты, способной стать панацеей от страшного недуга, не существует, классифицированы продукты, минимизирующие, и наоборот, усиливающие риск его появления.
Под неправильным питанием в данном случае понимают преобладающее количество белковых животных компонентов, отличающихся повышенном содержанием жирности, считающихся главной причиной клеточного перерождения эпителиальных тканей органа в раковые клетки.
Следует свести к минимуму, а лучше полностью исключить жирные сорта мяса, особенно приготовленные путем их жарки, копчености промышленного производства. Проникая в кишечник, они:
- увеличивают концентрацию желчной жидкости и кислот в отделе;
- качественно меняют внутреннюю микрофлору, населяя ее гнилостными патогенными бактериями и микробами;
- стимулируют синтез соединений, обладающих канцерогеновыми характеристиками.

Крайне негативно влияют так же консервированные и соленые продукты – в их составе большое количество кислот и консервантов, разрушающих внутренний слизистый слой и вызывающий озлокачествлевание его клеток.
Основой правильного питания должны стать:
фрукты, овощи и зелень – в них содержатся витаминные комплексы. Предпочтение следует отдавать тем их видам, которые растут в данной местности, поскольку они адаптированы к климату, лучше хранятся и практически всю зиму сохраняют свои полезные свойства.
К ним относятся: морковь, капуста, тыква, репа. Содержащиеся в этих овощах, а также в местных ягодах элементы, блокируют канцерогеновые соединения и препятствуют появлению злокачественных клеток;
Обсудим здесь прогнозы при карциноме прямой кишки.
Недостаточный уровень физической активности провоцирует наличие застойных процессов в прямой кишке, что резко снижает перистальтику, ведет к запорам и развитию раковых диагнозов ЖКТ.
Каловые отложения, застаиваясь в органе, начинают разлагаться и токсически воздействовать на ректальную часть прямой кишки. Из-за того, что проблема в основном, игнорируется, большая часть токсинов не выводится своевременно, отравляя места своего скопления.
При занятиях спортом, сопряженных с физической активностью, лишние килограммы уходят, кровеносные сосуды очищаются, что благотворно сказывается на общей системе кровообмена в организме.
Двигательная активность стимулирует деятельность всех органов, ответственных за нейтрализацию токсинов, запоры уходят, перистальтика нормализуется.

Игнорирование заболеваний органа чревато серьезными проблемами со здоровьем. Не секрет, что любой недуг проще предотвратить, чем впоследствии заниматься его лечением.
Сделать риск развития рака рассматриваемого отдела, минимальным, поможет своевременная терапия таких диагнозов:
- полипы прямой кишки – полипроз, особенно, если речь идет о его множественном проявлении, следует вовремя удалять. Сейчас для этого применяются щадящие, малоинвазивные хирургические манипуляции с использованием эндоскопа;
- геморрой – напрямую связан с застоем кала, появлением в его составе фрагментов слизи и кровяных сгустков. При этом болезнь прекрасно лечится современными препаратами направленного спектра действия. В основном, это мази и ректальные свечи;
- трещины – вызывают дискомфорт, часто боль во время испражнения, что рефлекторно способствует застою кала. Лечится медикаментозно в домашних условиях;
- колиты – важный симптом проблем с кишечником. Требует обязательной врачебной помощи, поскольку нарушает работу отдела и провоцирует внутренние воспаления;
- воспалительные аномалии – любые проявления данного типа заболеваний негативно сказываются на состоянии тканей и часто являются причиной их клеточного перерождения, что, собственно и является раком.
Несмотря на то, что все описанные аномалии хорошо подлежат домашней терапии, пытаться их диагностировать самостоятельно не стоит, поскольку точно выявить заболевания внутренних органов тела человека способен только квалифицированный специалист, который по итогам обследования назначит правильное лечение.
Профилактическая диагностика с определенной периодичностью показана тем, кто у кого в семейном анамнезе были подобные случаи, особенно людям, страдающим семейным полипозом диффузного типа. В данном случае необходимы:
- ежегодная ректороманоскопия;
- лапароскопия – минимум раз в два года;
- самодиагностика – постоянно. Сюда относится наблюдение за состоянием ЖКТ, качеством стула. При любых его изменениях – срочная консультация профильного специалиста.

Врачи-онкологи рекомендуют людям, склонным к проявлениям злокачественности, посещать клинику каждые 6 месяцев – это обеспечит своевременную диагностику патологии. По статистике, раннее выявление рака кишки – это практически 100% гарантия его излечения.
Мнение специалистов по поводу эффективности профилактики, можно услышать в докладе с медицинской видео-конференции:
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Это онкозаболевание прогрессирует очень медленно, при этом первые годы может протекать абсолютно бессимптомно. Но следуя этим рекомендациям, можно значительно минимизировать риски

Колоректальный рак (КРР), он же рак кишечника, занимает в России второе место по уровню смертности среди всех онкозаболеваний. Рак кишечника прогрессирует очень медленно, но верно — на протяжении нескольких лет, при этом первые годы может протекать абсолютно бессимптомно. Или же симптомы могут быть неочевидными, не указывающими напрямую на рак, как, например, ощущение вздутия в животе, быстрая утомляемость и слабость. Ощутимыми проявления болезни становятся уже на поздних стадиях, когда по мере развития опухоль проникает в стенки кишечника и далее распространяется через кровеносные и лимфатические сосуды на другие органы. На этом этапе шансы на благополучный исход ничтожно малы.
Скажем честно: гарантированного способа избежать колоректального рака еще никто не изобрел, хотя команды ученых и медицинских специалистов по всего миру работают над этим не одно десятилетие. Проведенные ими многочисленные исследования, однако, позволили отследить определенные закономерности и выработать целый ряд рекомендаций. Следуя им, можно значительно минимизировать риски. Итак, на что же стоит обратить внимание?
Диагностический скрининг КРР

Взять под контроль факторы риска
Помимо факторов риска, на которые повлиять невозможно (предрасположенность, возраст и др.), есть ряд факторов, на которые можно и рекомендуется влиять. К ним относятся факторы образа жизни — по статистике ВОЗ, 30—50% онкологических заболеваний могут быть предотвращены. И предотвратить их возникновение или замедлить развитие вполне себе по силам любому.
Развитию колоректального рака способствуют такие факторы, как низкая физическая активность, ожирение, особенно в области талии и у мужчин, диета с низким содержанием клетчатки (то есть овощей и фруктов) и высоким содержанием красного мяса, особенно приготовленного при высоких температурах (жарка, гриль) и злоупотребление фаст-фудом.
Достаточно обратить внимание на эти базовые факторы и минимизировать их (в идеале — исключить), и шансы на здоровую жизнь существенно повысятся.
Проверять уровень гормонов
Колебания уровня гормонов также могут негативно воздействовать на развитие колоректального рака. Сейчас исследователи прорабатывают даже влияние, которое на рак кишечника оказывает гормон мелатонин: есть подозрение, что у людей, работающих по сменному и ночному графику, больше шансов развития КРР в связи с постоянным изменением уровня мелатонина. Хотя исследования еще не завершились, налицо еще одна уважительная причина следить за режимом и учитывать этот фактор при выборе графика работы и жизни.
Для женщин этот фактор важен с точки зрения выбора заместительной гормональной терапии, например, в период менопаузы. Прием эстрогена и прогестерона может даже снизить развитие КРР у женщин, при этом, как ни парадоксально, повысить риски других видов рака. Поэтому к выбору подобной терапии рекомендуется подойти очень вдумчиво и обсудив все возможные последствия с врачом.
Употреблять витамины
Сразу несколько исследований, проведенных в Америке, показали, что сочетание витамина D и кальция могут снизить риски возникновения рака кишечника. Оба витамина наиболее успешно работают в пропорциональном сочетании друг с другом. Витамин D с этой целью рекомендуют получать из витаминных комплексов, а не в процессе загара, чтобы избежать увеличения рисков меланомы кожи. Он, в свою очередь, будет способствовать усвоению кальция, недостаток которого, как обнаружили ученые, повышает риски колоректального рака.
Кроме того, американские исследователи предполагают, что прием магния также помогает противостоять возникновению рака кишечника. Итого, достаточно включить в рацион 3 витамина — и уже защитить себя от страшной угрозы.
Уменьшить стресс
Стресс приводит к выделению и колебанию гормонов стресса, прежде всего, кортизола, адреналина и норадреналина. Он же является одним из основных факторов развития сердечно-сосудистых заболеваний, сахарного диабета 2-го типа, инсульта, рака, ревматоидного артрита и депрессии. Таким образом, стресс формирует в том числе и факторы, которые уже не преодолеешь — диабет второго типа, например. У страдающих им не только риски заболеть КРР выше, но и прогноз на излечение зачастую менее оптимистичный.
Итак, во многом наше здоровье в наших руках. Колоректальный рак опасен, коварен и зачастую не оставляет шансов, но даже такой страшной угрозы можно избежать. Пусть немного, но изменить образ жизни, а главное — проходить профилактический скрининг (колоноскопию) даже при отсутствии, как кажется, симптомов. Сейчас ее можно пройти абсолютно безболезненно и даже во сне, под наркозом. Не ставьте жизнь и здоровье под угрозу — запланируйте свой первый скрининг уже сейчас!

- Группа особого риска: причины рака прямой кишки
- Полипы кишечника
- Стадии рака прямой кишки
- Чем может проявляться рак прямой кишки?
- Метастазы при раке прямой кишки
- Симптомы рака прямой кишки
- Диагностика рака прямой кишки
- Лечится ли рак прямой кишки?
- Варианты лечения рака прямой кишки на разных стадиях
- Профилактика рака прямой кишки
- Продолжительность жизни
- Цены на лечение рака прямой кишки
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.
В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже - до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.

Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины .
В зависимости от этих характеристик, выделяют пять стадий:
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение , что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего - в аноректальном отделе (5-8 %).
В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак - аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин "колоректальный рак", врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
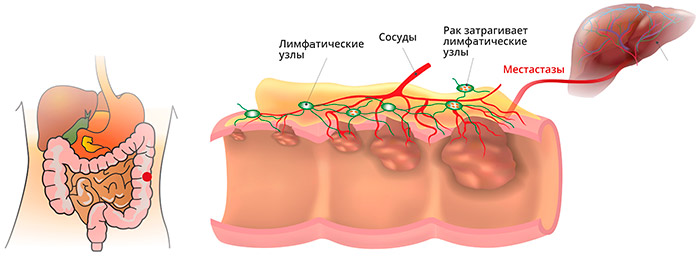
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:

Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры , развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.

Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию. Запись на консультацию круглосуточно
Читайте также:

