Как из-за курения может быть лейкоз

Российский бизнесмен Олег Тиньков рассказал, что у него обнаружили рак крови - лейкемию. Рассказываем, что это за болезнь.
Лейкемия (лейкоз) – это злокачественное заболевание кровеносной системы, ее еще называют раком крови.
Существует 4 основных формы лейкемии:
1. Острая миелоидная лейкемия (ОМЛ);
2. Хроническая миелоидная лейкемия (ХМЛ);
3. Острая лимфобластная лейкемия (ОЛЛ);
4. Хроническая лимфоцитарная лейкемия (ХЛЛ).
Почему возникает лейкемия?
Точных причин, почему возникает этот вид рака, на данный момент не установлено.
Лейкемия возникает, когда повреждается расположенная в клеточном ядре и несущая наследственную информацию ДНК, что, в свою очередь, может повлиять на гены.
Однако существуют факторы, которые увеличивают риск заболеть:
большое количества излучения; воздействие на организм бензола;
курс некоторых видов химиотерапии при лечении иных видов рака;
Все это вызывает повреждение ДНК, которое может послужить тому, что вероятность лейкемии повысится.
Что происходит в организме при лейкемии?
Костный мозг людей с лейкемией производит большое количество белых кровяных клеток, которые называются лейкозными. Эти клетки не функционируют как нормальные белые клетки и растут быстрее. К тому же они не прекращают расти, когда это обычно должно происходить.
Постепенно лейкозные клетки вытесняют здоровые клетки крови, из-за чего могут возникать кровотечения, анемия и инфекции. Далее лейкозные клетки могут распространиться на лимфатические узлы и другие органы.
Влияет ли наследственность на риск заболеть лейкемией?
Большинство заболевших лейкемией не имеют родственников с той же болезнью. При этом, однако, зарегистрировано несколько случаев, когда лейкемией заболевают несколько членов семьи.
Определенные генетические основы рака крови на сегодня неизвестны, однако есть вероятность, что генетическая предрасположенность может играть какую-то роль. Дело в том, что у некоторых людей с генетическими заболеваниями - синдром Дауна и синдром Блума - лейкемия встречается чаще.
Кто и каким видам лейкемии больше подвержен?
Лейкемия составляет примерно 3% из всех видов рака. Среди детей чаще всего встречается ОЛЛ, у подростков диагностируют ОМЛ и ХМЛ чаще, чем ОЛЛ и ХЛЛ.
ХЛЛ редко диагностируется в возрасте до 40 лет. ОМЛ и ОЛЛ значительно часто встречается у людей старше 60 лет, риск развития ХЛЛ также увеличивается с возрастом.
Какие симптомы могут указывать на лейкемию?
Лейкемия проявляется по-разному. Обычно при лейкемии наблюдаются следующие симптомы:
повышенная температура и усиленное потоотделение по ночам;
головные боли; синяки и кровотечения;
боли в костях или в суставах;
боли в животе из-за увеличения селезенки;
увеличение лимфатических узлов в подмышках, в паху или на шее;
Некоторые заболевшие могут вообще не иметь никаких симптомов, и рак обнаруживают случайно при анализе крови. Обычно анализ показывает аномально большое или наоборот малое число лейкоцитов. Может быть снижено число тромбоцитов, а также наблюдаться характерные при анемии изменения - уменьшение числа эритроцитов.
Иногда встречаются симптомы совершенно разных болезней, но которые вызваны лейкемией. Например, усталость; инфекции, не поддающиеся лечению антибиотиками и длящиеся долго; кровотечения из десен и носа - они могут быть результатом сниженного числа тромбоцитов. На теле лейкемия может проявляться мелкими красными точками и синими пятнами и так далее. Любые симптомы, однако, требуют клинического исследования и могут быть никак не связаны с лейкемией.
Как лечат лейкемию?
Как будет проходить лечение, зависит от каждого отдельного случая. На лечение влияет несколько факторов - тип лейкемии, стадия болезни, возраст и общее состояния здоровья.
При острой лейкемии больному требуется быстрое лечение - это позволит остановить сильный рост лейкозных клеток. Часто своевременное лечение острого лейкоза позволяет достичь ремиссии. Однако при этом есть риск, что болезнь снова активизируется.
Хронический тип лейкемии редко удается остановить полностью, но терапия помогает бороться с болезнью.
Какие виды лечения применяют при лейкемии?
Химиотерапия. Это главный метод лечения большинства типов лейкемии, во время которого погибают раковые клетки.
Лучевая терапия. Тут используются высокие дозы рентгеновского излучения, чтобы убить раковые клетки и уменьшить рост лимфатических узлов и селезенки. Лучевую терапию могут проводить перед трансплантацией стволовых клеток.
Трансплантация стволовых клеток. Стволовые клетки способны восстанавливать производство нормальных клеток крови и укреплять иммунную систему. Перед пересадкой проводят лучевую или химиотерапию, чтобы разрушить клетки костного мозга и освободить пространство для новых стволовых клеток. Эти процедуры также помогают ослабить иммунную систему настолько, чтобы новые стволовые клетки прижились.
Биологическая терапия. Это лечение заключается в том, что используются специальные лекарства, повышающие естественную защиту организма от рака.
Какой прогноз выживаемости при лейкемии?
Более 95% детей достигают полной ремиссии. Среди взрослых 60-80%, имеющих рак крови, могут достигать полной ремиссии при стандартном лечении, а 35-40% взрослых с этим диагнозом после агрессивного лечения могут прожить более 2 лет. Более молодые люди с лейкемией живут дольше после лечения.
При этом выживаемость зависит от уровня жизни: в развитых странах смертность ниже.
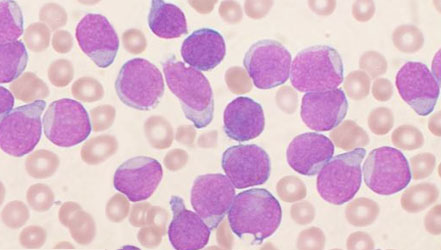
Это онкологическая патология кроветворной системы, к которой можно отнести обширную группу заболеваний разной этиологии [3] .
При лейкозе клетки костного мозга не производят нормальные лейкоциты, а мутируют и превращаются в раковые. От других разновидностей онкологических заболеваний лейкоз или лейкемия отличается тем, что раковые клетки не образуют опухоль, а находятся в костном мозге, в крови или во внутренних органах. Костный мозг замещается раковыми клетками и не производит достаточное количество здоровых клеток крови. Из-за этого к крови возникает дефицит тромбоцитов, лейкоцитов и эритроцитов. Дефективные лейкоциты не способны нормально функционировать, организм становится восприимчив к инфекциям.
Лейкоз считается самым распространенным онкологическим заболеванием у детей, на его долю приходится около 30% от всех раковых патологий.
Острая лейкемия развивается вследствие перерождения незрелых клеток крови. Несозревшие клетки подвергаются злокачественному перерождению и прекращают нормально развиваться. Такой вид лейкоза назвали острым, так как еще каких-то 50 лет назад такая патология приводила к смерти больного. В наши дни эта форма лейкемии успешно поддается терапии, особенно на ранних стадиях.
Острому лейкозу особенно подвержены дети в возрасте 3-5 лет и, как правило, мужчины 60-70 лет.
Хроническая или медленно развивающаяся форма чаще всего встречается у подростков и у взрослых людей в возрасте 50-60 лет. При хронической лейкемии перерождаются уже созревшие клетки крови.
Точные причины возникновения лейкоза все еще не установлены. На сегодняшний день 60-70% причин развития лейкемии не выяснены. Однако можно выделить ряд факторов риска, которые угнетают мозговое кроветворение, к которым относятся:
- 1 поражение организма вирусными и инфекционными заболеваниями, при этом здоровые клетки могут переродиться в атипичные;
- 2 курение;
- 3 генетическая предрасположенность, особенно от отца к детям;
- 4 генетические нарушения – синдром Дауна, нейрофиброматоз;
- 5 токсическое воздействие на организм химическими соединениями – пестициды, растворители, некоторые лекарственные средства;
- 6 побочный эффект после химиотерапии;
- 7 патологии кровеносной системы – анемия и другие.
Под воздействием какой-либо причины в костном мозге начинают размножаться недифференцированные клетки, которые вытесняют здоровые. Для развития лейкоза достаточно лишь одной онкологической клетки, которая быстро делится, клонируя раковые клетки. Атипичные клетки с кровью разносятся по организму и образуют метостазы в жизненно важных органах.
Начало заболевания обычно протекает бессимптомно. Больной чувствует себя нормально до тех пор, пока пораженные клетки не начинают распространяться по кровеносной системе. Затем появляется анемия, пациент постоянно чувствует себя уставшим, жалуется на одышку и тахикардию. В связи с уменьшением количества тромбоцитов в крови возможно развитие гемофилии. Поэтому возможна кровоточивость десен, склонность к незаживающим синякам, носовым, маточным и желудочным кровотечениям. Затем появляются боли в позвоночнике, ногах, вплоть до хромоты.
При некоторых формах лейкемии может подниматься температура, у больного пропадает аппетит. Часто лейкозные клетки поражают клетки печени, селезенки, кожи, почек и головного мозга, поэтому печень и селезенка могут быть незначительно увеличены, возможны боли в области живота.
При лимфобластной лейкемии поражаются и, соответственно, увеличиваются лимфатические узлы на шее или в паху б, при пальпации больной не испытывает болевой синдром.
Если лейкозные клетки проникают в почки, то развивается почечная недостаточность.
При лейкозной пневмонии пациент жалуется на хриплое дыхание, сухой кашель и одышку.
Хроническая форма лейкоза может протекать без явных симптомов в течение нескольких лет.
Настороженность относительно лейкемии должны вызвать:
- воспаление и кровоточивость десен;
- рецидивирующая ангина;
- потеря веса;
- ночная потливость;
- бледность кожных покровов;
- склонность к кровоизлияниям на коже;
- увеличение лимфоузлов после перенесенных инфекций.
Острая форма лейкоза возникает внезапно, быстро прогрессирует и может привести к смерти пациента.
Со стороны сосудистой системы распространение раковых клеток может привести к закрытию просвета лейкемическими тромбами и закончиться инфарктом.
При проникновении лейкозных клеток в оболочку головного мозга и больного развивается нейролейкоз. При этом у пациента возможны обмороки, судороги, головокружения, рвота.
При проникновении метостаз в жизненно важные органы, у больного могут появиться головные боли, кашель, одышка, зуд кожных покровов, интенсивные маточные и носовые кровотечения.
При поражении кожных покровов у больного на поверхности кожи могут появиться узелки, сливающиеся между собой.
Специальных профилактических мер против лейкемии нет. Для людей с отягощенной наследственностью и людям, чья профессиональная деятельность связана с радиоактивными и токсическими веществами важна ранняя диагностика.
Общие профилактические меры лейкоза – это здоровый образ жизни, умеренные регулярные физические нагрузки, правильное питание, сезонная витаминотерапия.
Чем раньше начать терапию лейкоза, тем более вероятность выздоровления. Вид комплексного лечения зависит от стадии и типа патологии. В первую очередь пациент нуждается в консультации гематолога. В зависимости от симптомов затем подключают хирурга, дерматолога, ЛОР-врача, гинеколога или стоматолога.
Пациенту с лейкемией необходима химиотерапия с целью уничтожения лейкозных клеток. При этом противоопухолевые средства можно комбинировать. Лечение начинают с индукционной терапии, продолжительность которой должна составлять 4-5 недель.
Хороших результатов в терапии лейкоза можно добиться с помощью трансплантации костного мозга. Для этого сначала клетки крови больного облучают, и они разрушаются, а затем в костный мозг вводят здоровые донорские клетки с идентичным типом ткани. Донором, как правило, выступают близкие родственники больного.
Терапия лейкоза возможна только в условиях стационара, так как организм пациента ослаблен и нельзя допустить возможности инфицирования.
Полезные продукты при лейкозе
Пациентам с лейкемией важно витаминизированное правильно сбалансированное питание, так как в период терапии больные испытывают слабость из-за анемии и токсического воздействия химиотерапии. Поэтому рацион пациента должен включать:
- 1 продукты с большим количеством витамина С и микроэлементов, которые способствуют восстановлению красных кровяных телец;
- 2 такие овощи как кукуруза, хрен, тыква, краснокочанная капуста, кабачки, красная свекла;
- 3 фрукты: виноград темных сортов, земляника, гранат, апельсины, черника, вишня;
- 4 каши из пшена, гречки и риса;
- 5 морепродукты и такая рыба как сельдь, скумбрия, форель, треска;
- 6 молочные продукты: нежирный сыр, творог, пастеризованное молоко;
- 7 мясо кролика;
- 8 субпродукты: печень, язык, почки;
- 9 мед и прополис;
- 10 шпинат;
- 11 ягоды черной смородины;
- 12 отвар ягод шиповника.
Лечение лейкоза народными средствами не может заменить терапию в стационаре, но вполне может быть дополнением лечению, назначенным гематологом.
- отвар цветов барвинка отличается хорошим противоопухолевым эффектом;
- для очистки лимфы по 1 л сока грейпфрута и апельсина смешивают с 300 г сока лимона и добавляют 2 л воды. Принимать 3 дня подряд по 100 г через каждые 30 минут, ничего при этом не есть [1] ;
- как можно больше черники в свежем виде или отвар из листьев и стеблей растения;
- березовые почки залить водой в соотношении 1:10 и настаивать в течение 3-х недель, принимать по 1 ч.л. трижды в день;
- принимать 4 раза в день по 150-200 г запеченной тыквы;
- пить как чай отвар из листьев брусники;
- 1 ст. очищенных орехов кедра залить ½ л водки, настаивать в темноте 14 дней и пить 3р в день по 1 ч.л. [2] ;
- употреблять 2 р в день по 1 ст.л. распаренных семян льна;
- пить чай из травы земляники;
- употреблять 3 р в день по 1 ч.л. пыльцы, запивая молоком.
Больным лейкозом следует отказаться от:
- мяса с тугоплавкими жирами – свинины, баранины, говядины, а также сала, так как они способствуют формированию тромбов.
- для того, чтобы лучше усваивалось железо необходимо исключить продукты с содержанием кофеина: чай, кофе, пепси-колу;
- ограничить прием продуктов, разжижающих кровь, таких как орегано, карри, имбирь, калину, чеснок;
- сдобной выпечки, крепких бульонов и бобовых при низком уровне нейтрофилов;
- уксуса и маринованных овощей, так как они разрушают кровеносные тельца.
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Вред курения и как чернеют легкие курящего человека. Видео
Курение табака довольно быстро приводит к зависимости. Когда человек пытается бросить курить, у него или нее могут быть симптомы отмены.
снижение концентрации внимания
проблемы со сном
мощная тяга к табаку.
В табачном дыму содержится ряд опасных химических веществ, таких как смолы, радиоактивный полоний, мышьяк, свинец, висмут, аммиак, органические кислоты. Острого отравления этими веществами практически не наблюдается в связи с тем, что в организм они поступают медленно, дозированно, однако они приводят к постепенному ухудшению здоровья.
Многие курильщики считают, что курение сигареты с фильтром безопасно, но это не так. Вред, наносимый курением любых сигарет одинаков для всех курильщиков.
Помимо самого курильщика страдают и те, кто находится вокруг – так называемые пассивные курильщики.
Длительное курение приводит к заболеваниям различных органов и систем.
Курение может стать причиной онкологического процесса в любом органе: мочевой пузырь, кровь (острый миелоидный лейкоз), шейка матки, кишечник, пищевод, почки и мочеточники, гортань, печень, ротовая полость (горло, язык, мягкое небо и миндалины), поджелудочная железа, желудок, трахея, бронх и легкие
Курение наносит вред сердцу и кровообращению, увеличивает риск развития ишемической болезни сердца, инсульта, заболевания периферических сосудов (поврежденные кровеносные сосуды) и цереброваскулярных заболеваний (поврежденные артерии, которые снабжают мозг кровью).
Окись углерода из дыма и никотина увеличивают нагрузку на сердце, заставляя его работать быстрее. Они также увеличивают риск возникновения тромбов. Фактически, курение удваивает риск сердечного приступа, стенокардии. Курящие люди имеют двойной риск смерти от ишемической болезни сердца, чем некурящие. Курильщики, выкуривающие 5 или менее сигарет в день, могут иметь ранние признаки сердечно - сосудистых заболеваний.
У курящих людей увеличивается риск развития язвы, а также рака желудка. Курение может вызывать рефлюкс – заброс желудочного содержимого, в таком случае кислота из желудка может двигаться в обратную сторону – в пищевод.
Курение вызывает преждевременное старение кожи на 10-20 лет. Отказ от курения предотвращает дальнейшее ухудшение состояние кожи, вызванное курением.
Курение может привести к снижению костной массы и повышению хрупкости костей. Женщины должны быть особенно осторожны, поскольку они чаще страдают от развития остеопороза, чем некурящие.
Курение повышает риск развития инсульта на 50%, что может привести к повреждению мозга и смерти.
Курение увеличивает риск развития аневризмы сосудов мозга. Это выбухание кровеносного сосуда, вызванное слабостью его стенки. Такое состояние может привести к субарахноидальному кровоизлиянию, которое является одним из типов инсульта, и может вызвать обширное повреждение головного мозга и смерть.
Кашель, простуда, хрипы и астма - только начало. Курение может привести к смертельным заболеваниям, таким как пневмония, эмфизема и рак легких. Курение вызывает 84% смертей от рака легких и 83% смертей от хронической обструктивной болезни легких (ХОБЛ). ХОБЛ, прогрессирующая и изнурительная болезнь, является общим названием болезней легких, включая хронический бронхит и эмфизему. Люди с ХОБЛ испытывают трудности с дыханием, прежде всего из-за сужения дыхательных путей и разрушения легочной ткани. Типичные симптомы ХОБЛ включают: одышку при активном состоянии, постоянный кашель с мокротой и частые инфекции органов грудной клетки.
Курение может вызвать импотенцию у мужчин, поскольку оно повреждает кровеносные сосуды, которые снабжают кровью половые органы. Это также может оказать влияние на качество семенной жидкости, уменьшить количество сперматозоидов, что приведет к бесплодию.
Курение у женщин увеличивает риск развития бесплодия, а также развития рака шейки матки.
Курение во время беременности имеет целый ряд рисков: преждевременные роды, выкидыш, мертворождение, низкий вес при рождении, синдром внезапной детской смерти, детские болезни.
в повышении цен на сигареты
в соблюдении возрастных ограничений продажи сигарет
в популяризации информации о вреде курения среди подростков, которую они получают в основном по телевидению, со стендов объявлений, во время публичных мероприятий, из сообщений в газетах, журналах, в интернете, по радио, в кинотеатрах.
Доктор показал черные легкие курильщика, который умер в 52 года.
Автором видео является доктор из Китая Чень Цзинью. Увидеть легкие умершего удалось благодаря тому, что он ещё при жизни пожертвовал их для трансплантации. Но, очевидно, пересадить эти легкие живому человеку медики так и не смогли – врачи-трансплантологи отказались от пожертвования мужчины. Картина, представшая перед докторами во время вскрытия, их поразила. Они увидели легкие черного цвета, хотя у здорового человека эти органы должны быть розовыми.
Пораженный доктор обратился к людям с заявлением, что такие легкие у многих любителей покурить. А также высказал надежду, что после просмотра видео многим не хватит смелости и дальше поддаваться этой губительной привычке.
Курение сокращает жизнь мужчины примерно на 12 лет и жизнь женщины примерно на 11 лет. Каждая сигарета, которую вы курите, вредна!
Отвечаем на самые важные вопросы про лейкоз
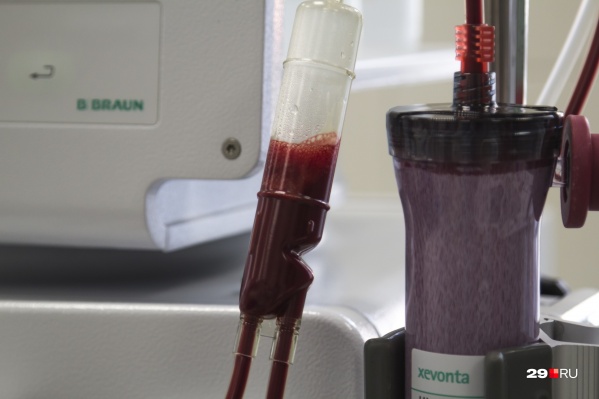
" title="Показать лейкоз может исследование периферической крови
" itemprop="contentUrl">
Показать лейкоз может исследование периферической крови
Фото: Сергей Яковлев
В сентябре мы познакомились с архангелогородкой Вероникой Рожновской, жизнь которой изменилась, когда у её дочери Даши диагностировали лейкоз. Девочка в тот момент училась в пятом классе, а на недомогания врачи не обращали должного внимания. Специалисты отмечают, что рак крови действует тем агрессивнее, чем моложе организм, который поражает болезнь. На другие важные вопросы об этом раке отвечают профессор кафедры онкологии и медицинской радиологии Уральского государственного медицинского университета Сергей Берзин и гематолог из Уфы Нэлли Янтурина.
Лейкоз — опухолевое заболевание клеток крови. При лейкозе происходит патологическая трансформация лейкоцитов и их бесконтрольное деление. В итоге они замещают собой нормальные клетки костного мозга, из которых образуются циркулирующие в крови лейкоциты, эритроциты и тромбоциты.
При хронических лейкозах деление клеток идёт медленнее, и клиника тоже развивается с меньшей скоростью. Лейкозный клон током крови разносится по всей кроветворной ткани. Органами-мишенями, где откладываются метастазы, становятся почки и кости. Оседая в костной ткани, эти клетки, по-другому они называются миеломные, нарушают ее структуру. Это может проявляться частыми переломами, болью в позвоночнике, ребрах. Хронические лейкозы могут годами протекать без каких-либо явных отклонений в самочувствии, тогда выявить их можно только при исследовании крови.
Начало заболевания нередко протекает без выраженных симптомов. Больные отмечают общую слабость, утомляемость, неопределенную боль в костях, непостоянную температуру по вечерам в пределах 37,1–38 градусов. Но уже в этот период у некоторых больных можно обнаружить небольшое увеличение лимфатических узлов, селезенки. В анализе крови тоже будут изменения — повышение или снижение количества лейкоцитов, анемия.
Лейкоз может проявляться разнообразными симптомами. При острой форме пациенты могут жаловаться, что стали часто простывать, у них возникли инфекционные осложнения или синяки на теле, а кого-то будет беспокоить резкая потеря веса, появление шишек на теле или увеличение лимфоузлов.
Симптомы лейкоза неспецифичны, они таковы:
- слабость;
- головокружения;
- высокая температура без явных на то причин;
- боли в руках и ногах;
- кровотечения.
При замещении патологически размножающимися лейкоцитами других клеток крови на первое место выходят анемии и кровотечения из-за уменьшения числа других клеток крови — эритроцитов и тромбоцитов. Из-за накопления лейкоцитов в лимфоузлах, печени или селезёнке эти органы могут увеличиться, но обнаружить эти симптомы уже может только врач.
При лейкозе субстратом опухоли является костный мозг, который находится во всех трубчатых и плоских костях. Здесь же развиваются предшественники крови: эритроциты, лейкоциты и тромбоциты. Когда в ткани начинают развиваться опухолевые клетки, места для нормальных здоровых клеток крови просто не остается. Если в случае с раком желудка пораженный участок можно удалить, вовремя провести химиотерапию и добиться длительной ремиссии, то при раке крови такая тактика не приемлема.
Есть формы острого лейкоза, которые могут развиваться с первых дней жизни человека. Хроническим формам лейкоза подвержены люди старшего возраста. Чем моложе возраст, тем агрессивнее протекает болезнь, но при современных методиках лечения больной может жить до 5–7 лет. На течение хронического миелолейкоза (и это научно доказано) большое влияние оказывает состояние нервной системы больного — если есть стрессы, депрессии, люди сгорают буквально на глазах.
Лечение лейкоза — это достаточно длительный процесс. В среднем на достижение ремиссии при острых лейкозах уходит от 3 месяцев до 2–3 лет.
Первый и самый сложный этап в лечении острого лейкоза — это интенсивная химиотерапия, с помощью которой мы должны убить опухолевые клетки. Пациенты должны находиться в специальном асептическом блоке, в котором созданы стерильные условия, чтобы исключить их контакт с любой инфекцией. Больные в этот момент не имеют никаких собственных факторов защиты, потому что кроветворение у них пострадало от самой болезни и применяемых химиопрепаратов. Для закрепления результатов терапии после этапа восстановления (или поддержки ремиссии) принимается решение о необходимости трансплантации костного мозга.
Пересадку можно делать, если пациента ввели в ремиссию. Она бывает двух видов: аутотрансплантация, когда пересаживается костный мозг самого больного, и аллотрансплантация, в этом случае ткани забирают у донора.
В первом случае у пациента из вены берется периферическая кровь, из нее при помощи сепаратора извлекают стволовые клетки, консервируют и передают на хранение в банк. Затем пациенту проводят сильнейшую химиотерапию, а следом проводят пересадку — так же, через вену, вводят стволовые клетки, и они начинают творить новое потомство. Технически это выглядит как переливание крови. Пересадка может быть сделана и при хроническом лейкозе.
Аллотрансплантация дает хорошие результаты, если доноры — родные сестра или брат, у них самый близкий фенотип. Пересадка даже от двоюродных родственников не всегда бывает столь успешна, но все равно это шанс на то, что человек будет жить.
Лучшие доноры костного мозга — это мужчины в возрасте 30–40 лет, семейные, имеющие постоянное место работы. Желательно — на промышленном производстве, на заводах. Практика показывает, что именно такие люди относятся к донорству с наибольшей ответственностью.
Женщина тоже может стать донором костного мозга. Но здесь важно учесть, что после родов и беременностей в крови у женщин циркулируют антитела, и их лейкоциты уже настроены бороться с чужеродными антигенами. Поэтому результат пересадки может оказаться хуже.
Лейкемия - рак крови. Существуют разные типы лейкозов; некоторые формы чаще встречаются у детей, другие у взрослых. Лейкоз обычно влияет на белые кровяные тельца, клетки, которые предназначены, чтобы защитить нас от инфекции и которые размножаются как правило, только в соответствии с потребностями организма.
Когда развивается лейкоз, костный мозг производит большое количество лейкоцитов, которые не работают должным образом. Более того, эти клетки без контроля препятствуют нормальному росту других клеток, продуцируемых костным мозгом, то есть эритроцитов и тромбоцитов. Последствия - это начало инфекций, усталость и кровоизлияния.
Симптомы лейкемии
Симптомы лейкемии зависят от типа лейкоза и часто неспецифичны. Наиболее распространенные признаки и симптомы следующие:
- жар или озноб
- постоянная усталость, слабость
- частые инфекции
- потеря веса
- опухшие лимфатические узлы, печень и / или селезенка
- легкое кровотечение, кровотечение
- маленькие красно-фиолетовые пятна на коже, называемые петехиями
- чрезмерное потоотделение, часто ночные
- боли в костях
Причины лейкемии
Причина лейкемии неизвестна, но генетические факторы и факторы окружающей среды, похоже, играют важную роль. В общем, лейкоз развивается, когда некоторые клетки крови приобретают мутации ДНК. Эти аномалии заставляют клетку расти и делиться быстрее и выживать дольше, чем нормальная клетка. Со временем эти измененные клетки могут поражать другие нормальные клетки костного мозга, вызывая признаки и симптомы лейкемии.
Какие факторы риска лейкемии
Как ранее описано, причина лейкемии неизвестна, однако могут существовать условия, которые увеличивают риск развития лейкемии.
- Противоопухолевая терапия: лечение химиотерапией и / или лучевой терапией для другого злокачественного новообразования может увеличить риск развития лейкемии.
- Врожденные генетические нарушения: генетические нарушения, играют роль в возникновении лейкемии. Некоторые генетические изменения, присутствующие при рождении, такие как синдром Дауна - могут увеличить риск лейкемии.
- Воздействие высоких доз радиации. Люди, подвергающиеся воздействию высоких уровней ионизирующего излучения, имеют повышенный риск развития лейкемии.
- Воздействие химических веществ. Воздействие определенных химических веществ, а также вещество, используемое в химической промышленности, - связано с повышенным риском лейкемии.
- Курение сигарет: связано с повышенным риском острого миелоидного лейкоза.
- Семейный анамнез лейкемии: если у члена семьи был лейкоз, риск у родственников, увеличивается.
Тем не менее, следует учитывать, что у большинства людей с известными факторами риска заболевание не развивается, в то время как у многих людей с лейкемией, по-видимому, нет известных факторов риска.
Типы лейкемии
Различные формы лейкемии классифицируются в зависимости от скорости, с которой заболевание проявляется, и в зависимости от типа клетки происхождения.
Исходя из скорости возникновения заболевания, мы различаем:
ОСТРЫЙ ЛЕЙКОЗ
При остром лейкозе происходит накопление в крови, в костном мозге, а иногда также в селезенке и в лимфатических узлах незрелых клеток, которые называются лейкозными "бластами". Эти клетки не работают должным образом , имеют очень долгую среднюю жизнь и отличную способность размножаться, поэтому заболевание возникает и быстро прогрессирует. Острый лейкоз требует быстрой и агрессивной терапии.
ХРОНИЧЕСКИЙ ЛЕЙКОЗ
Хронические лейкемии характеризуются накоплением в крови, костном мозге, селезенке и часто в лимфатических узлах белых кровяных клеток, которые созревают почти нормально, которые растут бесконечно и имеют тенденцию накапливаться в течение длительного времени. В течение определенного периода времени они могут работать нормально. Часто на начальном этапе хронические лейкемии не дают симптомов и не проявляют признаков в течение длительного периода до постановки диагноза.
Однако на основе типа клетки происхождения они различаются:
ЛИМФАТИЧЕСКАЯ ЛЕЙКЕМИЯ
Этот тип лейкемии включает лимфоциты, которые являются частью нашей иммунной системы. Лимфоциты обнаруживаются в циркулирующей крови и лимфатической ткани.
Миелолейкоза - этого типа лейкемии включает в себя клетку миелоидного происхождения, что приводит к красным кровяным клеткам, что клетки крови белым и тромбоциты.
Типы лейкемии
Основными подтипами лейкемии являются:
- Острый лимфобластный лейкоз (LLA) является наиболее распространенным острым лейкозом у детей, хотя он может встречаться у взрослых.
- Острый миелоидный лейкоз (ОМЛ) является очень распространенной формой лейкемии и наиболее распространенной формой у взрослых, хотя она также может поражать детей.
- Хроническая лимфатическая лейкемия (LLC) является наиболее распространенной формой хронической лейкемии у взрослых и может протекать безболезненно и бессимптомно в течение длительного времени без необходимости лечения.
- Хронический миелогенный лейкоз (ХМЛ). Этот тип лейкоза поражает в основном взрослых. Человек с этой формой лейкемии может иметь несколько симптомов или быть бессимптомным в течение месяцев или лет, прежде чем перейти к фазе болезни, в которой клетки начинают расти гораздо быстрее. Есть и другие более редкие типы лейкемии.
Диагностика лейкемии
Вполне возможно, что диагноз лейкемии , особенно хронической формы, происходит совершенно случайно, во время рутинных анализов или по другим причинам. В этом случае или при наличии признаков или симптомов лейкемии, в дополнение к медицинскому обследованию (при поиске признаков заболевания, таких как бледность, опухшие лимфатические узлы, увеличение размеров печени и селезенки), будут выполнены следующие тесты:
Анализы крови : анализ крови покажет возможное присутствие аномальных значений лейкоцитов, эритроцитов и тромбоцитов.
Анализ костного мозга: для диагностики лейкемии необходимо взять образец костного мозга из тазовой кости, чтобы проанализировать характеристики пораженных клеток. Обследование проводится после местной анестезии с помощью тонкой иглы и является амбулаторной процедурой.
Лечение лейкемии
Лечение лейкоза зависит от различных факторов, таких как тип заболевания (острый или хронический лейкоз, миелоидный или лимфоидный), возраст и физическое состояние пациента, наличие других заболеваний.
Основные формы терапии включают в себя:
- Химиотерапия: является основным методом лечения лейкемии и основана на использовании лекарства или комбинации лекарств, вводимых перорально или внутривенно, с целью уничтожения больных клеток.
- Целевая терапия: она основана на использовании лекарств, направленных на специфические изменения, присутствующие в опухолевых клетках, таким образом блокируя пролиферацию клеток.
- Биологическая терапия: это препараты, которые помогают иммунной системе распознавать лейкозные клетки и контролировать болезнь.
- Лучевая терапия: введение ионизирующего излучения, чтобы остановить размножение больных клеток. Весь организм может быть облучен, но чаще облучение направлено на конкретную цель, например на костный мозг .
- Трансплантация стволовых клеток: это процедура, позволяющая заменить больной костный мозг клетками здорового костного мозга. Перед трансплантацией вводят высокие дозы химиотерапии и / или лучевой терапии для разрушения больного костного мозга, затем внутривенно вводят донорские стволовые клетки, которые снова заселяют костный мозг.
- 3.13
- 1
- 2
- 3
- 4
- 5
Читайте также:

