Ивантеевское шоссе дом 3 хирургическое отделение коленных суставов киста
Информация о работе и расписание
Госпитальная высококвалифицированная медицинская помощь
Услуги центра по восстановительной медицине
Современная диагностика – шанс предупредить болезнь
- Консультации по сложным диагнозам
- Вакансии
- Информация для специалистов
- Клинические исследования
Он-лайн консультации для врачей по сложным практическим случаям
Трудоустройство в ФГАУ ЛРЦ
Стандарты и порядки оказания медицинской помощи
- В помощь авторам научных публикаций
- Дополнительное профессиональное образование
- Научная медиатека
- Этический комитет
Проведение этической экспертизы клинических исследований, медицинских испытаний
Статьи и презентации
- Нормативная база
- Противодействие коррупции
- Закупки
- Документы
- Медицинские работники
- Вышестоящие органы
- Барокамера
- Нейрохирургия
- Неврология
- Онкология
- Радиология и Лучевая терапия
- Гинекология и новые репродуктивные технологии
- Травматология и Ортопедия
- Кардиология
- Лазерная хирургия
- Хирургия
- Литотрипсия
- Маммология
- Пластическая хирургия
- Служба психологической поддержки
- Снижение веса
- Урология, андрология и микрохирургия
- ЭКО
- Эндоваскулярная хирургия
- Артроскопия
- Эндопротезирование тазобедренного сустава
- Эндопротезирование коленного сустава
- Памятка пациента по подготовке к эндопротезированию
заведующий ортопедическим отделением, врач-травматолог-ортопед, к.м.н., главный внештатный травматолог-ортопед
заведующий отделением травматолог-ортопедическим, врач-травматолог-ортопед
заведующий отделением ортопедии №2, врач-травматолог-ортопед
- Эндопротезирование крупных суставов (тазобедренного, коленного) - самый успешный на сегодняшний день способ избавления от боли, коррекции нарушений походки и полного восстановления функции пораженных суставов.
- Реконструктивные операции по коррекции вальгусной деформации 1 пальца стопы, разработанные с использованием элементов различных оперативных вмешательств и позволяющие добиваться самых высоких результатов.
- Хирургическое лечение привычного вывиха плечевого сустава, исключающее дальнейшие рецидивы. Используемый специалистами метод позволяет сократить сроки реабилитации до 10 - 12 дней, достаточно быстро и полно восстановить утраченные функции верхней конечности и возобновить занятия спортом в самые короткие сроки.
- Хирургическое лечение заболеваний мягких тканей – мышц и сухожилий, микрохирургические операции на кисти (контрактура Дюпюитрена).
- Остеосинтез всех видов переломов костей с применением современных малоинвазивных методик.
- Артроскопические операции суставов.

Врачи Центра первыми начали применять артроскопическую хирургию голеностопного сустава.
В Центре применяется компьютерная навигация при артроскопических операциях на коленном суставе, которая повышает точность выбора точек прикрепления и исключает ошибки проведения трансплантатов, делает операцию более комфортной для хирурга, гарантированно улучшает конечный результат лечения для пациента.

Вся необходимая диагностика для выяснения полной картины заболеваний опорнодвигательного аппарата проводится в нашем Центре лучевой диагностики. В Центр располагает полным набором самых современных методов для исследований костей и суставов. Цифровые стационарные и передвижные рентгеновские аппараты составляют основу диагностики болезней скелета. В сложных случаях применяется мультиспиральная объемная компьютерная томография высокого разрешения, позволяющая видеть тончайшие изменения в структуре костей и строить трехмерные реконструкции скелета. КТ широко применяется при травмах, так как позволяет видеть, в отличие от рентгенографии, не только повреждения костей, но и травмы внутренних органов тела.
Помимо трех высокопольных МР-томографов, центр использует специализированный МР-томограф для суставов, обеспечивающий пациенту комфорт и высокую точность диагностики. Кроме того, при подозрении на воспалительные или объемные поражения костей в ЛРЦ используется сцинтиграфия скелета с помощью современной двухголовочной гамма-камеры.
Киста Торнвальдта — это редкая врожденная патология, доброкачественная киста (осумкованная полость), располагающаяся в задне-верхней части носоглотки. Впервые описана немецким врачом Густавом Людвигом Торнвальдтом в 1855 году.
Киста часто изолирована от полости носоглотки, что создает условия для воспалительного процесса. В результате формируется полость с гнойным содержимым, ограниченная слизистой оболочкой носоглотки (в таком случае данная патология называется болезнью Торнвальдта).
В случаях, когда воспаленная киста Торнвальдта прорывается в полость носоглотки, появляется постоянное гноетечению по задней стенке глотки и воспаление окружающих тканей. Вне воспаления, пациента может беспокоить постоянное стекание слизи по задней стенке глотки.
Схожим состоянием является образование кист или абсцессов в остаточной ткани аденоидов.
В большинстве случаев заболевание протекает бессимптомно, однако, вне зависимости от клинических проявлений, следует проводить лечение.
Симптомы кисты Торнвальдта
- Нарастающая носовая обструкция (нарушение носового дыхания) в результате увеличения размеров кисты, которая выступает в полость носоглотки.
- Передняя и задняя гнойная ринорея – течение гнойного содержимого кисты из носа (передняя ринорея), а также течение гноя по задней стенке носоглотки (задняя ринорея, постназальный затёк), что часто сопровождается неприятным запахом изо рта и ощущением дискомфорта в ротовой полости, неприятным привкусом во рту.
- Длительные и стойкие головные боли, чаще всего в теменной и затылочной областях – в результате воспалительного процесса в полости кисты (нагноения содержимого).
- Чаще всего в такой ситуации обычные обезболивающие препараты стойкого эффекта не имеют.
- Двустороннее снижение слуха, задолженность ушей, скопление жидкости за барабанной перепонкой – из-за воспалительного процесса и нарушения проходимости слуховых или евстахиевых труб, которые соединяют полость полость среднего уха с носоглоткой.
- Боли и выраженный дискомфорт в горле и носоглотке, которые усиливаются при глотании, кашле, чихании, что связано с воспалением или натяжением тканей.
- Гнусавость (rhinolalia clausa) – вследствие затруднения нового дыхания на уровне носоглотки.
- Во время обострения или воспаления может повышаться температура тела до 37-38 градусов, могут обостряться сопутствующие хронические заболевания.
Диагностика
Наиболее ценной при диагностике кисты Торнвальдта является эндоскопия носоглотки, также киста может быть случайной находкой при проведении компьютерной или магнитно-резонансной томографии. Окончательный же диагноз устанавливается только по результатам гистологического исследования после удаления кисты.
Лечение
Основной метод лечения кисты Торнвальдта – хирургический.
В большинстве случаев после иссечения кисты и ее опорожнения клинические проявления исчезают.
ЛОР-хирурги медицинских центров "СМ-Клиника" обладают большим опытом лечения подобных состояний. Вмешательство выполняется под контролем зрения, эндоскопически, при помощи микродебридера (шейвера) или хирургического лазера.
- Высококлассные хирурги;
- Современное оборудование и методики;
- Комфортабельная послеоперационная палата;
- Круглосуточное наблюдение медицинского персонала.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
Ведущие врачи
Заварзин Борис Александрович
Оперирующий отоларинголог. Кандидат медицинских наук

Дунайский пр., 47

Зайченко Владислав Сергеевич
Оперирующий отоларинголог, заведующий ЛОР-отделением

пр. Ударников, 19

Луцевич Андрей Иванович
Оперирующий отоларинголог. Врач первой категории

пр. Ударников, 19

Мишкорез Мария Владимировна

Выборгское шоссе, 17-1

Астахов Анатолий Петрович

пр. Ударников, 19, Дунайский пр., 47

Далиев Баходир Бахтиерович

ул. Маршала Захарова, 20

Негазов Александр Александрович

Выборгское шоссе, 17-1

Сергеев (Слепцов) Алексей Владимирович

Дунайский пр., 47
Ермаков Игорь Юрьевич

Дунайский пр., 47

Карпущенко Максим Алексеевич

Дунайский пр., 47

Смирнова Виктория Валерьевна

пр. Ударников, 19

Шарафиев Глеб Ильдарович

пр. Ударников, 19

Гусейнов Эдуард Гасанович

Дунайский пр., 47

Зайченко Сергей Сергеевич

пр. Ударников, 19

Соловьев Александр Владимирович

Выборгское шоссе, 17-1

Вязников Дмитрий Андреевич

Выборгское шоссе, 17-1

Давудов Гаджимурад Абдулмуслимович

пр. Ударников, 19

Ковалев Михаил Владимирович

Дунайский пр., 47

Кононенко Евгений Игоревич

Дунайский пр., 47

Кучерова Марина Владимировна

Выборгское шоссе, 17-1

Пониделко Сергей Николаевич

Дунайский пр., 47

Хабибов Мамед Сулейманович

Выборгское шоссе, 17-1
Адреса




- Хирургия
- О центре
- Врачи
- Лицензии
- Операционный блок
- Стационар
- Отзывы
- Контакты
- Цены
- Наши ресурсы
- Многопрофильный центр СМ-Клиника
- Педиатрическое отделение
- Центр пластической хирургии
- Хирургическое отделение
- Центр вакансий
- СМ-Клиника г. Москва
- Версия для слабовидящих
- Общая информация
- О холдинге
- Юридическая информация
- Карта сайта
- Статьи
- Контакты
-
e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Адреса в Санкт-Петербурге:
Дунайский пр., дом 47
пр. Ударников, дом 19 к.1
ул. Маршала Захарова, дом 20
Выборгское шоссе, дом 17 к.1
This site is protected by reCAPTCHA and the Google Privacy Policy and Terms of Service apply.
Лечебно-реабилитационный центр Минздрава России на Иваньковском шоссе , Москва: 153 врача, 393 отзыва о клинике и ее врачах, цены от 130 до 75000 руб., телефон , официальный сайт, 16 место в рейтинге больниц Москвы (70/100), адрес - Москва, Иваньковское шоссе, д. 3 .
Врачи лечебно-реабилитационного центра Минздрава России
![]()
![]()
![]()
![]()
![]()
Информация
Описание
Лечебно-реабилитационный центр Минздрава России Москвы – одно из ведущих медицинских учреждений страны, представляющее современный клинический комплекс, состоящий из 19 специализированных подразделений. В структуре центра функционируют амбулаторное отделение и стационар, включающий: центр лучевой диагностики, клинику хирургии и онкологии, радиологическое отделение, центр нейрохирургии, клинику гинекологии с центром планирования семьи и репродукции, отделение патологии молочной железы, клинику травматологии и ортопедии, клинику кардиологии и эндоваскулярной хирургии, неврологическое отделение, отделение лазерной хирургии, клинику урологии, андрологии и микрохирургии, отделение литотрипсии, отделение пластической хирургии, центр восстановительной медицины и центр физической реабилитации, службу психологической поддержки.
Центр обеспечивает высокотехнологической помощью граждан России по основным медицинским направлениям за счет средств федерального бюджета, а также оказывает платные услуги всем желающим.
В лечебно-реабилитационном центре Минздрава России оказывают следующие виды медицинской помощи:
диагностические обследования: ультразвуковые, эндоскопические, лабораторные, рентгенологические, томографические и функциональные исследования;
амбулаторную помощь: консультации и лечение инфекциониста, гастроэнтеролога, кардиолога, дерматовенеролога, онколога, невролога, гинеколога, нарколога-психиатра, терапевта, хирурга, отоларинголога, колопроктолога, эндокринолога, офтальмолога, уролога-андролога, диетолога;
стационарную помощь: все виды операций при травмах, заболеваниях и патологиях брюшной полости, сердца, сосудов и вен, головного и спинного мозга, опорно-двигательного аппарата, мочеполовых органов, молочных желез, нервной системы, опухолях различной локализации, а также лечение дерматологических заболеваний и косметических дефектов, все виды пластических операций, лечение мужского и женского бесплодия, в том числе методом экстракорпорального оплодотворения;
комплексную реабилитацию после перенесенных травм и заболеваний различных профилей, включающую: занятия на специализированных аппаратных комплексах и тренажерах, лечебную гимнастику, лазеротерапию, галотерапию, психотерапию, гидрокинезотерапию, магнитотерапию, иглорефлексотерапию, фармакопунктуру, мобилизационно-вакуумную терапию, электростимуляцию мышц, различные виды массажа, ударно-волновую терапию, психологическую коррекцию.
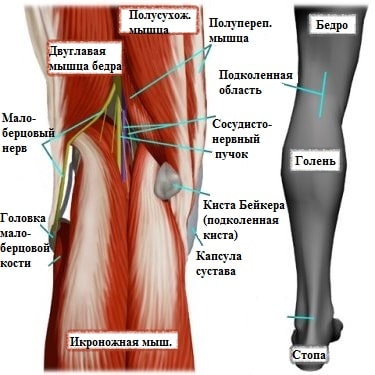
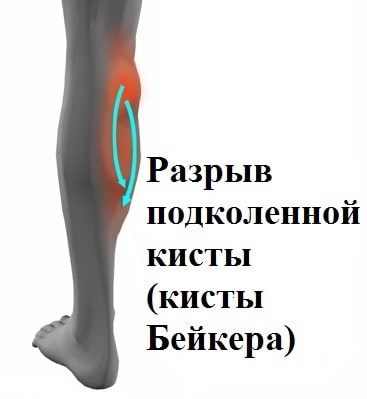
Киста Бейкера (подколенная киста)
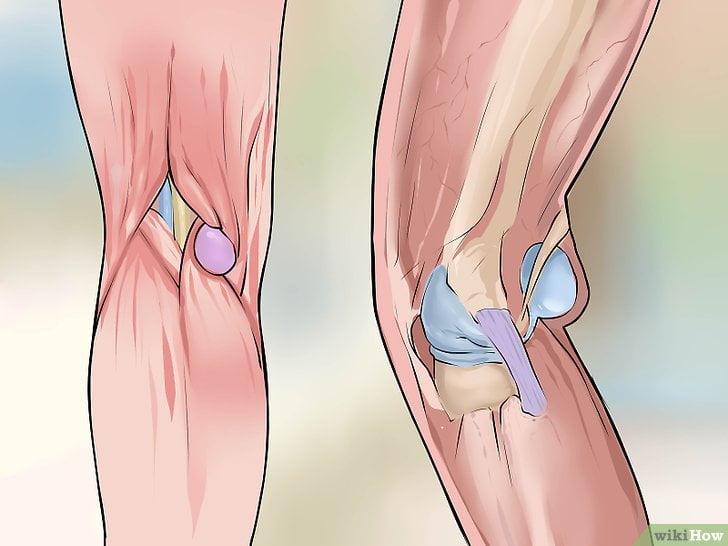
Подколенная киста или киста Бейкера представляет собой мягкое, безболезненное образование, заполненное жидкостью и располагающееся в подколенной ямке. Киста Бейкера или подколенная киста чаще всего встречается у пациентов перенесших травму колена или страдающих артрозом коленного сустава.
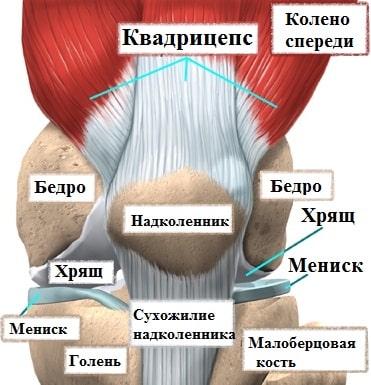
Коленный сустав формируют бедренная кость, берцовые кости и надколенник. Чтобы кости свободно, а главное безболезненно двигались друг относительно друга, их суставные концы покрыты специальным суставным хрящом. Коленный сустав окружает плотная капсула, которая похожа на своеобразный водонепроницаемый мешок, внутри которого образуется особая синовиальная жидкость.
![]()
Синовиальная жидкость омывает полость сустав, смазывает, питает и увлажняет суставной хрящ, тем самым облегчая скольжение костей в суставе. При различных ревматоидных заболеваниях, остеоартрозе, а также после травм, количество жидкости, вырабатываемой внутри сустава увеличивается.
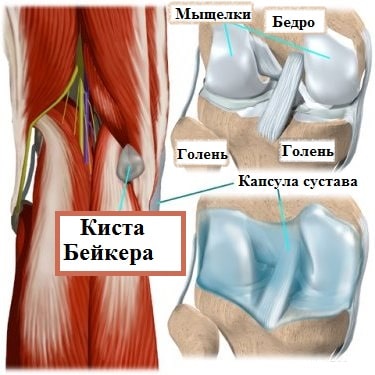
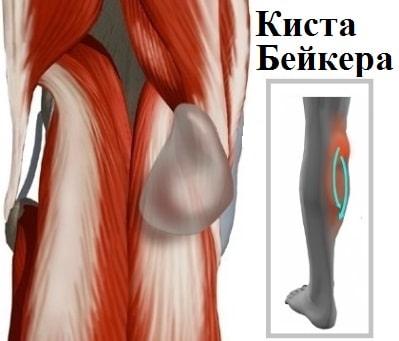
Избыточный объем синовиальной жидкости продавливает слабую заднюю капсулу сустава в подколенной области, и со временем формируется киста Бейкера. Можно сказать, что киста Бейкера — это не что иное, как выпячивание задней стенки капсулы сустава.
![]()
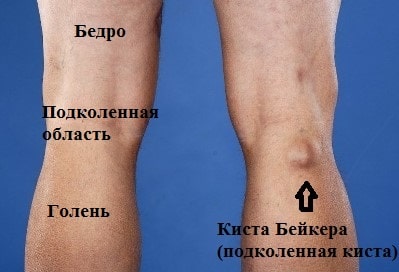
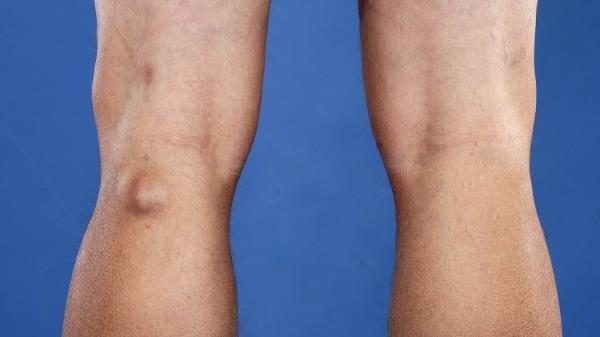
Клинически это проявляется мягким образованием по задней поверхности коленного сустава в подколенной ямке. Впервые данное образование под коленом описал врач Бейкер, поэтому оно в последствие получило его имя.
Киста Бейкера это чаще всего не самостоятельное заболевание, а проявление остеоартроза. При остеоартрозе сустав воспаляется, продуцируется большое количество внутрисуставной жидкости, что и приводит к выпячиванию задней стенки сустава с образованием кисты Бейкера. Редко киста Бейкера может быть следствием травмы коленного сустава, в результате которой повреждается или ослабляется его капсула.
![]()
Кисты Бейкера маленького размера чаще всего не вызывают какого-либо дискомфорта и неудобств у пациентов. В некоторых случаях кисты могут проявляться небольшой тянущей болью и отеком под коленом после долгой ходьбы. Но чаще причиной этой боли является артроз колена, а не сама киста Бейкера. При кистах большого размера возможно ограничение сгибания в колене, особенно у худощавых пациентов.
![]()
Некоторых пациентов наличие большой кисты Бейкера в подколенной области не устраивает с косметической точки зрения, что также может стать причиной обращения к врачу и решению вопроса о ее удалении.
В утреннее время киста Бейкера, как правило, меньше по размерам. После нагрузки в конце дня объем кисты увеличивается.
При некоторых условиях киста может лопнуть, и ее содержимое растекается в области икроножной мышцы. Разрыв кисты Бейкера сопровождается значительной болью и отеком, что иногда врачи ошибочно расценивают как тромбоз вен голени.
![]()
Диагноз устанавливается на основании осмотра пациента и данных инструментальных методов обследования.
При осмотре врач изучит Ваш коленный сустава, проведет ряд клинических тестов, оценит рентгенограммы на предмет наличия артрозных изменений.
Крупные кисты хорошо определяются при пальпации под кожей. Ваш врач может также назначить УЗИ коленного сустава, которое является достаточно информативным при кисте Бейкера.
![]()
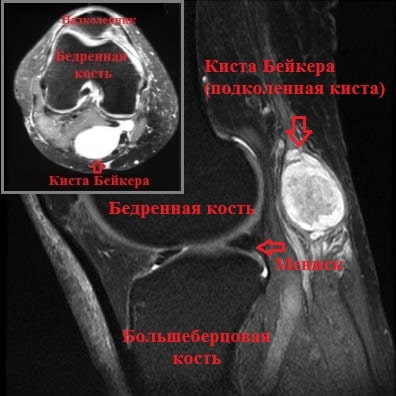
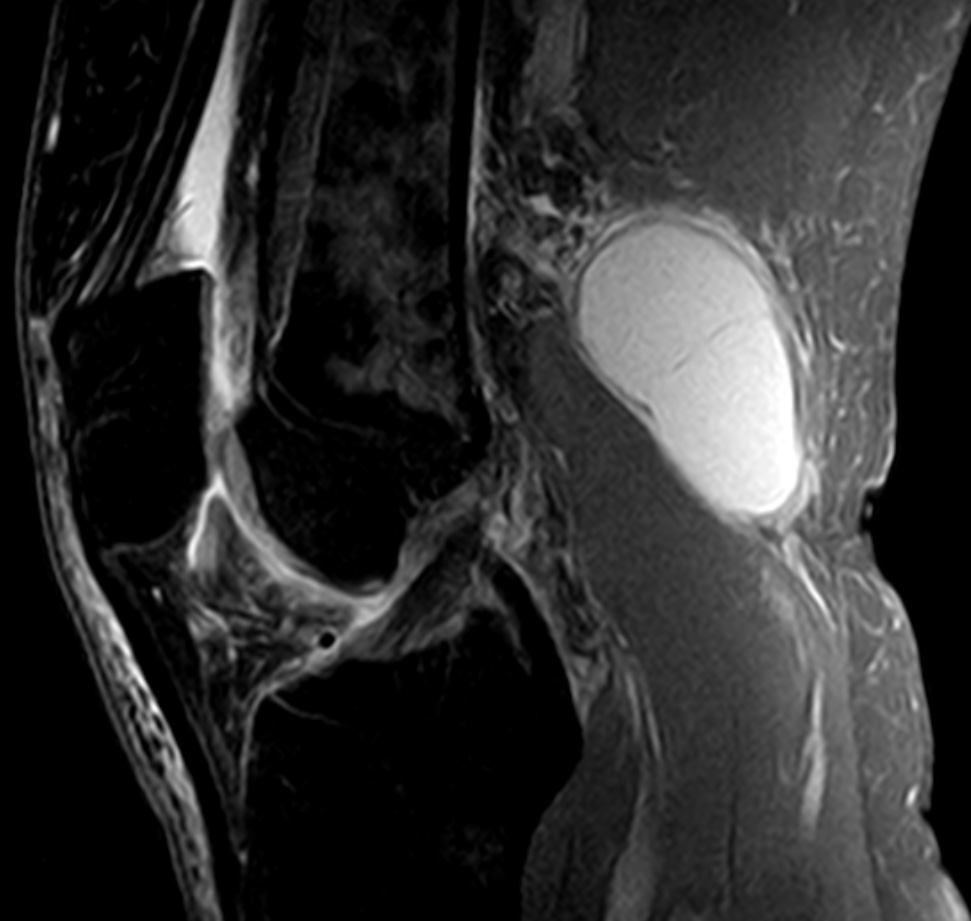
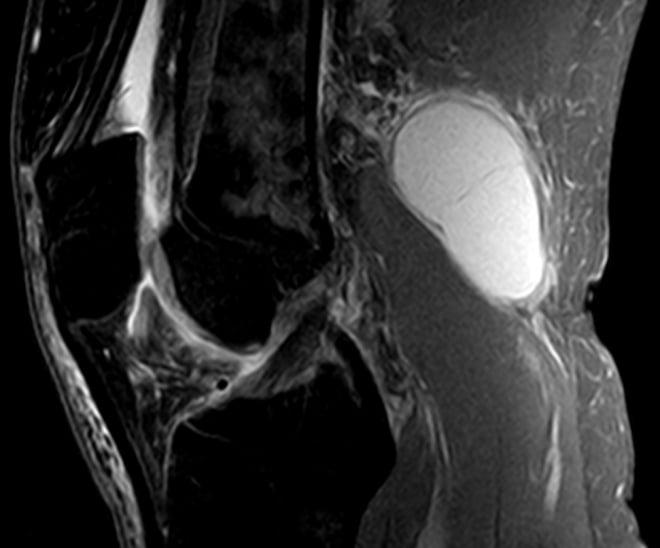
Однако наиболее современным и точным методом обследования коленного сустава в общем и кисты Бейкера в частности является МРТ. На МРТ можно оценить размер кисты, ее точную локализацию, а также оценить плотность ее содержимого.
Лечение кисты Бейкера может быть консервативным (то есть без операции) и хирургическим.
Консервативное лечение, как правило, направлено на уменьшение болевого и отечного синдрома при артрозе. Оправданным является применение хонропротекторов, а также препаратов гиалуроновой кислоты вводимых внутрь сустава для уменьшения скорости прогрессирования артроза.
![]()
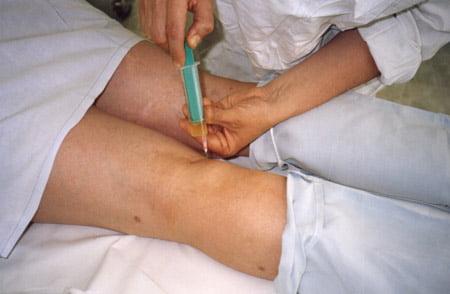
Иногда производится пункция кисты с помощью шприца, удаления жидкости из нее с последующим введением специальных гормональных препаратов. Однако после подобного лечения отмечается значительная частота рецидивов буквально через несколько месяцев. К тому же гормональные препараты хоть и снижают кратковременно боль и отек в суставе, в дальнейшем значительно разрушают и так уже поврежденный при артрозе хрящ.
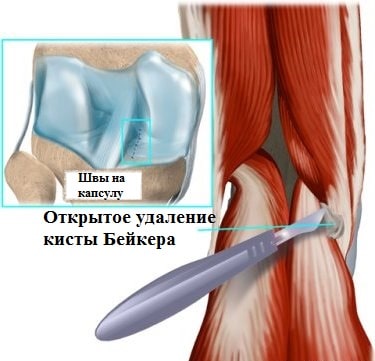
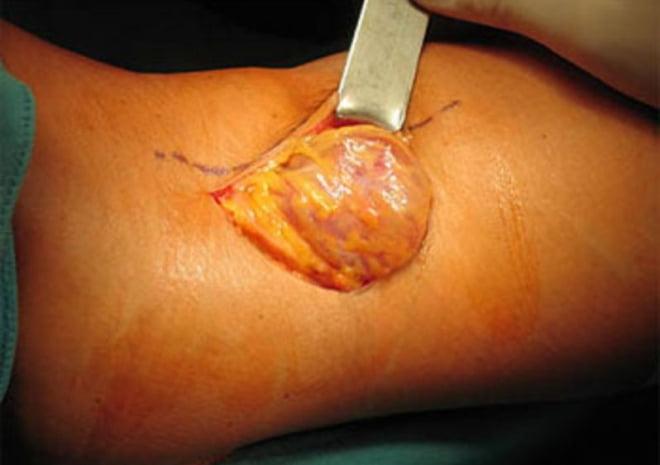
В прошлом, а иногда и сейчас, применяются открытые операции, при которых производится большой разрез в области подколенной ямки, киста выделяется и удаляется, а капсула ушивается.
![]()
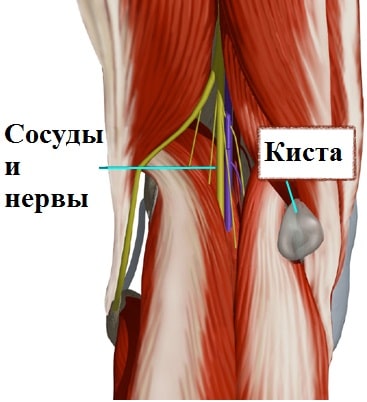
Подобные операции достаточно травматичны, рана в области подколенной ямки долго заживает, а оставшийся рубец в области сустава доставляет неприятные ощущения пациенту еще длительное время. К тому же нередки рецидивы кисты при таком лечении, также стоит отметить, что в непосредственной близости от кисты находятся важные нервы и сосуды нижней конечности, которые есть риск повредить во время операции.
![]()
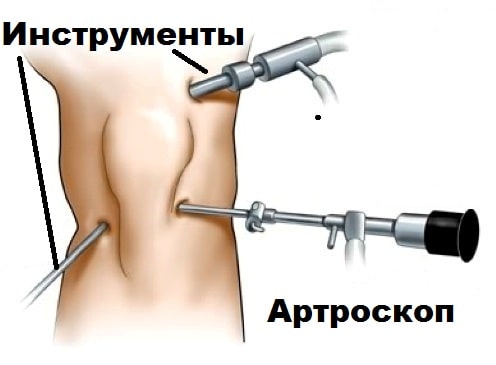
В настоящее время в нашей клинике проводятся малоинвазивные операции по удалению кисты Бейкера артроскопически, то есть без разрезов через небольшие проколы.
Во время операции мы имеем возможность санировать поврежденный артрозом сустав, обработать поврежденные хрящи и мениски, а также удалить свободные внутрисуставные тела.
![]()
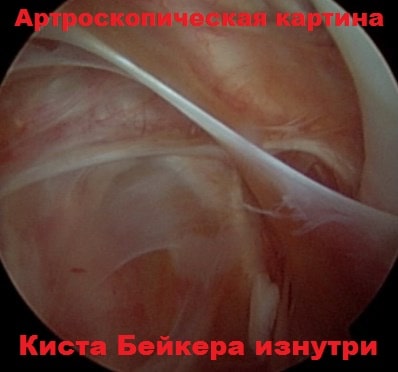
Вторым этапом мы входим видеокамерой в кисту Бейкера из полости сустава и с помощью специальных инструментов иссекаем ее изнутри. Тем самым уменьшается риск повреждения сосудов и нервов в области кисты, и достигается отличный косметический результат. Времени на реабилитацию после подобных малоинвазивных артроскопических вмешательств требуется значительно меньше, чем после открытых операций.
![]()
В нашей клинике мы давно и с успехом применяем малоинвазивные артроскопические методы лечения травм и заболеваний коленного сустава.
Операции проводятся на современном медицинском оборудовании с применением качественных расходных материалов зарубежного производства. Врачи нашей клиники постоянно повышают свой профессиональный уровень в Германии и Израиле, участвует в конференциях и мастер-классах в России и за рубежом.
Киста Беккера – это синовиальное новообразование патологического значения, локализованное внутри структур заднего отдела коленного сустава. По своим морфологическим признакам элемент не относится к раковым опухолям, но приносит немало дискомфорта пациенту. Страдает уровень двигательной активности, что влечет за собой снижение качества жизни.
![]()
Обращение к врачу – необходимая мера, поскольку запущенная стадия приводит даже к инвалидности. Чтобы успокоить пациента, настроить на выздоровление, врач показывает на фото как лечить кисту Беккера, объясняет все нюансы предстоящих процедур.
О заболевании
Более 100 лет в ортопедии велись дискуссии относительно этиопатогенеза кистозного элемента. Со временем, на основании многих факторов, ученые сошлись в едином мнении: киста Беккера под коленом однозначно имеет синовиальную природу. Формирование способно возникнуть не только после внутрисуставного повреждения этой части ноги, но и на фоне полного благополучия, без перенесенной травмы.
![]()
Причины развития
Подколенный бурсит характеризуется различной этиологией. Врачи сопрягают развитие рассматриваемой патологии с перенесенными ранее артритами (чаще – ревматоидного генеза), гонартрозом тяжелой формы течения. Причины кисты Беккера в 1948 году связывали даже с бруцеллезом. Также было подтверждено, что новообразования способны формироваться на фоне пигментно-ворсинчатого синовита, хронического микроповреждения суставов.
Доказана взаимосвязь подколенного выпячивания и другого патологического процесса, протекающего внутри сустава. Они имеют дегенеративно-дистрофический или ревматический характер, приводят к развитию хронического синовита. Он признан предрасполагающим фактором к развитию подколенной грыжи. Состояние способствует повышению внутрисуставного давления.
Внимание! На этапе консультации у врача, нужно сообщить обо всех перенесенных повреждениях ног, особенно недавних.
Многие ортопеды и ревматологи утверждают, что подколенный бурсит никогда не возникает у людей, в жизненном анамнезе которых отсутствуют любые виды повреждения колена.
Классификация и симптомы
Новообразование бывает однокамерным, двухкамерным и многокамерным. Врачи установили, что рецидив формирования возникает в случаях наличия множественных камер у кистозного новообразования. По мере увеличения размеров выпячивания, повышается риск его распространения на голень. Однако немалая объемность опухоли провоцирует другое последствие – разрыв. Фото кисты Беккера под коленом позволит понять, образование каких размеров считается угрожающим.
![]()
Заболевание классифицируют на такие подвиды:
- Симптоматическая форма – течение патологического процесса характеризует выраженная боль. Ее локализация – коленный сустав.
- Идиопатическая форма – когда происхождение развития заболевания непонятно, а установить первопричину не удается даже поле проведения многочисленных видов исследования.
Абсолютно бессимптомное развитие подколенного бурсита отмечается не более чем в 28% клинических случаев. Именно отсутствие выраженных признаков по мере формирования, а затем развития атеромы объясняет ее столь позднее выявление. Обнаружение новообразований не ранее, чем на 2 стадии происходило тогда, когда воспаленные участки имели небольшие размеры.
Симптомы кисты Беккера под коленом:
- Длительные боли, чаще периодические, возникающие внутри подколенной ямки сразу после физической нагрузки.
- Чувство дискомфорта, скованности внутри конечности, сложность разгибания коленного сустава.
- Крупные образования сдавливают сосудисто-нервный пучок, вызывая отечность голеностопного сустава.
- Под коленом прощупывается округлое новообразование – оно не спаяно с кожей.
- Выполнение нескольких сгибаний, разгибаний способствует увеличению размеров выпячивания.
- Незначительные проявления нейропатии большеберцового нерва, когда она, будучи больших размеров, защемляла его.
Сложность выявления этиологического фактора связана с анатомией коленного сустава, поскольку в этой зоне расположены синовиальные сумки, карманы, завороты. По мнению специалистов, наличие множественных физиологических структур усложняет раннее выявление новообразования. Также этот фактор не позволяет своевременно проследить, какая именно из анатомических частей послужила первопричиной развития грыжи.
Морфометрические особенности атеромы вне зависимости от возраста и пола пациента носят индивидуальный характер. В пределах одной возрастной группы объем грыжи варьируется.
Диагностика
Прежде чем планировать, как лечить кисту Беккера под коленом, потребуется исключить наличие опухолевого процесса. Для прояснения действительной клинической ситуации применяют такие методы:
- Анализ крови (клинический, биохимический).
- Определение сахара крови.
- Рентгенологический метод исследования.
- УЗИ – безопасный, очень информативный и недорогой метод диагностики. Учитывая высокую результативность способа, применение ультразвука приобрело ведущее значение в программе обследования. Метод активно используется с целью дифференциальной диагностики. Характеристики синовиальных кист сравнивают с другими возможными патологиями подколенной области. По окончании процедуры, больной получает фото кисты Беккера.
- Компьютерная томография, ядерно-магнитный резонанс в клинической практике проводят не по поводу подколенной грыжи. Выявляют их абсолютно случайно, в процессе обследования. Поводом для обращения к врачу у больных становится уточнение причины дискомфорта внутри подколенной области.
![]()
Диагностические пункции, а затем исследование синовиальной жидкости проводят при наличии соответствующих показаний. ЭКГ выполняют на этапе подготовки к операции.
Виды лечения
При лечении кисты Беккера применяются как консервативные, так и оперативные способы. Чтобы устранить кистозное новообразование и не спровоцировать развитие осложнений, применять методы народной медицины опасно. Целесообразно сразу обратиться в медицинское учреждение, пройти обследование, а затем получить грамотное лечение.
Консервативная терапия
Устранением рассматриваемого вида патологии занимается ортопед, если на то возникает необходимость – к реализации терапевтического процесса подключают хирургов.
Консервативное лечение кисты Беккера под коленом предполагает следующие подходы:
- разгрузку сустава;
- физиотерапевтическое лечение;
- пункцию опухоли с последующей эвакуацией содержимого и введением медикаментозных препаратов.
С терапевтической целью вводят склерозирующие средства, в частности, применяют 5% спиртового раствора йода, гормональные, цитостатические препараты.
- Физиотерапевтическое лечение. Самыми действенными методиками признаны электрофорез, УВЧ. Реализовать указанные варианты терапии допустимо только после исключения онкологического процесса.
- Пункция. Выполняют для эвакуации содержимого грыжи. Когда развитие опухоли достигает 2-3 стадии, содержимое ее капсулы имеет желеобразную консистенцию. Уплотненное новообразование сложно поддается проколу, и последующей эвакуации внутренней части. Также в этом случае бессмысленно вводить кортикостероиды.
- Положительный результат обеспечивает гормональное лечение. Кортизонотерапия эффективна в 50% всех клинических случаев. Научную идею применения гормональных средств впервые разработали и применили ревматологи. Наблюдению подлежали пациенты с грыжей, возникшей на фоне ревматоидного артрита. Терапевтическая тактика позволила оценить – после внутрисуставного введения глюкокортикостероидов, размеры новообразования уменьшались.
![]()
С тех пор гормоны начали вводить непосредственно в подколенную припухлость. Активно применяли гидрокортизоновую эмульсию, комбинируя ее с антибиотиками.
Важно! Если у пациента гормональные заболевания – проблемы с щитовидной железой, сахарный диабет, нарушение состояния коры надпочечников – нужно обязательно сообщить об имеющихся нарушениях врачу.
Далеко не всегда консервативное лечение кисты Беккера приводит к полному устранению новообразования. Статистика показывает, что в 6 из 10 случаев атерому приходится иссекать хирургически. Такие результаты служат основанием для поиска новых терапевтических подходов, разработки более эффективных консервативных методов терапии.
Хирургическое вмешательство
Вмешательство бывает открытым или эндоскопическим. Открытая операция предполагает выделение опухоли от окружающих тканей до соустья с коленным суставом, после чего хирурги перевязывают шейку, отсекают атерому.
Далеко не всегда оперативное вмешательство сразу дает положительный результат, а восстановительный период протекает без осложнений, жалоб.
![]()
Открытое удаление образования.
Основное беспокойство больных связано с определенными патологическими явлениями, среди которых:
- некое ощущение наличие постороннего предмета под коленом;
- отсутствие возможности разогнуть ногу;
- сложности с функцией конечности;
- болевой синдром разной степени интенсивности;
- перемещение мурашек по поверхности ноги (парестезии);
- голеностопный сустав становится холодным на ощупь.
Степень проявления признаков зависит от индивидуальных особенностей организма человека, его чувствительности.
Эндоскопическое лечение
В настоящее время самым эффективным методом лечения кисты Беккера признано сочетание эндоскопического вмешательства и лечебно-диагностической артроскопии коленного сустава. Указанная комбинация методик позволяет добиться следующих результатов:
- Быстро купировать болевой синдром даже высокой степени интенсивности.
- Полностью восстановить подвижность коленного сустава.
- Минимизировать длительность пребывания в стационаре.
- Уменьшить вероятность развития подколенных послеоперационных рубцов.
Не первый год врачи сравнивают результаты проведения открытой и эндоскопической операции. Мнение специалистов неоднозначно, поскольку все клинические случаи – индивидуальны.
Сравнение эндоскопической и традиционной, открытой операции (в наблюдении участвовали 10 пациентов).
Открытая операция
В период послеоперационного восстановления у 68,8% пациентов возникала подкожная гематома.У 50,3% пациентов отмечали выраженный отек под коленом, который распространялся еще и на медиальную головку икроножной мышцы.У 18,7% прооперированных больных образовался гипертрофированный рубец, который привел к адгезии ткани под коленом. Патологическое явление вызвало формирование сгибательной контрактуры в 165° и 175°.
Заключение
В основе заболевания лежит микроповреждение коленного сустава, вызванное неадекватностью гидродинамического давления, а также различные деструкции. Поэтому изначально следует устранить заболевание-первопричину. Киста Беккера – новообразование, требующее лечения. Но только в том случае, если образование не позволяет полноценно сгибать и разгибать ногу в колене. В остальных случаях, когда кистозная опухоль имеет небольшие размеры – ее нежелательно затрагивать даже посредством гормонов. Однако объективным показателем все же является самочувствие пациента.
Читайте также: