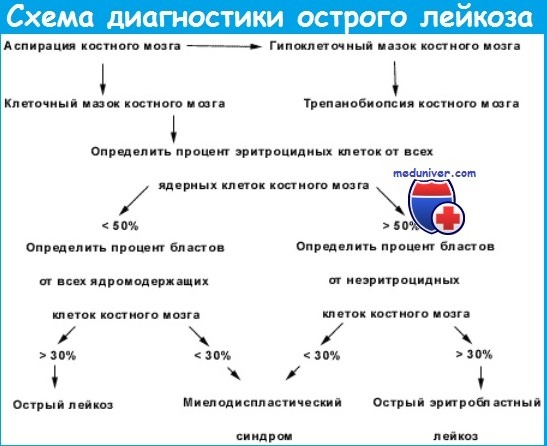
Исследование костного мозга при остром лейкозе
Клинический анализ крови при остром лейкозе. У большинства больных острым лейкозом (ОЛ) на момент диагностики заболевания имеется нормохромная нормоцитарная анемия, в большей степени выраженная при остром миелобластном лейкозе. При развитии геморрагических осложнений может отмечаться гипохромия вследствие дефицита железа. Количество лейкоцитов периферической крови варьирует в очень широких пределах (от 1 • 10 9 /л до 200 • 10 9 /л), но чаще остается на сублейкемическом уровне и не превышает 20-30 • 10 9 /л.
У 20% пациентов количество бластных клеток превышает 50 • 109/л, а у 10% бласты в периферической крови отсутствуют (при этом обычно отмечаются панцитопения и относительный лимфоцитоз). При уровне лейкоцитов выше 100 • 10 9 /л резко повышается риск развития лейкостатических осложнений (неврологические нарушения, острый респираторный дистресс-синдром, у мужчин, кроме того, приапизм).
Тромбоцитопения выявляется у подавляющего числа больных острым лейкозом и более выражена при остром миелобластном лейкозе (ОМЛ) (у половины больных число тромбоцитов менее 50 • 10 9 /л). В то же время у 1-2% пациентов отмечается тромбоцитоз (более 400 • 10 9 /л).
У части больных может отмечаться увеличение протромбинового и парциального тромбопластинового времени; при остром промиелоцитарном лейкозе часто наблюдается снижение уровня фибриногена и другие признаки синдрома ДВС. Следует отметить, что развитие синдрома ДВС возможно при любом варианте острого лейкоза.
Миелограмма при остром лейкозе. Исследование аспирата костного мозга необходимо для диагностики и установления варианта острого лейкоза. Количество миелокариоцитов обычно повышено, мегакариоциты отсутствуют или их количество снижено. При подсчете миелограммы выявляется не менее 20% бластов, сужение нормальных ростков гемопоэза. Для верификации варианта острого лейкоза необходимо проведение цитохимических, иммунологических и цитогенетических исследований, результаты которых имеют прогностическое значение и позволяют планировать лечебную тактику.
Цитологическое исследование спинномозговой жидкости при остром лейкозе выполняется у всех больных острым лейкозом до начала лечения. При отсутствии патологии при остром лимфобластном лейкозе, миеломонобластных и монобластных острых лейкозов в дальнейшем проводится профилактика нейролейкоза. При развитии нейролейкоза проводят его лечение, результаты которого оцениваются на основании анализа клеточного состава спинномозговой жидкости.
Биохимические исследования при остром лейкозе. В большинстве случаев биохимические показатели находятся в пределах нормальных величин, однако при отдельных вариантах острого лейкоза (ОЛЛ, монобластный лейкоз) может отмечаться нарушение функции почек (повышение уровня креатинина) вследствие их инфильтрации опухолевыми клетками. Специфическая инфильтрация почек и/или их увеличение могут быть документированы с помощью УЗИ или компьютерной томографии. В ряде случаев (при остром лейкозе с гиперлейкоцитозом, острый лимфобластный лейкоз с органомегалией) уже в дебюте заболевания выявляется синдром лизиса опухоли.
Чаще, однако, этот синдром наблюдается при быстром лизисе клеток на фоне химиотерапии и характеризуется гипокальциемией, гиперкалиемией, повышением уровня ЛДГ и гиперурикемией с развитием почечной недостаточности.
Инструментальные исследования при остром лейкозе не имеют решающего значения при остром лейкозе, однако их результаты могут влиять на характер проводимого лечения и прогноз заболевания. Так, рентгенография органов грудной клетки позволяет выявить увеличение лимфатических узлов средостения, пневмонию; электрокардиография — нарушения ритма и/или проводимости, обусловленные специфической инфильтрацией миокарда, антрациклиновой кардиомиопатией и т. д.
Исследование костного мозга - наиболее информативный метод диагностики заболеваний, связанных с его поражением. Эта субстанция находится в трубчатых и плоских костях организма. Именно в ней происходит образование стволовых клеток, которые способны к дальнейшей дифференциации в зрелые клетки крови. Чаще всего анализ костного мозга проводят с целью подтвердить или опровергнуть диагноз рака крови.
Показания к процедуре
Для чего делают анализ костного мозга? Только при помощи этого метода можно диагностировать заболевания крови уже на ранних стадиях. Поэтому врачи направляют пациента на исследование при наличии у того следующих состояний:
- снижение количества эритроцитов и гемоглобина (анемия);
- увеличение количества лейкоцитов (лейкоцитоз);
- увеличение количества тромбоцитов (тромбоцитоз);
- уменьшение уровня тромбоцитов (тромбоцитопения);
- подозрение на наличие злокачественных заболеваний крови: рака крови (лейкемии), миелодиспластического синдрома, парапротеинемии;
- подозрение на наличие метастазов в костном мозге при онкологии других органов.
Исследование костного мозга - это инвазивная процедура, связанная с повреждением кожных покровов и требующая высокой квалификации специалиста. Поэтому данный метод применяется только при строгой необходимости. Лишь в том случае, когда остальные методы диагностики оказались неинформативными, или с наибольшей вероятностью пациент болен раком крови, врач отправляет больного сдать анализ костного мозга.
Также данный метод делается для контроля за терапией заболевания. Тогда анализ проводится перед и после курса терапии.
Пункцию делают, чтобы выяснить, пригодна ли ткань костного мозга для трансплантации.
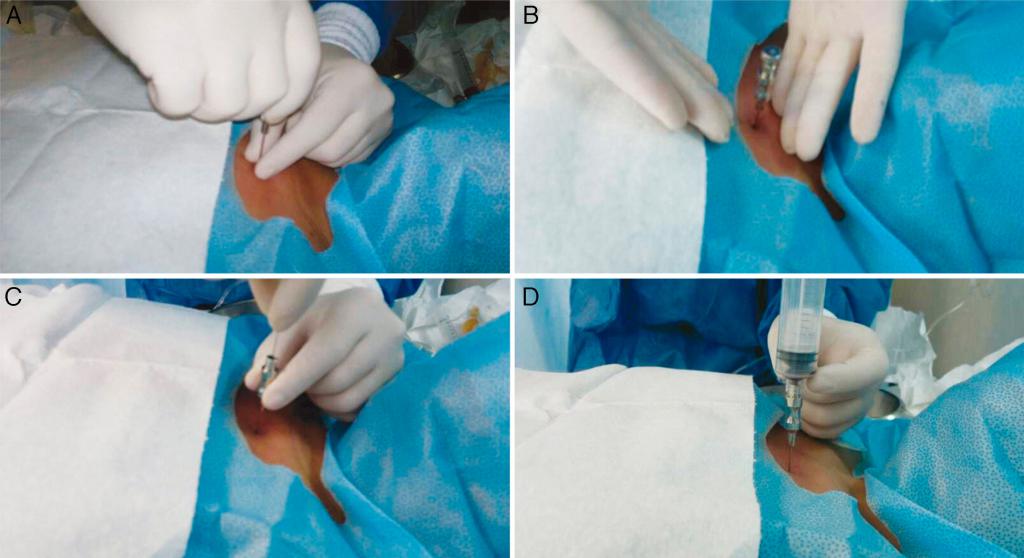
Техника проведения процедуры: первый этап
Суть метода заключается в проколе кости с взятием материала и последующим его исследованием при помощи микроскопа. То есть проводится пункция и анализ костного мозга.
Прокол делается специальной полой иглой посередине грудины на уровне прикрепления третьего ребра. В этом месте кость наиболее податлива.
Игла должна быть сухой и стерильной. С больного снимают всю одежду выше пояса. После место прокола обрабатывают раствором антисептика. Мужчинам сбривают волосы на груди.
Для предотвращения слишком глубокого проникновения иглы на нее надевают предохранитель. Глубина его фиксации подбирается индивидуально в зависимости от толщины подкожного жира пациента, его возраста.
Игла вводится одномоментно, перпендикулярно к туловищу пациента. При правильной технике должно появиться ощущение провала. Чтобы можно было забрать костный мозг для исследования, игла должна крепится абсолютно неподвижно. При метастазах рака в кость, воспалении костной ткани (остеомиелите) этого добиться сложно. Тогда предохранитель нужно сместить выше, а иглу продвинуть несколько глубже.
Далее к игле цепляется шприц и высасывается костный мозг в минимальном объеме (1 мл).
На этом первый этап анализа костного мозга практически окончен. Врачу осталось только вынуть иглу и заклеить место пункции пластырем.
Техника проведения процедуры: второй этап
На следующем этапе проводится собственно исследование костного мозга. Под микроскопом внимательно рассматриваются его клетки. Для этого материал размещают на предметное стекло. Так как костный мозг имеет свойство быстро сворачиваться, поверхность стекла протирают цитратом натрия.
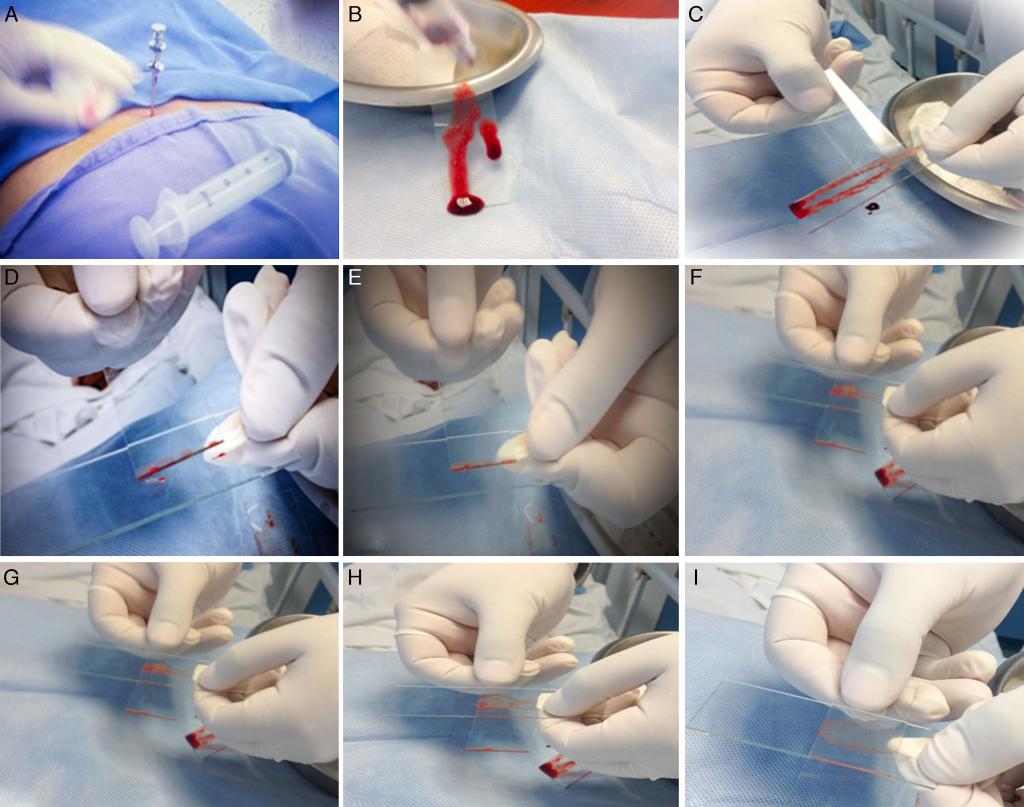
Данный анализ позволяет не только диагностировать рак костного мозга, но и установить его тип. От полученных результатов будет зависеть тактика дальнейшего лечения и прогноз для выздоровления.
Особенности трепанобиопсии
Недостаток пункции костного мозга заключается в том, что материал берется из жидкой его части. Поэтому повышается вероятность его смешивания с кровью. Это может исказить конечные результаты.
Трепанобиопсия - метод анализа твердой части костного мозга. Для ее осуществления используется троакар. Этот инструмент похож на иглу для стернальной пункции, но больших размеров.
В данном случае прокол делается не в грудину, а в верхнюю ость подвздошной кости. Пациент при этом лежит на боку или на животе. Врач перпендикулярно устанавливает иглу и резко вводит ее в кость вращательными движениями. Предварительно проводится местное обезболивание.
После взятия материала одна его часть помещается на предметное стекло, другая - во флакон с формалином.
Недостаток процедуры заключается в ее длительности. Она занимает около 20 минут, и все это время пациент должен лежать абсолютно неподвижно.
Некоторое время после процедуры возможны болезненные ощущения в области прокола. Однако они хорошо снимаются противовоспалительными средствами ("Нимесулидом", "Парацетамолом").
Пункции других костей
Рак крови - одно из наиболее распространенных онкологических заболеваний у детей. Как делается пункция и анализ костного мозга детям?
Так как у детей грудина мягче и податливей, чем у взрослых, более вероятно развитие осложнения в виде ее прокола насквозь. Поэтому маленьким пациентам выбираются другие кости для взятия костного мозга. Чаще всего - бедренная.
Прокол делается в участке кости, который расположен ближе к тазу. Пациент ложится на противоположный бок. Врач пунктирует не перпендикулярно, а под углом 60° к бедренной кости.
Также можно делать прокол над коленом. В этом случае пациент также лежит на боку, а под колено кладут валик. Игла вводится на глубину 2 см после предварительного обезболивания.

Виды исследования костного мозга
Как уже было написано выше, после взятия материала из кости, он отправляется в лабораторию для дальнейшего исследования. Есть два способа анализа под микроскопом: цитологический и гистологический.
Результаты цитологического анализа готовы уже на следующий день. Из них врач узнает о типе клеток, которые есть в костном мозге у пациента, их числе, особенностях формы и структуры.
Гистологический анализ делается дольше (до 10 дней), но является более информативным. С его помощью можно не только узнать о строении клеток, но и об их окружении (коллагеновых волокнах, сосудах, межклеточной жидкости).
После пункции врач узнает следующие показатели анализа костного мозга:
- особенности строения клеток кроветворной ткани;
- число этих клеток их процентное соотношение;
- наличие или отсутствие патологии;
- количество бластных клеток, то есть тех, что должны далее превратиться в зрелые клетки крови.
Последний показатель особенно важен при диагностике острых лейкозов. При этой патологии характерно резкое увеличение их количества.
Действия после процедуры
Анализ костного мозга - это серьезная процедура. Минимум час после нее врач внимательно наблюдает за пациентом. Он проверяет уровень артериального давления, пульса, меряет температуру и следит за общим состоянием.
Пациент может вернуться домой в день проведения процедуры. Но он должен исключить тяжелый физический труд, не садиться за руль, так как это приведет к ухудшению общего самочувствия.
Чтобы предотвратить ухудшение состояния после пункции, пациенту необходимо придерживаться ряда правил:
- исключить алкоголь и курение на несколько дней после процедуры;
- отменить купание на трое суток;
- прием любых лекарственных препаратов нужно согласовать с врачом;
- лечение народными методами также должно быть согласовано.
Отверстие после пункции не надо обрабатывать спиртом, зеленкой или любыми другими антисептиками.
Возможные осложнения
Сложности при анализе наступают крайне редко, если они выполняются квалифицированным специалистом. Многое зависит от того, как берут костный мозг на анализ, придерживаются ли стерильности, правильна ли техника.
При нарушении асептических условий возможно проникновение инфекции в организм пациента.
Слишком чувствительные пациенты могут потерять сознание. В худшем случае возможно резкое падение артериального давления с развитием шока.
Если врач нарушает технику процедуры, это приводит к перелому грудины или ее сквозному проколу.
В целом, это действительно безопасная и безвредная процедура. Она широко освоена большинством врачей. Поэтому правильная подготовка пациента в большинстве случаев позволяет избавиться от нежелательных явлений.
Рак костного мозга: анализ крови
Какие еще методы диагностики, кроме пункции и трепанобиопсии, применяются с целью постановки диагноза?
Первым делом врач должен провести тщательную беседу с пациентом. Только после детального разбора жалоб, анамнеза заболевания, наследственности назначают дополнительные методы обследования.
Вначале делается общий анализ крови. Он позволяет увидеть количество клеток крови (лейкоцитов, тромбоцитов и эритроцитов), процентное соотношение разных форм лейкоцитов, или лейкоцитарную формулу.
Далее проводится биохимический анализ крови, определение наличия в ней онкомаркеров.
Другие способы диагностики
Помимо диагностики рака костного мозга анализами крови, применяются такие обследования:
- общий анализ мочи - для определения работоспособности почек;
- рентгенография органов грудной полости - для поиска метастазов или, наоборот, локализации первичной опухоли;
- компьютерная томография и магнитно-резонансная томография - более информативный метод поиска метастазов;
- сцинтиграфия, суть которой заключается в накоплении радиоактивного препарата в клетках опухоли.
Но только анализ костного мозга позволяет поставить окончательный диагноз, а также уточнить тип рака.
Изменения в крови при острых лейкозах
Острый лейкоз - это одна из форм рака костного мозга. При этом заболевании бластные клетки в костном мозге полностью лишаются способности к превращению в зрелые клетки крови. Поэтому наблюдается чрезмерное количество бластов и сниженный уровень кровяных телец.
Показатели анализа крови при раке костного мозга по типу острого лейкоза характеризуются следующими особенностями:
- Прогрессирующее уменьшение количества эритроцитов и гемоглобина. Эритроциты снижаются до 1 × 10 12 /л при норме 5-5,5 × 10 12 /л. Уровень гемоглобина падает до 30-50 г/л при норме 140-150 г/л.
- Тромбоциты уменьшаются до 20 × 10 9 /л, в норме они должны быть 200-400 × 10 9 /л.
- Уровень лейкоцитов может быть разным в зависимости от формы лейкоза. Лейкопенические формы встречаются чаще, при них лейкоциты снижаются до 0,1–0,3 × 10 9 /л (норма - 4-9 × 10 9 /л).
- Наблюдается до 99 % бластных клеток при норме 1-5 %.
Существуют формы острых лейкозов, при которых бласты не определяются в крови. Тогда говорят об алейкемической форме заболевания. В таких случаях диагностика утруднена. Отличить лейкоз от апластической анемии поможет лишь исследование костного мозга.
Изменения в крови при хронических лейкозах
Результаты анализа крови при хроническом лейкозе зависят от типа заболевания. Выделяют миелолейкоз и лимфолейкоз.
Показатели анализа крови, как и симптомы, при раке костного мозга по типу хронического миелолейкоза зависят от стадии болезни. На начальном этапе, когда больного практически ничего не беспокоит, в крови обнаруживается небольшое увеличение уровня лейкоцитов (20,0–30,0 × 10 9 /л). Но на этой стадии диагноз ставится редко, так как у больного просто нет повода обратиться к врачу.
Чаще всего помощь необходима уже в более запущенных стадиях, при присоединении интоксикационного синдрома. Тогда уровень лейкоцитов доходит до 200,0–300,0 × 10 9 /л. Появляется большое количество молодых форм белых кровяных телец (промиелоцитов, миелоцитов).
В терминальных стадиях, когда состояние больного ухудшается, в анализе крове видно уменьшение уровня тромбоцитов (10–20 × 10 9 /л).
При хроническом лимфолейкозе повышается количество лимфоцитов. Это одна из форм лейкоцитов. Уровень последних тоже незначительно поднимается. Если своевременная терапия не проводится, лейкоцитоз нарастает и достигает таких же цифр, как при мелолейкозе.
Итоги
Общий анализ крови - информативный метод диагностики рака костного мозга или лейкоза. Но только цитологическое и гистологическое исследование костного мозга позволяет установить точный диагноз. Это доступный и высокоинформативный метод.
Несмотря на устрашающую на первый взгляд технику проведения, эта методика абсолютно безболезненна и практически безвредна. Только в экстраординарных случаях возможно развитие осложнений.
Поэтому каждый пациент, которому врач назначил анализ костного мозга, должен пройти данное обследование. Ведь польза от него во много раз превышает возможный вред.
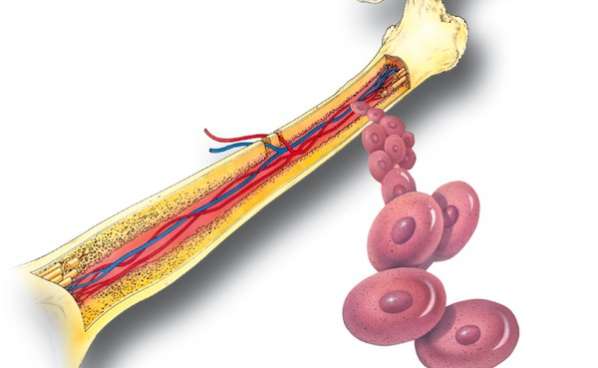
Казалось бы, о состоянии системы крови можно и нужно судить по общему анализу – с детства известной рутинной медицинской процедуре. Но на самом деле, данные этого анализа — отражение процессов, происходящих в кроветворной системе, и ее главном органе – костном мозге. Поэтому при подозрении на болезнь кроветворной системы анализируют состояние костного мозга. Пункция костного мозга – это вмешательство, которое позволяет получить 0,5-1мл. этой субстанции для дальнейшего исследования.
Что такое костный мозг и зачем его изучают?
Красный костный мозг находится в плоских костях – ребрах, грудине, позвонках, костях черепа и таза – и в эпифизах (концевых частях) трубчатых костей. Он состоит из двух типов клеток – стромы, или, говоря простым языком, основной структуры, и кроветворных ростков из которых, собственно, и формируются форменные элементы: эритроциты, лейкоциты и тромбоциты.

Все элементы крови развиваются из одинаковых стволовых клеток-предшественников. Созревая (в медицине этот процесс называется дифференцировкой), клетки формируют два ростка кроветворения: лимфоидный, из которого потом созревают лимфоциты и миелоидный, создающий остальные форменные элементы. Незрелые клетки крови называются бластами. Обычно 90% всех стволовых клеток находятся в состоянии покоя.
В организме взрослого мужчины в сутки созревает 300г. форменных элементов крови, то есть 9 кг за год и около 7 тонн за 70 лет жизни. Новые клетки формируются взамен состарившихся или погибших по другим причинам (например, в борьбе с инфекциями).
В норме количество вновь созревших клеток строго равно числу погибших. При гемобластозах (лейкозах) клетки кроветворного ростка мутируют, перестают реагировать на регуляторные сигналы организма, и начинают бесконтрольно делиться. Если активность этого процесса настолько велика, что вновь сформированные клетки не успевают созреть, лейкоз называется острым. Если преобладают зрелые формы – хроническим.
Прежде чем выйти в кровоток, измененные лейкозные клетки накапливаются в красном костном мозге. И только инфильтрировав (заполонив) его, поступают сосуды. Изменения в анализе крови далеко не всегда соответствуют происходящему в костном мозге: на некоторых стадиях развития лейкоза количество форменных элементов в крови может не только не увеличиваться, но и уменьшаться.
Именно по этим причинам пункцию костного мозга и миелограммы выполняют при подозрении на любые болезни кроветворной системы.
Как и для чего выполняют пункцию костного мозга?
Чтобы получить материал для исследования, нужно проткнуть (пунктировать) кость там, где она находится близко к коже. В зависимости от возраста (а количество костного мозга в разных анатомических структурах изменяется со временем), это могут быть:
- у детей младше 2 лет – пяточная или большеберцовая кость;
- у детей старшего возраста – гребень подвздошной кости;
- у взрослых – грудина или гребень подвздошной кости.
Прокол делают специальной иглой с ограничителем – иглой Кассирского. 
Она может выглядеть по-разному. Но суть в том, что ограничитель позволяет зафиксировать глубину прокола.
Иногда полученный материал бывает неинформативен. Тогда (и при некоторых других показаниях) делается трепанобиопсия – метод, при котором специальной толстой иглой одним блоком забирают не только красный костный мозг, но и участок костного фрагмента над ним. Такую биопсию обычно делают в области гребня подвздошной кости.

Место прокола закрывается стерильной повязкой или пластырем. Боль может беспокоить и некоторое время после процедуры. Если нет противопоказаний, можно принять обезболивающие. Место прокола нельзя мочить в течение суток, соответственно, не рекомендуют принимать душ или ванну. Какого-то дополнительного ухода после пункции костного мозга не требуется.
Процедура эта безопасна, единственное абсолютное противопоказание – тяжелые нарушения свертывающей системы крови, когда любая травма приводит к обширным гематомам. Относительные противопоказания (когда сравнивают возможную пользу и вред), это:
- острый инфаркт миокарда;
- декомпенсированная сердечнососудистая патология;
- декомпенсированный сахарный диабет;
- гнойные поражения кожи в области предполагаемой пункции.
- кровотечение;
- инфицирование;
- аллергия – при непереносимости обезболивающих средств;
- сквозной прокол грудины, перелом (если пункция выполняется из грудины).
Вероятность осложнений невелика – по данным Британского общества гематологов за время с 1995 по 2001 год на 54890 проведенных пункций пришлось 26 осложнений разной степени тяжести.
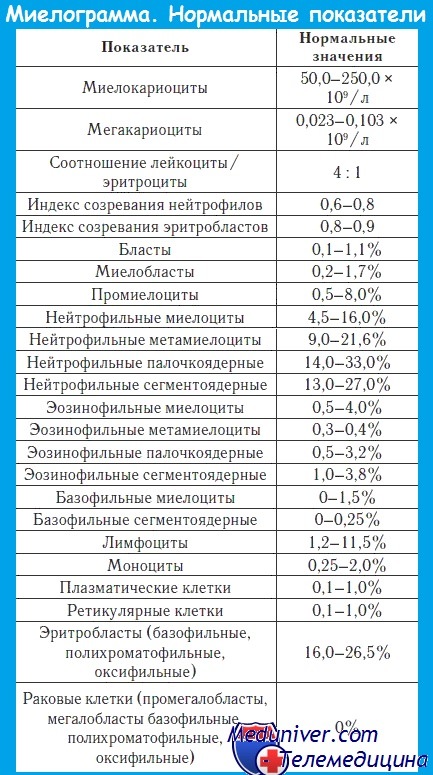
Расшифровка и оценка результатов: миелограмма.
В первую очередь, в счетной камере подсчитываются мегакариоциты и миелокариоциты.
Мегакариоциты – это крупные клетки с большими ядрами, предшественники тромбоцитов. Их должно быть более 20, но менее 50 в 1 мкл.
Далее в окрашенных мазках подсчитывают процентные соотношения клеток различных рядов кроветворения. Полученный результат называется миелограммой.

Чтобы оценить по миелограмме качество костного мозга, важно знать не только процентное и количественное содержание гемопоэтических (кроветворных) элементов, но и их соотношение. Вот расшифровка некоторых показателей.
Высчитывается по формуле: (Промиелоциты + миелоциты + метамиелоциты) / (Палочкоядерные + сегментоядерные нейтрофилы). Нормальное значение 0,6 – 0,8.
Формула расчета: (Полихроматофильные + оксифильные нормобласты) / (Все ядросодержащие клетки красного ростка этого пунктата). Норма 0.8 – 0.9 и снижение индекса говорит о чрезмерно медленном наполнении гемоглобином эритроцитов (например, при железодефицитной анемии).
Как и у любого инструментального исследования, референсные значения (нормы) миелограммы могут изменяться в зависимости от лаборатории и используемых аппаратов.
Особенности миелограммы при лейкозах.
Как при остром, так и при хроническом лейкозе усиленный рост патологических клеток сопровождается уменьшением количества эритроцитов и тромбоцитов на всех стадиях созревания.
Если в миелограмме видны признаки лейкоза, пунктат костного мозга дополнительно проходит иммуногистохимическое, цитохимическое и генотипическое исследования – они нужны чтобы определить характерные особенности мутации опухолевого клона. Это важно для выбора схемы лечения конкретного пациента.
Отвечаем на самые важные вопросы про лейкоз
" title="Показать лейкоз может исследование периферической крови
" itemprop="contentUrl">
Показать лейкоз может исследование периферической крови
Фото: Сергей Яковлев
В сентябре мы познакомились с архангелогородкой Вероникой Рожновской, жизнь которой изменилась, когда у её дочери Даши диагностировали лейкоз. Девочка в тот момент училась в пятом классе, а на недомогания врачи не обращали должного внимания. Специалисты отмечают, что рак крови действует тем агрессивнее, чем моложе организм, который поражает болезнь. На другие важные вопросы об этом раке отвечают профессор кафедры онкологии и медицинской радиологии Уральского государственного медицинского университета Сергей Берзин и гематолог из Уфы Нэлли Янтурина.
Лейкоз — опухолевое заболевание клеток крови. При лейкозе происходит патологическая трансформация лейкоцитов и их бесконтрольное деление. В итоге они замещают собой нормальные клетки костного мозга, из которых образуются циркулирующие в крови лейкоциты, эритроциты и тромбоциты.
При хронических лейкозах деление клеток идёт медленнее, и клиника тоже развивается с меньшей скоростью. Лейкозный клон током крови разносится по всей кроветворной ткани. Органами-мишенями, где откладываются метастазы, становятся почки и кости. Оседая в костной ткани, эти клетки, по-другому они называются миеломные, нарушают ее структуру. Это может проявляться частыми переломами, болью в позвоночнике, ребрах. Хронические лейкозы могут годами протекать без каких-либо явных отклонений в самочувствии, тогда выявить их можно только при исследовании крови.
Начало заболевания нередко протекает без выраженных симптомов. Больные отмечают общую слабость, утомляемость, неопределенную боль в костях, непостоянную температуру по вечерам в пределах 37,1–38 градусов. Но уже в этот период у некоторых больных можно обнаружить небольшое увеличение лимфатических узлов, селезенки. В анализе крови тоже будут изменения — повышение или снижение количества лейкоцитов, анемия.
Лейкоз может проявляться разнообразными симптомами. При острой форме пациенты могут жаловаться, что стали часто простывать, у них возникли инфекционные осложнения или синяки на теле, а кого-то будет беспокоить резкая потеря веса, появление шишек на теле или увеличение лимфоузлов.
Симптомы лейкоза неспецифичны, они таковы:
- слабость;
- головокружения;
- высокая температура без явных на то причин;
- боли в руках и ногах;
- кровотечения.
При замещении патологически размножающимися лейкоцитами других клеток крови на первое место выходят анемии и кровотечения из-за уменьшения числа других клеток крови — эритроцитов и тромбоцитов. Из-за накопления лейкоцитов в лимфоузлах, печени или селезёнке эти органы могут увеличиться, но обнаружить эти симптомы уже может только врач.
При лейкозе субстратом опухоли является костный мозг, который находится во всех трубчатых и плоских костях. Здесь же развиваются предшественники крови: эритроциты, лейкоциты и тромбоциты. Когда в ткани начинают развиваться опухолевые клетки, места для нормальных здоровых клеток крови просто не остается. Если в случае с раком желудка пораженный участок можно удалить, вовремя провести химиотерапию и добиться длительной ремиссии, то при раке крови такая тактика не приемлема.
Есть формы острого лейкоза, которые могут развиваться с первых дней жизни человека. Хроническим формам лейкоза подвержены люди старшего возраста. Чем моложе возраст, тем агрессивнее протекает болезнь, но при современных методиках лечения больной может жить до 5–7 лет. На течение хронического миелолейкоза (и это научно доказано) большое влияние оказывает состояние нервной системы больного — если есть стрессы, депрессии, люди сгорают буквально на глазах.
Лечение лейкоза — это достаточно длительный процесс. В среднем на достижение ремиссии при острых лейкозах уходит от 3 месяцев до 2–3 лет.
Первый и самый сложный этап в лечении острого лейкоза — это интенсивная химиотерапия, с помощью которой мы должны убить опухолевые клетки. Пациенты должны находиться в специальном асептическом блоке, в котором созданы стерильные условия, чтобы исключить их контакт с любой инфекцией. Больные в этот момент не имеют никаких собственных факторов защиты, потому что кроветворение у них пострадало от самой болезни и применяемых химиопрепаратов. Для закрепления результатов терапии после этапа восстановления (или поддержки ремиссии) принимается решение о необходимости трансплантации костного мозга.
Пересадку можно делать, если пациента ввели в ремиссию. Она бывает двух видов: аутотрансплантация, когда пересаживается костный мозг самого больного, и аллотрансплантация, в этом случае ткани забирают у донора.
В первом случае у пациента из вены берется периферическая кровь, из нее при помощи сепаратора извлекают стволовые клетки, консервируют и передают на хранение в банк. Затем пациенту проводят сильнейшую химиотерапию, а следом проводят пересадку — так же, через вену, вводят стволовые клетки, и они начинают творить новое потомство. Технически это выглядит как переливание крови. Пересадка может быть сделана и при хроническом лейкозе.
Аллотрансплантация дает хорошие результаты, если доноры — родные сестра или брат, у них самый близкий фенотип. Пересадка даже от двоюродных родственников не всегда бывает столь успешна, но все равно это шанс на то, что человек будет жить.
Лучшие доноры костного мозга — это мужчины в возрасте 30–40 лет, семейные, имеющие постоянное место работы. Желательно — на промышленном производстве, на заводах. Практика показывает, что именно такие люди относятся к донорству с наибольшей ответственностью.
Женщина тоже может стать донором костного мозга. Но здесь важно учесть, что после родов и беременностей в крови у женщин циркулируют антитела, и их лейкоциты уже настроены бороться с чужеродными антигенами. Поэтому результат пересадки может оказаться хуже.
Читайте также:

