Инфильтративная опухоль мочевого пузыря у
Карцинома мочевого пузыря – что это такое и сколько проживёт человек? Карцинома является разновидностью рака мочевого пузыря. У мужчин рак злокачественная опухоль возникает чаще, чем у женщин. Преимущественно карцинома встречается в возрасте от 40 до 60 лет. Для лечения больных карциномой созданы все условия в Юсуповской больнице:
- Палаты любого типа и степени комфортности;
- Диагностическая аппаратура ведущих фирм США и западноевропейских стран;
- Высокая квалификация врачей;
- Профессионализм и внимательное отношение персонала к пожеланиям пациентов;
- Диетическое питание, которое по качеству не отличается от домашней кухни.
Пациенты Юсуповской больницы имеют возможность проходить сложные диагностические и лечебные процедуры в клиниках-партнёрах и на кафедрах медицинских институтов. Благодаря программам исследований, которые проводятся на базе Юсуповской больницы, пациенты могут получать лекарственные препараты, которые отсутствуют в других онкологических клиниках.
Прогноз пятилетней выживаемости улучшается при ранней диагностике заболевания. К неблагоприятным факторам прогноза инвазивных карцином относят множественность поражения, размеры опухоли более трёх сантиметров, наличие фоновых изменений в виде карциномы ин ситу мочевого пузыря, что повышает риск развития рецидива. Урогенитальный рак мочевого пузыря характеризуется инфильтративным ростом уже на стадии выявления заболевания. В таком случае прогноз особенно неблагоприятный.

Причины
Карцинома мочевого пузыря возникает под воздействием следующих повреждающих факторов:
- Канцерогенов (никотина, бензола или анилиновых красителей);
- Отягощённой наследственностью;
- Онкогенными вирусами.
У женщин происходит инфицирование мочевого пузыря вследствие короткой уретры, вследствие чего развивается урогенитальная карцинома мочевого пузыря.
Стадии и виды
Различают 4 стадии карциномы мочевого пузыря. О нулевой стадии онкологи говорят в том случае, когда в мочевом пузыре обнаруживаются раковые клетки, которые не фиксировались в слизистой оболочке органа. На первой стадии опухоль проникает в глубину слоёв стенки органа, но не затрагивает мышечный слой. При второй стадии новообразование поражает мышечный слой, но не прорастает в него. Третья стадия заболевания характеризуется прорастанием стенки мочевого пузыря. На четвёртой стадии карциномы опухоль прорастает все слои стенки мочевого пузыря, распространяется в окружающую орган жировую клетчатку, метастазирует в лимфатические узлы и внутренние органы.
Различают 3 степени карциномы мочевого пузыря:
- Уротелиальная карцинома мочевого пузыря g1 (прогноз оптимистичный) характеризируется тем, что клетки опухоли почти ничем не отличаются от здоровых. клеток, и именно поэтому она является уротелиальной карциномой мочевого пузыря. Опухоль низкой степени злокачественности. Она обладает небольшим уровнем роста и не имеет тенденции к распространению;
- Инвазивная уротелиальная карцинома мочевого пузыря g2 – клетки опухоли отличаются от здоровых, опухоль быстро растёт и распространяется по организму;
- Уротелиальная карцинома мочевого пузыря g3 является наиболее опасным видом злокачественной опухоли, быстро прогрессирует и даёт метастазы.
Папиллярная уротелиальная карцинома мочевого пузыря образуется из доброкачественных опухолей с высоким потенциалом малигнизации. Плоскоклеточная метаплазия часто встречается в карциномах высокой степени анаплазии. При веретеноклеточном варианте онкологи нередко выявляют регионарные и отдаленные метастазы. В случае превалирования лимфоэпителиомоподобного варианта прогноз относительно благоприятен. Такие варианты уротелиальной карциномы, как микропапиллярная, саркомоподобная, с железистой дифференцировкой, имеют худший прогноз.
Переходно-клеточная карцинома – наиболее часто встречающийся вид рака мочевого пузыря. Опухоль развивается из клеток переходного эпителия. Агрессивным клиническим течением отличаются мелкоклеточная, перстневидноклеточная, плоскоклеточная карциномы. Инвазивная уротелиальная карцинома мочевого пузыря буквально прорастает стенку органа.
Оценку степени распространённости опухоли онкологи Юсуповской больницы проводят в соответствии с классификацией по системе TNM. Чаще всего предварительную клиническую стадию устанавливают по данным цистоскопии, ультразвукового и гистологического исследования биопсийного материала.
При неинвазивных поражениях слизистой мочевого пузыря базальный слой уротелия сохраняет ровный чёткий контур. Под ним находится непрерывная базальная мембрана. В участках инвазии контур утрачивается. В области последней отмечаются явления фиброза и воспалительная инфильтрация.
- Микропапиллярный;
- Микрокистозный;
- Гнёздный.
Уротелиальная карцинома мочевого пузыря принципиально отличается от прогрессирующих поверхностных карцином по своим молекулярно-патогенетическим механизмам развития.
Симптомы и диагностика
Длительное время карцинома мочевого пузыря протекает бессимптомно. Типичными признаками рака мочевого пузыря являются появление крови в моче и боль при мочеиспускании. Если опухоль препятствует прохождению мочи из почек в мочевой пузырь, развивается дисфункция почек. Она выражается болью в поясничной области. Если новообразование блокирует уретру, процесс мочеиспускания становится весьма затруднительным.
Гематурия (появление крови в моче) бывает первой жалобой у 90% пациентов. Гематурия характеризуется наличием эритроцитов в моче. Микрогематурию обнаруживают только при проведении микроскопического исследования. Макрогематурию можно увидеть, поскольку моча приобретает красный или ржавый цвет.
Учащённое, болезненное мочеиспускание, затруднённое начало, неприятные ощущения после мочеиспускания встречаются у 25% пациентов. Отёк наружных половых органов, ног возникает при сдавливании вен лимфатических сосудов. Боль в тазу и животе наблюдается при запущенной опухоли.
Симптомы карциномы мочевого пузыря неспецифичные и встречаются при других болезнях мочевыводящих путей. Только опытный специалист определит настоящую причину присутствия крови в моче и назначит адекватное лечение. Юсуповская больница оснащена современной аппаратурой для проведения качественной диагностики. Чем раньше обнаружена болезнь, тем эффективнее будет лечение карциномы мочевого пузыря и тем лучше прогноз.
При подозрении на карциному мочевого пузыря онкологи проводят комплексное обследование пациента с помощью следующих методов:
- Цитологического исследования мочи;
- Компьютерной томографии брюшной полости;
- Ультразвукового исследования.
Для оценки распространения заболевания проводят дополнительные диагностические процедуры: остеосцинтиграфию, рентгенологическое исследование органов грудной клетки. В Юсуповской больнице существует возможность проведения всех диагностических исследований для достоверного выявления патологии мочевого пузыря с помощью новейшей аппаратуры с высокой разрешающей способностью.
Лечение
Онкологи Юсуповской больницы проводят комплексное лечение карциномы мочевого пузыря. Оно включает хирургические, медикаментозные и лучевые методы. Лечебную тактику определяют на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Основным оперативным вмешательством является трансуретральная резекция мочевого пузыря. Его выполняют на ранней стадии заболевания. В последующем проводят иммунотерапию или лучевое лечение.
Если опухоль прорастает в большую часть стенки мочевого пузыря, хирурги выполняют радикальную цистэктомию (удаление мочевого пузыря) с последующей пластикой (формированием искусственного мочевого пузыря из толстой или тонкой кишки). Пластическая операция позволяет восстановить мочеиспускание естественным путем. Лучевое и химиотерапевтическое лечение используют дополнительно к оперативному вмешательству для предотвращения возврата заболевания.
Внутрипузырная химиотерапия снижает риск возникновения местных рецидивов. Химиотерапевты назначают пациентам цитостатические препараты до и после оперативного вмешательства, что увеличивает безрецидивный период и является наиболее эффективным методом лечения распространённой карциномы мочевого пузыря. Стандартный индукционный курс БЦЖ состоит из 6 еженедельных инстилляций. У 40-60 % больных возникает необходимость в проведении повторного курса
Лучевая терапия помогает уменьшить размеры опухоли. Это облегчает оперативное вмешательство. Облучение опухоли выполняют при кровотечении. Радиотерапия заметно снижает боль при метастазах в костях.
По окончании лечения пациенты находятся под наблюдением онколога Юсуповской больницы. Это позволяет своевременного выявить возможный рецидив заболевания. После осмотра пациента онколог назначает общий анализ и цитологическое исследование мочи, анализ крови. При наличии показаний выполняет цистоскопию и применяет рентгенологические методы диагностики.
Профилактика
Профилактика рака мочевого пузыря включает:
- Устранение профессиональных вредностей;
- Защиту от промышленных канцерогенов (ношение защитной одежды, исключение непосредственного контакта с химикатами);
- Радикальное лечение всех доброкачественных папиллом мочевого пузыря;
- Адекватная терапия цистита;
- Отказ от курения;
- Употребление достаточного количества жидкости;
Получить ответы на вопросы, касающиеся диагностики и лечения карциномы мочевого пузыря, уточнить стоимость операции вы можете по телефону. Контакт центр Юсуповской больницы работает круглосуточно 7 дней в неделю.
С внедрением в клиническую практику МРТ постоянно проводятся работы по сравнительной характеристике перспективы применения этого метода в диагностике как заболеваний мочевого пузыря, так и окружающих его тканей и органов. На данный момент большинство авторов убедительно доказывают, что точность, чувствительность и специфичность МРТ в диагностике опухолей мочевого пузыря максимально высока. Особенно важно применять МРТ с целью оценки стадии опухолевого процесса и дифференциальной диагностики поверхностного и инвазивного рака. На настоящий момент установлено, что внутривенное контрастирование при этом значительно повышает диагностические возможности метода.
Также подавляющее большинство исследователей пришли к выводу о гораздо большей информативности МРТ при оценке экстравезикальной инвазии опухоли.

Визуализируется экзофитно растущее в просвет мочевого пузыря объемное образование на ножке (папиллярная уротелиальная опухоль).
С целью оценки глубины инвазии опухоли в стенку мочевого пузыря при МРТ исследовании используется внутривенное динамическое контрастирование.

Неинвазивная папиллярная уротелиальная опухоль. Корональное Т2-взвешенное МР- изображение показывает тканевой интенсивности сигнала опухоль (стрелка),растущая в просвет мочевой\го пузыря. При бесконтрастном исследовании создается впечатление о сохранности прилежащих отделов гипоинтенсивной стенки мочевого пузыря. Однако достоверно судить о степени глубины инвазии можно только по постконтрастным сканам.

При этом важно проведение именно динамического внутривенного контрастирования (в артериальную фазу происходит усиление только ткани опухоли, но еще не успевает произойти усиление интактной стенки мочевого пузыря). На представленном контрастном Т1-ВИ изображении (артериальная фаза) на фоне накопления КВ тканью опухоли, подслизистого слоя, видно отсутствие инвазии прилежащей стенки мочевого пузыря.

а) Т2-аксиальное изображение б) DW-аксиаальная плоскость
Мужчина, 49 лет, уротелиальная карцинома.
а) Т2-взвешенное изображение показывает опухоль с тканевой интенсивностью МР-сигнала на заднее-левой стенке мочевого пузыря. При этом видно легкое повышение интенсивности МР-сигнала от гипоинтенсивной в норме стенки пузыря (стрелки). (б Диффузинно-взвешенное изобрежение показывает опухоль (тонка стрелка) и ее распространение в подслизистый слой (головки стрелок), без признаков инвазии в мышечный слой.

а)Т2-tra б) Т1-sag в)Т2-диффузия (DW)
Мужчина, 72 года. В заднее-левых отделах мочевого пузыря визуализирвется объемное образование (уротелиальная карцинома), стадия 3b.
(а) Аксиальное T2-взвешенное изображение показывает больших размеров опухоль с инвазией мышечной стенки и развитием гидроуретера (стрелка). Видна инвазия мышечного слоя, но достовено судисть о паравезикальном распространении невозможно.
(б) Динамическое контрастирование на скане, проходящем перпендикулярно к основанию опухоли выявляет тотальное поражение стенки пузыря, нечеткость заднего контура опухоли.
(в) Поперечное диффузионно-взвешенное изображение демонстрирует большую опухоль с признаками трансмурального роста и инвазии в паравезикальную клетчатку (стрелка).

а) Т2 cor FS б) Т2-tra
Женщина, 56 лет. Клинически – гематурия, морфологически верифицированная опухоль мочевого пузыря. На представленных бесконтрастных Т2-взвешенных изображениях в корональной (а) и аксиальной (б) плоскостях видно асимметричное инфильтративное утолщение левой стеки мочевого пузыря, ригидность и уплощение левой стенки на фоне нормального наполнения пузыря. При этом наружный контур инфильтративно утолщенной стенки имеет нечеткие контуры.

Внутривенное динамическое контрастирование, Т1-ВИ, ранняя (артериальная фаза). Видно выраженное диффузное контрастное усиление всей толщины инфильративно измененной левой (и частично задней) стенок мочевого пузыря, с нечеткостью ее наружного контура и признаками минимального экстравезикального распространения.

Аксиальное Т1-взвешенное изображение (а), Т2-ВИ с жироподавлением (б) у пациента с раком мочевого пузыря. Определяется мелкое объемное образование шейки левой бедренной кости (стрелки). При внутривенном контрастном усилении (с) – Т1 c FS определяется усиление данного мелкого образования, что позволяет подтвердить вторичную, метастатическую природу данного очага, несмотря на его малые размеры.
Таким образом, ценность МР-исследования заключается в возможности полипозиционного исследования, выбора любых плоскостей сканирования; многочисленных МР-последовательностях, дополняющих друг друга для повышения диагностической ценности получаемых результатов. Динамическое контрастное усиление, а также диффузионно-взвешенные последовательности являются неоценимыми в диагностике глубины инвазии стенки мочевого пузыря, оценки экстравезикального распространения. Одновременно появляется возможность исследования паравезикальных тканей и органов; оценки состояния тазовых, паховых, параортальных лимфоузлов, костных структур на уровне визуализации.
МРТ должна предшествовать любому оперативному вмешательству по поводу опухоли мочевого пузыря, являясь на сегодняшний день наиболее информативной из неинвазивных методов диагностики. Диагностика неинвазивной формы опухоли мочевого пузыря делает возможным трансуретральную резекцию образования, т.е. позволяет правильно спланировать радикальное оперативное пособие.
Это локальное выпячивание стенки мочевого пузыря. Преобладают у мужчин, частота их встречаемости увеличивается с возрастом.
Развивается дивертикул, как правило, на фоне длительного повышения внутрипузырного давления при инфравезикальной обструкции (доброкачественная гиперплазия, рак предстательной железы, стриктуры уретры). Существует высокий риск развития уротелиального рака в дивертикуле мочевого пузыря за счет задержки в нем канцерогенных веществ.
При больших размерах дивертикулов показано оперативное лечение. По данным МРТ определяется локализация, размеры и осложнения дивертикула (воспаление или развитие опухоли).

а) Т2-сагиттальное изображение б) Т2-аксиальное изображение.
Истончение стенки и увеличения объема мочевого пузыря на фоне хронической инфравезикальной обструкции (вследствие ДГПЖ). Видна трабекулярность стенки мочевого пузыря, дивертикул задней стенки мочевого пузыря слева (б), стрелка; двусторонняя уретерэктазия.
Урахус - кистозная или трубчатая структура, расположенная по средней линии, на уровне от пупка до верхушки мочевого пузыря. При незаращении мочевого протока могут возникать пупочный свищ, пузырно-пупочный свищ или киста урахуса.

а)Т1-аксиальное изображение б)Т2-сагиттальное изображение
а) Т1-аксиальное изображение показывает слабогипоинтенсивное включение, примыкающее к передней стенке мочевого пузыря (стрелка). б) сагиттальное T2-ВИ показывает гиперинтенсивное овальной формы (жидкостное) образование по средней линии в проекции верхушки мочевого пузыря. Данных за наличие связи между данным жидкостным образованием и полостью мочевого пузыря не выявлено (киста урахуса).
Опухоли мочевого пузыря бывают доброкачественные и злокачественные. Так как по всем параметрам это разные новообразования, рассмотрим каждый вид по отдельности.
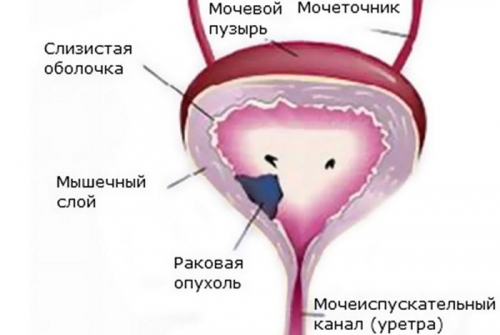
Злокачественные опухоли (рак мочевого пузыря)
Заболеваемость злокачественными образованиями мочевого пузыря увеличивается с каждым годом. Мужчины подвержены патологии в 3-6 раз больше, чем женщины.
По данным гистологов, эпителиальная форма рака превалирует над всеми остальными. Эпителиальные формы делятся на доброкачественные (папилломы) и злокачественные:
• переходноклеточная,
• сосочковая,
• плоскоклеточная,
• аденокарцинома.
Для развития рака мочевого пузыря отмечена зависимость от возраста: как правило, раковая патология встречается в возрасте от 60 лет, но достаточно случаев рака мочевого пузыря и у людей младше 30 лет.
Летальность (смертность) составляет порядка 18-29 % от всех заболевших. Это можно объяснить тем, что в большинстве случаев диагноз устанавливается на незапущенных стадиях.
Если для выявленной опухоли характерен инфильтративный рост, это признак неблагоприятного прогноза.
Эпидемиология
Злокачественные опухоли мочевого пузыря стоят на 6 позиции по структуре онкопатологии в целом и на 3 позиции по онкоурологическим болезням.
Причины, которые способствуют развитию опухоли:
• Экзогенные (курение, злоупотребление спиртными напитками, длительный контакт с анилиновыми красителями, радиация, ионизирующее облучение, хронические воспалительные заболевания).
• Эндогенные (наследственные).
Хроническое воспаление может способствовать возникновению онкопатологии в мочевом пузыре из-за активации условных патогенов, которые по роду своей жизнедеятельности продуцируют нитрозосоединения, которые обладают канцерогенными свойствами. Классическим примером служит шистоматоз, распространенный в тропических странах.
Ятрогенное воздействие обуславливается повреждающими факторами во время лечебно-диагностических манипуляций: катетер, установленный для адекватного отведения мочи из-за повышенной травматизации и инфицирования стенок мочевого пузыря, может привести к развитию онкопатологии.
Физиотерапия на органах малого таза способна увеличивать риск развития онкологических процессов.
Прием некоторых химиопрепаратов, в частности, лечение циклофосфамидами.
Отягощенная наследственность (синдром наследственного рака толстого кишечника в анамнезе).
Гистология рака мочевого пузыря
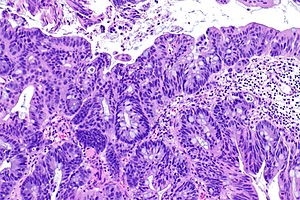
Известно, опухолевая патология возникает на фоне предраковых изменений.
Опухоли делят на эпителиальные и неэпителиальные.
К доброкачественной патологии неэпителиальной формы относят:
• фибромы,
• миомы,
• гемангиомы,
• фибромиксомы.
К злокачественным неэпителиальным новообразованиям относят одну из самых неблагоприятных форм опухоли - саркому, которую отличает агрессивность течения и раннее метастазирование.
Самые часто встречающиеся по гистологическому признаку неэпителиальные опухоли: папиллома и рак.
Папиллома - доброкачественная ворсинчатая опухоль, но среди папиллом есть формы, которые считаются потенциально злокачественными.
Гистологи утверждают, что 92 % раков мочевого пузыря приходится на переходноклеточную карциному (папиллярную), 3-4 % плоскоклеточные формы, и на долю аденокарциномы приходится всего 2 %.
По виду папиллярный рак схож с папилломой мочевого пузыря, но развивается из ножки с широким основанием, имея некоторое сходство с цветной капустой.
Плоскоклеточный по форме напоминает бляшку с округлыми формами.
Аденокарцинома является инфильтрирующей (проникающей в ткани) опухолью.
Метастазирование
Для злокачественных новообразований мочевого пузыря существует преимущественно лимфогенный путь метастазирования.
• печень,
• почки,
• легкие,
• надпочечники.
Органы перечислены в порядке убывания вероятности метастазирования.
Отдаленное метастазирование характерно для инфильтративных новообразований, для поверхностных новообразований практически не встречается.
Клинические классификации
Злокачественные новообразования мочевого пузыря классифицируют по международной системе ТNM, которая учитывает все характеристики злокачественной опухоли:
• размер,
• распространение,
• метастазирование в регионарные лимфоузлы,
• отдаленное метастазирование.
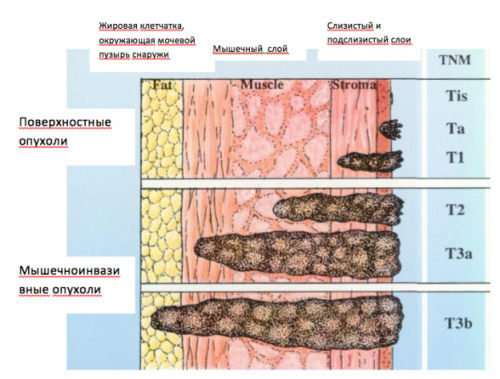
Существует еще один вид классификации злокачественных новообразований мочевого пузыря по дифференцировке:
• степень дифференцировки не подлежит определению,
• низкодифференцированная,
• среднедифференцированная,
• высокодифференцированная.
От степени дифференцировки раковых клеток зависит выбор терапии и прогностические признаки. Дополнительно опухоли группируют по стадиям: стадий существует 4.
Клиника
Жалобы больного находятся в прямой зависимости от запущенности ракового процесса.
На стадии развития опухоль может себя никак не проявлять и стать случайной находкой при инструментальных способах обследования.
На более поздних стадиях появляются жалобы на тянущие боли внизу живота, дискомфорт при мочеиспускании, субфебрильную температуру, частые позывы на мочеиспускание. Но ведущим симптомом остается тотальная интермиттирующая гематурия. В ряде случаев примесь крови в моче не сопровождается болевыми ощущениями.
Дифференциальную диагностику проводят с:
• инфекцией мочевыводящих путей,
• геморрагическим циститом,
• мочекаменной болезнью,
• опухолью почки,
• гломерулонефритом с гематурическим синдромом.
Диагностика
Для диагностики используют лабораторные и инструментальные методы обследования.
Лабораторные методы обследования
• ОАК, ОАМ, пр. Нечипоренко,
• биохимия крови: мочевина, креатинин,
• кровь на простатспецифический антиген при подозрении на злокачественную опухоль мочевого пузыря у мужчин.
В анализах мочи эритроциты могут покрывать все поля зрения, присутствие белка в моче.
Если имеет место хронический воспалительный процесс, то в моче присутствуют лейкоциты и бактерии.
Периферическая кровь на начальных стадиях рака мочевого пузыря остается без патологических изменений, при интермиттирующей макрогематурии, в зависимости от интенсивности кровотечения, снижается уровень гемоглобина и количества эритроцитов из-за присоединившейся анемии.
Повышение уровня мочевины и креатинина крови свидетельствует о почечной недостаточности.
Инструментальные методы обследования
• Инструментальный осмотр мочевого пузыря (цистоскопия) с биопсией.
• Ультразвуковое трансабдоминальное обследование мочевого пузыря.
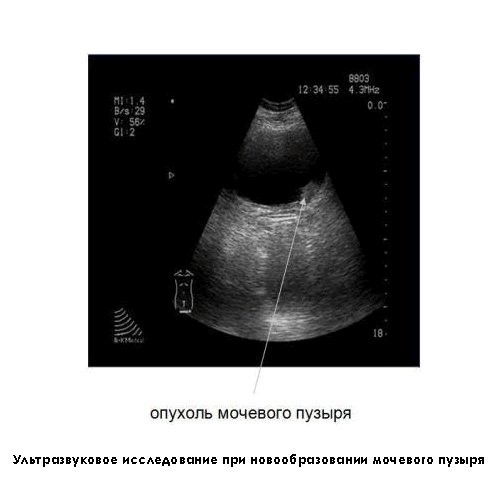
• ТРУЗИ (трансректальное ультразвуковое обследование).
• Трансвагинальное ультразвуковое обследование.
• Магнитно-резонансная томография.
• Экскреторная урография.
• Цистоскопия.
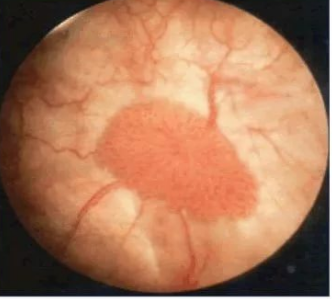
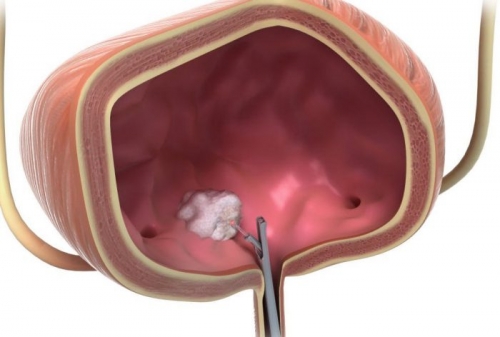
Так выглядит опухоль при цистоскопии.
Цистоскопия позволяет оценить размеры, оценить анатомический рост и определить степень инвазии в соседние органы, локализацию.
Визуализируемые в мочевом пузыре неопластические образования разделяют на:
• экзофитные (растут в полость мочевого пузыря),
• эндофитные (растут в глубину тканей),
• смешанные.
Диагностика опухолей с экзофитным ростом не представляет трудностей, чего нельзя сказать об инфильтративной форме.
При подозрении на мелкий размер опухоли хорошим диагностическим методом является флуоресцентная цистоскопия.
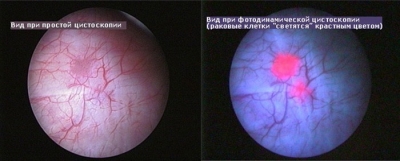
В принцип действия положен механизм избирательного накопления патологическими опухолевыми клетками фотосенсибилизатора, что при просвечивании источником синего света позволяет видеть красное свечение патологических тканей.
Биопсия мочевого пузыря
Цели, стоящие перед биопсией:
• Подтверждение диагноза рака мочевого пузыря с морфологической точки зрения.
• Определение дифференцировки клеток.
• Определение глубины распространения в ткани.
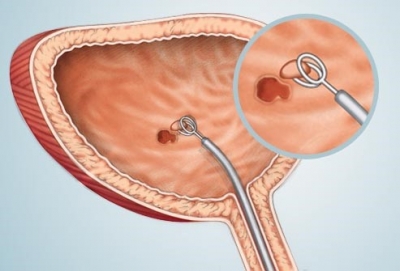
Биопсия проводится с помощью вводимых через цистоскоп щипцов (холодная биопсия) либо посредством получения материала во время трансуретральной резекции (ТУР).
Во время трансуретральной резекции, помимо взятия биопсии, в ряде случаев удается удалить злокачественную опухоль в пределах здоровых тканей, таким образом, процедура из "диагностической "оборачивается "лечебной".
Ультразвуковые методы незаменимы тогда, когда из-за явного кровотечения невозможно добиться прозрачности жидкости при проводимой цистоскопии.
Рентгенологические методы исследования
МРТ позволяет оценить глубину проникновения опухоли в ткани (инфильтрацию). Помимо этого, на ранних стадиях можно рассмотреть метастатическое поражение костей. Экскреторная урография дает оценку выделительной функции почек и позволяет осмотреть ВМП на предмет синхронных опухолей мочеточника и лоханки.
Лечение рака мочевого пузыря
Определяющим фактором при выборе лечения является оценка опухоли: поверхностная или инвазивная и степень дифференцировки клеток.
Лечение рака мочевого пузыря на стадии Та /Т1
Предпочтительным методом является трансуретральная резекция. Во всех случаях после выполненной эндоскопческой резекции показано проведение внутрипузырной химиотерапии, что позволяет уменьшить вероятность рецидива.
Больным из группы низкого риска (с единичной опухолью менее 3 см) без склонности к рецидивированию дополнительная терапия не показана, лицам из средней и высокой группы риска проводят 1-2-месячный курс внутрипузырной БЦЖ или ХТ (химиотерапии). В основе лечения БЦЖ лежит стимуляция местного иммунитета, что снижает вероятность рецидива опухоли и позволяет увеличить продолжительность жизни.
Осложнения после транспузырного применения БЦЖ
К осложнениям относят:
• цистит,
• примесь крови в моче,
• повышение температуры,
• острый простатит,
• пульмонит,
• гепатит.

При осложнениях местных и системных назначают Изониазид.
Внутрипузырная химиотерапия поверхностных опухолей мочевого пузыря
Общепринятой схемой лечения рака на месте является проведение 6 введений (1 раз в неделю) вакцины БЦЖ в мочевой пузырь. Ремиссия устанавливается в 70 % случаев.
Оперативное лечение
При начальных стадиях заболевания выполняется трансуретральная резекция стенки с опухолью мочевого пузыря с установкой катетера Фолея на 3-5 суток.
Для профилактики развития острых воспалительных процессов назначается массивная антибактериальная противовоспалительная терапия с учетом чувствительности к антибиотику. После выполнения эндоскопической резекции возможно кровотечение в послеоперационном периоде, кровопотеря контролируется с помощью установленного катетера, в обязательном порядке назначаются кровоостанавливающие средства. Если имеется подозрение на выраженное кровотечение после удаления опухоли мочевого пузыря, больного повторно берут в операционную и коагулируют кровоточащие сосуды.
Пациентам с доброкачественными опухолями мочевого пузыря показано выполнение трансуретральной резекции для радикального лечения, так как при определенных факторах доброкачественная опухоль может переродиться в злокачественную. Тактика динамического наблюдения в подобных случаях неприемлема.
При инфильтративных опухолевых заболеваниях методом выбора является радикальная цистэктомия с альтернативным отведением мочи.
• Инфильтративный рак Т2-4а, N0-х, M0,
• Многократно рецидивирующие множественные злокачественные новообразования, Неэффективность БЦЖ и эндоскопических резекций,
• Рак на месте без эффекта от БЦЖ терапии,
• Прогрессирующие распространенные опухоли мочевого пузыря,
• Распространенные поверхностные образования.
Прогноз для жизни – сомнительный.
Отдаленные результаты
Рецидив онкопроцесса возникает в течение 24 месяцев, 5-летняя выживаемость составляет 50 %, наличие регионарных метастатических поражений ухудшают прогностические признаки, пятилетний рубеж переживает только 6-7 % больных.
Лучевая терапия
Лучевая терапия - альтернативный метод терапии инфильтративного рака пузыря. Эффективность терапии уступает хирургическим вмешательствам. ЛТ проводится больным, у которых имеется наличие выраженной экстрагенитальной патологии, не позволяющей осуществить операцию, либо добровольный отказ пациента от оказания оперативного пособия.
Лучевая терапия считается радикальной на стадиях Т 1-4 Т0М 0.
Противопоказания к лучевой терапии:
• малый объем мочевого пузыря,
• тяжелая сопутствующая воспалительная патологии в мочевыводящих путях,
• оперативные вмешательства на мочевом пузыре в анамнезе, с развитием спаечного процесса.
Чаще всего применяется наружная ДЛТ (дистанционная лучевая терапия).
Зоны воздействия
Суммарная очаговая доза облучения составляет 60-65 Гр. Длительность лучевой терапии 6-7 недель.
Брахитерапия
Является альтернативным способом лечения относительно ЛТ при единичной опухоли с размерами менее 5 см. Способ позволяет доставить облучающие источники непосредственно к опухоли, что способствует уничтожению только злокачественных клеток с минимальным повреждением окружающих тканей. Осуществляется введение постоянного источника и удаляемых гибких источников.
Осложнением после проведенной ЛТ является развитие лучевого воспаления прямой кишки, кишечника, мочевого пузыря, нарушение потенции. Иногда состояние пациентов улучшается самостоятельно через несколько недель, но иногда требует назначения симптоматической терапии.
Химиотерапия (ХТ)
Химиотерапию разделяют на неоадъювантную и адъювантную.
Неоадъювантная терапия проводится перед оперативным вмешательством и направлена на:
• уменьшение размеров опухоли,
• положительное воздействие на возможные метастазы,
• увеличения продолжительности жизни,
• улучшения возможности иссечения опухоли.
Показания: Т2-4а опухолевого процесса. Если удается добиться хорошего ответа на ХТ, то в дальнейшем возможно выполнение органосохраняющей операции.
Адьювантная ХТ
Обеспечивает отсутствие рецидива в течение 3 лет у 57 % пациентов с раком мочевого пузыря.
Показано для стадий: Т2б-4N0-1M0.
Перед назначением производят оценку по соматическому состоянию пациента, так как необходимо проведение не менее 4 сеансов лечения.
Советы для пациентов, перенесших лечение по поводу рака мочевого пузыря
После выписки из стационара необходимо встать на диспансерный учет у врача онколога.
Даже если у вас подтверждена начальная стадия рака мочевого пузыря и выполнено радикальное лечение, это не означает, что вы выздоровели полностью. Вам теперь предстоит наблюдаться всю жизнь, так как ваша иммунная система уже однажды дала сбой.
Онкологам известны случаи мультиорганного рака, когда раку мочевого пузыря через несколько лет добавляется, например, рак желудка. Но, учитывая то, что пациент находился под постоянным наблюдением врача, рак желудка был диагностирован на ранней стадии, и успешно выполнена операция.
После выписки из стационара необходимо выполнять цистоскопическое исследование в первый год 1 раз в 3 месяца, периодически сдавать общеклинические анализы, проходить УЗИ почек, УЗИ органов брюшной полости, женщинам обязательное посещение гинеколога с выполнением маммографии, а мужчинам консультация уролога с обязательным выполнением ТРУЗИ и исследования крови на ПСА.
Стоит обратить внимание на образ жизни. Не стоит подвергать себя длительному тепловому воздействию (исключить посещение бани, сауны). Запомнить, что любой вид физиотерапии вам противопоказан (не стоит принимать грязевые процедуры, биостимулирующие ванны и т.д.). Не рекомендуется длительная инсоляция (не находиться под южным солнцем в пик его активности).
Обратить внимание на правильное питание.
В восстановительный период вашему организму нужны витамины и микроэлементы, а от раздражающей пищи стоит отказаться.
Хорошим помощником в профилактике инфекций мочевыводящих путей является фитотерапия.
Брусничный лист, урологический сбор, лист толокнянки, семена укропа, полевой хвощ можно принимать по ½ стакана 3 раза в день по 10 дней месяца на голодный желудок. Травы, чтобы не развился эффект привыкания, необходимо чередовать.

Есть готовый пакетированный чай, например, Бруснивер и Фитонефрол. Принимают его по 1 пакетику 3 раза в день 14 дней.
В ранний послеоперационный период ограничить подъем тяжестей до 2-3 кг, придерживаться щадящего режима.
Оградить себя от любого контакта с красками, лаками, и прочей бытовой химией.
Отказаться от курения, спиртных напитков.
Для пациентов, которые имеют хронические заболевания мочеполовой системы, необходимо посещать уролога 1 раз в год и вести здоровый образ жизни.
Читайте также:

