Игла для разметки опухолей
Предназначена для предоперационной локализации непальпируемых новообразований молочной железы. Размещается под Ренгтен или УЗИ контролем внутри образования, подлежащего удалению, в дальнейшем удаляется вместе с ним.
Производитель: C.R.BARD США 4 430 руб.

Репозиционная игла для локализации непальпируемого объекта в молочной железе. Оснащена эргономичной рукоятью, позволяющей применение устройства одной рукой. Размещается внутри образования под УЗИ или КТ контролем в зависимости от модификации.
Производитель: STERYLAB Италия 2 640 руб.

Традиционная игла для локализации непальпируемого объекта в молочной железе. Размещается под УЗИ-контролем внутри образования, подлежащего удалению, в дальнейшем удаляется вместе с ним.
Производитель: STERYLAB Италия 2 020 руб.
Локализационная игла – необходимый в медицинской практике инструмент. С его помощью проводятся сложнейшие манипуляции. От качества этого инструмента зависит не только удобство для медицинского работника, но и объем рисков для пациента, в целом рискованность процедуры.
Сфера применения
Локализационные иглы используются для определения локализации определенного новообразования. Их применение оправдано в том случае, если другими методами, например, пальпацией, определить участок с точностью не удается.
Локализационные иглы могут быть как подлежащие удалению, так и нет. Так:
первые размещаются под контролем ультразвукового аппарата внутри новообразования, а после этого вынимаются вместе с ним;
вторые же предназначены сугубо для контроля, непосредственное хирургическое вмешательство для извлечения происходит позже.
Особенности современных локализационных игл
Игла локализационная – это сверхточное оборудование. От его качество зависит конечный исход хирургического вмешательства, и, как следствие, здоровье, а возможно и жизнь пациента. Поэтому к выбору иглы необходимо подходить со всей серьезностью.
Проверенные производители с мировым именем поставляют продукцию и на российский рынок. Она обладает такими особенностями:
безопасное и уверенное размещение в кожном подкове и тканях организма;
обеспечение сопротивления перемещению благодаря специальной технологии хвата;
контроль под УЗИ аппаратом или КТ;
возможность работать одной рукой из-за эргономичной рукоятки.
Различные размеры позволяют подобрать оптимальную для конкретной цели иглу.
Особенности заказа продукции в Биопси Медикал
Биопси Медикал является прямым поставщиком на российский рынок качественного медицинского оборудования и инструментария от зарекомендовавших себя производителей. Можно купить иглы локализационные:
очень быстро — продукция уже есть на складе, а ее доставка займет минимум времени;
очень дешево — так как компания работает с брендами напрямую удается снизить итоговую стоимость до минимума;
с сертификатами — экологичность, безопасность, качество и эффективность не голословны, а подтверждены официальными документами.
Локализационные иглы — необходимый инструмент для удаления образования молочной железы. От его качество зависит успешность операции, поэтому предпочтение стоит отдавать только инструментарию проверенных брендов. Именно такие предлагает Биопси Медикал.
Группа изобретений относится к хирургии, предназначена для определения локализации, размеров, формы опухолевых узлов для последующей визуализации необходимой зоны резекции.
Известно устройство для внутритканевой маркировки опухоли, содержащее пункционную иглу, мандрен, внутритканевой маркер (RU 33855 U1, 20.11.2003).
Известен способ введения маркера в опухоль с помощью устройства, включающего иглу, корпус, переднюю и заднюю кнопки спуска (Биологический маркер молочной железы UltraClip ® Dual Trigger. Инструкции по применению. BARD BIOPSY SYSTEMS. 07.2012).
Известно введение маркера в ткань опухоли с помощью устройства, включающего канюлю, переходник, аппликатор, поршень, введение маркера производится нажатием на поршень (SenoMark UltraCor™ MRI 14 Cauge Tissue Marker And Introducer Kit. Instructions for Use. BARD Biopsy, 05.2015).
Известен способ маркировки опухоли для ее визуализации перед проведением неоадъювантной химиотерапии, включающий введение пункционной иглы в опухолевое образование, установку маркера в просвете пункционной иглы, вталкивание маркера посредством мандрена в опухолевое образование (RU 2242166 С2, 20.12.2004).
К недостаткам известных способов и устройств ввода маркеров относится то, что в случае необходимости установки нескольких маркеров производится несколько проколов. Это способствует дополнительной травматизации, увеличивает риск обсеменения окружающих тканей клетками из опухолевых узлов.
Технической проблемой при маркировке очага опухолевого поражения является дополнительная травматизация опухоли и окружающих тканей, производимая устройствами для маркировки, что способствует обсеменению окружающих тканей опухолевыми клетками.
Техническим результатом предлагаемого способа является обеспечение возможности мультитаргетной разметки как единственного опухолевого узла (интратуморальной - тремя маркерами внутри опухоли; перитуморальной - по контуру опухоли, на границе с неизмененными тканями), так и раздельной разметки мультифокального рака (до 3 опухолевых узлов в пределах одного квадранта молочной железы) через единственный прокол кожи и мягких тканей под инструментальным контролем (при проведении УЗИ, маммографии или МРТ молочных желез). Такая маркировка обеспечивает уменьшение повреждений, наносимых опухолевому узлу при маркировке, обеспечивает значительное сокращение протяженности раневых каналов в области опухолевого поражения, что способствует уменьшению травматизации тканей и улучшению абластики (профилактики обсеменения молочной железы опухолевыми клетками).
Указанный технический результат обеспечивается способом маркировки очага опухолевого поражения молочной железы без наружной переустановки иглы-локализатора, в котором после прокола кожи и мягких тканей иглу-локализатор с тремя маркерами подводят к ближайшему краю опухолевого узла, продвигают иглу-локализатор к первой позиции введения, при достижении которой продвижение иглы-локализатора прекращают и выдавливают первый маркер, а установку второго и третьего маркера осуществляют без наружной переустановки иглы-локализатора, для чего иглу-локализатор подтягивают на себя через раневой ход до тех пор, пока внутренний срез иглы не окажется вновь перед ближайшим краем опухолевого узла, при этом изменяют угол введения иглы-локализатора в опухолевый узел и продвигают иглу-локализатор вглубь опухолевого узла к следующей позиции введения, при достижении которой продвижение иглы-локализатора прекращают и выдавливают маркер во вторую и третью позицию введения соответственно, после введения трех маркеров иглу-локализатор вынимают из раневого хода.
В частном случае осуществления способа интратуморальной маркировки первая позиция введения находится в центральном отделе опухолевого узла.
В частном случае осуществления способа перитуморальной маркировки по контуру опухоли первая позиция введения находится на границе дистального края опухолевого узла и неизмененных тканей, вторая позиция введения находится на границе верхнего края опухолевого узла и неизмененных тканей, а третья позиция введения находится на границе нижнего края опухолевого узла и неизмененных тканей.
Указанный выше технический результат также обеспечивается способом мультитаргетной маркировки до трех опухолевых очагов в пределах одного квадранта молочной железы без наружной переустановки иглы-локализатора, в котором после прокола кожи и мягких тканей иглу-локализатор с включенными в нее тремя маркерами продвигают в центр первого опухолевого узла, при достижении центра первого опухолевого узла продвижение иглы-локализатора прекращают и выдавливают первый маркер, установку второго маркера осуществляют без наружной переустановки иглы-локализатора, для чего иглу-локализатор подтягивают на себя через кожный ход до тех пор, пока игла не выйдет полностью из опухолевого узла, но без выхода наружу из раневого канала, изменяют угол входа иглы-локализатора, продвигают иглу-локализатор ко второму опухолевому узлу и вводят в его центр, при достижении центра второго опухолевого узла прекращают продвижение иглы-локализатора, выдавливают второй маркер в центр второго опухолевого узла, установку третьего маркера осуществляют также без наружной переустановки иглы-локализатора, для чего иглу-локализатор вновь подтягивают на себя через кожный ход до тех пор, пока игла-локализатор не выйдет полностью из второго опухолевого узла, но без выхода наружу из раневого канала, изменяют угол введения иглы-локализатора, продвигают иглу-локализатор в третий опухолевый узел, при достижении центра которого прекращают продвижение иглы-локализатора и выдавливают третий маркер, и после введения маркеров иглу-локализатор вынимают из раневого хода.
Продвижение иглы-локализатора осуществляют под инструментальным контролем.
Для выполнения способа используется устройство (фиг. 1-5).
Фиг. 1: устройство в сборе.
Фиг. 2: рукоятка иглы.
Фиг. 3: рукоятка штока.
Фиг. 4: игла с рукояткой.
Фиг. 5: шток с рукояткой.
Способ маркировки опухолевого поражения показан на фиг. 6-8.
Фиг. 6: мультитаргетная интратуморальная маркировка опухоли.
Фиг. 7: мультитаргетная перитуморальная маркировка опухоли.
Фиг. 8: мультитаргетная маркировка опухоли, состоящей из трех опухолевых узлов.
Устройство для ввода имплантов в биологическую ткань пациента содержит иглу 1 в виде трубки длиной 50-250 мм и внешним диаметром 0,5-2,5 мм, в которой размещены последовательно один за другим три импланта, шток 5 с рукояткой 2 и съемный защитный фиксатор 4 для предотвращения выпадения штока. На одном из концов иглы 1 закреплена рукоятка иглы 3, а другой ее конец выполнен в виде заостренного наконечника. Защитный фиксатор 4 закреплен на рукоятках иглы и штока. Рукоятка иглы 3 выполнена в виде втулки с четырьмя пазами, каждый паз имеет форму параллелепипеда, различной длины, пазы расположены по окружности под углом 90° друг к другу. Рукоятка штока 5 на торце имеет радиальный выступ, выполненный в форме параллелепипеда с возможностью вхождения в упомянутые пазы втулки. Шток 5 выполнен с возможностью возвратно-поступательного движения внутри иглы. Конец штока, противоположный торцу рукоятки штока, выполнен с возможностью выдавливания размещенных в игле имплантов в биологическую ткань. Один из четырех пазов втулки - нулевой паз - предназначен для фиксации штока, например, при его транспортировке. Расположение выступа рукоятки штока в нулевом пазу препятствует случайному срабатыванию устройства и предотвращает преждевременный ввод имплантов. Три других - первый, второй и третий - выполнены разной длины, которая рассчитывается из условия обеспечения выдавливания штоком соответствующего импланта, размещенного в игле. Нулевой паз располагается напротив второго паза и под углом 90° по часовой стрелке к первому пазу и под углом 90° против часовой стрелки к третьему пазу. Таким образом, при попадании выступа рукоятки штока в первый паз рукоятки иглы посредством штока выдавливается первый имплант, находящийся относительно наконечника иглы, при попадании во второй паз - второй имплант, а в третий паз - третий имплант.
Для осуществления способа используются маркеры (метки), расположенные у острия трубки последовательно один за другим и предназначенные для введения в организм человека и длительного пребывания в нем.
Маркеры (метки) изготовлены из рентгеноконтрастного материала (пример: титан, золото), имеют форму цилиндрическую или сферическую, длину от 0,3 до 10 мм, диаметр от 0,3 до 2,0 мм. Допускается вариант другой формы меток, имеющей круглое поперечное сечение с заданным радиусом кривизны продольной оси для улучшения фиксации метки в целевой области биоткани.
Способ осуществляют следующим образом.
Маркировка первичной опухоли проводится перед началом предоперационной лекарственной терапии; в асептических условиях после введения местного анестетика под инструментальным контролем (УЗИ, ММГ или МРТ молочных желез) в непосредственной близости от опухолевого очага (или опухолевых очагов) выполняется прокол кожи и мягких тканей с помощью иглы-локализатора с включенными в него тремя рентгеноконтрастными маркерами.
Дальнейшая маркировка солитарного (единственного) опухолевого узла может проводиться интратуморально (фиг. 6) или перитуморально (фиг. 7). Разметка мультицентричной зоны (до трех опухолевых узлов, расположенных в одном квадранте молочной железы, производится раздельным способом (фиг. 8); каждый из способов выполняется без наружной переустановки иглы-локализатора (через 1 прокол).
Клинические примеры, иллюстрирующие осуществление предлагаемого способа.
Больная А., 38 лет, обратилась по поводу рака правой молочной железы, T2N0M0.
Перед проведением предоперационной химиотерапии выполнена мультитаргетная интратуморальная маркировка опухоли (фиг. 6). Игла-локализатор 1 с включенными в нее тремя титановыми маркерами через единственный прокол 4 подведена к ближайшему краю опухолевого узла 3 под инструментальным контролем датчика УЗИ 2 и путем пенетрационного введения продвинута в центральный отдел опухоли (6а). При достижении необходимой зоны установки первого маркера (определено данными УЗИ) пенетрационное введение иглы-локализатора прекращено и путем продвижения штока выдавлен первый маркер в патологическую зону (6б). Установка второго маркера проведена без наружной перестановки стилета иглы: игла-локализатор подтянута на себя через кожный ход до тех пор, пока внутренний срез иглы не оказался вновь перед ближайшим краем опухолевого узла (6в). Изменен угол входа в опухоль, игла-локализатор продвинута вглубь опухоли к другой зоне необходимой разметки, определяемой по данным УЗИ, при достижении этой зоны прекращен пенетрационный ввод иглы-локализатора, с помощью штока выдавлен второй титановый маркер в патологическую зону (6г). Установка третьего маркера проведена аналогично: игла-локализатор вновь подтянута на себя через кожный ход до тех пор, пока внутренний срез иглы не оказался перед ближайшим краем опухолевого узла (6д). Изменяя угол входа в опухоль, игла-локализатор продвинута в опухолевый узел к третьей зоне необходимой разметки, определяемой по данным УЗИ, при достижении третьей зоны необходимой разметки прекращен пенетрационный ввод иглы-локализатора и с помощью штока выдавлен третий маркер в патологическую зону (6е). После введения маркеров игла-локализатор вместе со штоком вынута из раневого хода (6ж).
Пациентке проведено 6 циклов запланированной предоперационной полихимиотерапии, с полным клинико-рентгенологическим ответом, больной выполнено последующее радикальное органосохраняющее лечение.
Больная Я., 44 года, обратилась по поводу рака правой молочной железы, T2N1M0.
Перед проведением предоперационной химиотерапии выполнена мультитаргетная перитуморальная маркировка опухоли (фиг. 7). От ближайшего края опухолевого узла игла-локализатор 1 через единственный прокол 4 путем пенетрационного введения подведена к дистальному краю опухолевого узла 3 (т.е. к краю опухолевого узла, наиболее удаленному от оперирующего хирурга), определяемому по данным датчика УЗИ 2, при достижении дистального края опухолевого узла ввод иглы остановлен (7а). С помощью штока в опухолевый край на границе с неизмененными тканями из иглы-локализатора выдавлен первый маркер (7б). Установка второго и третьего маркеров проведена без наружной переустановки иглы-локализатора. Игла-локализатор подтянута на себя через кожный ход до тех пор, пока внутренний срез иглы не оказался вновь перед ближайшим краем опухолевого узла (7в). С изменением угла входа в опухоль игла-локализатор продвинута к верхнему краю опухоли под контролем УЗИ, при достижении верхнего края опухоли пенетрационное введение прекращено и с помощью штока из иглы-локализатора выдавлен второй маркер на границу с неизмененными тканями молочной железы (7г). Игла-локализатор подтянута на себя до тех пор, пока кончик иглы не оказался перед ближайшим краем опухоли (7д). Изменяя угол введения, игла-локализатор подведена к нижнему краю опухоли. Третий маркер выдавлен с помощью штока на границу с неизмененной тканью молочной железы (7е), после чего игла-локализатор вместе со штоком вынута из раневого хода (7ж).
Пациентке проведено 8 циклов предоперационной полихимиотерапии с выраженным частичным ответом (сокращение размера опухоли на 80%), больной выполнено последующее органосохраняющее лечение.
Больная Н., 32 года, обратилась по поводу мультифокального рака левой молочной железы, T2N1M0 (3 узла в пределах одного квадранта молочной железы).
Перед проведением предоперационной химиотерапии выполнена мультитаргетная маркировка опухоли (фиг. 8). После единственного прокола 4 кожи и мягких тканей под инструментальным контролем датчика УЗИ 2 игла-локализатор 1 продвинута в центр первого опухолевого узла 3 (8а). При достижении центра узла (определенного при УЗИ) ввод иглы прекращен и с помощью штока в центр первого опухолевого узла выдавлен первый маркер (86). Игла подтянута на себя так, что она полностью вышла из первого опухолевого узла (8в), но без наружного выхода из раневого канала. С изменением угла ввода игла-локализатор продвинута ко второму опухолевому узлу и пенетрационно введена в его центр (8г), при достижении центра второго опухолевого узла продвижение иглы остановлено и с помощью штока в патологическую зону выдавлен второй маркер (8д). Далее игла-локализатор подтянута на себя так, что она полностью вышла из второго опухолевого узла, но без наружного выхода из раневого канала (8е). С изменением угла ввода игла-локализатор подведена к третьему опухолевому узлу и введена в его центр под контролем УЗИ (8ж). После достижения центра третьего опухолевого узла продвижение иглы-локализатора прекращено и в опухолевый узел выдавлен третий маркер (8з). После установки третьего маркера игла-локализатор вместе со штоком удалена из раневого канала (8и).
Пациентке проведено 6 циклов предоперационной полихимиотерапии с полным клинико-рентгенологическим ответом. Больной выполнена запланированная органосохраняющая операция.
. Локализация неощутимых повреждений молочной железы иглой предназначена для того, чтобы врач мог локализовать эти повреждения и приступить к их скринингу и, возможно, к следующей операции. Устройство используется инвазивным методом, который .

. Неперемещаемая игла для предоперационной локализации молочных узлов Игла одноразового использования, изготовленная из неперемещаемой проволоки из нержавеющей стали для предоперационной локализации неприступные молочные узлы Маркировка .

. полуавтоматическая нерегулируемая игла для предоперационной локализации молочных узлов Кнопка активации провода, позволяющая использовать ее одной рукой Прозрачный конус люэра с вставной воронкой, позволяющей легко повторно вводить .
. Воспроизводимая игла для предоперационной локализации молочных узлов Прозрачный конус люэра с воронкой для вставки Эластичность проволоки позволяет легко втягивать и менять положение Скользящая пробка Провод с одним крючком и наконечником .

. Локализация грудной клетки крюк-проволока иглы комплекта MAMMOREP® - это комплект игл для локализации грудной клетки в стиле "Копан", доступны в различных вариантах длины сантиметров и двух типоразмерах: 20 и 21 G. Легко читаемые метки .

. Сменный несменяемый шлейф для локализации грудной клетки - Игла с комплектом иглы для груди MAMMOREP LOOP® - это новейшая система локализации груди фирмы STERYLAB. Эргономичная рукоятка MAMMOREP LOOP® позволяет оператору работать одной .

. Одноразовый галактографический набор SGL® - это набор для галактографии, предназначенный для контролируемого и безопасного введения контрастной жидкости в каналы млекопитающих с помощью тонкой тупой канюли, которая удобно расширяет каналы .

. Ключевые атрибуты продукта Зажим для удержания кожи предотвращает перемещение проволоки вперед во время транспортировки пациента Провод обозначен в двух местах: I обозначает проволоку на дистальном кончике иглы; II обозначает колючую .

. Hawkins™ III BLN предлагает дизайн для удержания колючек, обеспечивающий прочность крепления в груди. Ключевые атрибуты продукта Доступно в двух вариантах проводов: FlexStrand™, 19-жильный кабель, обеспечивающий максимальную гибкость .

. Игла для локализации груди Accura™ II (Sadowsky Style) поставляется со стерильной отдельно упакованной канюлей жесткости 23G. Легко устанавливаемая хирургом над проволокой, канюля указывает направление движения проволоки, обеспечивает .

. игла для локализации груди маркерная игла для биопсии молочной железы SOMATEX® TUMARK Vision может точно определить пятна на мягких тканях путем нанесения уникального сферического маркера до или во время неоадъювантной химиотерапии. .





. Игла для локализации поражения грудной клетки Копанса Используется для предоперационной маркировки непальпируемых повреждений молочной железы. .

. Игла для локализации поражений груди MOON является эффективным средством диагностической визуализации для предоперационной локализации непереносимых поражений молочной железы. ОСОБЕННОСТИ: Особая острота кончика иглы улучшает проникновение. Маркер .
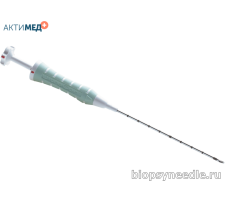
Маркер Gel Mark UltraCor GMUTC005SS для постановки напрямую или через коаксиальную иглу. Набор для постановки длиной 10 см и диаметром 14 Гейдж имеет кончик с насечкой для визуализации под УЗИ, и содержит 4 подушечки из молочной и полигликолиевой кислоты и в дистальной позиции один рентгенконтрастный маркер. Материал маркера – сталь 316L. Подушечки молочной и полигликолиевой кислоты обеспечивают ультразвуковую видимость в течение 4-6 недель, а через 12 недель постепенно растворяются.
Маркер SenoMark UltraCor MRI SMUCMRI14GSS для постановки напрямую или через коаксиальную иглу. Набор для постановки длиной 13 см и диаметром 14 Гейдж имеет кончик с насечкой для визуализации под УЗИ, и содержит 3 подушечки из полигликолиевой кислоты и в центре один рентгенконтрастный маркер. Материал маркера – сталь 316L. Подушечки полигликолиевой кислоты обеспечивают ультразвуковую видимость в течение 3 недель, а через 12 недель постепенно растворяются.

Маркер SenoMark UltraCor MRI SMUCMRI14GT для постановки напрямую или через коаксиальную иглу. Набор для постановки длиной 13 см и диаметром 14 Гейдж имеет кончик с насечкой для визуализации под УЗИ, и содержит 3 подушечки из полигликолиевой кислоты и в центре один рентгенконтрастный маркер. Материал маркера – титан. Подушечки полигликолиевой кислоты обеспечивают ультразвуковую видимость в течение 3 недель, а через 12 недель постепенно растворяются.
Маркер Gel Mark UltraCor GMUTC005T для постановки напрямую или через коаксиальную иглу. Набор для постановки длиной 10 см и диаметром 14 Гейдж имеет кончик с насечкой для визуализации под УЗИ, и содержит 4 подушечки из молочной и полигликолиевой кислоты и в дистальной позиции один рентгенконтрастный маркер. Материал маркера – титан. Подушечки молочной и полигликолиевой кислоты обеспечивают ультразвуковую видимость в течение 4-6 недель, а через 12 недель постепенно растворяются.
Аннотация
Установка маркера опухоли после визуально-контролируемой биопсии молочной железы стало неотъемлемой частью клинической практики. Наличие маркера помогает различить неоднократно пунктированные новообразования в молочной железе, предотвращает повторную биопсию доброкачественной опухоли, обеспечивает мультимодальную корреляцию, указывает предоперационную локализацию и помогает подтвердить необходимость хирургического вмешательства. На данный момент, среди многих мировых производителей, доступно огромное количество маркеров для определения опухолей молочной железы, различной формы, состава и с био-рассасывающимися компонентами. Данный обзор предназначен для Российских маммологов, с целью ознакомления с уже имеющимися, на сегодняшний день, зарегистрированных продуктов и их применение на практике.
1. Введение
Визуальная идентификация непальпируемой опухоли послужила началом развития визуально-контролируемой биопсии и ее локализации. Минимально инвазивная технология позволила устанавливать надежный патологический диагноз, и в клинической практике практически заменила хирургическое иссечение для первоначальной оценки опухоли [1]. В виду того, что более 60% опухолей оказываются доброкачественными, такое изменение в практике помогло подавляющему большинству пациентов с неопределенным новообразованием молочной железы избежать хирургического вмешательства, и в то же время, снижая осложнения и стоимость процедуры[2–4]. Также образец, забранный, с помощью трепанобиопсии сохраняет структуру ткани, биологические особенности злокачественных образований, такие как статус рецептора.
Так как клиническая практика помогла развить визуально-контролируемую биопсию, установка маркера для идентифицирования места биопсии стала жизненно важным компонентом данной процедуры. Изначально установка маркера была предназначена для случаев, когда цель не была больше видна для последующей биопсии [5]. Широкое распространение произошло в связи с усовершенствованием навыка надежного забора образца небольших новообразований в комбинации с развитием биопсийных устройств большего диаметра, которые могут затемнить или просто удалить видимый компонент цели. Более того, установка маркера доказала чрезвычайную важность в оценке состояния заболевания, когда производилась биопсия более, чем одного места в одной железе, позволяя делать корреляцию между модальностями, предотвращая повторную биопсию доброкачественных образований, и позволяет точно локализовать последующую неоадъювантную химиотерапию. В виду того, что они легко определяются на рентгене, маркеры опухоли позволяют быстро подтверждать нужную цель иссечения при хирургической операции и могут направлять гистологов в необходимую зону в пределах объекта мастэктомии.
2. Цель установки маркера опухоли
2.1. Хирургическая локализация
Установка маркера опухоли позволяет произвести точную повторную идентификацию и точную локализацию пунктированной опухоли. До начала использования клипсы, если результат игольной биопсии давал основание проводить хирургическое иссечение, нужная опухоль локализовалась с помощью идентификации остаточного заболевания на картинке, локализуя пост-биопсийную гематому, либо используя окружающие ориентиры в молочной железе. Данный метод приводил к иссечению большего объекта для того, чтобы увеличить вероятность успешного иссечения цели.
2.2. Интермодальная корреляция
Клипса играет важную роль в корреляции результатов, полученных визуальными методами. Это характерно для патологий, полученных в ходе маммографии и МРТ, требующих дальнейший осмотр ультразвуком. Биопсия молочной железы под ультразвуковым контролем предпочтительный метод забора пробы пораженного участка, поскольку он наиболее удобен для пациента, быстрый для врача, отображается в режиме реального времени и более эффективен с точки зрения затрат, чем стереотаксическая, МРТ и молекулярная биопсия. Однако, не зависимо от того какая модальность была выявлена как сомнительное поражение, есть вероятность того, что проба повреждения не соответствует тому подозрительному объекту. В связи с этим размещение клипсы с постбиопсийной картиной имеет важное значение для точной корреляции между модальностями, чтобы подтвердить, что первоначальное
обнаружение было выбрано верно. Дальнейшая экспертиза или дополнительная биопсия могут быть необходимы, если результаты не соответствуют исходной области подозрения.
Рис. 1(a-d) демонстрирует важность клипсы для подтверждения мультимодальной корреляции. Развивающаяся асимметрия, обнаруженная на скрининоговой маммографии, на границе железистой ткани и ретрогландулярный жир, были выявлены при диагностической маммографии и УЗИ. Вероятный сонографический коррелят был идентифицирован и нацелен для биопсии. Пост биопсионная маммография продемонстрировала клипсу внутри железистой ткани, ниже и спереди развивающейся асимметрии, что побудило повторить снимок. Второй ультразвук продемонстрировал подозрительную массу, которая, по предположениям, соответствует развивающейся асимметрии. Этот участок был взят на биопсию, в ходе чего была выявлена карцинома. Расположение маркера на гаммаграмме после биопсии подтвердило, что вторая масса соответствует маммографической асимметрии.
Расположение клипсы особенно важно для интермодальной корреляции, когда при повторном УЗИ из-за подозрительного результата МРТ обнаружено поражение, что приводит к ультразвуковой биопсии предполагаемого сонографического коррелирования. Майсснитцер и др. обнаружили, что при повторной МРТ, из 80 МРТ диагностированных очагов были взяты на биопсию и было обнаружено, что они доброкачественные, 10 не соотносятся с первоначально диагностированными МРТ. Ограниченная последовательность неконтрастных МРТ может быть выполнена после биопсии, чтобы обеспечить корреляцию и избежать потенциальной задержки в диагностике, если будет выявлено несоответствие между расположением маркера и данными МРТ.
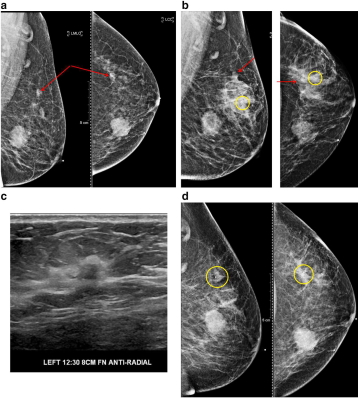
Рис. 1 a)Выявлена развивающаяся асимметрия на маммографии в верхней части левой груди на границе между железистой тканью и ретрогландулярным жиром.
b) Маммография после биопсии. S-образный маркер (желтый круг) не соответствует местоположению первоначально обнаруженной очаговой асимметрии (красная стрела).Результат патологии привел к фиброаденоме с микроскопическим очагамиатипичной протоковой гиперплазии.
с) Второе целевое УЗИ демонстрирует подозрительную массу на оси 12:30, 8 см от соска, лучше соотносится с маммографическим обнаружением.
d) После биопсии массы на оси 12:30 маммография демонстрируетклипсу top hatвнутри развивающейся асимметрии. Выявлена протоковая карцинома с DCIS.
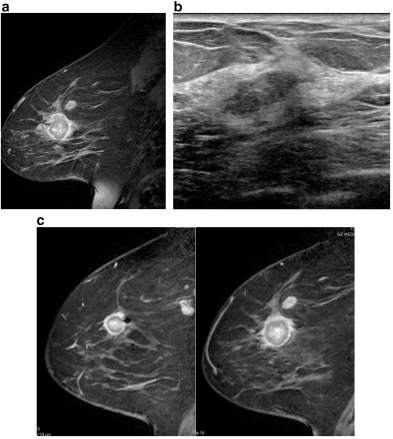
Рис 2
а) МРТ проводится для оценки степени заболевания у пациента с известной 3 см инвазивной протоковой карциномой. Демонстрирует овальную массу в 1 см, предположительнопредставляет собой поражение сателлита в сравнении с метастатическим внутримаммарным лимфатическим узлом.
b) Второе УЗИ было выполнено, чтобы идентифицировать массу для биопсии. Ультразвук демонстрирует овальную гипоэхогенную массу с нечеткими краями.
2.3 Степень оценки заболевания
При обнаружении нескольких поражений в одной груди у пациента известные как рак, размещение маркеров индивидуальных форм на каждом участке позволяет оценить степень заболевания и дифференциацию между доброкачественными и злокачественными участками. Это облегчает хирургическое планирование и лечение. Кроме того, при МРТ у пациентов с недавно диагностированным раком молочной железы, расположение сигнала от маркера опухоли может помочь в оценке степени заболевания и направлении дальнейшей работы. Рис.3(а-b) демонстрирует дополнительные кальцификации, 3 см в правой груди, направленные на стереотаксическую биопсию и признанные как протоковая карцинома. На МРТ отображены 7 см подозрительные немассовые уплотнения совместно с не кальцинированной протоковой карциномой. Фокус восприимчивости новообразования (артефакта) от клипсы расположен в задней части заболевания, что является важной информацией для хирургического планирования. Что указывает на необходимость провести МРТ-биопсию передней части уплотнения, чтобы выявить степень заболевания.
2.4. Неоадъювантная химиотерапия
В условиях неоадъювантной химиотерапии опухоли могут значительно уменьшаются в размерах и могут стать незаметным при визуализации. У пациентов, которые выбирают консервативную терапию груди, клипса, размещенная во время биопсии, может служить единственным надежным ориентиром для предоперационной локализации.
Рис.4 (a-b) служит примером ощутимой инвазивной протоковой карциномы в верхнем квадрате, которая дает метастазы в подмышечную впадину. Пациентка прошла неоадъювантную химиотерапию с проведением полных снимков. Остаточной массы не было обнаружено при маммографии и ультразвуке. Однако клипсу было хорошо видно на обеих модальностях, что было центром предоперационной локализации под ультразвуковым контролем.
2.5 Отказ от повторных биопсий доброкачественных образований
После доброкачественной биопсии наличие клипсы на последующем снимке может предупредить ненужную оценку и биопсию. Это особенно полезно для тех пациентов, которые проходят лечение в разных учреждениях без передачи всех своих соответствующих данных.
3. Маркеры: что есть на рынке?
Маркеры классифицируются по составу, форме, материалу, связанному с рентгеноконтрастной частью клипсы, и их совместимостью с устройствами для биопсии. Необходимые функции включают в себя долгосрочную видимость на УЗИ, точную видимость на МРТ, простоту развертывания и устойчивость к смещению. Большое количество доступных маркеров является следствием отсутствия идеальной клипсы: зачастую существует несколько одинаково хорошо подходящих вариантов маркеров для данного пациента и данного клинического случая. В данном обзоре мы сосредоточили наше внимание на FDA-одобренных маркерах в США, распространяемых компаниями Hologic, Mammotome, Bard® (Becton, Dickinson and Company) и Mermaid Medical.
Обратите внимание, что данный обзор не предназначен для рекомендации производителя и характеристик устройства.
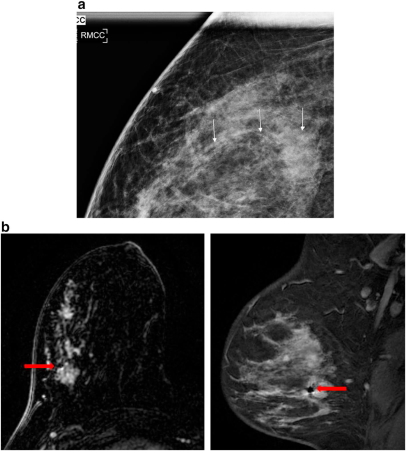
Рис. 3
a) На увеличенном снимке в правой груди видны подозрительные кальцификации в линейном распределении, охватывающий примерно 3 см. Биопсия показала протоковую карциному.
b) МРТ молочной железы проводится для оценки степени заболевания, демонстрирует 7 см уплотнение. Наблюдается улучшение предполагаемой скрытной болезни. Опухоль (артефакт) восприимчива из-за клипсы в месте стереотаксической биопсии находящейся в задней части немассового уплотнения (красная стрелка). Была выполнена последующая МРТ-биопсия самой передней части уплотнения и показала DCIS.
3.1 Наименования и формы маркеров опухоли
Рис.5 демонстрирует варианты клипс, распространяемых компаниями Hologic, Mammotome, Bard and Mermaid Medical и других марок. Использование официальных названий маркеров важно для единой отчетности, и во избежание путаницы при сопоставлении клипсы с сопутствующей патологией, особенно во время предоперационной локализации в груди с несколькими маркерами. Очень важно знать о маркерах с похожими названиями и их схожими формами. Например, клипса “open coil” от производителя
Mammotome и “coil” от производителя Bard схожи по названию, но различны по форме. Клипса “open coil” от производителя Mammotome и клипса “spring” от Bard выглядят почти одинаково, как и клипса "Q" от Hologic и клипса “ring” от Bard. Клипсы “mini cork” и “cork” от Hologic имеют сходные названия и форму и в первую очередь дифференцируются на основе размеров: 2 мм и 3 мм. Рис.6 демонстрирует изображения маркеров “look alike” и “sound alike” (маркеров, которые похожи внешне и на МРТ). Избежав размещения маркеров с похожими названиями или схожей формой в одной груди, можно уменьшить риск неправильной локализации во время операции.
3.2 Состав сплавов
Другая составляющая, отличающая маркеры друг от друга - это материал, из которого они сделаны. Маркеры из титана и нержавеющей стали – наиболее часто используемые материалы. Другие клипсы изготовлены из металлических сплавов (BioDur™108, Inconel™625 и Нитинол) и неметаллические альтернативы (керамика с углеродным покрытием).
1 BioDur™108 схож с нержавеющей сталью, но имеет незначительное количество никеля
( 2 Inconel™625 представляет собой металлический сплав из никеля (58% или больше количества никеля).
3 Нитинол простоит примерно из 50% никеля и 50% титана.
4. Видимость на МРТ
Способность визуализировать опухоль с помощью маркера имеет очень существенное значение для полной и точной оценки заболевания с помощью МРТ. У пациентов с опухолью, МРТ может более точно продемонстрировать заболевание, чем маммография или ультразвук, положение клипсы в рамках заболевания имеет решающее значение для хирургического планирования. Опухоль, благодаря клипсе, отлично реагирует на МРТ-сигнал, легко отображается во всех плоскостях, но она не должна быть огромной, чтобы можно быть заснять всю область.
На видимость влияют три фактора: масса, материал и форма. Клипсы, сделанные из нержавеющей стали, и из BioDur 108 делают опухоль более чувствительной. Титановые клипсы, титановые сплавы, то есть
Нитинол и Inconel 625 , показывают промежуточный результат, в то время как керамические клипсы с углеродным покрытием и PEKK клипсы помогают отобразить новообразование с наименьшим количеством пустот [28–30]. Различные варианты восприимчивости можно увидеть при просмотре МРТ у пациентов с несколькими различными видами клипс.
Форма также играет немалую роль при МРТ. Наш опыт показывает, что титановые клипсы Hologic (TriMark®, CeleroMark®, SecurMark®) отлично отображаются на МРТ, в то время как другие титановые клипсы, такие как S-образные клипсы (Bard), создают меньшую видимость, которая может быть не качественно визуализирована или отображаться только в одной плоскости. Вероятно, это связано с формой маркера, количеством металла в клипсе, а также размерами клипс.
5. Сложности при размещении маркера
Хотя размещение клипсы является прямой и безопасной частью визуально-контролируемой биопсии, после установки маркера могут возникнуть сложности, в виде миграции и экструзии клипсы, неудачного внедрения и аллергической реакции.
5.1. Миграция/ удаление клипсы
Смещение клипсы также может произойти из-за образования гематомы или избытка воздуха в месте
образования опухоли. Это больше всего распространено в стереотаксических и МРТ-процедурах, в которых используются иглы большего размера. Когда гематома образуется сразу после получения образцов, клипса может свободно перемещаться в опухоли. Применение вакуумного отсоса перед размещением клипсы разрушает опухоль, уменьшая количество воздуха и крови, таким образом, уменьшая вероятность миграции зажима [35]. Важно отметить, что видимое смещение клипсы на результатах маммограммы после биопсии может значительно улучшиться по мере того как кровь и воздух реабсорбируются. Если есть подозрения в смещении клипсы, то следует выполнить маммографию для локализации, чтобы пересмотреть положение маркера относительно необходимого места.
Отсутствие визуализации клипсы на маммограмме после биопсии является еще одним потенциальным осложнением, которое может быть связано с неудачным размещением или вытеснением клипсы из груди. Вытеснение клипсы обычно происходит, когда опухоль расположена на поверхности и / или когда имеется чрезмерное кровотечение, особенно когда используется ручное сжатие для гемостаза. Когда клипсу не видно на маммограмме после биопсии, пациент переводится в ультразвуковой аппарат для ультразвуковой проверки размещения зажима в опухоли, идентифицируемой по воздуху и крови, с последующей повторной маммографической визуализацией, так как это надежный и точный метод для повторной маркировки места расположения опухоли.
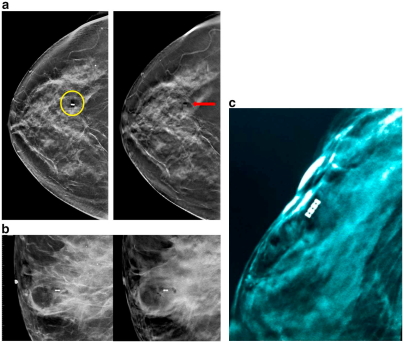
Рис.7
a) Маркер в форме металлической пробки продемонстрирован на С-изображении (слева, круг) также как удлиненная клипса на срезах томосинтеза (справа, стрелка).
b) Неметаллическая клипса MammoSTAR® продемонстрирована менее заметно на С-снимке (слева) и томосинтезе (справа).
с) Срез томосинтеза демонстрирует минимальное или полное отсутствие клипсы Cassi® Star, изготовленного из PEKK с вкраплениями бария.
Читайте также:

