Химиоэмболизация при раке шейки матки что это такое
Химиоэмболизация при раке шейки матки
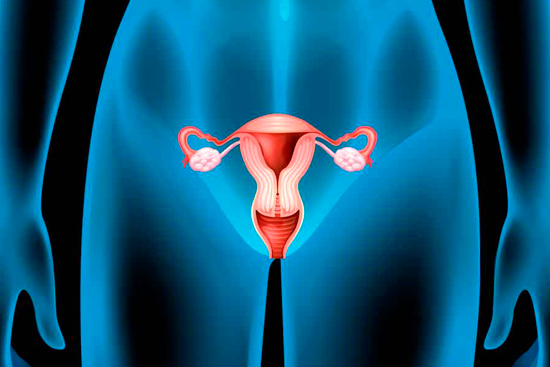
Терапевтическое лечение злокачественных новообразований предполагает назначение разных способов введения препаратов. В частности, химиоэмболизация при раке шейки матки зарекомендовала себя как эффективное средство уменьшения размера опухоли. Одновременное блокирование питающего сосуда и введение противоопухолевых средств позволяет добиться лучших результатов, чем простое назначение химиотерапии. Также такое лечение может назначаться в качестве подготовки к операции. Врачебная консультация поможет пациенту узнать больше о такой процедуре, как химиоэмболизация маточных артерий при раке шейки матки: способы, назначения, противопоказания и другие особенности.
Рак шейки матки – это распространенная форма онкологического заболевания у женщин. Злокачественное новообразование поражает внутреннюю оболочку органа, эндометрий. Постепенный рост опухоли сопровождается нарушением функций внутренних половых органов и возникновением других осложнений. На поздних стадиях формируются вторичные опухоли в отдаленных анатомических областях (метастазы). Онкологи отмечают, что рак эндометрия чаще всего возникает после менопаузы.
Для понимания особенностей патологии следует иметь представление об анатомии и функциях матки. Так, маткой называют внутренний половой орган у женщин, необходимый для вынашивания ребенка в процессе беременности. Полость матки соединена с влагалищем в области шейки и яичниками в верхнем отделе. Основные процессы происходят после выделения зрелой яйцеклетки из яичника и оплодотворения. Формирующийся зародыш внедряется в эндометрий матки и получает питание вместе с кровью. Все перечисленные процессы неразрывно связаны с гормональными влияниями.
Онкологические заболевания во многом отличаются от других патологий. Растущее новообразование является своеобразным организмом, получающим питание с кровью и обеспеченным собственным метаболизмом. Опухоль может кровоснабжаться с помощью уже имеющихся артерий или стимулировать рост новых сосудов. В связи с этим химиоэмболизация при раке шейки матки считается перспективным методом лечения болезни.
Этиология онкологических заболеваний до сих пор изучается. Формирование опухоли в области эндометрия традиционно связывают с особенностями гормональной системы, функциями матки и наследственными факторами. Также следует учитывать влияние длительного травмирования тканей.
Злокачественные новообразования образуются из ранее здоровых клеток, потерявших способность к саморегуляции в результате экспрессии мутантных генов или других факторов. Аномальная клетка начинает бесконтрольно делиться, в результате чего и возникает опухолевый процесс. Распространение болезни в другие органы связано с проникновением пораженных клеток в кровоток и лимфу.
- Негативные наследственные факторы. Наличие рака шейки матки в семейном анамнезе указывает на высокий риск возникновения опухоли у пациента.
- Нарушение баланса женских половых гормонов в организме. Из-за некоторых заболеваний яичники могут выделить недостаточное или избыточное количество эстрогена и прогестерона.
- Поликистоз яичников – заболевание, сопровождающееся угнетением функций органа.
- Позднее возникновение менструации или раннее формирование менопаузы. Все эти процессы влияют на функции матки.
- Отсутствие беременности в анамнезе. Нерожавшие женщины в большей степени подвержены риску онкологии.
- Ожирение. Предполагается, что избыточное количество подкожного жира влияет на гормональный баланс в женском организме.
- Гормональная терапия рака молочной железы. Пациенткам с этим заболеванием назначают блокаторы синтеза половых гормонов.
- Наследственный рак прямой кишки. Это новообразование может распространяться на область матки.
Далеко не во всех случаях врачам удается выявить реальную причину возникновения рака.
Главным медикаментозным методом лечения злокачественных новообразований является химиотерапия, подразумевающая введение в организм пациента противоопухолевых лекарств. Действие компонентов химиотерапии направлено на уничтожение опухолевых клеток, предотвращение метастазирования и блокирование роста новообразования. В отличие от оперативного вмешательства, проведение химиотерапии чаще всего не ограничено ранней стадией болезни. Кроме того, это менее травматичная процедура.
Действие противоопухолевых препаратов связано с различными механизмами. Так, злокачественные клетки чаще всего характеризуются определенными особенностями обмена веществ, поэтому лекарства могут выборочно воздействовать именно на опухолевые компоненты. К сожалению, большинство видов химиотерапии также поражает здоровые ткани, из-за чего возникают осложнения. Исследователи постоянно работают над созданием высокоселективных медикаментов.
Главные виды химиотерапии:
- Цитотоксические препараты, действие которых направлено на уничтожение аномальных клеток. Механизм воздействия может быть связан с поражением внутриклеточного метаболизма.
- Цитостатические препараты, действие которых направлено на остановку роста и деления злокачественных клеток. Цитостатики нарушают работу ДНК клеток, в результате чего останавливается рост опухоли.
Обычно онкологи назначают сразу несколько препаратов для улучшения эффективности лечения. Большинство режимов химиотерапии предусматривает назначение комбинированной терапии, включающей цитостатические и цитотоксические средства. Также учитывается частота приема лекарств и продолжительность курса лечения.
Химиоэмболизация при раке шейки матки – это эффективный терапевтический метод лечения заболевания. Во время процедуры врач вводит лекарственное вещество, блокирующее кровоснабжение опухоли и транспортирующее противоопухолевые препараты непосредственно в пораженную ткань. В результате остальные ткани организма не повреждаются из-за воздействия цитотоксических вещества, а в новообразование поддерживается высокая концентрация медикаментов в течение длительного времени.
Химиоэмболизация маточных артерий при раке шейки матки предполагает разные виды доступа. Обычно производится пункция бедренной артерии и введение катетера в сосудистую систему. Постепенно катетер достигает маточной артерии и высвобождает микросферы, содержащие цитостатический препарат карбоплатин. Микросферы полностью закупоривают артерию, останавливая кровоснабжение опухоли, а цитостатик предотвращает дальнейший рост опухоли. В течение нескольких недель после процедуры врачи оценивают состояние пациента с помощью лабораторных тестов. При положительном эффекте онколог может назначить операцию или другие виды терапии.
Химиоэмболизация при раке шейки матки может привести к следующим результатам:
- Уменьшение размера опухоли на 30-50%.
- Снижение концентрации онкомаркеров в крови.
- Полное устранение патологического очага.
- Остановка роста опухоли.
Операция проводится под контролем визуализации. Тем не менее любое хирургическое вмешательство связано с риском возникновения осложнений.
- Повреждение стенок кровеносных сосудов и внутреннее кровотечение.
- Формирование псевдоаневризмы в области пункции бедренной артерии.
- Нарушение кровоснабжения здоровых тканей.
- Интоксикация при некрозе опухоли.
- Инфекция или воспаление.
Соблюдение правильной техники эмболизации позволяет избежать возникновения негативной симптоматики. Также следует учитывать, что химиоэмболизация маточных артерий позволяет уменьшить воздействие химиотерапии на другие ткани, что является неоспоримым преимуществом.
Химиоэмболизация шейки матки не может быть назначена без предварительной диагностики. Во время консультации онколог спрашивает пациентку о жалобах, изучает анамнестические данные и проводит физикальное обследование. Уже на этой стадии часто выявляются патологические образования. Для подтверждения диагноза, уточнения стадии болезни и подбора лечения врач назначает инструментальные и лабораторные исследования.
Основные методы обследования:
- Гистероскопия – метод инструментального осмотра полости матки. Специалист вводит гистероскоп, оснащенный источником света и линзами, в шейку матки и оценивает состояние эндометрия. Такой способ диагностики иногда позволяет удалить некоторые патологические структуры непосредственно во время исследования.
- Осмотр анатомических структур малого таза. Пациентку просят расположиться удобнее в кресле для гинекологического осмотра, после чего гинеколог проводит пальпаторное обследование матки.
- Биопсия опухолевых клеток – забор участка новообразования с последующей микроскопией для выявления типа патологии и назначения правильной схемы химиотерапии. Только после такой процедуры может быть запланирована химиоэмболизация при раке шейки матки.
- Трансвагинальная ультразвуковая диагностика – сканирование шейки матки с помощью высокочастотных звуковых волн.
- Компьютерная и магнитно-резонансная томография – эффективные способы визуализации внутренних органов.
Таким образом, химиоэмболизация при раке шейки матки является одним из самых результативных методов лечения болезни. Рекомендуется как можно скорее записаться на прием к врачу при подозрении на онкологию.

Эмболизация — малоинвазивная процедура, которая может дополнять хирургическое лечение или использоваться самостоятельно. Хирург через прокол в бедренной артерии проводит специальный катетер в артерии, непосредственно питающие опухоль и через него закрывает их специальными частицами — эмболами, которые перекрывают кровоток. В ряде случаев используют эмболы, способные выделять химиопрепарат в ткань опухоли — такое вмешательство называется химиоэмболизация.
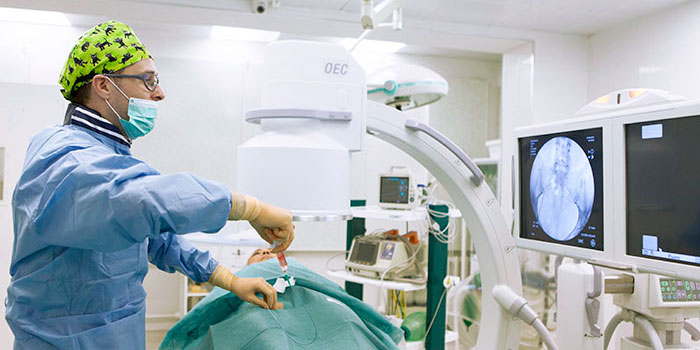
Эмболизация применяется для лечения многих заболеваний. С начала XXI века эта процедура получает все более широкое применение и в онкологии, в первую очередь из-за своей эффективности и малоинвазивности — эмболизации безболезненны, не требуют наркоза, инструмент вводится через пункцию артерии, т. е. нет никакой операционной раны.
Эмболизация у онкологических пациентов
Эмболизация артерий для лечения опухолей и их метастазов помогает решить следующие задачи:
- в качестве самостоятельного метода лечения — эмболизация (чаще всего в варианте химиоэмболизации) может приводить к ишемии ткани опухоли и ее гибели. Для некоторых заболеваний, например, ряд опухолей печени, этот лечения может приводить к полной ремиссии без хирургического лечения.
- в сочетании с хирургическим лечением эмболизация используется как вспомогательная технология — чаще всего для уменьшения кровотечения во время операции за счет деваскуляризации (обескровливания) новообразования;
- в ряде случаев эмболизация, выполненная перед операцией, дает возможность проведения более радикальной операции за счет предварительного уменьшения опухоли;
- эмболизация также может применяться для борьбы с симптомами и осложнениями онкологических заболеваний — это в первую очередь остановка опасных кровотечений, которые угрожают жизни пациента, кроме того — облегчение боли, вызванной злокачественным новообразованием; еще одним эффектом является уменьшение объема и замедление роста опухоли.
Виды эмболизации артерий у онкологических больных:
- предоперационная — выполняется в качестве первого этапа хирургического вмешательства;
- в качестве самостоятельного метода лечения — чаще всего при опухолях печени, почек и ряде других опухолей
- в качестве паллиативного метода лечения — для остановки кровотечений, уменьшения болевого синдрома, уменьшения объемов и темпа роста опухоли.
Как проводится эмболизация артерий?
Эмболизация выполняется врачами-рентгенохирургами в специально оборудованной ангиографической операционной. Перед эмболизацией всегда проводят ангиографию. В сосуды вводят рентгенконтрастное вещество, в ходе чего записывают рентгеновское изображение в цифровом видеоформате. Это помогает врачу оценить расположение и анатомию сосудов, определить, из каких артерий осуществляется кровоснабжение опухоли.
Чаще всего эмболизацию выполняют под местной анестезией. В редких случаях приходится использовать общую анестезию (наркоз). За 4–5 часов до процедуры пациента просят ограничить прием пищи, иногда дают успокоительные препараты.
В большинстве случаев доступ к нужному сосуду получают через бедренную артерию, это самый типичный доступ для всех ангиографических исследований и вмешательств, но могут использовать и другие артерии в других местах (лучевую на запястье, плечевую в области локтевого сгиба и т. п.). Врач обрабатывает кожу антисептиком и делает небольшой прокол, вводит в артерию специальный катетер размером не более 1,5 мм и продвигает его до тех пор, пока не достигнет нужного сосуда. Через катетер в сосуд вводят эмболы, которые перекрывают его просвет.
Существуют разные виды эмболов:
- Поливинилалкоголь (PVA) представляет собой частицы размером от 50 до 1000 мкм. Это относительно недорогой и простой в применении препарат, однако, в настоящее время он считается устаревшим. Сейчас чаще всего применяют сферические эмболы, например, Bead Block и Embozene.
- Спирали из платины и нержавеющей стали. После установки в просвете сосуда на них быстро образуется тромб, который перекрывает кровоток. Иногда такие спирали применяют вместе с желатиновыми губками: сначала устанавливают спираль, а затем через катетер вводят губку — ее частички оседают между витками. Их применяют только для остановки кровотечений, обусловленных опухолями.
- Химиоэмболизация — введение в просвет сосуда эмболов, содержащих химиопрепарат. Таким образом, с одной стороны происходит закупорка сосудов, кровоснабжающих опухоль, а с другой химиопрепарат поступает непосредственно в ткань опухоли и не оказывает побочные эффекты, которые возникают при его введении в вену. При этом в самой опухоли создаются очень высокие концентрации препарата, невозможные при обычном введении. Мы применяем самые современные препараты для химиоэмболизации: DC Beads (Terumo, Япония) и Hepaspheres (Merit Medical, США)., которые высвобождают химиопрепарат в течение длительного времени, в стабильной дозировке.
- Радиоэмболизация — введение эмболов, содержащих радиоактивные изотопы. Эта процедура еще называется внутренней лучевой терапией, так как в опухоль изнутри вводят дозу радиации, разрушающей ее клетки. Для этого обычно используют изотоп Иттрий-90.
К эмболизации артерий наиболее часто прибегают при следующих онкологических заболеваниях:
- В качестве самостоятельного метода лечения: Первичные и метастатические опухоли печени, почек, легких и других локализаций.
- В комбинации с хирургическими методами: Первичные и метастатические опухоли печени, почек, легких, костей, позвоночника, матки, простаты, мочевого пузыря и т. д.
- Для остановки кровотечений при опухолях: малого таза, легких, прямой кишки, толстой кишки, печени, матки, простаты, опухолях головы и шеи. Т. е. практически при любой локализации с целью прекращения кровотечения.
Эмболизация также широко применяется для лечения заболеваний, не связанных с онкологией:
- Миома матки. Эмболизация маточных артерий — наименее травматичный способ лечения миомы матки, обладающий высокой эффективностью — около 98,5% женщин, перенесших эту процедуру, не нуждаются в дополнительном лечении.
- Аденома простаты. Эмболизация - эффективный, малоинвазивный способ лечения аденомы предстательной железы, который сегодня становится все более распространен в развитых странах.
- Варикоцеле — наименее инвазивная альтернатива хирургическому лечению, выполняется амбулаторно за 20–30 минут.
- Сосудистые мальформации различной локализации.
- Аневризмы — в первую очередь аневризмы головного мозга, способные вызвать геморрагический инсульт.
Насколько безопасна эмболизация?
Цель эмболизации в онкологии — не только прекратить приток крови к патологическому очагу, но и сохранить при этом кровообращение в соседних здоровых тканях. Современная техника эмболизации с использованием микрокатетеров позволяет обеспечить необходимую точность эмболизации.
Для того чтобы обеспечить точность в ходе эмболизации всегда проводят ангиографию. Врач внимательно изучает сосудистую сеть, кровоснабжение опухоли и определяет, в какой сосуд должны быть введены эмболы. Эмболы вводятся только после детального изучения сосудистой анатомии опухоли в ходе вмешательства. Перед эмболизацией вам также могут назначить УЗИ, КТ, МРТ и другие исследования.
Существует ряд противопоказаний к проведению эмболизации, но все они являются относительными, то есть процедура, как правило, все же может быть проведена при соблюдении некоторых условий. Например, у пациента с нарушением функции почек должно быть нормализовано артериальное давление, водно-солевой баланс, а во время ангиографии нужно использовать минимальное количество контрастного вещества.
В Европейской клинике с каждым пациентом работают индивидуально. Врач оценивает общее состояние больного, учитывает сопутствующие заболевания, размеры и расположение опухоли, особенности ее кровоснабжения.
Врачи-специалисты Европейской клиники имеют огромный опыт проведения эмболизации артерий при различных видах опухолей. Мы используем значительный собственный и опыт коллег из ведущих зарубежных клиник. Некоторые процедуры, которые мы предлагаем пациентам в Европейской клинике (например, эмболизация при аденоме простаты), даже в Европе, США и Израиле являются прерогативой крупных университетских клиник из-за необходимости иметь хирургов самого высокого уровня.
Нашими врачами были выполнены первые в России эмболизации миомы матки, артерий простаты, мы первыми стали работать с самыми современными препаратами для эмболизации — Bead Block, Embozene, DC Bead и др.

Что такое химиоэмболизация?
Химиоэмболизация – это метод лечения рака, который заключается в эмболизации (закупорке) сосудов, ведущих к опухоли, с одновременным введением в опухоль химиотерапевтических веществ. В основном эта процедура применяется при раке печени.
При химиоэмболизации непосредственно в сосуд, питающий опухоль, вводится лекарственный препарат, после чего этот сосуд закупоривается синтетическим материалом, который называют эмболизирующим агентом.
Какова область применения этой процедуры?
Химиоэмболизация считается наиболее подходящей процедурой для пациентов с опухолью, которая ограничена печенью. Но химиоэмболизацию применяют не только для лечения первичного рака печени.
Показания включают метастазы в печень, вызванные такими видами рака:
• Рак толстого кишечника.
• Рак молочной железы.
• Нейроэндокринные опухоли.
• Рак поджелудочной железы.
• Меланома глаза.
• Первичные сосудистые опухоли.
• Саркомы и др.
Существует также опыт успешного применения химиоэмболизация для лечения рака другой локализации, включая рак легких, рак поджелудочной железы, рак молочной железы и др.
В зависимости от количества и типа опухолей, химиоэмболизация может использоваться как единственный способ лечения, но может сочетаться с другими методами, включая хирургическое удаление опухолей, химиотерапию, облучение и радиочастотную абляцию.
Как нужно готовиться к процедуре?
За 1-2 недели до процедуры вам необходимо будет получить консультацию у специалиста, который будет выполнять химиоэмболизацию. В США и ряде западных стран это так называемый интервенционный рентгенолог (рентгенохирург).
Перед процедурой у вас возьмут анализ крови для проверки функции почек и времени свертывания. Это необходимо для минимизации риска осложнений во время и после операции.
Вы обязательно должны сообщить своему врачу обо всех препаратах, витаминах, лекарственных травах и пищевых добавках, которые вы принимаете. Также следует напомнить о случаях аллергических реакций на препараты для общей анестезии, антибиотики и контрастные вещества, содержащие йод. Ваш врач может порекомендовать вам прекратить прием аспирина, варфарина, нестероидных противовоспалительных средств и других веществ за некоторое время до химиоэмболизации.
Женщины должны сообщить своему врачу или радиологу, если они подозревают беременность. Рентгеновское облучение, которому женщина будет подвергнута во время процедуры, может нанести непоправимый вред ребенку. Если процедура жизненно необходима матери, врачи будут предпринимать все меры предосторожности, чтобы не навредить ребенку.
Перед процедурой вы получите от своего врача подробные инструкции о том, как нужно готовиться, что нужно изменить в режиме приема лекарств и т.д.
Если вам планируют вводить седативное средство во время процедуры, то вас попросят ничего не есть и не пить за восемь часов до химиоэмболизации. Кроме того, вам нужно будет взять с собой сопровождающего, который побудет с вами в больнице и доставит вас домой.
Детям во время процедуры может потребоваться общая анестезия. Анестезиолог в этом случае даст дополнительные рекомендации.
После химиоэмболизации рекомендуется остаться в больнице на ночь, а лучше на пару суток. Это позволит врачу наблюдать за вашим состоянием и вовремя заметить осложнения, если таковые будут.
Какое оборудование используется для процедуры?
Основное оборудование для химиоэмболизации – это рентгеновская установка и специальный катетер, с помощью которого врач проникнет в сосуд опухоли.
Рентгеновская установка обычно состоит из специального стола, на который укладывают пациента, рентгеновской трубки и большого монитора. Для наблюдения за процедурой используется флюороскопия – метод, при котором рентгеновские лучи преобразуются в видеоизображение на мониторе.
Катетер представляет собой длинную пластиковую трубку. При помощи катетера в сосуд опухоли вводят разнообразные эмболизирующие агенты – вещества, которые сужают и полностью закупоривают кровеносные сосуды. Обычно для этого используют масла или полимерные гранулы (микросферы), сделанные из поливинилового спирта.
Другое оборудование, используемое во время химиоэмболизации, включает внутривенный катетер, который позволяет быстро вводить больному лекарства, а также мониторы, которые отображают жизненные показатели больного (давление, пульс).
Как действует химиоэмболизация?
Химиоэмболизация воздействует на опухоль двумя путями.
Во-первых, во время процедуры непосредственно в опухоль доставляют очень большое количество противораковых препаратов. Такой способ доставки создает высокую концентрацию в нужном месте, не оказывая выраженного токсического влияния на организм в целом.
Во-вторых, эта процедура нарушает кровоснабжение опухоли, как будто замыкая опухоль в емкости с химиопрепаратом, без доступа свежей крови. Кислородное голодание клеток, усиленное действием химии, вызывает гибель опухоли.
Наша печень уникальна, потому что она имеет два пути кровоснабжения – печеночную артерию и портальную (воротную) вену. В норме печень получает 75% крови через портальную вену, и только 25% через печеночную артерию. Но когда в печени возникает опухоль, то она получает почти всю необходимую кровь именно через печеночную артерию.
Химиотерапевтические препараты, которые вводятся в печеночную артерию, достигают непосредственно клеток опухоли. Затем печеночную артерию эмболизируют, лишая опухоль притока крови. В то же время здоровая часть печени продолжает питаться за счет портальной вены.
Как осуществляется процедура?
Минимально инвазивные процедуры под контролем рентгеновского аппарата, такие как химиоэмболизация, проводятся специально обученными специалистами в предназначенном для этого помещении интервенционной радиологии или в обычной операционной.
После введения в кровь больного контрастного вещества врач получает четкое изображение сосудистой сетки на мониторе. Таким образом, он видит сосуды, которые питают опухоль, а также катетер, который продвигается по ним.
Вам могут назначить специальный препарат (аллопуринол), который защищает почки от воздействия химиотерапевтических средств и продуктов распада опухоли, выделяемых в кровь при массовой гибели клеток.
Врач может назначить препараты, которые уменьшают тошноту и боль, а также антибиотики для предотвращения инфекции после вмешательства.
Перед процедурой вас уложат на стол и подключат мониторы, которые будут показывать пульс и артериальное давление. Медсестра установит в вену на руке внутривенный катетер, с помощью которого вводят седативное. В некоторых случаях используется общая анестезия.
Затем на коже делается очень маленький разрез. Под контролем рентгеновского аппарата врач вводит в бедренную артерию в паху катетер, постепенно продвигая его к печеночной артерии. В сосуд вводится контрастное вещество, после чего делается серия снимков печени.
Как только катетер достигнет ответвления артерии, питающей опухоль, врач смешает противораковый препарат с эмболизирующим агентом и введет их в сосуд. После этого делается дополнительный снимок, чтобы подтвердить успешную эмболизацию сосуда.
После удаления катетера и окончания процедуры нужно будет оставаться в постели в течение как минимум 6-8 часов. Весь процесс химиоэмболизации по американской методике занимает около 90 минут. Наложение швов после процедуры необязательно.
Чего ожидать после химиоэмболизации?
Большинство пациентов испытывает некоторые побочные эффекты от лечения, называемые постэмболизационным синдромом. Эти симптомы включают тошноту, рвоту, боль и повышение температуры.
Боль – это наиболее распространенное явление после химиоэмболизации, вызванное прекращением кровотока в пораженной области. Для контроля боли американские специалисты назначают морфин внутривенно, а также нестероидные противовоспалительные средства (НПВС) перорально.
Обычно больной может покинуть отделение через 24-48 часов после химиоэмболизации, как только боль и тошнота уменьшатся. После выписки вам понадобится принимать анальгетики, противорвотные препараты и антибиотики для профилактики инфекции.
Ничего страшного, если вы будете испытывать повышение температуры около недели после процедуры. Слабость и потеря аппетита могут беспокоить вас две недели, и даже дольше.
В некоторых случаях нужно сразу поставить в известность своего врача:
• Если внезапно изменился характер или локализация боли.
• Если без видимых причин температура резко повысилась.
• Если возникли необычные симптомы, о которых врач не предупреждал.
Также медсестра объяснит вам, как пользоваться специальным дыхательным аппаратом – стимулирующим спирометром. Американские эксперты рекомендуют использовать его после процедуры, чтобы уменьшить риск развития пневмонии.
Если все пройдет нормально, то уже через неделю вы сможете вернуться к своему обычному образу жизни. Но в течение первого месяца врач будет регулярно проверять ваше состояние. Вам придется проходить МРТ или КТ, а также сдавать анализы крови, чтобы определить прогресс в лечении.
Если опухоль расположена в двух участках печени, то, скорее всего, вам придется пройти лечение в два этапа. Вторую процедуру обычно назначают через месяц после первой.
Польза и риск химиоэмболизации
Польза от химиоэмболизации:
• В 2/3 случаев химиоэмболизация останавливает рост опухоли печени и вызывает ее уменьшение. Этот эффект может длиться от 10 до 14 месяцев, в зависимости от типа опухоли. Процедуру можно повторить, если опухоль снова начнет расти.
• Если рак ограничен печенью, то смерть обычно наступает из-за печеночной недостаточности, вызванной растущей опухолью. Химиоэмболизация помогает предотвратить рост опухоли, улучшить функцию печени и продлить жизнь больному.
• Другие методы лечения (радиочастотная абляция опухоли, химиотерапия, облучение) могут использоваться в сочетании с химиоэмболизацией.
Риски, связанные с химиоэмболизацией:
• Любая инвазивная процедура связана с риском инфекции. По данным американских экспертов, риск инфекции, которая потребует лечения антибиотиками, составляет не более 1 случая на 1000 процедур.
• Возможность тяжелой инфекции после процедуры сохраняется даже в том случае, если больному давали антибиотики для профилактики.
• Любая процедура, при которой в сосуд вводится катетер, связана с риском травмирования сосудов и кровотечения.
• Всегда существует вероятность того, что эмболизирующий агент закупорит сосуд в другом месте, что приведет к прекращению кровоснабжения здоровых тканей.
• Поскольку ангиография является обязательной частью процедуры, то одним из осложнений может быть аллергия на контрастное вещество. У некоторых больных контраст может повредить почки (особенно это касается людей с заболеваниями почек и диабетиков).
• Реакция на химиотерапию может включать тошноту, выпадение волос, лейкопению, тромбоцитопению и анемию.
• У детей повышен риск возникновения тромбов в нижних конечностях после проведения химиоэмболизации.
• После химиоэмболизации возможно поражение печени. В клиниках США риск серьезных осложнений процедуры, включая поражение печени, кровотечение и инфекцию, не превышает 5%.
• Летальный исход. Это редкое последствие химиоэмболизации, которое возникает менее чем в 1% случаев. Основной причиной смерти является печеночная недостаточность.
Ограничения процедуры
Химиоэмболизация не рекомендуется в таких случаях:
• Тяжелая почечная недостаточность.
• Тяжелое нарушение функции печени.
• Непроходимость желчных протоков.
• Нарушение свертываемости крови и др.
Нужно помнить, что химиоэмболизация – это не исцеление от рака, а лишь способ приостановить развитие болезни. Приблизительно 70% пациентов испытывает улучшение после процедуры, что способствует повышению выживаемости при раке печени.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Читайте также:

