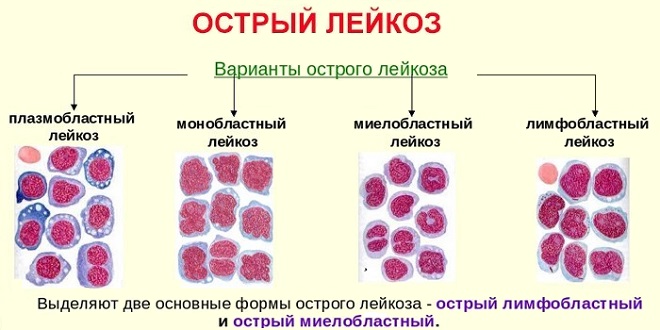
Характеристика острого и хронического лейкоза
При остром лейкозе возникают изменения в крови – анемия, тромбоцитопения, лейкемический провал – это резкое увеличение в крови бластных клеток, отсутствие созревающих клеток и незначительное число зрелых клеток. Диагноз острого лейкоза ставят на основании обнаружения в костном мозге (пункция грудины или подвздошной кости) бластных клеток.
Морфология. Острые лейкозы характеризуются замещением костного мозга бластными клетками и инфильтрация ими селезенки, печени, лимфоузлов, почек, мозговых оболочек. В паренхиматозный органах – белковая и жировая дистрофия. Размеры лимфоузлов, селезенки, печени незначительно увеличены, что связано с лейкозной инфильтрацией органов. Костный мозг – серо-красный или пиоидный (гноевидный). При лейкозной инфильтрации слизистой оболочки полости рта возникает некротическая ангина.
Причины смерти при острых лейкозах:
1. геморрагический синдром, который проявляется кровоизлияниями во внутренних органах, головном мозге. Геморрагический синдром развивается вследствие: тромбоцитопении (понижение уровня тромбоцитов в крови), анемии, что повышает проницаемость сосудов, инфильтрации сосудов лейкозными клетками, что повышает сосудистую проницаемость.
2. тяжелые инфекционные осложнения (пневмонии, сепсис), возникающие в связи с ослаблением иммунной системы,
3. язвенно-некротические осложнения,
ОБЩАЯ ХАРАКТЕРИСТИКА ХРОНИЧЕСКИХ ЛЕЙКОЗОВ
Для хронических лейкозов характерна пролиферация дифференцированных лейкозных клеток. Это цитарные лейкозы с относительно доброкачественным течением. Среди хронических лейкозов по гистогенезу выделяют:
1. хронические лейкозы миелоцитарного происхождения: хронический миелоидный лейкоз, эритремия, хронический эритромиелоз.
2. хронические лейкозы лимфоцитарного происхождения: хронический лимфолейкоз, парапротеинемические лейкозы (миеломная болезнь).
3. хронические лейкозы моноцитарного происхождения.
Хронический миелоидный лейкоз. Этот лейкоз протекает в две стадии: моноклоновую (доброкачественная) и поликлоновую (злокачественная).
Первая стадия, которая длится несколько лет, характеризуется увеличением нейтрофилов в крови (нейтрофильный лейкоцитоз) и появлением в крови созревающих клеток крови. Клетки костного мозга содержат филадельфийскую хромосому. Эта хромосома – маркер хронического миелоидного лейкоза.
Вторая стадия, длится от 3 до 6 мес. происходить смена моноклоновости (один вид клеток) поликлоновостью (много видов клеток). В результате этого в крови появляются бластные формы клеток (миелобластны, эритробласты, недифференцированные клетки), число которых нарастает в крови и костном мозге. Такое состояние называется бластный криз, что говорит о переходе лейкоза в злокачественную стадию.
Морфология. Костный мозг пиоидный (гноевидный). Резко увеличены размеры и масса селезенки и печени вследствие их лейкозной инфильтрации. В органах – паренхиматозная белковая и жировая дистрофия. Лейкозная инфильтрация выражена также в лимфоузлах, лимфоидной ткани кишечника, почках, мозговых оболочках (нейролейкоз). Часты лейкозные тромбы, инфаркты органов, геморрагии.
Хронический лимфолейкоз.
У детей как Т-лимфоцитарный лейкоз, у взрослых чаще как В-лимфоцитарный лейкоз. В крови резко увеличивается содержание лимфоцитов (лимфоцитарный лейкоцитоз). Для него характерно длительное доброкачественное течение, но возможен бластный криз и переход в злокачественную стадию.
Морфология. При обоих видах лимфолейкоза увеличенные лимфоузлы образуют пакеты, резко увеличена селезенка, печень и почки, что связано с лейкозной инфильтрацией. Паренхиматозная дистрофия печени, миокарда, почек. Лейкозные инфильтраты часто имеют узловой характер. Часты инфекционные осложнения.
Причины смерти при хронических лейкозах: анемия, геморрагический синдром, вторичные инфекции (пневмония).
15.Миеломная болезнь особая разновидность хронического лейкоза лимфоцитарного происхождения. Для миеломной болезни характерна выработка лейкозными клетками патологических белков – парапротеинов, что приводит отложению парапротеинов в органах.
Лейкозы (лейкемии, гемобластозы) относятся к одной из самых тяжелых категорий заболеваний, причем значимость этого вида патологии постоянно нарастает.
Несмотря на значительный прогресс, достигнутый за последние десятилетия в области разработки различных методов лечения лейкозов, смертность при данных заболеваниях по-прежнему остается высокой.
Характерно увеличение частоты возникновения лейкозов, что в определенной степени можно объяснить ухудшением экологической обстановки в экономически развитых странах мира. В частности, в связи с ростом промышленного производства концентрация канцерогенных (лейкемогенных) химических веществ в окружающей среде стала значительно выше, чем раньше.
Также претерпевает изменения и радиационный фон Земли. Следует отметить, что лейкемии — злокачественные новообразования, которые возникают у значительного количества детей и лиц молодого трудоспособного возраста и представляют собой, таким образом, особенно острую социальную проблему.
Определение понятия и классификация
В настоящее время принято следующее определение этого заболевания.
Лейкоз — это системное заболевание крови, характеризующееся бес контрольной пролиферацией и омоложением кроветворных элементов с нарушением их созревания и метаплазией кроветворной ткани.
В данном определении необходимо выделить несколько важных положений:
• будучи системными заболеваниями крови, лейкозы поражают, как правило, всю кроветворную систему, включая эритропоэтический, лейкопоэтический и тромбопоэтический ростки костного мозга;
• в основе лейкозов лежит бесконтрольный рост и нарушение диф-ференцировки (созревания) кроветворных клеток, что, как известно, наблюдается при злокачественных опухолях;
• при лейкемиях развивается метаплазия кроветворной ткани, при которой один из кроветворных ростков начинает развиваться в нетипичной для него ткани, например: миелоидные клетки появляются в лимфоидных органах, лимфоидные клетки — в костном мозге. Существует несколько классификаций лейкозов, каждая из которых основана на соответствующих критериях, определяющих особенности заболевания.
I. По течению процесса:
В настоящее время при качественной терапии острые лейкозы нередко протекают более благоприятно, чем хронические. Более того, при агрессивной химиотерапии острого лимфолейкоза у детей в 70 % случаев наступает полное выздоровление, а в 90 % — стойкая ремиссия.
II. По источнику образования опухолевого клона лейкемии:
III. По количеству лейкоцитов в периферической крови пациента:
• лейкемическая (количество лейкоцитов больше 50 тыс./мкл крови);
• сублейкемическая (от 10 до 50 тыс./мкл крови);
• алейкемическая (количество лейкоцитов находится в границах нормы);
• лейкопеническая (менее 4 тыс./1 мкл крови).
Отличия острых и хронических лейкозов
Можно выделить несколько признаков, выявляемых по анализу периферической крови, по которым отличаются между собой острые к хронические формы лейкозов:
1. Для острых лейкозов характерен разрыв между недифференцированными и зрелыми клетками белой крови, именуемый, hiatus leucemicus (лейкемическое зияние). Так, при остром миелолейкозе одна (или более) промежуточная форма отсутствует (например, промиелоциты или миелоциты). При хроническом миелолейкозе в периферической крови находят клеточные элементы, соответствующие всем стадиям созревания гранулоцитов: миелобласты — промиелоциты — миелоциты — метамиелоциты — зрелые клетки (нейтрофилы, базофилы, эозинофилы). Аналогичное отличие будет характерно для хронического и острого лимфолейкоза. При остром лимфолейкозе отсутствуют пролимфоциты (hiatus leucemicus). При хроническом лимфолейкозе в периферической крови присутствуют все клетки лимфоидного ряда: лимфобласты — пролимфоциты — лимфоциты.
2. При хроническом лейкозе наблюдается более глубокая анемия по сравнению с острым.
3. Для острого лейкоза чаще всего характерен менее выраженный лейкоцитоз, нежели для хронического.
4. При острых лейкозах уже в начале заболевания в крови обнаруживаются в значительном количестве властные (незрелые, низкодифференцированные) клетки. При хронических лейкозах подобная картина крови развивается лишь в терминальной стадии (так называемый властный криз) и то не всегда. Как правило, при хроническом лейкозе выявляется менее 5 % властных клеток в периферической крови, а при остром, напротив, больше 5 %.
Этиология и патогенез
Как и в случае с другими злокачественными опухолями, говорить о непосредственных причинах развития лейкозов довольно трудно. Вместе с тем существует ряд факторов риска, для которых установлена определенная связь с возникновением заболевания. Их можно объединить в несколько групп:
1. Физические факторы. Прежде всего, к ним относится ионизирующее излучение. У жителей японских городов Хиросимы и Нагасаки, выживших после атомной бомбардировки 1945 г., частота возникновения лейкемии была существенно выше, чем в других городах Японии. Также роль облучения в развитии лейкозов была доказана в эксперименте на животных.
2. Химические вещества. Было установлено, что в ряде случаев возникновение лейкозов связано с воздействием на организм тех же веществ, которые могут играть роль в развитии других злокачественных новообразований: метилхолантрен, бензпирен, нитраты, пестициды, ароматические углеводороды, а также некоторые лекарственные препараты (левомицетин, цитостатики и др.).
3. Биологические факторы. Пациенты, страдающие некоторыми формами лейкозов, являются носителями определенных вирусов. Так, например, при лимфоме Беркитта практически во всех случаях у больных обнаруживается вирус Эпштейна—Барр, являющийся возбудителем инфекционного мононуклеоза. Последний представляет собой инфекционное заболевание, как правило не имеющее при обычном течении серьезных последствий для организма. Также известно, что такое заболевание, как Т-клеточная лейкемия — лимфома взрослых, — вызывается HTLV- в ирусом (от англ, human T-lymphocyte virus), относящимся к семейству ретровирусов.
4. Генетические факторы. Ряд форм лейкозов имеет наследственную предрасположенность, что подтверждается случаями аналогичных заболеваний у родственников.
Говоря о патогенезе опухолей кроветворной системы, следует прежде всего отметить, что роль перечисленных выше факторов риска удается установить лишь у незначительного числа пациентов. В остальных случаях заболевание возникает спонтанно, т. е. без четко установленной связи с причинным фактором. При этом непосредственный механизм, приводящий к появлению лейкозной клетки, известен — это мутация.
Последняя, как правило, возникает в геноме полипотентной клетки кроветворной системы, приобретающей в результате этого опухолевые свойства, а именно способность к бесконтрольному делению и нарушение процесса дифференцировки (созревания). Все опухолевые клетки являются моно-клональными, т. е. продуктами деления одной злокачественной клетки.
Для некоторых форм лейкемии основным механизмом появления опухолевых клеток служит хромосомная перестройка — транслокация, т. е. перенос части одной хромосомы на другую. Так происходит, в частности, при хроническом миелолейкозе. При этом заболевании в гранулоци-тах обнаруживается так называемая филадельфийская хромосома (Ph-хромосома) — результат переноса части хромосомы с 22-й пары на 9-ю.
На определенной стадии развития лейкоза в клоне лейкозных клеток возможно возникновение новых мутаций, в результате чего появляются опухолевые клетки с более злокачественными свойствами (менее зрелые клетки), которые постепенно вытесняют старые клетки (с менее злокачественными свойствами). Таким образом, внутри старого клона появляется новый, более агрессивный клон. На этой стадии опухоль становится поликлональной. Клинически опухолевая прогрессия проявляется в виде так называемого властного криза, когда на поздней стадии хронического лейкоза в крови начинают преобладать бластные клетки. Хронический лейкоз приобретает черты острого.
Особенности кроветворения при лейкозах
1. Нарушение процесса созревания кроветворных клеток (анаплазия). Резкое увеличение доли недифференцированных клеток в костном мозге. Появление незрелых (в том числе бластных) клеток в периферической крови.
2. При многих формах лейкемии развиваются анемия и тромбоци-топения на поздних стадиях заболевания.
3. Появление так называемых экстрамедуллярных очагов кроветворения, когда клетки крови начинают появляться не в костном мозге, а в других органах и тканях (например, в селезенке или в стенке кровеносных сосудов.
Основные причины смерти при лейкозах
1. Тяжелая анемия. В большинстве случаев при хронических лейкозах развивается глубокая анемия, которая может стать причиной смерти.
2. Геморрагический синдром. При многих формах лейкозов отмечается тромбоцитопения, в результате чего даже при незначительном повреждении какого-либо кровеносного сосуда возникают тяжелые кровотечения или кровоизлияния (например, желудочно-кишечное кровотечение или кровоизлияние в головной мозг). Геморрагическим осложнениям лейкозов также способствует появление упомянутых выше экстрамедуллярных очагов кроветворения в стенке кровеносных сосудов, в результате чего они становятся особенно хрупкими и легко подвергаются сквозному разрыву.
3. Вторичные инфекции. При лейкемиях количество лейкоцитов в периферической крови может достигать очень высокого уровня. Однако большая часть этих клеток не созревает до своих конечных форм. Такие незрелые клетки не в состоянии выполнять свою защитную функцию, что проявляется в виде резко повышенной восприимчивости организма к любым инфекциям.
4. Тромбоэмболические осложнения. При некоторых формах лейкозов, сопровождающихся тромбоцитемией, полицитемией и др., значительно увеличивается гематокрит и количество тромбоцитов в единице объема крови, что на фоне даже незначительных изменений в стенке артериальных сосудов приводит к появлению тромбов, их отрыву и переносу с током крови в различные органы.
5. Кахексия. На поздних стадиях развития лейкемии нередко развивается кахексия, т. е. крайняя степень истощения. Вместе с тем как таковая она довольно редко становится непосредственной причиной смерти, поскольку чаще пациенты умирают раньше от причин, указанных в предыдущих пунктах.
Виды лейкозов - острые и хронические
Анатомия и физиология костного мозга
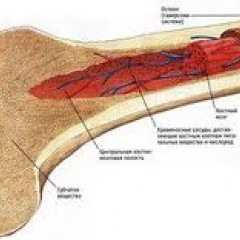
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
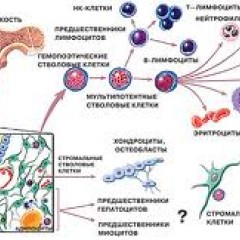
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
Симптомы различных видов лейкозов
- При острых лейкозахотмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39 0 С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы - по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток - предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена 30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
- Полихимиотерапия, применяется с целью противоопухолевого действия:
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.
Лейкемия, лейкоз (острый лейкоз, хроническая форма болезни) – это рак клеток крови, продуцирующихся костным мозгом. При этой болезни костный мозг производит избыток незрелых нефункциональных лейкоцитов. Они большие, делятся чаще, чем здоровые клетки, формируются в ущерб нормальных лейкоцитов, эритроцитов, тромбоцитов.
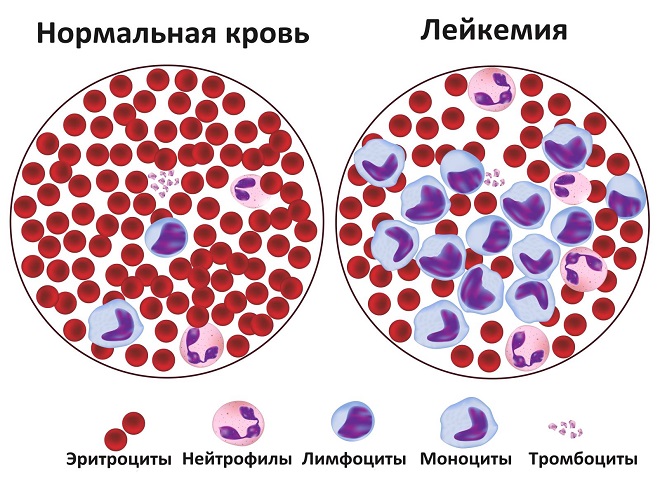
Общие причины
Острый лейкоз характеризуется нарушением основных функций крови (транспортировки кислорода, коагуляции, иммунитета). Точные причины возникновения болезни неизвестны. Некоторые люди подвержены повышенному риску заболевания, но фактор риска неизвестен. Иногда причины острого лейкоза генетические, болезнь частично наследственная. Ряд факторов, участвующих в развитии заболевания, включает химиотерапию, облучение, воздействие химических веществ (пестицидов, никотина и т.д.).
Типы лейкоза
Зависимо от типа размноженных клеток лейкемия делится на 4 основных вида. В соответствии с курсом выделяются хронические и острые лейкозы. Острая форма имеет быстрое прогрессирование, без лечения ведет к смерти больного. Хронические формы типичны медленным, постепенным прогрессированием; пациент может прожить несколько лет без лечения.
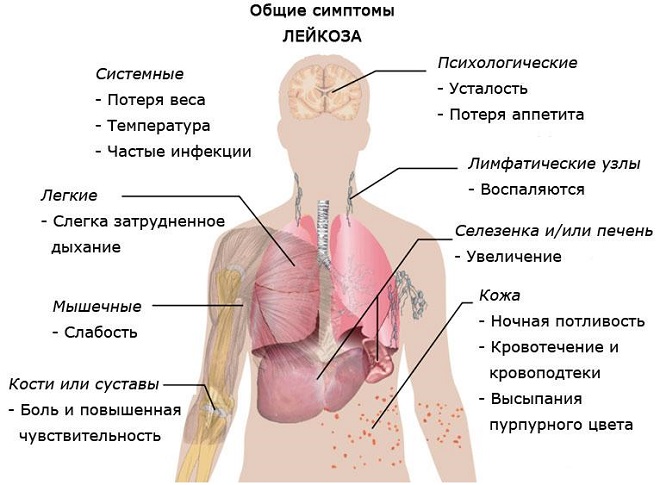
При остром лейкозе развивается размножение одних из самых ранних клеток в линии развития – бластов, при хронической лейкемии увеличивается количество зрелых клеток, не выполняющих нормальную функцию.
Лейкемия затрагивает все возрастные категории. Чаще всего острые формы лимфобластного и миелобластного типов выявляются в педиатрической группе, хронические – у взрослых, пожилых людей.
| Тип заболевания | Наиболее подверженная возрастная группа (преимущественно) |
| Острый миелоидный лейкоз (миелолейкоз, миелобластная лейкемия) | Все группы |
| Хронический миелоидный лейкоз | Взрослые |
| Острый лимфобластный лейкоз | Дети |
| Хронический лимфолейкоз | >55 лет |
Острый миелоидный лейкоз
ОМЛ – это заболевание, вызванное злокачественной трансформацией гемопоэтической стволовой клетки, дифференцирующейся в миелоидные, миеломоноцитарные, реже эритроидные, мегакариоцитарные бласты. Типична остановка дифференциации на уровне бластов, пролиферация которых отклоняется от саморегулирующихся процессов (т.е. потеря дифференцировки с сохраненной пролиферативной способностью).
Острый лейкоз миелоидного типа невозможно определить по одному признаку; симптомы болезни комплексные, возникающие из определенного поражения:
- в результате анемии – бледность, усталость, истощение и др.;
- в результате тромбоцитопении – кровоизлияния (петехии, экхимозы, носовые кровотечения);
- кожные инфильтраты, неврологические симптомы повреждения ЦНС;
- в результате нейтропении – инфекции (полости рта, верхних дыхательных путей и др.).

Гиперлейкоцитарные формы начинаются лечиться серией лейкодепластических процедур, направленных на уменьшение количества лейкоцитов до 9 /л, что снижает риск синдрома опухолевого расстройства.
Начальное фармакологическое лечение острого лейкоза – индукционная химиотерапия (сочетание Антрациклина и Цитарабина). Ремиссией считается нормализация показателей периферической крови, уровень бластов в костном мозге Острый лимфобластный лейкоз
ОЛЛ – это заболеванием из группы злокачественных лимфопролифераций, возникающих в результате трансформации линии гемопоэтических стволовых клеток лимфоидной линии. Эти клетки теряют способность дифференцироваться, но сохраняют свойство пролиферации, отклоняющуюся от физиологической регуляции. Это наиболее распространенная острая лейкемия в детском возрасте (частота – 7,7 на 100 000 детей в возрастной группе 1–5 лет). Заболеваемость в подростковом возрасте снижается с дальнейшим постепенным увеличением в старшем возрасте. В целом в возрастной группе старше 18 лет заболеваемость составляет 1,2 на 100 000 человек. Более высокая заболеваемость наблюдается у пациентов с синдромом Дауна.
Начальные симптомы острого лейкоза крови лимфобластного типа очень неспецифичны, могут напоминать проявления других заболеваний. Общие признаки включают:
- потерю веса как минимум на 10% за 6 месяцев;
- фебрилию и субфебрилию неинфекционного происхождения;
- ночную и/или дневную потливость.
Лимфобластный острый лейкоз также типичен признаками анемии:
- утомляемость;
- плохая работоспособность;
- одышка;
- в крайних случаях – инфаркт миокарда, гипоксия головного мозга.
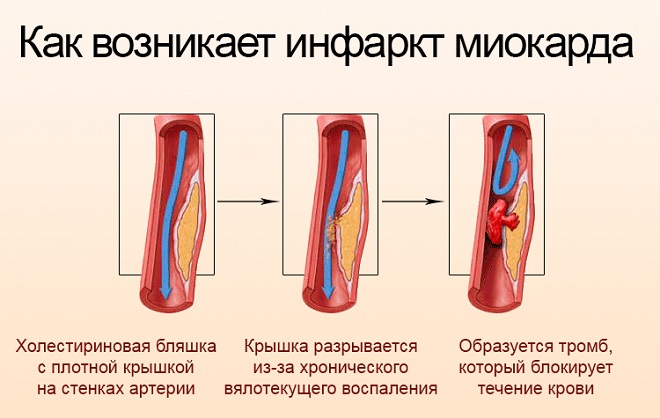
Типичны последствия лейкоцитопении (инфекции, чаще всего респираторные, не отвечающие на обычное антибиотическое лечение), тромбоцитопении (петехии, эпистаксис, усиление кровотечений).
- боли в суставах;
- потеря аппетита, некоторые типы кожных инфильтратов;
- различные неврологические симптомы инфильтрации ЦНС;
- признаки инфильтрации и депрессии определенных внутренних органов.
В 50% случаев лейкоз острый характеризуется присутствием лимфаденопатии в различных локализациях, гепатомегалии, спленомегалии.
Лечение ОЛЛ сложное, возможно только в специализированных гематологических центрах для педиатрических или взрослых пациентов. Терапия состоит из нескольких этапов:
Наиболее интенсивная часть лечения, направленная на уничтожение всей популяции злокачественных клеток, т.е. на обеспечение полной ремиссии, максимально облегчение жалоб пациента. Терапия занимает около 2 месяцев. Лечение взрослых проводится в рамках госпитализации, детей – в амбулаторных условиях.
Включает несколько циклов лечения для стабилизации и поддержания полной ремиссии, устранения минимального остаточного заболевания. Терапия занимает около 1 года, проводится в комбинированном – амбулаторном и стационарном – режиме.
Амбулаторное лечение для снижения риска поздних рецидивов. Длится около 2 лет.
Сегодня источник клеток (почти всегда) – периферические стволовые клетки, поступающие в периферическую кровь путем мобилизации G-CSF (гранулоцитарного колониестимулирующего фактора), редко принимаемого непосредственно путем пункции костного мозга. Схема подготовки трансплантации может быть миелоабляционной (у более молодых пациентов) или с пониженной интенсивностью (не миелоабляционной у пожилых). До возраста около 65 лет она состоит из комбинации сильной химиотерапии, облучения всего тела, других иммуносупрессивных методов лечения. Выполняется после 1-2 курсов стабилизации или рецидиве заболевания после индукции 2-й полной ремиссии.

Сегодня это АТГ – это резервный вариант для пациентов с диагнозом острого лейкоза. Проводится при отсутствии подходящего донора, у пожилых больных.
Стандарт такого лечения – схемы комбинированной химиотерапии с высокой токсичностью и низкой эффективностью. Согласно исследованиям, более целесообразно применение новых эффективных препаратов (в частности, моноклональных антител).
Этот подход предназначен для пожилых пациентов, неспособных пройти более интенсивное (и более токсичное) фармакологическое лечение. Также назначается при рецидивирующих заболеваниях, когда другие варианты лечения были исчерпаны.

Диагностика
Первый метод диагностики – микроскопическое исследование мазков периферической крови и, прежде всего, аспирата костного мозга, отобранного путем стернальной пункции или трепанобиопсии – миелограмма.
В анализе крови обнаруживаются регулярная анемия и тромбоцитопения различной степени, уровень лейкоцитов может быть увеличен, уменьшен, но в пределах нормы. При дифференциальном определении количества лейкоцитов присутствуют бласты.
В костном мозге обнаруживается инфильтрация популяции положительных PAS (periodic acid – Schiff) и отрицательных MPOX (миелопероксидаза) бластов.
Другие стандартные лабораторные тесты, необходимые для правильной стратификации риска и управления лечения:
- проточная цитометрия (иммунофенотипирование);
- цитогенетическое исследование кариотипа;
- исследование хромосомных аберраций с использованием FISH (флуоресцентная гибридизация in-situ);
- детальный анализ слитых генов, других генетических изменений молекулярно-генетическими методами (ПЦР).

Прогноз
Прогноз острого лейкоза очень вариабельный, зависит от многих факторов (от возраста, степени риска). У детей прогноз более благоприятный – современное лечение позволяет достичь полной ремиссии в 95% случаев. 5-летняя общая выживаемость (после 5 лет риск рецидива минимальный) достигается почти в 90% случаев.
У взрослых ситуация менее благоприятна, хотя в течение последних 30-40 лет наблюдается радикальное улучшение прогноза. Пациенты в возрасте до 55 лет возможно индуцирование полной ремиссии (в зависимости от степени риска – в 80-90%), но из-за частых рецидивов 5-летняя выживаемость составляет всего 50-60%.
У пожилых пациентов при интенсивном лечении общая 5-летняя выживаемость составляет примерно 20-40%. Пациенты, получающие паллиативную терапию, имеют прогноз жизни в порядке до нескольких месяцев.
Читайте также:

