Гнойный холангит при раке поджелудочной железы
Общие сведения
Холангит является воспалением желчных протоков, которое провоцирует проникновение инфекционных агентов из кишечника, желчного пузыря, кровеносных сосудов либо лимфатических путей. Наиболее частая паразитарная причина холангита – токсоплазмоз, обусловленный контактированием с такими домашними животными, как кошки.
Патологию также еще называют ангиохолитом, так как термин состоит из двух слов греческого происхождения – holа – желчь и angіo – сосуд. Заболеванию присвоен код МКБ-10: К83.0, включающий восходящий, первичный, вторичный, рецидивирующий, склерозирующий, стенозирующий, гнойный холангит, а также БДУ (без дополнительных указаний).
Патогенез
Течение холангита бывает острым либо хроническим и обычно связано с временной обтурацией и различной степенью закупорки желчных проток. Происходящие изменения в них затрагивают самые мельчайшие холангиолы и встречаются:
- катаральные изменения — слизистые оболочки становятся полнокровными, набухшими, отечными, в просвете протоков можно обнаружить вязкую мутную слизь, такой вариант наиболее характерен для кишечных инфекций — брюшного тифа, паратифа и дизентерии;
- гнойные — внепёченочные протоки расширяются, заполняются гноеми окрашиваются желчью, серозная оболочка становится тусклой, происходит некроз и наложения фибрина, стенки утолщенные, слизистые полнокровные, имеют кровоизлияния, а иногда и изъязвления (к примеру, при язвенном холангите); чаще всего такие нарушения развиваются при желчнокаменной болезни.
Наиболее глубокие изменения и перфорация стенок желчного дерева могут привести к желчному или желчно-гнойному перитониту. Патология возникает в связи с бактериемией желчного происхождения либо с наличием продуктов их жизнедеятельности. Воспалительные процессы преимущественно продуктивные — происходит плазмоцитарная и лимфоцитарная инфильтрация.
Болезнь может начинаться с перемежающейся лихорадки и ознобов, чем напоминает сепсис, который в тяжелых случаях и развивается из-за выделяемого бактериального эндотоксина, который обладает пирогенным действием, активирует свертывание крови и внутрисосудистое тромбообразование, нарушает гемодинамику, усиливает гуморальный иммунный ответ и нарушает работу почек. Процессы осложняются острым билиарным септическим шоком, интоксикацией, анемией, а также провоцируют олигоурию и почечную недостаточность. Причем эндотоксемия возникает не только благодаря ахолии, но и нарушениям местных и системных защитных механизмов кишечника от действия патогенов. Ей также способствуют травмы, шок и голодание.
Периодически развивающаяся желтушность покровов и слизистых механического типа и происходит в результате нарушения оттока желчи. Она может быть комбинированной – при сопутствующих поражениях печени и паренхиматозной, ведь воспаление, нагноение и некроз внутрипеченочных путей приводит к дистрофическим изменениям в самой печени (интерстициальному гепатиту), а распространение гнойных процессов — к перихолангиту или к так называемым холангитическим абсцессам.
Преходящая лихорадка существенно отличается в зависимости от вида бактериального возбудителя. Более тяжелое состояние наблюдается при пневмококковых холангитах, которые еще и могут усугубиться абсцессом печени.
Классификация
В зависимости от особенностей течения холангит бывает острый, латентный, хронический и септический, от морфологических изменений и пути развития патологии – склерозирующий и гнойный. Кроме того, он бывает специфический, к примеру, если у больного врожденный сифилис и специфические гранулемы локализовались в соединительной ткани по линии протоков или в их стенках.
Хроническое рецидивирующее течение наиболее характерно для катарального стенозирующего ангиохолита, который либо вызывает диффузные изменения и поражение главных ходов — тотальный пластический, либо локализованные – охватывает область печеночных холангиол или терминального отдела холедоха (стенозирующий папиллит — наиболее часто встречающийся вариант). Развитие изменений обычно медленное и может занимать до 10 лет, при этом симптомы сглажены, боли и лихорадка несильные.
Длительный хронический процесс воспаления желчных ходов может привести к необратимым изменениям — циррозу печени или абсцедирующему холангиту, тогда шансы на полное восстановление будут слишком малы. Способствует развитию нарушений панкреатит, гастродуоденит и холецистит.
Острый холангит чаще всего провоцируют камни или посттравматические стриктуры в холедохе, а также новообразования в билиопанкреатодуоденальной зоне, фиброз ампулы протоков либо большого дуоденального сосочка. Острое течение может быть доброкачественным либо злокачественным, т.е. вызывающим абсцессы печени. Главным проявлением становится печеночная колика.
Обострение заболеваний печени вызывает увеличение её размеров и холангиогепатит, а также перерастяжение печеночной капсулы, что становится причиной болезненности при пальпации правой подреберной области. При этом край печени отличается гладкой поверхностью.
Вид хронического заболевания, при котором стенки желчных путей подвергаются склерозированию, слизистые оболочки атрофируются, а в некоторых местах происходит разрастание аденоматозных полипов. При обследовании выявляются четкообразные изменения структуры протоков (напоминают бусы).
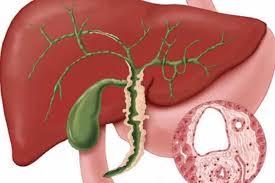
Желчные протоки при склерозирующем холангите
Первичный склерозирующий холангит включает в себя прогрессирующие воспалительные и фиброзные процессы, затрагивающие вне- и внутрипеченочные билиарные ходы. Течение скрытное, но активное, сводится к печеночной недостаточности. Чаще поражает особ мужского пола и может проявиться кожными высыпаниями.
В основе патологии лежит вирусная инфекция, нарушения иммунитета, возможно на фоне язвенного колита, болезни Крона. Вторичные склерозирующие изменения – достаточно редко происходят и могут быть инициированы желчными камнями, негативным влиянием медикаментозной терапии, например, цитотоксической химиотерапии.
Воспаление желчевыводящей системы развивается вследствие накопления в них гнойной желчи. Без проведения хирургической операции его обострения приводят к 100% летальности.
Гнойный холангит считается одной из наиболее тяжелых его форм, так как приводит к изменениям физико-химического состава желчи, множественным абсцессам, а возникающая интоксикация — к бактериально-токсическому шоку, почечной недостаточности и артериальной гипотонии. В очень редких случаях гнойный холангит может переходить в хронический.
Хирургические вмешательства в желчевыводящей системе, особенно у особ после 60, примерно в 40% случаев дают осложнения. Холецистэктомия может вызвать ишемию стенок протоков, повреждение слизистых оболочек и попадание жёлчи в стенки, что инициирует фиброз и формирование стриктур ходов. Сходная картина наблюдается при трансплантации печени и в случаях повреждения крупных печеночных артерий.
Повреждение проток – один из самых тяжелых вариантов осложнения после удаления желчного. Он является составляющим постхолецистэктомического синдрома, который, вопреки ожидаемым улучшениям, существенно ухудшает качество жизни. Причина кроется в нарушении нормального оттока желчи и панкреатического секрета. Воспаление структур холедоха обычно вызвано диагностическими и техническими погрешностями либо обострением имеющихся других заболеваний.
Очень важно проведение обследований желчного тракта до оперативного вмешательства, тогда при выявлении холедохолитиаза либо стеноза терминальных участков, медики смогут своевременно провести холедохотомию и дренаж.
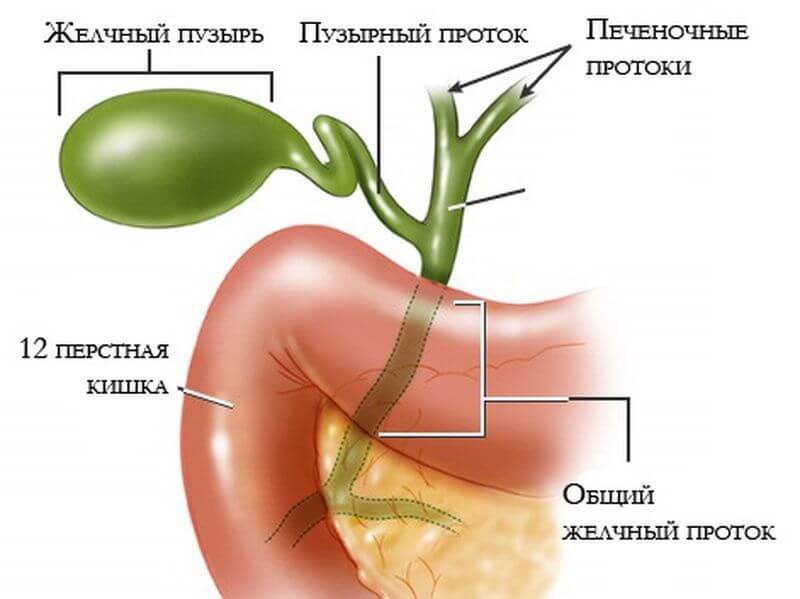
Строение желчевыводящей системы
Нарушения оттока желчи обычно сочетаются с холециститом и вовлекают в патогенетический процесс не только протоки, но и желчный пузырь. Разворачивающаяся клиническая картина непрерывная, вялотекущая, может иметь обострения и случаи полной и неполной ремиссии. При повторяющихся приступах проводят холецистэктомию.
Холецистохолангит несложно отличить по болям около пупка, которые могут распространяться в правое подреберье и далее в плечо. Также при обследовании у больных выявляется кинетика холедоха и утолщение стенок желчного пузыря. Заболевание может вызывать функциональные и дистрофические изменения других органов.
Хронический холецистохолангит у детей может быть связан с перенесением таких заболеваний как: аппендицит, скарлатина, дизентерия, ангина, хронический тонзиллит, аденоиды, синусит, кариес зубов, инфекционный гепатит, гельминтоз, туберкулезная интоксикация.
Причины
Провоцировать холангит могут разные возбудители – бактерии (кишечная палочка, энтеробактер, стрептококки, псевдомонады), вирусы (гепатит, СПИД) и паразиты (Ascaris lumricoides, Clonorchis sinensis, Opisthorchis felineus и viverrini ). Способствует развитию хроническое воспаление желчного пузыря, застой желчи и распространение инфекции. Наблюдается так называемое явление токсемии – попадание через дуоденальный сосочек при дуоденобилиарном рефлюксе и размножение патогенной микрофлоры из кишечника в замкнутом пространстве желчных путей. Второй путь заражения — проникновение бактерий в воротную систему циркуляции крови из тонкого кишечника, к примеру, при его повреждении или при повышенном внутриполостном давлении.
Кроме того, воспаление желчевыводящих протоков может произойти в результате желчнокаменной болезни, врожденных или приобретенных аномалий желчных протоков, бескаменного холецистита, болезни Кароли, холедохолитиаза, синдрома Мириззи, когда развивается тотальная либо субтотальная обструкция желчевыносящих путей. Различные осложнения, возникающие после проведения холангиографии, эндопротезирования холедоха, эндоскопической папиллосфинктеротомии также могут провоцировать воспалительные процессы в структурах внепеченочных желчных протоков.
Симптомы холангита
Клиническая картина при холангите состоит из таких признаков и жалоб больного как:
- недомогание и быстрая утомляемость;
- уменьшение массы тела и непереносимость определенных жирных продуктов;
- длительный, периодически приходящий немотивированный субфебрилитет;
- гепатомегалия;
- желтушность кожных покровов, возможно даже слизистых оболочек;
- иррадиирущая тупая боль от правого подреберья в область правого плеча, предплечья и лопатки, которая может сочетаться с ощущением давления;
- кожный зуд;
- печеночно-клеточная недостаточность;
- тромбоцитопения (обычно вызвана внутрисосудистой коагулопатией).
Болезненность может быть перемежающейся в лихорадку и в таком случае симптомы холангита представляют собой пентаду Рейнольдса, состоящую из тошноты, рвоты, спутанности сознания, артериальной гипотензии (инфекционно-токсического шока) и озноба с обильным потоотделением. Однако, в некоторых случаях симптоматика может сводиться лишь к неопределенным диспепсическим расстройствам.
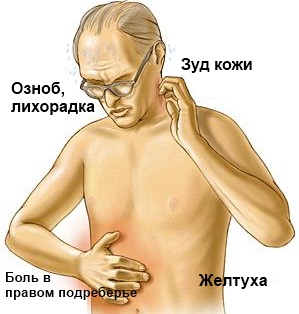
Рецидивирующего типа воспаление в желчевыводящей системе отличается развитием триады Шарко (включает озноб, лихорадку и желтуху). Когда обострения заболеваний печени нет — холангит может проявляться только в виде билиарной диспепсии, это обычно вызвано уменьшением желчной гипертензии.
Хронический холангит у особ пожилого возраста в большей степени выражается в виде астенического синдрома спутанности сознания без проявлений лихорадки и болевого синдрома.
Достаточно сложно выявить холангит у пожилого близкого человека, но если вы заметили, что у него:
- снизился аппетит;
- теряется вес;
- нет желания есть некоторые жирные продукты;
- нагнетается ощущение утомляемости;
- возникают эпизоды спутанности сознания;
- беспричинно повышается невысокая температура, то очень важно незамедлительно обратиться к квалифицированному врачу.
Анализы и диагностика
Постановка диагноза помимо тщательного изучения клинической картины предполагает использование лабораторных и инструментальных методов исследования (компьютерная томография, холангиография, холецистография, лапароскопия, бакпасев из желчных проб, LAL-тест на эндотоксин, анализы крови и желчи).
Лечение холангита
Лечение холангита основывается на подавлении возбудителей заболевания противопаразитарными или антибактериальными препаратами, обладающими широким спектром действия. Обострения требуют безотлагательных действий даже если еще не были получены данные о природе инфекционных агентов и чувствительности к антибиотикотерапии. В таких случаях могут помочь уреидопенициллины и цефалоспорины, назначение Метронидазола. Прием антибиотиков считается целесообразным до полного регресса клинических признаков, вызванных воспалительным процессом.
Помимо этого, лечение хронического холангита должно быть направлено на усиление оттока желчи посредством желчегонных препаратов, а также лечебных столов №5 либо 5-А. Если в патогенез вовлечены ткани печени, то пациенту могут быть назначены стероидные гормоны.
Гнойный холангит – это острое гнойное воспаление желчевыводящих путей, развивающееся вследствие нарушения или полной блокировки оттока желчи. Заболевание имеет характерную клиническую картину: стремительно нарастающая желтуха на фоне гипертермии с ознобами и боли в правом подреберье. При отсутствии декомпрессии быстро развивается билиарный сепсис с нарушением гемодинамики, сознания, работы почек и других органов. Диагностика основана на визуализации механического препятствия при УЗИ или КТ органов брюшной полости. Лечение хирургическое (декомпрессия желчных путей с устранением обструкции) в сочетании с антибиотикотерапией, коррекцией гемодинамики и других нарушений.
- Причины
- Симптомы гнойного холангита
- Диагностика
- Лечение гнойного холангита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Гнойный холангит является тяжелой хирургической патологией, которая без отсутствия адекватного лечения в 100% случаев приводит к летальному исходу. Считается, что 40-60% всех пациентов с нарушенной проходимостью желчевыводящих путей имеют гнойное воспаление протоковой системы. Морфологической основой острого процесса является наличие конкрементов в холедохе – наиболее частое осложнение желчнокаменной болезни.
Несмотря на постоянное совершенствование диагностических и лечебных методик, гнойный холангит остается острой проблемой, поскольку часто приводит к билиарному сепсису. Особенно тяжело заболевание протекает у пациентов старших возрастных групп, при наличии тяжелой сопутствующей патологии, которая препятствует эффективному хирургическому устранению причины заболевания.
Причины
Основной причиной развития острого гнойного холангита является перекрытие желчных протоков конкрементами (обтурация). К другим факторам, которые нарушают отток желчи и способствуют воспалительному процессу, относятся посттравматические сужения протоков, опухоли области большого дуоденального сосочка, фиброзные изменения, паразитарная инвазия. В условиях нарушения оттока желчи (или полного его прекращения) в желчевыводящих путях происходит активный рост бактериальной кишечной флоры. В небольшом количестве микроорганизмы содержатся в желчи, попадая туда при дуоденобилиарном рефлюксе либо гематогенно из тонкой кишки.
В норме данная флора поддерживает тонус иммунной системы, вызывая реагирование лимфоидных узлов кишечника и купферовских клеток печени. Микроорганизмы улавливаются ретикулоэндотелиальной системой, частично поступают в желчные пути, но при нормальном оттоке желчи инфицирование не развивается. В условиях нарушенного оттока, а тем более при полной обтурации, количество бактерий в желчи приравнивается к таковому в содержимом кишечника. Наиболее часто гнойный холангит вызывает грамотрицательная флора, реже – стафилококки, стрептококки, псевдомонады.
Важным патогенетическим механизмом развития гнойного холангита является бактериемия. Причина попадания микроорганизмов в кровяное русло - повышение давления внутри протокового аппарата печени, при котором нарушается сопротивление желчных протоков и их содержимое попадает в собирательные вены. В крови монобактериальная флора встречается намного чаще, чем полибактериальная; в большинстве случаев определяется кишечная палочка или клебсиелла.
Попадание микроорганизмов в системный кровоток приводит к выраженным гемодинамическим нарушениям – развивается билиарный септический шок. Причиной клинической картины сепсиса также является эндотоксемия. Эндотоксины бактерий обладают пирогенным действием, активируют систему свертывания крови и внутрисосудистое тромбообразование, гуморальный иммунный ответ, нарушают работу почек. Большая роль в развитии токсемии отводится нарушению механизмов местного кишечного и общего иммунитета.
Симптомы гнойного холангита
Патология имеет характерную клиническую картину. Заболевание всегда начинается остро, симптоматика развивается бурно. Основные признаки острого гнойного холангита объединены в триаду Шарко: гипертермия, боль в области правого подреберья и желтуха. Пациента беспокоит выраженная слабость, озноб. Всегда наблюдается билиарный сепсис - в абдоминальной хирургии и гастроэнтерологии этот термин применяется для описания крайне тяжелого состояния пациента при данном заболевании.
При острой обструкции желчевыводящих путей сепсис развивается быстро, в течение нескольких часов; может возникать молниеносно с формированием множественных абсцессов печени и полиорганной недостаточности. По сути, острый гнойный холангит и билиарный сепсис являются морфологическими субстратами одного и того же патологического процесса, но изменения во внутрипеченочных протоках – это местные проявления, а сепсис – генерализованное воспаление, ответ организма на инфекционный процесс. Основными симптомами билиарного сепсиса являются артериальная гипотония, нарушение сознания, олигурия.
Диагностика
Диагностическое обследование начинается с детальной оценки жалоб пациента и анамнеза. В пользу диагноза гнойного холангита могут свидетельствовать данные о перенесенных диагностических или лечебных эндоскопических вмешательствах в билиодуоденальной области, операциях на желчных путях. Консультация абдоминального хирурга позволяет с большой вероятностью определиться в предварительном диагнозе, поскольку симптоматика достаточно характерна: стремительное нарастание болевого синдрома, желтухи, повышение температуры тела.
При сочетании этих симптомов с тахикардией, тахипноэ, артериальной гипотензией идет речь о развитии билиарного сепсиса. Его критериями являются густой гной в желчевыводящих путях, подтвержденная бактериологическим исследованием бактериемия, отсутствие ответа организма на введение 0,5 л физиологического раствора хлорида натрия внутривенно. Лабораторные методы позволяют выявить симптомы острого воспаления. В общем анализе крови отмечается нейтрофильный лейкоцитоз, ускорение СОЭ, в печеночных пробах – гипербилирубинемия, повышение уровня холестерина, гиперфосфатемия. В случае остро развившейся обструкции холедоха возможно повышение активности трансаминаз.
Высокой информативностью обладает УЗИ органов брюшной полости, которое позволяет выявить причину гнойного холангита и визуализировать механическую преграду, признаки внутрипеченочной гипертензии (расширение желчных ходов выше уровня механического препятствия), а при формировании абсцессов печени – характерные изменения паренхимы. Для уточнения данных применяется КТ печени. Обязательным методом обследования является эзофагогастродуоденоскопия – на фоне изменений слизистой двенадцатиперстной кишки обнаруживается папиллит, а также отсутствие желчи в просвете ДПК. Возможна визуализация конкремента в большом дуоденальном сосочке, рубцовых изменений.
В случае, когда вышеописанные методы не дают полной информации, проводится ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография), при невозможности ее осуществления – чрескожная чреспеченочная холангиография. В ходе данных исследований обязательно получают содержимое желчевыводящих путей для бактериологического исследования (выявляется возбудитель и его чувствительность к антибиотикам), визуально оценивается желчь: наличие в ней гноя подтверждает диагноз гнойного холангита.
Лечение гнойного холангита
Заболевание требует немедленного оказания адекватной помощи, причем в случае развившегося билиарного сепсиса только медикаментозного лечения недостаточно, обязательно проведение экстренной декомпрессии желчных путей. Несмотря на постоянное совершенствование хирургических методов, реанимационной помощи, классические полостные операции высокотравматичны для пациентов, очень часто сопровождаются осложнениями, имеют высокую летальность, особенно при наличии тяжелых сопутствующих заболеваний.
Поэтому в настоящее время предпочтение отдается малоинвазивным вмешательствам (эндоскопической папиллосфинктеротомии, чрескожной чреспеченочной холангиостомии, механической литотрипсии и другим). Выбор метода декомпрессии определяется индивидуально для каждого пациента и зависит от степени нарушения оттока желчи, уровня расположения механического препятствия. Если причиной гнойного холангита являются рубцовые изменения, адекватная декомпрессия обеспечивается установкой эндопротеза в холедохе.
Эндоскопическая папиллосфинктеротомия является методом выбора при калькулезно-воспалительной этиологии заболевания и полностью ликвидирует стаз желчи и механическую желтуху. Чрескожная чреспеченочная холангиостомия рассматривается как метод предоперационной подготовки, обеспечивает отведение желчи до хирургического устранения препятствия. При тяжелой сопутствующей патологии наружное дренирование холедоха может быть окончательным методом лечения. После экстренной декомпрессии может быть проведено радикальное лечение: холангиодуоденостомия, холецистэктомия. Если гнойный холангит вызван рубцовым сужением билиодигестивного анастомоза, производится его реканализация.
После экстренной декомпрессии решающая роль в лечении принадлежит адекватной антибиотикотерапии. Сложности антибактериального лечения гнойного холангита заключаются в том, что определение возбудителя является длительным процессом, а после наружного дренирования состав флоры может существенно меняться. Эмпирически антибиотики назначаются с первого дня заболевания для предупреждения бактериемии и сепсиса еще до получения результатов бактериологического исследования: на начальных этапах предпочтительно применение цефалоспоринов и уреидопенициллинов в сочетании с метронидазолом.
Поскольку одним из тяжелейших проявлений болезни является эндотоксемия, важным патогенетическим методом лечения считается детоксикация. Специфическим эндотоксин-связывающим антибиотиком является полимиксин В; высокой эффективностью обладает лактулоза, снижающая плазменную концентрацию липополисахарида.
С детоксикационной целью применяется плазмаферез, позволяющий удалить из плазмы эндотоксины, циркулирующие иммунные комплексы, цитокины. Используется энтеросорбция – сорбенты удаляют токсины из просвета желудочно-кишечного тракта, препятствуя их попаданию в портальный кровоток. Проводится коррекция гемодинамических и респираторных нарушений, иммунокоррекция, нутритивная поддержка.
Прогноз и профилактика
Гнойный холангит – тяжелая хирургическая патология, прогноз при которой определяется как степенью перекрытия желчевыводящих путей, так и своевременностью оказания специализированной помощи – декомпрессии и антибиотикотерапии. Летальность при данном заболевании очень высокая, часто развивается билиарный сепсис, эндотоксический шок, ДВС-синдром и полиорганная недостаточность. Однако совершенствование хирургической техники, своевременное эндоскопическое лечение желчнокаменной болезни, как метод профилактики, позволяют избежать тяжелых осложнений.
Пациенты с имеющимися в анамнезе эпизодами механической желтухи, а также после оперативного лечения гнойного холангита обязательно должны постоянно наблюдаться у гастроэнтеролога, регулярно проходить плановое обследование на предмет наличия конкрементов и рубцовых стриктур желчевыводящих путей, соблюдать все рекомендации врача по амбулаторному лечению и диете.
Рак головки поджелудочной железы — тяжелое онкологическое заболевание с крайне неблагоприятным прогнозом. На начальных этапах болезнь протекает практически бессимптомно и никак не беспокоит больного. Неудовлетворительные результаты, даже после проведенного комплексного лечения, связаны именно с поздней диагностикой патологии. При обнаружении карциномы головки поджелудочной на ранней стадии, возможен благоприятный исход при проведении оперативного вмешательство, радиологической и химиотерапии.
Причины возникновения болезни
Опухоль, локализующаяся в головке поджелудочной — один из наиболее агрессивных и прогностически неблагоприятных видов рака. Данная патология составляет около 5% от всех заболеваний органов ЖКТ среди взрослых. Несмотря на множество проведенных исследований и активное изучение природы данной онкопатологии, не удается установить точные причины, приводящие к ее возникновению.

Однако существуют определенные факторы, которые увеличивают риск развития рака поджелудочной:
- Курение. Лица, длительное время выкуривающие по 20 и более сигарет в сутки, чаще подвержены развитию онкологических заболеваний по сравнению с людьми, у которых нет этой вредной привычки.
- Злоупотребление алкогольными напитками.
- Нерациональное питание (избыток углеводов и животных жиров в рационе, недостаточное употребление свежих овощей и фруктов).
- Заболевания поджелудочной, такие как сахарный диабет и панкреатит. Указанные патологии приводят к структурным изменениям в тканях железы, что увеличивает риск ее злокачественного перерождения.
- Болезни гепатобилиарной системы — ЖКБ, хронические холецистит, холангит.
- Канцерогены. Рак головки поджелудочной часто встречается у работников деревообрабатывающих предприятий и резиновых производств.
- Наследственность. Риски возникновения рака возрастают, если среди родственников были выявлены случаи онкопатологии.
Одним из факторов, повышающих вероятность образования рака поджелудочной, является пожилой возраст. Более двух третей случаев злокачественных поражений головки поджелудочной железы диагностируются у пациентов после 50–55 лет. Мужчины болеют данным заболеванием чаще, чем женщины.
Больше информации о факторах, способствующих возникновению рака поджелудочной железы, на данном видео.
Клинические проявления патологии
К сожалению, явная симптоматика патологии, заставляющая обратиться к врачу, возникает только на поздней стадии, когда пациента уже невозможно вылечить полностью.
К проявлениям опухоли головки поджелудочной можно отнести:
Опухоли головки поджелудочной склонны к быстрому развитию и метастазированию, поэтому они могут проявляться симптомами поражения других органов. При распространении онкологического процесса могут возникать кровотечения в желудке или в кишечнике, тромбоз глубоких вен ног, инсульт, инфаркт легких и селезенки.

Важно! При поражении поджелудочной железы, в 70% случаев опухоль локализуется в ее головке. Код заболевания по МКБ-10 С25.0, при распространении опухолевого процесса на другие части органа, он будет меняться, это следует принимать во внимание при заполнении истории болезни.
Диагностика онкопатологии
Для того чтобы установить правильный диагноз, необходимо сдать анализы и пройти ряд исследований. Если имеются симптомы, указывающие на рак головки поджелудочной железы, врач-гастроэнтеролог проводит тщательное обследование пациента, включающее:
- Подробный сбор жалоб и анамнеза. Особое влияние уделяется выявлению факторов риска.
- Визуальный осмотр и пальпацию живота. Характерным для рака головки поджелудочной часто является симптом Курвуазье, при котором на фоне механической желтухи определяется увеличенный, безболезненный желчный пузырь.
- Определение показателей общего и биохимического анализов крови. Часто выявляются лейкоцитоз, тромбоцитоз, повышение содержания билирубина.
- Копрограмма. При этом кал обесцвеченный, определяется стеаторея и креаторея.
- УЗИ, МРТ или компьютерная томография органов брюшной полости. Проведение дополнительных исследований позволяет обнаружить объемные образования от 1 см в диаметре.
- Пункционная биопсия опухоли с дальнейшим гистологическим исследованием, с ее помощью можно определить вид рака.
- Количественный анализ онкомаркеров в крови пациента. Диагностически значимым при РГПЖ являются повышенные показатели уровня СА19-9 и тромбоспонина-2.
Для определения стадии, необходимо выявить метастазы в лимфоузлах и других органах. Для этого больному назначается рентгенография легких, УЗИ печени и желчного.

Наиболее точным методом, способным выявить распространенность онкологического процесса, является позитронно-эмиссионная томография. Данная процедура проводится как при первичной диагностике, так и после проведенного лечения с целью оценки его эффективности.
Важно! Трудности диагностики наличия рака в поджелудочной железе связаны с тем, что данное заболевание маскируется под симптомы других патологий (хроническое воспаление железы, диабет, холецистит, доброкачественные новообразования, язвенную болезнь двенадцатиперстной кишки, аневризма брюшного отдела аорты).
Лечение опухоли
К способам терапии онкопатологий поджелудочной железы можно отнести:
- специализированное оперативное вмешательство;
- химиотерапию;
- облучение;
- сочетание указанных методик.
При ранних стадиях заболевания показана радикальная операция Уиппла — панкреато-дуоденальная резекция, при которой подлежат иссечению:
- головка поджелудочной, пораженная опухолью;
- часть тела железы;
- антральный отдел желудка;
- вся двенадцатиперстная и начальный отдел тощей кишки;
- желчевыводящие протоки и пузырь;
- ближайшие лимфоузлы;
- окружающая органы клетчатка, сосуды.
В случае если опухоль, диагностированная на 1 стадии, имеет небольшие размеры, врачи стараются в ходе оперативного вмешательства сохранить антральный отдел желудка.
Если рак был обнаружен несвоевременно, показано проведение паллиативного вмешательства, включающего дренирование желчных путей и возобновление проходимости кишечника, путем наложения анастомозов.
Химиотерапия — является неотъемлемой частью лечения при наличии злокачественной опухоли в поджелудочной железе. Благодаря применению данного метода можно остановить или замедлить рост самой опухоли, а также отдаленных метастазов. Назначается химиотерапия перед операцией (с целью уменьшения объема опухолевого образования) или после ее проведения.
Для послеоперационного медикаментозного лечения данной патологии используются Гемцитабин, Окалиплатин, Иринотекан, 5-фторурацил и другие препараты. Схема химиотерапии подбирается специалистом индивидуально, с учетом гистологического вида рака, развития процесса и состояния больного.

Лучевая терапия — направленное облучение органа, пораженного опухолью. Применяется это лечение перед или после проведенного вмешательства с целью предотвращения рецидива, а также в качестве паллиативной помощи при метастазах в костях. Современным эффективным вариантом радиотерапии является методика кибер-нож, отличающаяся направленным действием и меньшим количеством побочных явлений.
Важно! В настоящее время с целью лечения онкологических заболеваний, помимо химиотерапевтического и радиологического лечения, применяются таргетные и иммунные препараты. Исследования показали, что использование альфа-интерферона вдвое повышает показатель 5-летней безрецидивной выживаемости у больных, перенесших хирургическое лечение.
Прогноз при заболевании
Для профилактики развития заболевания важно отказаться от вредных привычек, правильно питаться и, по возможности, не работать на вредных производствах. Уменьшение влияния провоцирующих факторов снижает риск возникновения онкопатологии поджелудочной железы, что особенно важно для людей с отягощенным семейным анамнезом.
Важно! При появлении неприятных симптомов или в случае ухудшения общего самочувствия, необходимо немедленно обратиться к врачу. Своевременное лечение заболеваний поджелудочной железы является профилактикой развития злокачественных опухолей.
Читайте также:

