Гнойная тубоовариальная опухоль неотложная помощь
Тубоовариальное образование – опасное заболевание, которое характеризуется развитием воспалительного процесса в области яичников. Отсутствие терапии приводит к бесплодию и другим опасным последствиям. Именно поэтому при появлении симптомов заболевания требуется обращаться к врачу.
Почему возникает тубоовариальное образование?

Чаще всего патология возникает на фоне хронического сальпингита и сальпингоофорита
Заболевание представляет собой скопление гнойных масс между спайками, образованными на поверхности яичников в результате патологического процесса.
Патология имеет две фазы течения:
- Аэробное. Причиной образования гноя становятся такие патогенные микроорганизмы, как стафилококки, стрептококки, кишечная палочка.
- Анаэробное. Патологический процесс развивается на фоне присоединения анаэробных бактерий.
Зачастую воспалительный процесс начинает развиваться на поверхности слизистой матки. При этом бактерии проникают через влагалище, кишечника или мочеиспускательного канала. С течением времени. Когда патологический процесс затрагивает обширные участки тканей, развивается тубоовариальный абсцесс, приводящий к формированию опухоли.
Причинами образования спаек на поверхности яичников и развития тубоовариальной опухоли могут стать различные факторы. Среди них выделяют:
- Половые инфекции. Образование гнойных масс начинается на фоне хламидиоза, уреаплазмоза и трихомониаза. Особую роль также играет микоплазменная инфекция.
- Сальпингоофорит.
- ЭКО.
- Оперативное вмешательство в области органов малого таза или брюшной полости.
- Хронические инфекционные поражения в периоде обострения.
- Прерывание беременности.
- Использование внутриматочных средств контрацепции.
- Переохлаждение на фоне уже имеющегося инфекционного поражения в хронической форме.
- Причиной развития воспалительного процесса могут стать и различные осложнения, возникающие после родов.
Патогенные микроорганизмы, которые становятся причиной воспаления и нагноения, также могут проникнуть в организм из внешней среды.

Боли внизу живота, кровянистые выделения, температура – признаки образования
Признаки заболевания всегда выражены достаточно ярко. Симптомы сочетают в себе проявления интоксикации и воспалительного процесса. Определить развитие тубоовариального образования можно по следующим признакам:
- Болезненные ощущения в нижней части живота. Всегда достаточно сильные, носят ноющий характера. Зачастую боль локализуется с правой или с левой стороны. Двустороннее поражение наблюдается в редких случаях.
- Нарушение работы пищеварительной системы, что выражается в виде тошноты, диареи и рвоты.
- Учащение позывов к мочеиспусканию.
- Кровянистые выделения из влагалища. Данный признак наблюдается не всегда.
- Общая слабость и повышенная утомляемость.
- Озноб, сменяющийся жаром.
- Бледность кожного покрова.
- Повышение температуры тела, что указывает на наличие воспаления.
Симптомы тубоовариального процесса не специфичны и при их возникновении требуется обратиться к специалисту, который проведет диагностику, установит точный диагноз и проведет лечение.
В медицине, в зависимости от локализации патологического процесса, выделяют три основные формы:
- Пиосальпинкс. Гнойные массы скапливаются только в маточной трубе.
- Пиовар. Гной отмечается на поверхности слизистой яичников.
- Гнойная тубоовариальная опухоль. Поражение затрагивает маточную трубу, яичники и брюшину.
Лечение проводится в зависимости от установленной формы заболевания. При начальной стадии, когда патологический процесс затрагивает только маточную трубу, возможно применение антибактериальных препаратов. Но зачастую женщине требуется проведение операции.
Методы диагностики

Подтвердить диагноз помогут результаты УЗИ
Диагностировать наличие тубоовариальной опухоли чаще всего затруднительно. Это обусловлено значительным количеством очагов поражения и клиническими признаками.
В первую очередь проводится изучение анамнеза и осмотр пациента. Для установления точного диагноза специалист также назначает ряд лабораторных исследований и инструментальных методов диагностики.
Среди лабораторных исследований информативны следующие методы:
- ОАК. По результатам выявляется увеличение лейкоцитов, смещается лейкоцитарная формула, отмечается ускорение СОЭ.
- ОАМ. Позволяет выявить наличие воспаления мочеиспускательного канала.
- Биохимический анализ крови.
- Коагулограмма. Назначается непосредственно перед проведением оперативного вмешательства.
При подозрении на развитие тубоовариальной опухоли назначаются следующие методы инструментальной диагностики:
- Ультразвуковое исследование органов малого таза и брюшной полости. По результатам обследования выявляется отсутствие дифференциации между маточной трубой и придатком. Также возможно определение кистозной структуры новообразования без четких контуров, отсутствие жидкости в полости малого таза.
- КТ или МРТ. Являются самыми информативными методами диагностики, которые позволяют выявить локализацию, размер и характер образования, определить степень его развития.
- Диагностическая лапароскопия.
Тубоовариальное образование следует дифференцировать с воспалением брюшной полости, внематочной беременностью и опухолью придатка. В зависимости от наличия показаний пациентке могут быть назначены дополнительные методы диагностики.
Лечение и прогноз

Лечение полностью зависит от стадии и формы образования
Зачастую женщину госпитализируют в гинекологическое отделение. Лечение проводится в зависимости от степени развития патологического процесса и может проводиться при помощи медикаментов или хирургического вмешательства. Показаниями к медикаментозной терапии являются:
- Стабильные показатели пульса и АД.
- Детородный возраст.
- Размер абсцесса не более 9 сантиметров.
- Положительные результаты антибактериальной терапии.
Дренирование абсцесса проводится в случаях, когда отсутствуют положительные результаты антибактериальной терапии на протяжении 48-72 часов. Процедура относится к малоинвазивным операциям и выполняется только в том случае, когда состояние женщины стабильно. Специалист осуществляет прокол через брюшную стенку, прямую кишку или влагалища в зависимости от расположения опухоли. Затем содержимое образования отсасывается, а место его расположения тщательно промывается с помощью антибактериальных растворов.
Оперативное вмешательство при установлении заболевания заключается в удалении гнойных масс, дренирования брюшной полости. Также проводится промывание при помощи растворов с антибактериальным действием.
Больше информации об аднексите можно узнать из видео:
Операция выполняется различными способами, такими как лапароскопия. Путем прокола абсцесса под контролем ультразвукового исследования или чрезкожно. При проведении процедуры удаление матки не проводится. Специалист аккуратно удаляет образование и обрабатывает место его расположение с помощью антимикробных растворов.
Удаление опухоли вместе с маткой проводится в тяжелых случаях. Показаниями к проведению процедуры являются:
- Разлитой перитонит.
- Сепсис.
- Множественные свищи, поражение.
- Двухсторонний тубоовариальный процесс.
- Эндометрит.
- Миома матки.
После оперативного вмешательства назначается антибактериальная терапия. Выбор антибиотика зависит от типа патогенных микроорганизмов. Также пациентке показано введение специальных растворов для дезинтоксикации. Назначаются препараты для нормализации работы печени.
Период госпитализации зависит от состояния пациентки и результативности проведенного лечения.
Женщине следует находиться под присмотром врачей от 5 до 14 суток. После выписки также следует соблюдать все рекомендации специалиста и принимать назначенные препараты.
Продолжительность приема антибиотиков составляет 2 недели. В период лечения необходимо использовать при половом акта барьерные контрацептивы или полностью отказаться от близости. После выздоровления следует пройти профилактический осмотр.
Если лечение было начато своевременно, зачастую удается сохранить нормальную функцию матки и яичников. У 90-70% женщин сохраняется способность к последующему деторождению. В остальных случаях необходимо удаление матки.

Тубоовариальное образование может стать причиной бесплодия
Отсутствие терапии при наличии тубоовариальной опухоли становится причиной серьезных осложнений и последствий. К ним относятся:
- Перитонит.
- Бесплодие.
- Параметрит.
- Формирование тазового абсцесса.
- Пельвиоперитонит.
Тубоовариальный абсцесс также может привести к перфорации гнойного очага, при котором в брюшную полость будет выходить содержимое. Таким образом инфекция затронет соседние органы и ткани.
Тубоовариальная опухоль считается опасным состоянием для организма, которое приводит к различным осложнениям. При появлении симптомов заболевания следует незамедлительно обратиться к специалисту. Своевременное лечение снизит вероятность проведения оперативного вмешательства, развития опасных последствий и поможет сохранить возможность испытать радость материнства.
Пиосальпинкс— преимущественное поражение маточной трубы.
Пиовар— преимущественное поражение яичников.
Тубоовариальная гнойная опухоль— конгломерат гнойных воспалительных образований трубы и яичника.
Все остальные сочетания являются осложнениями этих процессов: перфорация гнойников, пельвиоперитонит, перитонит, тазовый абсцесс, параметрит. Клинически дифференцировать каждую из подобных локализаций практически невозможно и нецелесообразно, так как их течение принципиально одинаково.
Этиология. Среди факторов риска развития инфекции внутренних половых органов выделяют следующие:
♦ социально-демографические (семейный статус и возраст больной);
♦ половая функция: раннее начало половой жизни, частая смена партнеров, половой акт во время менструации, инфекционные болезни половых органов партнера;
Глава 10. Неотложные состояния в гинекологии 477
♦ анатомо-физиологические нарушения функции половых органов: нейтральная или щелочная среда влагалища, выпадение матки, опускание стенок влагалища;
♦ соматические заболевания: сахарный диабет, пиелонефрит, цистит, туберкулез;
♦ ятрогенные факторы: использование ВМК, лечебно-диагностические внутриматочные процедуры, длительная антибиотикотерапия, аборты, оперативные вмешательства на органах малого таза и брюшной полости (аппендектомия).
Патогенез. Выделяют 4 основных механизма инфицирования придатков матки:
1. Восходящий (интраканаликулярный) — проникновение вирулентных микроорганизмов через интактный эндо-цервикальный барьер, нарушение эндоцервикального барьера в результате травм шейки матки, занесения инфицированной слизи в полость матки во время внутри-маточных манипуляций.
3. Гематогенная диссеминация бактерий из первичного экстрагенитального очага в маточные трубы или яичники (нисходящее инфицирование).
4. Контактный путь — прямое проникновение бактерий из инфицированных органов брюшной полости и малого таза в придатки матки.
Гнойные воспалительные заболевания придатков матки относятся к смешанным полимикробным инфекциям, главными возбудителями которых являются анаэробно-аэробные микроорганизмы. Они постоянно обитают в нижних отделах половых путей и при возникновении условий, благоприятных для развития инфекции, мигрируют во внутренние половые органы, вызывая воспаление. К анаэробам относятся пептококки, пептострептококки, к аэробам — стрепто- и стафилококки, кишечная и синегнойная палочка, гонококк.
Патологический процесс при гонококковом сальпингите связан с проникновением возбудителя в маточные трубы восходящим путем. Главными переносчиками являются сперматозоиды и трихомонады. С помощью длинных трубочек (пили),
находящихся на поверхности бактерий, гонококк прикрепляется к клеткам эндосальпинкса. При этом выделяется эндотоксин, замедляющий двигательную активность реснитчатого эпителия, что создает оптимальные условия для проникновения микроорганизмов в ткани.
Хламидийная и микоплазменная инфекция имеет свои особенности. Она вызывает нарушения гемодинамики, особенно капиллярной системы, в результате чего клетки реснитчатого эпителия подлежат деструкции и аутолизу. В суббазальном слое эпителия образуются лимфоплазмоцитарные инфильтраты с зоной некроза в центре, позже замещающиеся фибробластами. Это приводит к уменьшению барьерной функции эпителия, снижению сократительной активности труб с последующей их облитерацией.
При бактериальных инфекциях после инвазии патогенных микроорганизмов в тканях происходит кратковременный спазм артериол, затем отмечается расширение сосудов микроцирку-ляторного русла и увеличение проницаемости их стенок как для крови, так и для сывороточных белков. Этот процесс связан с изменением главного комплекса стенки сосуда, а также с активацией протеолитических ферментов и тканевых гиалу-ронидаз. Пусковым механизмом вазодилатации являются биологически активные вещества, продукты распада ДНК и РНК, простагландины. В результате длительной вазодилатации возникает венозный застой, инфильтрация тканей лейкоцитами, нарушение реологических свойств крови. Накопление в очаге воспаления продуктов нарушенного обмена приводит к ацидозу, что вызывает раздражение нервных окончаний (клинически проявляется болевым синдромом).
В начальной стадии воспаления в стенке маточной трубы развивается гиперемия, отек слизистой оболочки, усиливается секреция ее эпителия. Формируется катаральный сальпингит. Стенка трубы равномерно утолщается. При прогрессировании процесса в просвете маточной трубы скапливается секрет. Складки слизистой отечны, утолщены, нарушается проходимость маточной трубы. В дальнейшем образуется гидросальпинкс, а в случае присоединения вторичной инфекции — пиосальпинкс.
Воспалительные заболевания яичников имеют свои особенности. Сначала поражается покровный эпителий (пери-
Глава 10. Неотложные состояния в гинекологии 479
оофорит), после овуляции — корковый и мозговой слой яичника (оофорит). Вторичная инфекция вызывает образование единичных или множественных гнойных полостей, по периферии которых находятся гранулярная соединительная ткань (абсцессы яичника). При слиянии множественных абсцессов образуется пиовар с фиброзной капсулой. При наличии гнойника и в маточных трубах и в яичнике развивается деструкция перегородки между ними и образуется общая полость, заполненная гноем — тубоовариальный абсцесс.
Клиника. Гнойные тубоовариальные образования представляют собой сложный в диагностическом и тяжелый в клиническом плане процесс. Однако можно выделить ряд патогномонич-ных синдромов: интоксикационный, болевой, инфекционный, ранний почечный, гемодинамических расстройств, воспаления смежных органов и метаболических нарушений.
Интоксикационный синдром. Образующиеся в лейкоцитах лизосомальные ферменты выделяются в кровь, вызывая катаболические процессы и освобождение полипептидов. В патологический процесс включаются продукты кинин-кал-ликреинового комплекса, отрицательно влияющие на ферментативные системы тканей; увеличивается проницаемость стенок капилляров, что приводит к выходу за пределы сосудистого русла электролитов, форменных элементов крови, белков. Уменьшается объем циркулирующей жидкости. Микробная интоксикация развивается вначале за счет аэробов, к которым присоединяется действие токсинов неспорообразующих и/или спорообразующих анаэробов, отличающихся чрезвычайной токсичностью. Клинические проявления интоксикационного синдрома:
♦ диспептические расстройства: сухость видимых слизистых оболочек, горечь во рту, тошнота, рвота, не приносящая облегчения;
♦ нарушения ССС: тахикардия, гипертензия, гиперемия лица на фоне общего цианоза.
480 Практическая гинекология
Болевой синдром. Характерна нарастающая боль пульсирующего характера внизу живота или в подвздошных областях с иррадиацией в мезогастрий; при перитоните боли распространяются по всему животу; положительные симптомы раздражения брюшины. Шейка матки при смещении болезненна.
Инфекционный синдром: лихорадка (t > 38 °С), озноб, профуз-ный пот. Температура соответствует тахикардии, при явлениях пельвиоперитонита или перитонита имеется расхождение температуры тела и частоты пульса. Нарастает лейкоцитоз, увеличивается СОЭ, прослеживается сдвиг лейкоцитарной формулы влево. Уменьшение количества моноцитов и лимфоцитов свидетельствует об угнетении имунных защитных сил, а появление в циркулирующей крови молодых и незрелых форм — о напряженности компенсаторных механизмов.
Ранний почечный синдром. Встречается у 55—65 % больных [4]. Протеин-, эритроцит-, лейкоцит- и цилиндрурия, функциональные нарушения мочевыделительной системы обусловлены интоксикацией, сдавлением воспалительной опухолью. При этом наблюдается нарушение пассажа мочи с развитием гидронефроза. Клинические признаки почечного синдрома проявляются рано, так как в воспалительный процесс вовлекается тазовая и предпузырная клетчатка. В результате этого может сформироваться передний параметрит с нагноением и перфорацией гнойников в мочевой пузырь и образованием мочеполовых свищей.
Синдром гемодинамических расстройств заключается в уменьшении объема циркулирующей крови, снижении количества эритроцитов, что приводит к динамическим нарушениям микроциркуляции, а в дальнейшем — к плохой регенерации тканей.
Синдром воспаления смежных органов. Гнойные воспаления придатков матки всегда сопровождаются распространением интоксикационного процесса в близлежащие ткани и органы, следствием чего являются: возникновение реакции тазовой брюшины, и в дальнейшем образование обширных межорганных сращений; вторичное поражения аппендикса с формированием вторичного аппендицита. Клинические проявления этих осложнений чрезвычайно тяжелые, так как несмотря на проводимую терапию, нарастает интоксикация, динамическая
Глава 10. Неотложные состояния в гинекологии 481
кишечная непроходимость, увеличиваются размеры воспалительной опухоли, распространяется зона перитонеальных симптомов, что в конечном итоге приводит к перфорации гнойников с возникновением осложнений — разлитого гнойного перитонита, мочеполовых, кишечнополовых, брюшностеноч-ных свищей. Распространение гнойного процесса по клетчатке из параметрия на переднюю брюшную стенку приводит к образованию флегмоны, абсцессов.
Синдром метаболических нарушений. Характеризуется нарушением белкового, водно-электролитного обмена и кислотно-основного состояния. Белковый обмен нарушается в связи с гиперметаболизмом, деструкцией тканей, потерей белка с экссудатом, мочой, рвотными массами. Развивается гипопро-теинемия, диспротеинемия с уменьшением альбуминов, увеличением а- и у-глобулинов. Нарушается азотистый баланс. По мере прогрессирования процесса развивается гиперкалиемия, выраженная гипернатриемия, гипоксия, метаболический ацидоз, дыхательный алкалоз.

Тубоовариальная опухоль – это тяжелое воспалительное гинекологическое заболевание, основой которого является осложненный аднексит с формированием гнойной полости в области придатков матки. Чаще всего – это заключительная стадия аднексита и оофорита, при которой развивается спаечный процесс, способствующий накоплению гноя. Заболевание имеет характерную клиническую симптоматику и требует незамедлительного лечения.
К спаечному процессу и формированию тубоовариальной опухоли может привести следующее:
- сальпингоофорит;
- половые инфекции – хламидиоз, трихомониаз, уреаплазмоз и микоплазменная инфекция;
- хирургические операции в брюшной полости и на органах малого таза;
- обострение хронических инфекционных процессов;
- послеоперационные осложнения аппендицита;
- прерывание беременности;
- ЭКО;
- послеродовые осложнения;
- внутриматочные средства контрацепции.
Причинным фактором также может стать переохлаждение на фоне хронического процесса в яичниках, а также занесение инфекционных агентов из внешней среды.
Выделяют 3 основные формы тубоовариального конгломерата:
- Пиосальпинкс.
Характеризуется гнойным процессом только в маточной трубе. - Пиовар– гнойное воспаление, которое затрагивает преимущественно яичник.
- Гнойная тубоовариальная опухоль – поражается яичник, маточная труба и брюшина.
Тубоовариальное образование характеризуется симптомами острого воспаления. На начальной стадии они схожи с проявлениями оофорита и сальпингита. У больной отмечается:
- пульсирующая болезненность в передненижнем и боковом отделе живота;
- тянущие боли в пояснице;
- симптомы интоксикации – повышение температуры тела свыше 38°С, озноб, общая слабость, недомогание;
- диспепсические расстройства – отсутствие аппетита, приступы тошноты, нередко рвота и нарушения стула;
- выделения кровянистого характера из половых путей;
- учащение мочеиспускания;
- боли в мышцах.
При ощупывании живота в области придатков определяется неподвижная припухлость больших размеров и болезненность.
Тубоовариальная опухоль нередко вызывает затруднения в диагностике. Это может быть связано с большим очагом поражения и полиморфизмом клинических проявлений. Диагноз ставится на основании следующих данных:
- ОАК.
Характерно увеличение числа лейкоцитов со смещением лейкоцитарной формулы влево до палочкоядерных форм, ускоренное СОЭ. - ОАМ.
Возможно выявление признаков воспаления мочевых путей. - Развернутой биохимии крови с исследованием кислотно-основного состояния.
- Коагулограммы (исследование проводится перед операцией).
- УЗИ полости живота и тазовых органов, при котором определяются характерные признаки:
- отсутствие дифференциации между придатком и маточной трубой;
- форма образования неправильная без четких контуров;
- кистозная структура с большим количеством перегородок;
- присутствие жидкости и воздушных пузырьков в полости малого таза.
- Компьютерной или магниторезонансной томографии.
- Диагностической лапароскопии.
В процессе диагностики тубоовариальное образование дифференцируют с внематочной беременностью, опухолью придатка и воспалением брюшины. По показаниям могут быть проведены обследования других внутренних органов и систем.

При несвоевременной диагностике и лечении тубоовариальное образование может привести к таким осложнениям:
- перфорации гнойного очага с выходом содержимого в брюшную полость и распространением инфекции на соседние органы;
- перитониту;
- образованию тазового абсцесса;
- параметриту и пельвиоперитониту.
При развитии тяжелых осложнений возрастает риск неблагоприятного исхода.

Лечебные мероприятия направлены на ликвидацию патологического образования, устранение причины патологии и коррекцию имеющихся нарушений. Пациентку обязательно госпитализируют в стационар. Лечение проводится хирургическим путем, первоочередным этапом которого является предоперационная подготовка.
На подготовительном этапе, продолжающемся 6–12 часов, лечение тубоовариальной опухоли начинают лекарственными препаратами. Назначают:
- Инфузионную терапию глюкозо-солевыми растворами с целью дезинтоксикации организма и коррекции метаболических нарушений.
- Антибактериальную терапию двумя препаратами широкого спектра действия. Применяют пенициллиновые антибиотики, макролиды, цефалоспорины, карбапенемы.
- Противопротозойное лечение метрогилом.
- Противовоспалительные средства – индометацин, ибупрофен, ибуфен.
- Обезболивающие препараты.
- Антигистамины.
- Антиоксиданты – вит. С, унитиол.
При возникновении осложнений хирургическое вмешательство осуществляется в экстренном порядке. В остальных случаях оно проводится после предварительной подготовки. Операция чаще всего выполняется лапароскопическим способом, в тяжелых случаях – при обширном спаечном процессе или перитоните – методом лапаротомии.
В процессе операции хирурги осматривают брюшную полость, рассекают и иссекают спайки. Тубоовариальное гнойное образование вскрывают, удаляют нежизнеспособные ткани и гнойное содержимое. Операционную рану промывают антисептическими и антибактериальными растворами, дренируют и послойно ушивают.
Оперативное вмешательство по удалению тубоовариального образования технически очень сложное. Как в процессе самой операции, так и в раннем послеоперационном периоде возможно развитие осложнений:
- травмирование близлежащих органов;
- кровотечение;
- расхождение швов или их нагноение.
В послеоперационном периоде продолжается инфузионная терапия, антибактериальное и симптоматическое лечение.
Женщинам репродуктивного возраста хирурги стараются сохранить яичники в пределах здоровых тканей. В таких случаях детородная функция восстанавливается в течение года у 70 % пациенток. При полном удалении придатков зачатие становится невозможным.
Чтобы предупредить рецидив заболевания важно соблюдать следующие рекомендации:
- своевременно лечить хронические воспалительные заболевания;
- посещать гинеколога для профилактического осмотра не реже, чем 1 раз в полгода;
- избегать переохлаждений;
- не пользоваться внутриматочными средствами контрацепции;
- вести здоровый образ жизни и правильно питаться;
- принимать поливитаминные комплексы для общего укрепления организма.
Тубоовариальная опухоль – опасная патология, которая способна привести к тяжелым осложнениям и бесплодию. При обнаружении характерных симптомов нужно незамедлительно обратиться к специалисту. Своевременная диагностика и лечение заболевания на начальных стадиях значительно снижают вероятность хирургического вмешательства и нежелательных последствий.


Озлокачествление полипов в полости матки происходит редко. Однако при несвоевременно проведенном удалении этого образования при гистологическом исследовании могут выявиться раковые клетки.

Многие женщины озадачиваются вопросом, можно ли перепутать рост миомы и развитие плодного яйца в полости матки. Ошибка может произойти на ранних сроках.

Лечение эндометриоза и полипа матки одновременно проводится в два этапа: 1. Хирургическое вмешательство. 2. Медикаментозное лечение.

Наиболее часто с целью удаления полиповидных образований применяется плановое выскабливание маточной полости. Полученные материалы обязательно отсылаются на патогистологическое исследование.

Без проведения гистологического исследования удаленного полипа невозможно поставить точный диагноз женщине и назначить правильное лечение. Данный метод диагностики позволяет медикам получить ответы на важные вопросы.
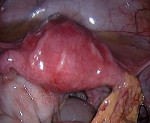
Тубоовариальный абсцесс — острое гнойное инфекционно-воспалительное заболевание придатков матки, при котором происходит их расплавление с формированием осумкованного образования. Проявляется острой односторонней болью внизу живота, тошнотой, рвотой, гипертермией, дизурическими расстройствами. Для диагностики используют влагалищное исследование, трансвагинальное УЗИ, КТ малого таза, лабораторные методы. Схемы медикаментозного лечения предполагают назначение антибиотиков, НПВС, иммуномодуляторов, инфузионной терапии. При тяжелом течении и неэффективности консервативной терапии абсцесс удаляют хирургически.
- Причины
- Патогенез
- Симптомы тубоовариального абсцесса
- Осложнения
- Диагностика
- Лечение тубоовариального абсцесса
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Тубоовариальный абсцесс (тубоовариальное гнойное образование, воспалительный аднекстумор) — наиболее тяжелая форма гинекологических воспалений. В структуре инфекционно-воспалительных заболеваний тазовых органов у женщин его доля, по данным разных авторов, достигает 6-15%. Патологию выявляют преимущественно у молодых пациенток в возрасте до 20 лет с низким социально-экономическим статусом, что, вероятнее всего, связано с их высокой сексуальной активностью. В последнее десятилетие чаще возникают стертые формы воспаления: почти у трети больных острая клиническая картина развивается на фоне хронически текущего воспалительно-деструктивного процесса.

Причины
Формирование объемного гнойно-воспалительного образования в области придатков матки зачастую становится возможным при сочетании нескольких факторов и является осложнением уже существующих гинекологических заболеваний. Первичные абсцессы тубоовариальной области наблюдаются крайне редко. По мнению специалистов в сфере гинекологии, для возникновения заболевания обычно требуется сочетание двух или трех условий:
- Наличие агрессивной ассоциативной флоры. В посеве из очага абсцесса обычно присутствует несколько микроорганизмов. У 25-50% пациенток определяются гонококки, у 25-30% — трихомонады, у 25-60% аэробно-анаэробные ассоциации гарднерелл, бактероидов, пептострептококков, стрептококков, энтеробактерий, мобилункусов, других условно-патогенных инфекционных агентов.
- Спайки в малом тазу. Нагноение придатков чаще выявляют у пациенток с длительно текущими хроническими оофоритами, сальпингитами, аднекситами, наружным генитальным эндометриозом, осложненными спаечным процессом. Наличие межорганных синехий упрощает и ускоряет формирование пиогенной мембраны, которая ограничивает снаружи тубоовариальное образование.
- Ослабление иммунитета. Активизация микрофлоры обычно происходит при снижении защитных сил организма. Причинами иммуносупрессии становятся обострение генитальной и экстрагенитальной патологии, тяжелые простудные заболевания, стрессы, физические нагрузки, длительный прием кортикостероидов, производных ацетилсалициловой кислоты, цитостатиков и др.
Риск развития абсцесса в тубоовариальной области повышен у пациенток, часто меняющих сексуальных партнеров, перенесших бактериальный вагиноз или заболевания, передающиеся половым путем. Вероятность возникновения патологии возрастает после выполнения внутриматочных манипуляций (абортов, раздельных диагностических выскабливаний, установки спирали, экстракорпорального оплодотворения, гистеросальпингографии, удаления полипов эндометрия и др.).
Патогенез
Проникновение инфекции в придатки обычно происходит восходящим (интраканаликулярным) путем из влагалища, шейки и полости матки. В редких случаях воспаление начинается за счет контактного инфицирования с серозного покрова трубы. До окончательного формирования тубоовариального гнойного образования патологический процесс проходит несколько стадий. Сначала в фаллопиевой трубе под действием инфекционных агентов воспаляется слизистая оболочка, в последующем воспаление распространяется на остальные слои стенки ‒ развивается картина острого гнойного сальпингита. Облитерация просвета трубы завершается образованием пиосальпинкса.
Из маточных труб микроорганизмы попадают на поверхность яичника и проникают в его ткани, что приводит к развитию острого гнойного оофорита с образованием множественных гнойных полостей, стенки которых представлены грануляциями и соединительной тканью. В результате слияния абсцессов возникает мешотчатое образование — пиовар. Формирование тубоовариального абсцесса завершается частичным разрушением стенок пиосальпинкса и пиовара со слиянием внутри общей пиогенной соединительнотканной мембраны. Заболевание может протекать хронически с увеличением патологического конгломерата во время обострения, фиброзом и склерозом тканей в ремиссии.
Симптомы тубоовариального абсцесса
Клиническая симптоматика обычно развивается остро. У пациентки возникают сильные приступообразные боли слева или справа в нижней части живота. Болезненные ощущения могут иррадиировать в поясничную область, прямую кишку, внутреннюю поверхность бедра с соответствующей стороны. Женщину беспокоят лихорадка, озноб, возможны тошнота и рвота. Температура обычно повышена до 38°С и более. Типичны беловатые, желтоватые, желто-зеленые гнойные влагалищные бели, болезненность при мочеиспускании, раздражение кишечника в виде частого жидкого стула. За счет общей интоксикации возникают эмоциональная лабильность, слабость, быстрая утомляемость, потеря аппетита, общая заторможенность.
Осложнения
Наиболее грозное последствие тубоовариального абсцесса — разрыв аднекстумора с возникновением клиники острого живота, развитием перитонита, септического шока, полиорганной недостаточности, образованием межкишечных, прямокишечно-влагалищных, уретро-влагалищных, пузырно-влагалищных свищей в отдаленном периоде. Почти у двух третей пациенток выявляются функциональные нарушения мочевыделительной системы, а у половины распространение воспаления на предпузырную и тазовую клетчатку вызывает развитие гидроуретера и гидронефроза. Вовлечение в инфекционный процесс смежных органов сопровождается возникновением вторичного параметрита, аппендицита, сигмоидита, ректита, оментита, тазовых абсцессов и др. В будущем у таких женщин чаще встречаются дисгормональные состояния, внематочная беременность, бесплодие, хронический пельвиоперитонит, хронические тазовые боли, тазовый тромбофлебит, тромбоз вены яичника.
Диагностика
- Осмотр на кресле. Бимануальную пальпацию выполнить сложно из-за интенсивных болей и перитонеальных явлений. Типичным признаком является усиление болезненности при исследовании бокового и задних сводов влагалища, попытках смещения шейки матки. Из цервикального канала выделяются слизь и гной. Иногда удается пропальпировать болезненный конгломерат, расположенный справа или слева от матки.
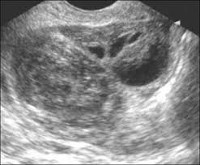
- Трансвагинальное УЗИ. На стороне поражения определяется многокамерное образование размерами 5-18 см неправильной овоидной формы с признаками воспалительного процесса. Стенки трубы утолщены до 5 мм и более. В отличие от пиосальпинкса скопления гноя расположены за пределами фаллопиевой трубы. Выражен спаечный процесс в полости малого таза. Присутствуют признаки эндометрита. Яичник не визуализируется.
- КТ тазовых органов. Томографически гнойное тубоовариальное образование имеет вид овальной или округлой объемной патологической структуры, примыкающей к матке и смещающей ее. Характерны нечеткость контуров, неоднородность структуры конгломерата с наличием полостей пониженной плотности. Капсула может быть как утолщена, так и истончена. Информативность метода достигает 99-100%.
Инвазивные методы (пункцию заднего свода влагалища, лапароскопию) применяют ограничено из-за распространенного спаечного процесса и риска повредить капсулу тубоовариального абсцесса. Косвенным подтверждением острого воспалительного процесса служат характерные изменения общего анализа крови: увеличение количества лейкоцитов, ускорение СОЭ, сдвиг лейкоцитарной формулы влево. Рекомендовано проведение теста на беременность, микробиологическое исследование мазка на гонорею и хламидиоз. Заболевание дифференцируют с сальпингоофоритом, разрывом кисты яичника или перекрутом ее ножки, внематочной беременностью, септическим абортом, аппендицитом, острым холециститом, дивертикулитом, пиелонефритом, приступом мочекаменной болезни, перитонитом, кишечной непроходимостью, другой острой хирургической патологией. К постановке диагноза привлекают хирурга, уролога, онколога, инфекциониста, анестезиолога-реаниматолога.
Лечение тубоовариального абсцесса
При подозрении на гнойное расплавление маточных придатков показана экстренная госпитализация, обеспечение покоя и постельного режима. При стабильных показателях пульса и давления, размерах конгломерата до 9 см, наличии у пациентки репродуктивных планов показана консервативная терапия, позволяющая в 75% случаев отказаться от проведения операции. Для лечения тубоовариальных гнойных образований рекомендованы:
- Антибиотикотерапия. При выборе препарата желательно учитывать чувствительность возбудителя. Но поскольку заболевание обычно вызвано полимикробной ассоциацией, еще до получения результатов бактериологического посева мазка с антибиотикограммой назначают комбинации цефалоспоринов, полусинтетических тетрациклинов, пенициллинов, линкозамидов, аминогликозидов и др.
- Нестероидные противовоспалительные средства. НПВС за счет ингибирования изоформ фермента циклооксигеназы уменьшают выработку простагландинов, тромбоксана и других медиаторов воспаления. Одновременно с этим препараты оказывают анальгезирующий эффект за счет повышения болевого порога периферических рецепторов. Особенно эффективны в виде ректальных свечей.
С учетом клинической картины и для снижения возможных осложнений основной медикаментозной терапии также используют другие патогенетические и симптоматические средства — эубиотики, иммуномодуляторы, диуретики, инфузионные растворы, седативные препараты, витамины. При отсутствии эффекта от антибактериального лечения в течение 48-72 часов (дальнейшем ухудшении состояния больной, нарастании температуры и лейкоцитоза) рекомендовано хирургическое вмешательство для дренирования абсцесса.
При выборе метода оперативного лечения учитывают распространенность и динамику тубоовариального воспалительного процесса, тяжесть состояния женщины. В более легких случаях гнойник дренируется через прокол брюшной стенки, прямой кишки или влагалища с последующим промыванием полости антимикробными средствами. В случаях распространенных абсцессов и тяжелого течения заболевания выполняется операция по удалению тубоовариального воспалительного конгломерата и иссечению пораженных придатков. Лапароскопический подход оправдан при давности заболевания не более 3-х недель и отсутствии выраженного спаечного процесса. Наличие осумкованного толстостенного абсцесса и хроническое течение расстройства являются показаниями для лапаротомии. Экстирпацию матки и придатков выполняют в наиболее сложных случаях — при выявлении множественных гнойников, свищей, сепсисе, разлитом перитоните. В послеоперационном периоде показаны антибактериальная и дезинтоксикационная терапия.
Прогноз и профилактика
Ранняя диагностика и адекватная терапия тубоовариального абсцесса позволяет сохранить репродуктивную функцию у 70-90% пациенток. Первичная профилактика заболевания предполагает отказ от незащищенного секса со случайными партнерами, обоснованное назначение и технически точное выполнение инвазивных гинекологических манипуляций, регулярное наблюдение у гинеколога, своевременное лечение генитальных инфекций. Для укрепления иммунитета рекомендованы достаточная двигательная активность, рациональное питание, соблюдение режима сна и отдыха, исключение чрезмерных психологических и физических нагрузок, прекращение курения и злоупотребления спиртными напитками.
Читайте также:

