Гнойная шишка от кисты

Стоматологам приходится часто сталкиваться с жалобами пациентов на возникновение во рту гнойных шишек на дёснах. Как правило, они небольшие, размером с горошину.
Такие шишки болят, могут зудеть, и даже стать причиной неприятного запаха изо рта. Самостоятельно их вскрывать нельзя, нужно обязательно обратиться к врачу, только он поставит точный диагноз, определить что это и назначит правильное лечение.
Что это такое? Причины возникновения
Шишка с гноем может возникнуть по ряду причин, некоторые из них не вызывают опасений и легко поддаются лечению. Но есть и требующие скорого вмешательства, чтобы заболевание не прогрессировало. Самые распространённые факторы:

- Флюс, его ещё называют периостит. Начинается с появления небольшой шишки возле зуба и очень быстро растёт и болит.
- Зубной налёт. Из-за недостаточной гигиены ротовой полости инфекция распространяется не только на зубы, вызывая кариес, но и на дёсны, что приводит к воспалению.
- Воспаление периодонтита. При этом отсутствует боль, однако, само новообразование очень мешает.
- Киста на десне. Характерный признак заболевания - неприятный запах, исходящий от шишки.
- Свищ. Частая причина подобных образований. Гной ищет выход из десны, в результате образуется свищ.
- Кариес. Неправильный подход к лечению даёт осложнение - воспаление и нагноение десны над зубом.
- Протезы или вставные зубы. Они могут быть причиной возникновения таких образований сразу после того, как их поставили. При установке была плохая обработка антисептиком.
- Механические повреждения. Можно травмировать десну во время чистки зубов или приёма пищи, в итоге получить воспаление десны и возникновение шишки с гноем.
- Онкология. Метастазы в челюсти становятся причиной различных образований в ротовой полости.
- Фибропапиллома. Это доброкачественное образование.
Важно! Даже если образование на десне не вызывает боли и иного дискомфорта, нужно обязательно обратиться к врачу!
У детей шишки на дёснах формируются из-за прорезывания молочных зубов. Стоит показать ребёнка ортодонту, чтобы исключить патологии.
Что делать с гнойной шишкой над зубом?
Если вы обнаружили на десне шишку с гноем, то следует сразу обратиться к стоматологу. Она может быть симптомом серьёзного заболевания, поэтому занимаясь самолечением можно усугубить своё состояние.
Для определения причины болезни стоматолог проводит визуальный осмотр, пальпацию, компьютерную томографию и рентгенографию. После прохождения необходимых процедур ставится диагноз, и только тогда назначается лечение.
Если шишка с гноем появилась вечером или в выходной день и доставляет большой дискомфорт, то можно принять экстренные меры, пока не попадёте на приём к стоматологу. Если образование болит и не даёт спать, то нужно принять обезболивающее средство.

Фото 1. Раствор соды и йода может снять или облегчить боль при воспалении. Это временная мера.
Для снятия воспаления можно прополоскать рот раствором соды и йода. Это также поможет убрать боль. Для этой цели можно воспользоваться настойкой прополиса. Держите её во рту 2–3 минуты. Это облегчит состояние.
Как лечить припухлость с гноем на десне
Для лечения применяют хирургические методы удаления совместно с медикаментозной терапией. Оперативное вмешательство уместно, если от образований нельзя избавиться с помощью препаратов. Стоматолог должен поставить диагноз после обследования и назначить соответствующее лечение.

В зависимости от диагноза, ход операции может отличаться. В одних случаях врач сначала вскрывает шишку и выкачивает гной, а в других ситуациях полностью убирает новообразование.
Под медикаментозной терапией предполагают: смазывания антисептическими кремами, анестезирующие аппликации, приём антибиотиков в серьёзных случаях протекания заболевания. Эти методы можно совмещать с лечением травами и настойками на натуральных компонентах.
Важно! Народная медицина может пригодиться как вспомогательный элемент в лечении гнойных шишек и только после разрешения доктора.
Самыми эффективными считаются растворы и настойки, которыми нужно полоскать рот. Они не только снимают боль, но и обладают противовоспалительным действием.
Можно ли вылечить недуг в домашних условиях
Самые эффективные рецепты давно известны и ингредиенты есть в каждом доме.

Две средние головки чеснока, один лимон и 50 мл спирта. Лимон натереть на тёрке, очистив его перед этим от кожуры, а чеснок раздавить.
Перемешать компоненты и залить спиртом. Настойку держать несколько дней в тёмном месте. Полоскать лекарством рот можно 3-4 раза в день.
Один литр питьевой воды и 3-4 ст. ложки морской соли, можно с добавлением йода. Смешайте эти компоненты и нагрейте до комнатной температуры. Этим раствором полощите ротовую полость после еды. А также в раствор можно добавлять лекарственные травы: календулу или ромашку.
Полезное видео
Ознакомьтесь с видео, в котором можно узнать несколько советов, как лечить воспаления в деснах.
Появилась гнойная шишка в десне - обратитесь стоматологу
Гнойные шишки на дёснах - явление малоприятное и требует немедленного лечения, ведь они могут быть признаком серьёзного заболевания, вплоть до онкологии. Обнаружив такое образование, нужно обратиться к врачу и не заниматься самолечением, чтобы не усугубить состояние здоровья. Лечиться народными средствами можно только после разрешения врача в качестве дополнения к медикаментозной терапии.
Причины появления шишки на десне
Гнойная шишка на десне может свидетельствовать о разных стоматологических патологиях и заболеваниях:
- хронический и гранулирующий периодонтит,
- флюс или периостит,
- киста зуба и гранулема,
- абсцесс или свищ,
- осложнения после удаления зуба: возникают, если удаление было слишком травматичным, врач нарушил правила асептики или сам пациент пренебрегал рекомендациями стоматолога в реабилитационный период. После экстракции (удаления) зуба тоже может появиться шишка с гноем на десне, свидетельствующая о развитии альвеолита, кисты, флюса, остеомиелита или флегмоны.
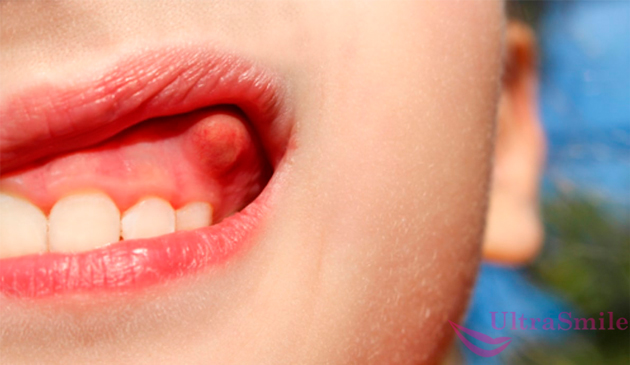
Причин появления опухоли может быть множество
Не всегда на деснах появляются гнойные шишки. В ряде случаев они могут быть заполнены кровью, например, если это гематома, вызванная какой-либо травмой или возникшая после операции на челюсти. Иногда новообразование является не чем иным, как эпулисом, или эпулидом (доброкачественной опухолью тканей пародонта). Однако даже в этих случаях требуется профессиональная медицинская помощь и лечение. Да и поставить точный диагноз сможет только врач, который проведет осмотр и рентгенологическое исследование. В редких случаях шишка может свидетельствовать об онкологии или раке десны.
Что делать, если на десне у маленького ребенка появилась белая шишка? В этом случае не всегда следует сразу бежать к врачу. Внимательно рассмотрите новообразование и понаблюдайте за общим состоянием ребенка. Возможно, скоро у него прорежутся молочные или постоянные зубы.
Итак, если появилась гнойная шишка на десне, то необходимо записаться на прием к врачу. Сделать это следует даже в том случае, если образование не выглядит гнойным. Далее поговорим о том, какие методы решения проблемы может предложить стоматолог. Нужно учитывать, что довольно часто врач совмещает сразу несколько способов в зависимости от клинической ситуации.
Способ № 1. Обработка и пломбирование корневых каналов зуба
Это консервативная терапия, которая может проводиться при периодонтите и свище, а также при обнаружении кисты и гранулемы небольших размеров (до 8 мм). Сначала врач вскрывает каналы причинного зуба, удаляет пораженные ткани и закладывает внутрь лекарство. Такая патология, как периодонтит, часто возникает как последствие некачественного лечения кариеса или пульпита. Чтобы подобраться к пораженным тканям, врачу зачастую приходится предварительно распломбировывать каналы или даже снимать искусственную коронку.
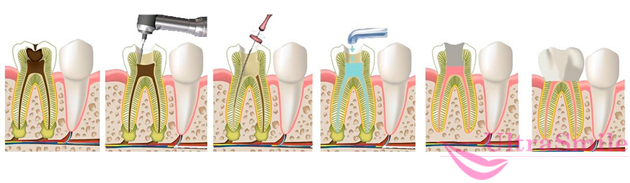
На фото показан процесс консервативного лечения
После вскрытия гнойника специалист накладывает на рану повязку с антибиотиком, может также поставить временную пломбу, и отправляет пациента домой. Дома необходимо полоскать рот прописанными врачом антисептиками, принимать антибиотики и противовоспалительные препараты для того, чтобы снять острый воспалительный процесс и приступить к дальнейшему лечению зуба.
Если речь идет о гнойной шишке на десне, возникшей из-за периодонтита, вызванного запущенным кариесом или пульпитом, то в процессе лечения врач обязательно будет удалять воспаленный нерв зуба, то есть проводить депульпацию.
Чтобы качественно вылечить зуб с периодонтитом, пациенту приходится посещать врача как минимум 2–3 раза. Через несколько недель после первого посещения пациенту назначается повторный визит, на котором врач проводит рентгенодиагностику и проверяет состояние тканей. Если воспаление сохраняется, то терапия продолжается до тех пор, пока оно не будет устранено. Только потом можно поставить постоянную пломбу.
Пульпит, периодонтит, киста, гранулема? Просто отлично, если на всех этапах лечения (удаление пульпы, расширение и очищение каналов, пломбирование) врач использует инновационную технику, например, дентальный микроскоп. Этот прибор позволяет спасать даже самые безнадежные зубы. Микроскоп поможет врачу запломбировать каналы полностью и исключить риск повторного развития воспалений.
Лечение кисты и гранулемы подобным способом можно проводить до полугода. Если после этого шишка не рассосется, то врачу придется принимать более кардинальные меры.
Способ № 2. Электрофорез
Относительно этого метода у врачей нет однозначного мнения. Некоторые считают его эффективным, другие утверждают, что он устарел и не дает стопроцентной гарантии того, что проблема решится без следа. Однако при желании обойтись без хирургического вмешательства попробовать все же стоит.
Среди показаний к электрофорезу:
- наличие гнойных воспалений во рту,
- кисты и гранулемы небольших размеров,
- альвеолит,
- периодонтит 1 .
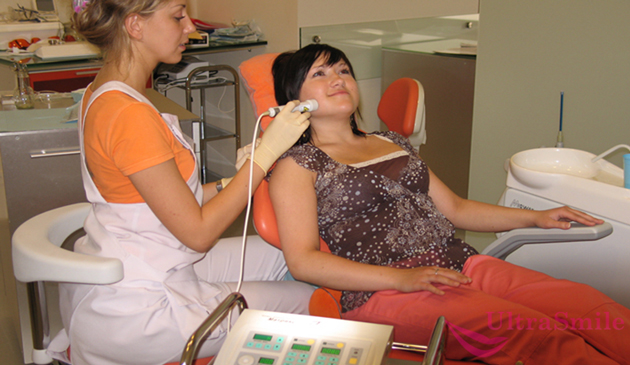
Для лечения также может быть назначен электрофорез
Суть процедуры заключается во введении в область инфекции лекарственных препаратов. Чтобы лекарства оказали максимальный эффект и смогли ликвидировать очаг инфекции, они вводятся с помощью слабых импульсов тока. Однако лечение таким способом длительное, чтобы получить результат, нужно выполнить до 10–20 процедур электрофореза.
Способ № 3. Вскрытие, дренирование и прочистка гнойника
Если на десне появилась шишка с гноем, то сама собой она не рассосется. Поэтому врач будет рассекать ее с помощью хирургических инструментов и под местной анестезией. Таким образом может удаляться киста, свищ, абсцесс, флюс, гранулема, нагноение от альвеолита.
Вскрытую полость врач промывает антисептиком. В ряде случаев для оттока остатков гноя может потребоваться дренаж. Тогда в рану помещают небольшую резиновую трубочку и накладывают повязку с обеззараживающим раствором. Дренаж могут оставить на 3–5 дней. Затем края образовавшейся после хирургических манипуляций раны соединяют швами.
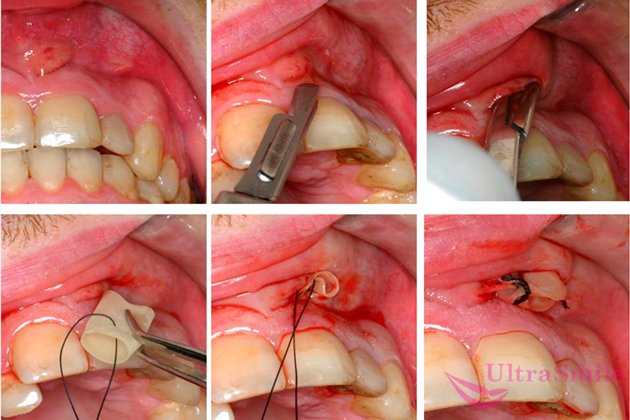
На фото показана процедура удаления гноя
Врач также назначает пациенту симптоматическую терапию (например, обезболивающие) и антибактериальные препараты, которые нужно будет принимать в домашних условиях для скорейшего заживления тканей.
Способ № 4. Удаление шишки вместе с частью корня или коронки зуба
Шишка с гноем на десне – не повод сразу удалять зуб. Профессиональный врач будет до конца бороться за сохранение натурального зуба, если это целесообразно. Однако в ряде случаев специалисту приходится идти на полумеры, позволяющие сохранить живые незатронутые ткани и избавиться от тех, что поражены и разрушены. Речь идет о следующих операциях:
- резекция (усечение), совмещенная с цистэктомией: врач делает на десне разрез и удаляет не только саму гнойную шишку, но и верхушку пораженного корня зуба,
- гемисекция: процедура проводится только на многокорневых зубах. В процессе удаляется поврежденный корень и часть коронки.
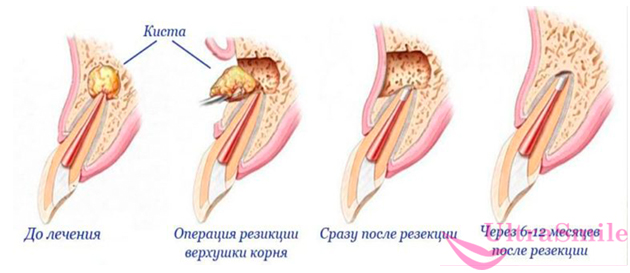
На фото показан процесс удаление кисты
После операции на рану накладываются швы, а дома нужно полоскать рот антисептиками и отварами трав, также необходимо принимать лекарства и антибиотики, прописанные врачом.
Перечисленные операции считаются зубосохраняющими. Однако нужно понимать, что после них зуб становится ослабленным, а чтобы он прослужил как можно дольше, необходимо его дальнейшее укрепление с помощью штифтов и культевых вкладок, а также восстановление формы и функциональности искусственными коронками.
Способ № 5. Удаление шишки вместе с зубом
Некоторые пациенты тянут с обращением к врачу и приходят, когда шишка с гноем на десне достигает внушительных размеров или настолько разрушает причинный зуб, что его сохранение нецелесообразно. В большинстве случаев врачи также не берутся сохранять зубы мудрости, если они стали виновниками проблемы, и особенно если они не до конца прорезались или растут в неправильном направлении.
В перечисленных обстоятельствах не остается ничего другого, как удалить образование вместе с больным зубом. После этого придется задумываться о восстановлении дефекта с помощью протезирования съемными аппаратами, мостами или несъемными конструкциями на имплантах.
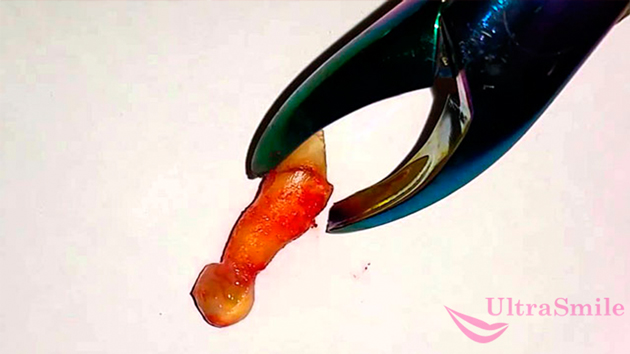
В сложных случаях приходится удалять кисту вместе с зубом
Можно ли сразу поставить имплант, если удаление зуба сложное и проходит на фоне острого воспалительного процесса? Провести одномоментную имплантацию, равно как и классическую двухэтапную, в данном случае нельзя, так как подобные обстоятельства являются прямым противопоказанием к этому. Задуматься об установке импланта можно будет не ранее, чем через 6 месяцев после удаления зуба, когда ткани полностью заживут и восстановятся.
Способ № 6. Удаление шишки лазером или криотерапией
Если шишка на десне доброкачественная, к примеру, эпулис или жировик, то лечение чаще всего проводится более щадящими способами. Новообразование в данном случае полностью иссекается с помощью лазерного оборудования, либо путем криодеструкции (прижиганием жидким азотом). Хотя эпулид может удаляться и обычным хирургическим скальпелем.
Такие новообразования, как эпулид, тоже необходимо удалять, иначе они разрастаются, доставляют существенный дискомфорт при жевании и разговоре, часто травмируются и кровоточат и даже могут стать злокачественными.
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46
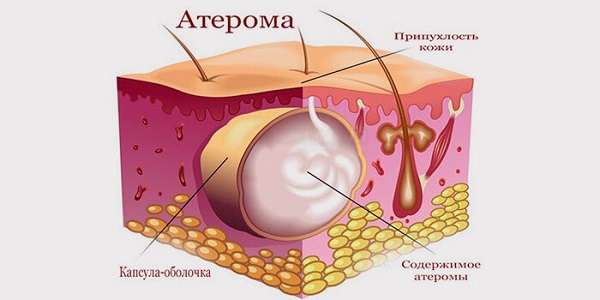
Существует несколько кожных новообразований, которые не несут серьезной опасности жизни и здоровью человека. К числу подобных опухолей относится атерома. Она локализуется на различных частях тела и представляет собой уплотнение под кожей. Лечение атером у женщин и мужчин проводится посредством удаления новообразования. Выбор метода хирургического вмешательства определяется в зависимости от размера опухоли.
Что такое атерома?
Атерома это кистозная опухоль доброкачественного характера, развивающаяся на той части тела, где присутствуют волосяные фолликулы. Новообразование выглядит как шишка.
Причиной возникновения кисты является закупорка сальных протоков. В результате секрет, вырабатываемый соответствующими железами, не выходит наружу и начинает скапливаться в полости, формируя тем самым подобие жировика. Внутри образовавшейся капсулы содержатся:
- клетки эпителия,
- жир,
- аморфные клетки
Из-за такого содержимого атерома на спине нередко издает неприятный запах.
Кисты в зависимости от причинного фактора классифицируются на два типа:
- Генетические. Атеромы этого типа возникают в процессе внутриутробного развития плода на этапе формирования эпидермальных клеток.
- Неистинные. Возникают на фоне закупорки протоков сальных желез.
Атеромы в области спины относятся к неистинным. В группу риска развития этих опухолей входят мужчины старше 30 лет. В этом возрасте ускоряется секреция тестостерона.
Также атеромы возникают под влиянием других внутренних факторов:
- активная работа потовых желез,
- нарушение метаболизма,
- гормональный дисбаланс,
- акне,
- жирная себорея.
Спровоцировать образование атером в области позвоночника могут внешние факторы:
- травмирование кожных покровов, что вызывает нарушение работы сальных желез,
- повышенная температура окружающей среды,
- высокая влажность,
- ношение одежды из синтетической ткани,
- недостаточная гигиена.
Киста на спине не склонна к перерождению в злокачественную опухоль. При этом в случае воспаления новообразования возможно нагноение мягких тканей и развитие сепсиса. Кроме того, если не лечить атерому, размеры опухоли со временем значительно увеличатся.
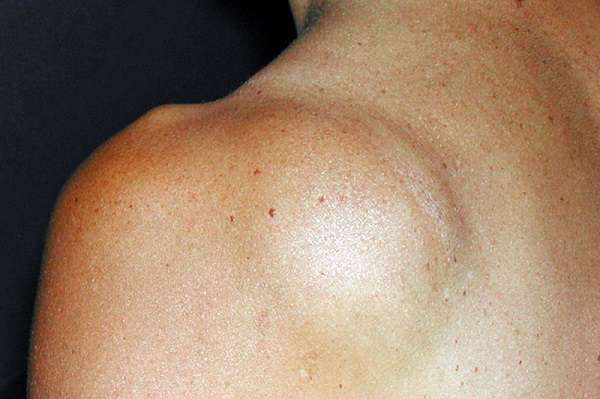
Симптомы и признаки атером
На начальной стадии развития атеромы не вызывают дискомфортных ощущений. Новообразования этого типа чаще локализуются в следующих зонах:
- поясница,
- область между лопатками,
- вдоль позвоночника.
При внешнем осмотре проблемного места отмечаются следующие особенности кист:
- округлая форма,
- четкие границы,
- при надавливании содержимое сдвигается в сторону.
Большинство атером значительно выступают над поверхностью кожи. Исключение составляют опухоли, расположенные в области позвоночника. В этой зоне дерма сильно натянута, а подкожный слой имеет небольшие размеры. Поэтому атеромы около позвоночника отличаются немного приплюснутой формой.
Диаметр кистозных новообразований на спине варьируется в пределах от 5 мм до 6 см. Поверхность опухолей имеет желтоватый оттенок. При надавливании пациент не ощущает болезненности в проблемной зоне.
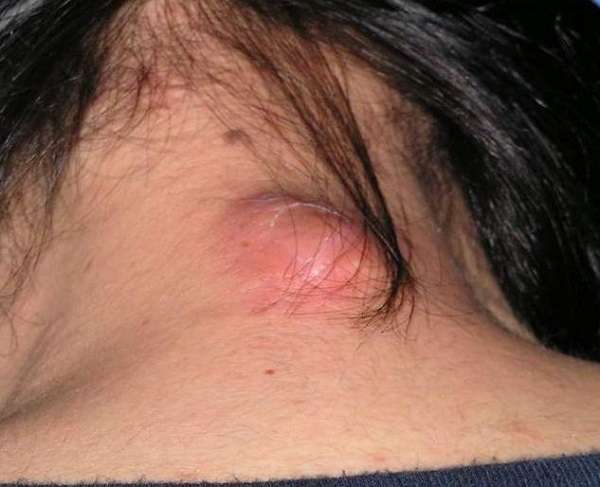
Более выраженные симптомы имеет нагноившаяся атерома. Новообразование воспаляется вследствие инфицирования патогенными микроорганизмами. Гнойные атеромы на спине характеризуются следующими признаками:
- появление отека вокруг опухоли,
- быстрый рост кисты,
- покраснение поверхности атеромы,
- болевые ощущения при контакте,
- повышенная температура тела,
- снижение аппетита.
Воспалившаяся атерома негативно сказывается на состоянии всего организма. Пациенты отмечают резкое ухудшение общего самочувствия.
Гнойные атеромы со временем самовскрываются. Содержимое новообразований выходит наружу, а на месте опухоли остается язва.
Дифференциальная диагностика
Атеромы имеют характерные для этого типа новообразований внешний вид. Поэтому опухоли сравнительно легко поддаются диагностированию. Важная особенность атером заключается в наличии в центральной части кисты черной точки или зоны выхода наружу сального протока.
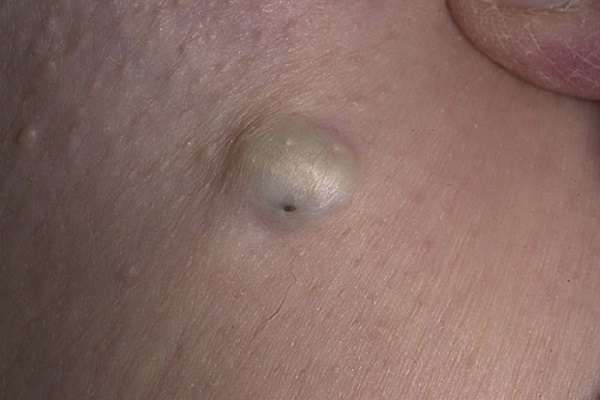
В случае если внешний осмотр дал неоднозначные результаты, назначаются гистологическое и морфологическое исследования проблемной зоны, а также УЗИ. Эти методы позволяют дифференцировать атерому с фибромой, липомой и гигромой, которые развиваются со сходной симптоматикой. Кроме того, дополнительные исследования проводятся с целью исключения злокачественных опухолей.
Методы удаления
Вне зависимости от типа кистозной полости лечение новообразований данного типа проводится посредством удаления. Опухоли не поддаются коррекции с помощью консервативной терапии.
Для удаления небольших (до 5 мм) кист используются лазерный или радиоволновой методы. Эти процедуры не проводятся при наличии следующих обстоятельств:
- киста воспалилась, нагноилась,
- наличие злокачественных новообразований вне зависимости от места локализации последних,
- течение беременности,
- наличие кардиостимулятора,
- патологии крови.
Лазерное удаление проводится под местной анестезией. В ходе операции хирург иссекает специальным аппаратом проблемную зону и вынимает кистозную капсулу. По окончании процедуры полость обрабатывается антисептическим составом. После лазерного удаления шрамы на теле не остаются. Кроме того, процедура не требует длительного восстановления пациента.
Важная особенность радиоволнового метода отсутствие разрезов. Удаление кисты проводится с помощью переменного тока высокой частоты, который подается непосредственно через кожу. Этот способ лечения сводит вероятность повторного появления опухоли к минимуму.
После удаления лазерным или радиоволновым методом на теле остаются небольшие корочки, которые отпадают в течение нескольких дней. Проблемная зона закрывается марлевой повязкой, которую меняют 2-3 раза в сутки. Рану необходимо регулярно обрабатывать антисептическим раствором.
Открытая операция назначается, когда размеры новообразования превысили 5 мм либо атерома нагноилась. Удаление опухоли проходит в несколько этапов:
- Иссечение тканей в проблемной зоне. Врач вылущивает капсулу с помощью кюретажной ложки либо вынимает кисту. При необходимости хирург сдавливает сбоку края опухоли, тем самым предотвращая смещение кожи.
- Полость обрабатывается антисептическим составом. Последний используется в обязательном порядке, если опухоль нагноилась.
- Иссеченные ткани ушиваются с помощью атравматических нитей, которые удаляют через неделю.
После хирургической операции на нагноившейся атероме назначается курс антибактериальной терапии.
Вне зависимости от выбранного метода удаления процедура занимает около 20-30 минут и не требует госпитализации пациента. Важно, чтобы хирург вынул все ткани, составляющие капсулу опухоли. В противном случае происходит рецидив новообразования.
Чтобы предупредить развитие атером в области спины, необходимо снижать уровень жирности кожи посредством соответствующих косметических средств. Также рекомендуется отказаться от потребления жирных и соленых продуктов, крепкого чая, шоколада.
Рецепты народной медицины
Лечение кистозных новообразований методами народной медицины необходимо согласовать с врачом. Средства, описанные ниже, не рекомендуется применять, когда опухоль нагнаивается или быстро растет. Данный способ применяется при развитии обычной атеромы.
Чтобы опухоль исчезла, используются:
- Компресс из мази Вишневского. Средство можно применять при нагноившихся атеромах. Мазь Вишневского вытягивает содержимое опухолей. Компрессы следует менять дважды сутки и делать, пока новообразование не лопнет.
- Корень лопуха. Растение предварительно измельчается, после чего смешивается с водкой (спиртом) в равных пропорциях. Средство настаивается в течение двух недель. Полученную настойку следует разбавить в воде и принимать по чайной ложке трижды в день.
- Листья мать-и-мачехи. Растение тщательно вымывается и высушивается. Из листьев выжимается сок, который нужно приложить к проблемной зоне и оставить на ночь. Процедура повторяется, пока новообразование не исчезнет.
- Лук. Головку растения нужно запечь в духовке, после чего натереть. Полученную кашицу следует смешать с аналогичным количеством хозяйственного мыла. Средство в виде компресса прикладывается к зоне поражения 3 раза в сутки.
- Чеснок. Зубчик мелко натирается и смешивается с растительным маслом. Кашица наносится на опухоль несколько раз в день.
Средства народной медицины не способны предупредить повторное развитие новообразования на спине. Чтобы исключить рецидив кисты на спине, необходимо хирургическое вмешательство.
Возможные осложнения
Атеромы на спине дают осложнения только в случаях, когда произошло инфицирование и нагноение мягких тканей. В отсутствие лечения воспаленные опухоли самовскрываются. Из-за этого гнойное содержимое поражает новые участки, провоцируя абсцесс.
Абсцесс копчика – это скопление гнойной массы в области нижнего отдела позвоночника. Из-за множественных нервных окончаний воспалительный процесс в этой области приносит сильную боль. Обычно от нарыва страдают мужчины в возрасте 20 – 35 лет. В группу риска входят люди со сниженным иммунитетом.

Причины возникновения у мужчин и код заболевания по МКБ 10
Нагноение на копчике у мужчин встречается намного чаще, чем у женщин.
Абсцесс возникает по причине нагноения кисты или копчикового хода. Киста обычно формируется при внутриутробном развитии. На начальном этапе беременности у эмбриона появляется небольшой хвостик. Позже он исчезает, перерождается в эпителиальный канал, который может быть открытым, закрытым, иметь одно или несколько отверстий. Поверхность трубки имеет сальные железы, производящие выделения. При закрытом типе канала содержимое скапливается в просвете, имеет тенденцию к нагноению. Иногда в трубке копчика прорастают волосы, которые выходят наружу через отверстие на коже.
Обильное выделение из сальных желез, рост волос на теле наблюдается в период полового созревания. Интенсивней это происходит у мужчин, что объясняет разницу с женщинами в частоте появления абсцессов.
В редких случаях причина воспаления в области копчика — травмы тканей с проникновением возбудителя.
В международной классификации заболеваний такой гнойник состоит как пилонидальная киста с абсцессом.
Нагноившаяся копчиковая киста по МКБ-10 имеет код L05.0, относится к инфекциям кожи, подкожной клетчатки.



Симптомы гнойничковых поражений около копчика
Абсцесс канала копчика — не менее распространенное заболевание, чем парапроктит. В обоих вариантах нарыв не связан с патологическим нагноением прямой кишки.
Патология при условии врожденной кисты начинает развиваться у взрослых.
Киста в области копчика никак не проявляется. Иногда человека может беспокоить незначительный зуд, легкий дискомфорт. Симптомы возникают при начале воспалительного процесса, образовании гнойной массы.
Основные признаки абсцесса копчика:
- Ощущение инородного предмета внизу спины. Шишка мешает нормально ходить, сковывает движения.
- Покраснение кожи в области между ягодицами. Кожа становится отечной.
- Меняется размер воспаленной кисты. Прощупывается крупное, твердое уплотнение на копчике.
- Болезненность в крестце во время сидения или движения.
- Повешение местной или общей температуры, головная боль, слабость. Кожа над очагом абсцесса горячая, болезненная, красная.
- Без лечения на копчике формируется фурункул с одной или несколькими головками некротических стержней для выведения гноя наружу. Выделяется кровь, экссудат, лимфатическая жидкость. Присутствует неприятный запах, из-за которого появляется физический и психологический дискомфорт.
После появления свища состояние человека улучшается. При вскрытии абсцесса гной высвобождается, но киста остается. Воспалительный процесс затихает до следующего обострения, которое может появиться через несколько месяцев или лет.
До следующего обострения абсцесса человек будет страдать от тупой, ноющей боли, выделений экссудата из копчика.
Особенности лечения нарывов
Приступать к терапии можно только после диагностического исследования. В него входит осмотр копчика, аппаратные процедуры, лабораторные анализы.
Самолечение или попытки вскрыть абсцесс в домашних условиях могут спровоцировать разрыв гнойника, распространение его содержимого по организму.
Лечение гнойника проходит комплексно, направлено на устранение нарыва, очищение полости раны, борьбу с возбудителем инфекции. Своевременная терапия абсцесса у копчика позволяет избежать осложнений, последствий.
Лечение абсцесса у копчика консервативными методами заключается в медикаментозной терапии, дополненной вспомогательными процедурами.
Основную роль в терапии играет прием антибиотиков. Препараты помогают устранить источник продуцирования гнойной массы – бактерии.
Для воздействия на большинство микроорганизмов назначают при абсцессе медикаменты широкого спектра:
- Азитромицин.
- Амоксицилин.
- Эритромецин.
- Цефаклор.
Антибиотикотерапия актуальна в пероральном и местном применении.
Противовоспалительные средства для наружного или внутреннего применения помогают избавиться от отека, болезненности копчика, устранить гипертермический синдром. Популярны Ибупрофен, Парацетамол, Индометацин, Диклофенак.
После вскрытия абсцесса требуется использование антисептиков, которые предотвратят распространение бактериального возбудителя или присоединения вторичной инфекции — спирт, перекись водорода, раствор перманганата калия, Фурацилин, Хлоргексидин. Можно использовать ранозаживляющие мази или кремы.
Иногда больному назначают сеансы ультрафиолетового облучения, которые помогают ускорить заживление кожи.



Хирургическое вмешательство – основной способ избавиться от абсцесса в копчике с гарантией отсутствия рецидива.
Операцию проводят исключительно в отсутствие острого воспалительного процесса. Хирург делает продольный разрез на инфильтратной области ближе к середине (к основному эпителиальному ходу). Другие типы разрезов (иногда используются при сильной воспалительной инфильтрации тканей) усложняют последующие оперативные действия из-за возникновения дополнительных ходов, полостей, рубцов.
Хирургическая операция предполагает удаление всего канала копчика. Производится овальное устранение лоскута до надкостницы со всеми отверстиями кожи в проблемной зоне.
Если пациент обратился в период острого развития абсцесса (инфильтративную стадию), операцию проводят в 2 этапа. Первый подразумевает вскрытие образования, откачку гноя, санацию, обработку противомикробными препаратами. Внедряется дренаж для оттока излишков гнойных масс, лимфатической жидкости, продукта сальных желез. Второй этап хирургии проводится через 5 – 7 дней после первого, включает иссечение копчикового хода.
Несмотря на простоту операции, риск осложнений составляет 40%. Высокий показатель связан с несоответствием применяемой техники для данного вида заболевания копчика, особенностями конкретного абсцесса.
Домашняя терапия возможна только после диагностического исследования, лечения по рекомендации врача. Народные рецепты используют при абсцессе для обработки раневой поверхности с целью уменьшения отека, восстановления поврежденного участка кожи.
Антисептическую обработку раны можно проводить отваром ромашки, тысячелистника, календулы, дубовой коры. Для ускорения заживления прикладывают компресс из сока листьев сирени. Чтобы снять воспаление, применяют сок листа конского щавеля в форме компресса. Терапевтическими свойствами обладает алоэ, листья которого прикладывают к участку с абсцессом, закрепляют пластырем.
К домашнему лечению относится перевязка послеоперационной раны на копчике с использованием антисептиков, ранозаживляющих мазей по назначению доктора.
Прогноз заболевания и опасность
При вскрытии абсцесса или нерадикальном удалении могут возникнуть осложнения, болезнь переходит в хроническую форму.
Если удаление сделать вовремя, полностью очистить рану, риск рецидива исключается после заживления поверхности.
Основная опасность, которую несет нарыв на копчике — риск его самопроизвольного вскрытия внутрь. Чтобы абсцесс мог лопнуть, достаточно прижать его одеждой или неправильно повернуться. Образуется флегмона, патогенные микроорганизмы распространяются на здоровые ткани, страдает кишечник.Есть вероятность возникновения сепсиса — распространения бактерий по кровотоку ко всем жизненно важным органам.
Абсцесс у копчика – опасное заболевание, требующее обращения к доктору и радикальных лечебных мероприятий. Не стоит откладывать посещение врача при обнаружении симптомов патологии. Чем раньше начать терапию, тем меньше вероятность развития осложнений.
Читайте также:

