Гистологическая классификация рака гортани
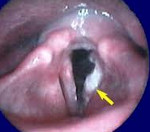
Рак гортани — злокачественная опухоль гортани преимущественно плоскоклеточного характера. В зависимости от расположения и распространенности рак гортани может проявляться нарушением голоса, дыхательными расстройствами (одышка, хронический и острый стеноз гортани), дисфагией, болевым синдромом, кашлем, симптомами раковой кахексии. Основными методами, позволяющими диагностировать рак гортани, являются ларингоскопия, рентгенография и КТ гортани, эндоскопическая биопсия слизистой гортани и биопсия регионарных лимфоузлов. Лечение рака гортани заключается в проведении радикальной операции (резекции гортани или ларингоэктомии), лучевой терапии и восстановлении голосовой функции, иногда применяется химиотерапия.


- Причины возникновения рака гортани
- Классификация рака гортани
- Симптомы рака гортани
- Диагностика рака гортани
- Лечение рака гортани
- Прогноз при раке гортани
- Цены на лечение
Общие сведения
Рак гортани является довольно распространенным онкологическим заболеванием. В общей структуре злокачественных опухолей на его долю приходится 2,6% случаев. Среди злокачественных новообразований головы и шеи по частоте встречаемости рак гортани занимает первое место. Пациенты с раком гортани составляют около 70% от всех больных с раковыми заболеваниями верхних дыхательных путей. Рак гортани поражает преимущественно лиц мужского пола, на 1 заболевшую женщину приходится 9-10 мужчин. Наиболее часто рак гортани встречается у мужчин в возрасте 65-75 лет, у женщин — в 70-80 лет.

Причины возникновения рака гортани
Рак гортани, как и другие злокачественные опухоли, возникает в результате злокачественного перерождения изначально нормальных клеток. Среди факторов, способных спровоцировать этот процесс, выделяют:
- табакокурение, злоупотребление алкоголем
- хронические воспалительные заболевания (хронический ларингит, ларинготрахеит, фарингит, сифилис)
- профессиональные вредности (работа на производстве асбеста, никеля, серной кислоты).
Наиболее опасным считается сочетанное воздействие на ткани гортани алкоголя и табачного дыма, которое также способно вызвать рост доброкачественных опухолей полости рта, возникновение рака языка, губы, щеки и т. п.
Рак гортани может развиться в результате злокачественной трансформации некоторых доброкачественных опухолей гортани (например, длительно существующих папиллом) и лейкоплакии гортани. В отдельных случаях рак гортани является следствием распространения опухолевого процесса при раке глотки.
Классификация рака гортани
В отоларингологии рак гортани классифицируют в зависимости от его гистологического типа, локализации, характера роста, стадии распространенности опухоли, а также по международной системе TNM. Если говорить о гистологической форме, то в 95% рак гортани является плоскоклеточным раком, 2% составляет железистый рак, еще 2% - базалиома, 1% приходится на другие, редко встречающиеся, типы рака. Рак гортани может иметь экзофитный, эндофитный (инфильтративный) и смешанный характер роста.
По топографическому признаку выделяют рак гортани верхнего (70%), среднего (28%) и нижнего (2%) отдела. Рак гортани, расположенный в ее верхнем отделе, может локализоваться на надгортаннике, желудочках гортани, черпалонадгортанных складках. Обычно он возникает с одной стороны, но быстро распространяется на другую сторону. При расположении опухоли в желудочках гортани она быстро перекрывает просвет гортани, являясь причиной расстройств дыхания и фонации. Наиболее распространен рак гортани, затрагивающий ее средний отдел. Как правило, опухоль находится только на одной голосовой связке. Еще в начальной стадии она приводит к нарушениям голосообразования, что способствует более ранней диагностике рака гортани этой локализации. Рак гортани, поражающий ее нижние отделы (подскладочное пространство), в большинстве случаев отличается интенсивным инфильтративным ростом и за короткое время захватывает противоположную сторону.
По распространенности опухолевого процесса в клинической практике рак гортани подразделяют на 4 стадии. I стадии соответствует ограниченный рак гортани, локализующийся в пределах слизистой или подслизистого слоя одной анатомической области гортани. II стадия характеризуется опухолевым процессом, который полностью поражает один отдел гортани, но не выходит за его пределы и не метастазирует. Рак гортани IIIа стадии сопровождается распространением процесса на подлежащие ткани, что приводит к ограничению подвижности гортани. В IIIб стадии в злокачественный процесс вовлекаются соседние отделы гортани и/или регионарные лимфатические узлы. Рак гортани IV стадии поражает большую часть гортани, переходит на соседние органы и/или дает регионарные и отдаленные метастазы.
Симптомы рака гортани
Клиника ракового поражения гортани зависит от локализации процесса и его распространенности. В соответствии с этим рак гортани может иметь различную симптоматику, очередность появления и степень проявленности основных симптомов.
Нарушения голоса возникают в начальном периоде рака гортани, если он локализуется в области голосовых складок. Если рак гортани расположен в других отделах, расстройство голосовой функции наблюдается в более позднем периоде и связано с распространением злокачественного процесса. Нарушения голоса при раке гортани обычно проявляются его охриплостью или осиплостью. Их отличительной чертой является постоянный характер без периодов улучшения голоса, которые наблюдаются при нейропатическом и функциональном парезе гортани. У пациентов с раком гортани отмечается постепенное прогрессирование охриплости, голос становится все более тусклым и может исчезнуть совсем.
Нарушение глотания (дисфагия) выходит на первый план при раке гортани, занимающем ее верхнюю часть. Оно сопровождаются ощущением инородного тела гортани и усиливающимся болевым синдромом.
Дыхательные нарушения наиболее рано развиваются при раке гортани в нижнем отделе. Если рак гортани ограничивается голосовой связкой, то нарушения со стороны дыхания могут возникнуть лишь через несколько месяцев или даже через год после начала опухолевого роста. При раке верхнего отдела гортани дыхательные нарушения также появляются в более поздней распространенной стадии. Они характеризуются постепенно нарастающей одышкой, возникающей сначала при физической нагрузке, а затем и в покое. Постепенное сужение просвета гортани по мере роста позволяет организму адаптироваться к возникающей гипоксии. Таким образом, при раке гортани развивается клиническая картина хронического стеноза гортани. На ее фоне при воздействии неблагоприятных факторов (ОРВИ, аллергия, вторичное инфицирование) может возникнуть острый стеноз гортани.
Болевой синдром наблюдается при раке гортани в верхнем отделе и при распространенных опухолевых процессах. Он может быть связан с распадом и изъязвлением раковой опухоли. Нередко при рак гортани сопровождается иррадиацией боли в ухо и ее усилением при глотании. Выраженный болевой синдром заставляет пациентов с раком гортани отказываться от еды.
Кашель при раке гортани имеет рефлекторное происхождение. В некоторых случаях он сопровождается приступами, типичными для ложного крупа. Кашель происходит с выделением небольшого количества слизистой мокроты. При распаде рака гортани или изъязвлении в мокроте наблюдаются прожилки крови. При распространенном характере рака гортани страдает запирательная функция гортани и происходит попадание пищи в гортань и трахею, что вызывает приступ неукротимого мучительного кашля.
Общие симптомы рака гортани обусловлены раковой интоксикацией и возникают при значительной распространенности опухолевого процесса. К ним относятся бледность, повышенная утомляемость, общая слабость, головные боли, нарушения сна, анемия, значительное похудание.
Метастазирование. Рак гортани из верхнего отдела метастазирует в верхние яремные лимфоузлы, рак гортани нижнего отдела — в перитрахеальные и нижние яремные лимфоузлы. Наиболее часто регионарными метастазами сопровождается рак гортани верхнего отдела (35-45%), при раке нижнего отдела гортани регионарные метастазы отмечаются в 15-20% случаев. По причине слабо развитой сети лимфатических сосудов среднего отдела гортани расположенный в ней рак гортани поздно и редко дает метастазы в регионарные лимфоузлы. Отдаленное метастазирование при раке гортани наблюдается достаточно редко. В 4% случаев рак гортани метастазирует в легкие с развитием рака легкого, 1,2% приходится на метастазы в печень, пищевод и кости. Метастазы рака гортани в головной мозг, желудок и кишечник наблюдаются крайне редко.
Диагностика рака гортани
Ранняя диагностика имеет определяющее значение в прогнозе и успешности лечения рака гортани. В связи с этим необходимым является осмотр отоларингологом каждого мужчины с охриплостью голоса или кашлем неясного генеза, если они сохраняются более 2-3 недель. Настораживающими в отношении рака гортани симптомами также являются чувство инородного тела в горле, не сопровождающиеся отоскопическими изменениями боли в ухе, увеличение лимфатических узлов шеи.

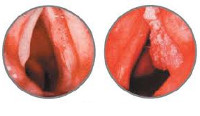
Предварительно диагностировать рак гортани позволяет тщательная ларингоскопия. Выявленные эндоскопические изменения при раке гортани могут иметь самый разнообразный характер. В случае эпителиомы голосовой связки выявляется ограниченное образование, поражающее лишь одну связку и имеющее вид бугорка. В других случаях рак гортани может определяться как распространенное образование с бугристой поверхностью, имеющее красноватую окраску.
Инфильтративный рак гортани характеризуется утолщением голосовой связки и ее кровоточивостью при зондировании. В отдельных случаях рак гортани имеет полипообразный вид. Установить точный диагноз помогает произведенная в ходе ларингоскопии биопсия образования. Если гистологическое исследование не выявляет раковых клеток, а клиническая картина свидетельствует в пользу рака гортани, то возможно проведение интраоперационной диагностики.
Дополнительными методами в диагностике рака гортани являются исследования голосовой функции, позволяющие оценить подвижность голосовых связок, форму голосовой щели и пр. К ним относятся стробоскопия, электроглоттография, фонетография. Распространенность рака гортани оценивают при помощи рентгенографии и МСКТ гортани. Наличие метастазов в ткани шеи выявляют при помощи УЗИ. Для определения регионарного метастазирования производят биопсию лимфатического узла.

Лечение рака гортани
Лечебные мероприятия при раке гортани направлены на полное удаление опухоли и восстановление голосообразующей и дыхательной функции гортани. Выбор лечебной тактики в отношении рака гортани зависит от месторасположения раковой опухоли, ее границ и распространенности, наличия прорастания в соседние структуры и метастазирования, радиочувствительности опухолевых клеток.
Лучевая терапия. Рак гортани в среднем отделе отличается высокой радиочувствительностью. Поэтому рак гортани этой локализации лечат, начиная с лучевой терапии. Если в результате курса лучевого воздействия опухоль уменьшается в 2 раза, то курс предоперационного облучения можно повторить. Однако в таком случае существует опасность возникновения осложнений после операции. Лучевое воздействие, как начальный этап лечения, применяют также при раке гортани I-II стадии, расположенном в ее верхнем и нижнем отделе. Лучевую терапию рака гортани проводят в обычных условиях и в сочетании с гипербарической оксигенацией, которая усиливает повреждающее воздействие излучения на раковые клетки и уменьшает повреждение здоровых тканей.
Химиотерапия. С химиотерапии начинается лечение рака гортани III-IV стадии, расположенного в верхнем отделе. При раке гортани, локализующемся в среднем и нижнем отделах, химиотерапия малоэффективна.
Хирургическое лечение рака гортани проводят не позднее, чем через 2 недели после лучевой терапии поскольку спустя 14 дней после окончания лучевого воздействия начинается восстановление клеток опухоли. Органосохраняющие резекции гортани, гемиларингэктомия эффективны при I-II стадии рака гортани. С целью предупреждения послеоперационного стеноза гортани в ходе операции в нее вводится расширяющий эндопротез, удаление которого производят спустя 3-4 недели после операции.
Рак гортани III-IV стадии является показанием к ларингэктомии. При раке нижнего отдела гортани III-IV стадии лучевая терапия может осложниться острым стенозом. Поэтому лечение начинают сразу с ларингэктомии, удаляя во время операции 5-6 верхних колец трахеи, а лучевую терапию назначают после операции. Если рак гортани сопровождается регионарным метастазированием, то операцию дополняют иссечением шейной клетчатки и лимфатических узлов. При необходимости производят резекцию вовлеченных в опухолевый процесс анатомических образований шеи (грудино-ключично-сосцевидной мышцы, внутренней яремной вены).
Восстановление голосовой функции после проведенной ларингэктомии является важной задачей, помогающей пациенту с раком гортани сохранить свое профессиональное и социальное положение. Эта задача достигается путем установки голосового протеза и последующих занятий с врачом-фониатором.
Прогноз при раке гортани
Без лечения рак гортани протекает в течение 1-3 лет, в некоторых случаях и более длительно. Больные с роком гортани погибают от асфиксии, раковой кахексии, аррозивного кровотечения при распространении опухоли на крупные сосуды шеи, бронхолегочных осложнений (пневмонии инфекционного характера, аспирационной пневмонии, плеврита), отдаленных метастазов. Пятилетняя выживаемость после проведенного лечения у пациентов с раком гортани I стадии составляет 92%, с раком II стадии — 80%, III стадии — 67%.
Медицинский эксперт статьи

Современные классификации рака гортани строятся на основании локализации, стадии развития и гистологического строения опухоли. Из различных форм рака гортани плоскоклеточный обнаруживается в 95%, железистый - в 2%, базально-клеточный - в 2%, другие формы - в 1% случаев. Форма роста опухоли подразделяется на экзофитную (в полость гортани), эндофитную (в толщу тканей гортани) и смешанную. С практической точки зрения, по топографическому принципу рак гортани может быть классифицирован следующим образом:
- рак верхнего отдела гортани (вестибулярный рак, cancer supragloticum), локализующийся на задней поверхности надгортанника, в преднадгортанном пространстве, в черпалонадгортанных складках и других отделах преддверия гортани;
- рак среднего отдела гортани (cancer gloticum), поражающий голосовые складки и область передней комиссуры;
- рак нижнего отдела гортани (cancer subgloticum), охватывающий ткани подскладочного пространства до нижнего края перстневидного хряща.
Вестибулярный рак, возникнув с одной стороны, очень быстро охватывает и противоположную сторону и прорастает в преднагортанное пространство. Рак, возникающий в желудочках гортани, быстро пролабирует в просвет гортани, вызывая нарушение голосообразования и дыхания. Раки среднего отдела гортани являются наиболее частыми и локализуются на начальной стадии исключительно на одной голосовой складе - cancer in situ. Вызываемые этой формой рака голосовые нарушения способствуют его ранней диагностике, следовательно, и прогноз при этой форме наиболее благоприятный. Этому способствует и тот факт, что рак голосовой складки долго остается монолатеральным и очень поздно переходит на другие области гортани. Рак подскладочного пространства обычно относится к опухолям инфильтративного роста и очень быстро распространяется на противоположную сторону, поражая переднюю комиссуру и обе голосовые складки.
Нижняя граница рака подскладочного пространства чаще всего ограничена нижним краем щитовидного хряща, однако в своем развитии эта форма рака может спускаться до нижней границы перстневидного хряща, а в запущенных случаях переходить на кольца трахеи.
Распространению рака гортани препятствуют стоящие на его пути преграды в виде связок и мышц гортани, а способствуют этому распространению лимфатические сосуды, которые, однако, тоже имеют свой барьер в виде голосовых складок, где они сильно редуцированы. Верхние надскладочные лимфатические сосуды связаны с анатомическими образованиями преддверия гортани (надгортанник, черпалонадгортанные складки, желудочки гортани). Собирая лимфу из этих образований, лимфатические сосуды, пронизывая боковую часть щитоподъязычной мембраны, впадают в верхние яремные лимфатические узлы, куда и заносят метастазы из соответствующих областей.
Нижняя лимфатическая сеть обеспечивает сбор лимфы из анатомических образований подскладочного пространства; она образует два пути оттока: один из них (передний), пронизывая перстнещитовидную мембрану, впадает в пре- и перитрахеальные, а также нижние яремные лимфатические узлы; другой путь (задний), пронизывая перстнетрахеальную мембрану, впадает в лимфатические узлы возвратных нервов и отсюда - в нижние яремные узлы.
Срединная область лимфатической сосудистой сети представлена небольшим количеством очень тонких сосудов, располагающихся вдоль голосовых складок и слабо анастомозирующих с верхней и нижней лимфатической сосудистыми сетями, что объясняет редкое и позднее метастазирование из этой области в указанные выше лимфатические узлы.
Метастазы в отдаленные органы при раке гортани - явление не столь частое: 4% - в легкие, 1,2% - в пищевод, печень, кости; еще реже - в желудок, кишечник и головной мозг.
В практической деятельности широко используют международную классификацию рака гортани по системе TNM (6-е издание, 2002 г.)
Первичная опухоль (Т):
- Т - первичная опухоль;
- Тx - недостаточно данных для оценки первичной опухоли;
- Т0 первичная опухоль не определяется;
- Tis преинвазивная карцинома (carcinoma in situ).
- T1 - опухоль ограничена одной анатомической областью вестибулярного отдела, подвижность голосовых складок сохранена.
- Т2 - опухоль поражает слизистую оболочку или несколько анатомических частей вестибулярного отдела или одну часть вестибулярного отдела и одну или несколько частей голосовых складок, подвижность голосовых складок сохранена:
- ТЗ - опухоль ограничена гортанью с фиксацией голосовых складок и(или) распространением на позади перстневидную область или преднадгортанные ткани:
- Т4а - опухоль распространяется на щитовидный хрящ и(или) другие прилежащие к гортани ткани: трахею, щитовидную железу, пищевод, мягкие ткани шеи, включая глубокие мышцы (подбородочно-язычную, подъязычно-язычную, нёбно-язычную и шиловидно-язычную), подподъязычные мышцы;
- Т4b - опухоль распространяется на превертебральное пространство, медиастинальные структуры или охватывает сонную артерию.
Область голосовых складок:
- Т1 - опухоль ограничена голосовыми складками без нарушения подвижности (могут быть вовлечены передняя или задняя комиссуры);
- T1a - опухоль ограничена одной складкой;
- T1b - опухоль захватывает обе связки;
- Т2 - опухоль распространяется на вестибулярный и(или) подголосовой отдел, и(или) нарушена подвижность голосовых складок:
- Т3 - опухоль ограничена гортанью с фиксацией голосовых складок и(или) поражением околоскладочного пространства и(или) поражением щитовидного хряща (внутренней пластины);
- Т4а - опухоль распространяется на щитовидный хряща и(или) прилежащие к гортани ткани: трахею, щитовидную железу, пищевод, мягкие ткани шеи, мышцы языка, глотку.
- T4b - опухоль распространяется на превертебральное пространство, медиастинальные структуры или охватывает сонную артерию.
Под голосовая область:
- Т1 - опухоль ограничена подголосовым отделом;
- Т2 - опухоль распространяется на одну или обе голосовые складки со свободной или ограниченной их подвижностью;
- ТЗ - опухоль ограничена гортанью с фиксацией голосовой складки;
- Т4а - опухоль распространяется на перстневидный или щитовидный хрящ и(или) на прилежащие к гортани ткани: трахею, щитовидную железу, пищевод, мягкие ткани шеи;
- Т4b - опухоль распространяется на превертебральное пространство, медиастинальные структуры или охватывает сонную артерию.
Поражение регионарных лимфатических узлов (N):
- Nx - недостаточно данных для оценки поражения регионарных лимфатических узлов;
- N0 - нет признаков поражения регионарных лимфатических узлов:
- N1 - метастазы в одном лимфатическом узле на стороне поражения до 3 см в наибольшем измерении;
- N2 - метастазы в одном или нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении или метастазы я лимфатических узлах шеи с обеих сторон или с противоположной стороны до 6 см в наибольшем измерении;
- N2a - метастазы в одном лимфатическом узле на стороне поражения до 6 см в наибольшем измерении;
- N2b - метастазы в нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении;
- N2c - метастазы в нескольких узлах шеи с обеих порой или с противоположной стороны до 6см в наиюольшем измерении;
- N3 - метастазы в лимфатических узлах более 6 см в наибольшем измерении.
Отдалённые метастазы (М):
- Мx - недостаточно данных для определения отдалённых метастазов;
- М0 - нет признаков отдалённых метастазов;
- М1 - есть отдалённые метастазы.
Гистопатологическая дифференцировка (G):
- GХ - степень дифференцировки не может быть установлена;
- G1 - высокая степень дифференцировки;
- G2 - средняя степень дифференцировки;
- GЗ - низкая степень дифференцировки;
- G4 - недифференцированные опухоли.
Патологическая классификация (рТNМ). Категории рТ, рN, рМ соответствуют категориям Т, N и М международной классификации. В материале, полученном при частичной шейной лимфодиссекции, должно быть не менее 6 лимфатических узлов. В материале, полученном при радикальной лимфодиссекции, - не менее 10 лимфатических узлов для морфологического исследования.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2018
Профессиональные ассоциации:
- Ассоциация онкологов России
- Российское общество специалистов по опухолям головы и шеи
- Российское общество клинической онкологии
Оглавление
1. Краткая информация
Рак гортани – злокачественная опухоль из элементов неороговевающего эпителия гортани.
- Длительное курение
- Употребление алкоголя
- Работа при повышенной запылённости (текстильное производство)
- Вдыхание канцерогенов (нефть и продукты перегонки, бензол, фенольные смолы, асбест)
- ВПЧ-ассоциированный папилломатоз
- рецидивирующий папилломатоз
- пахидермия
- дискератоз
- хронические воспалительные процессы (ларингиты).
Стандартизованная заболеваемость в РФ (2015г.):
- 6,69 мужчины
- 0,33 женщины
Смертность на 100 тыс. населения в РФ (2015г.):
- 4,01 мужчины
- 0,18 женщины
С32.0– Злокачественное новообразование собственно голосового аппарата
C32.1 – Злокачественное новообразование над собственно голосовым аппаратом
С32.2 – Злокачественное новообразование под собственно голосовым аппаратом
С32.3 – Злокачественное новообразование хрящей гортани
С32.8 – Злокачественное новообразование, выходящее за пределы одной и более вышеуказанных локализаций
С32.9 – Злокачественное образование гортани неуточненное
Международная гистологическая классификация опухолей гортани. (классификация ВОЗ, 4-е издание, 2010 г)
Злокачественные эпителиальные опухоли
- 8070/3 Плоскоклеточный рак, БДУ
- 8051/3 Бородавчатый рак, БДУ
- 8083/3 Базалоидный плоскоклеточный рак
- 8052/3 Папиллярный плоскоклеточный рак
- 8074/3 Плоскоклеточный рак, веретеноклеточный
- 8075/3 Плоскоклеточный рак, аденоидный
- 8560/3 Железисто-плоскоклеточный рак
- 8082/3 Лимфоэпителиальный рак
Доброкачественные эпителиальные образования
- 8050/0 Папиллома, БДУ
- 8060/0 Плоскоклеточный папилломатоз
Степень распространенности представлена в классификации TNM 2009 г.
Плоскоклеточный рак составляет 98%.
2. Диагностика
- Стойкая осиплость, редко кашель.
- Затруднение дыхания при перекрытии просвета.
- Постоянный кашель, не купируемая антибактериальным и противовоспалительным лечением боль в горле.
- Увеличение шейных лимфоузлов
- Изменение контуров шеи
- Увеличение регионарных лимфоузлов
- Изменение подвижности, ширины остова гортани
- Развернутый клинический анализ крови
- Биохимический анализ крови
- Исследование свёртывающей системы крови
- Анализ мочи
- Титр антител к HPV 16 и 18 подтипов (ПЦР)
Фиброскопическое эндоскопическое исследование верхних дыхательных и пищеварительных путей:
- с биопсией;
- с мазками-отпечатками с эрозий и изъязвлений;
- пункция уплотнений без изъязвлений.
УЗИ лимфоузлов (ЛУ) шеи с пункцией непальпируемых ЛУ.
УЗИ органов брюшной полости и забрюшинного пространства.
Рентгенография грудной клетки.
ПЭТ-КТ при подозрении на диссеминированный процесс.
ЭКГ.
КТ костей лицевого скелета и шеи с внутривенным контрастированием при подозрении распространения опухоли на нижнюю/верхнюю челюсти, основание черепа.
Остеосцинтиграфия при подозрении на метастатическое поражение костей.
Тонкоигольная аспирационная биопсия (ТАБ) под контролем УЗИ при подозрении на метастазы в ЛУ шеи.
Дополнительно при хирургическом лечении:
- ЭХО-КГ,
- холтеровское мониторирование,
- ФВД,
- УЗДГ сосудов шеи и нижних конечностей,
- Консультации кардиолога, эндокринолога, невропатолога.
Обязательное гистологическое исследование удаленной опухоли с указанием:
- Размера опухоли;
- Глубины инвазии;
- Гистологического строения;
- Степени дифференцировки;
- Лимфоваскулярной, периневральной инвазии;
- рТ;
- рN (число исследованных и поражённых ЛУ);
- Поражения опухолью краев резекции.
- Лечение
3. Лечение
Хирургическое вмешательство - основной метод радикального лечения.
Адъювантное/неоадъювантное химиолучевое лечение по показаниям.
Эндоларингеальная резекция или лучевая терапия (ЛТ).
ЛТ или резекция гортани (эндоскопическая или открытая) ±операция на ЛУ шеи.
Конкурентная химиолучевая терапия (ХЛТ) при неблагоприятных гистологических признаках:
- прорастание опухолью капсулы ЛУ;
- наличие периневральной инвазии;
- опухолевые эмболы в сосудах.
Повторное оперативное вмешательство или ЛТ при наличии опухолевых клеток в краях резекции.
Конкурентная ХЛТ с цисплатином или ЛТ или ларингэктомия с резекцией щитовидной железы на стороне поражения +/- одно/двусторонней шейной лимфодиссекцией (N+).
Конкурентная ХЛТ при неблагоприятных гистологических признаках:
- прорастание опухолью капсулы ЛУ,
- положительные края,
- периневральная инвазия,
- сосудистая эмболия.
Хирургическое вмешательство при остаточной опухоли и/или метастатических ЛУ после ХЛТ или консервативного лечения на первом этапе.
При полной регрессии метастатических узлов в результате ХЛТ - динамическое наблюдение
Конкурентная ХЛТ с цисплатином или ларингэктомия с резекцией щитовидной железы на стороне поражения, одно/двусторонней шейной лимфодиссекцией или индукционная ХТ.
При остаточной опухоли и/или метастатических ЛУ после конкурентной ХЛТ рекомендовано хирургическое вмешательство.
При полной регрессии метастатических узлов после конкурентной ХЛТ - динамическое наблюдение.
При стабилизации или прогрессировании на индукционной ПХТ показана ларингэктомия с резекцией щитовидной железы на стороне поражения, одно/двусторонней шейной лимфодиссекцией.
При неблагоприятных гистологических признаках в удалённом блоке опухоли показана конкурентная ХЛТ.
Ларингэктомия с резекцией щитовидной железы на стороне поражения, одно/двусторонней шейной лимфодиссекцией с послеоперационной ХЛТ.
Конкурентная ХЛТ или индукционная полихимиотерапия (ПХТ) с последующей конкурентной ХЛТ.
При остаточной опухоли и/или метастатических ЛУ после ХЛТ рекомендовано хирургическое вмешательство.
При полной регрессии метастатических узлов после ХЛТ показано динамическое наблюдение.
При общем состоянии по шкале Карновского:
0-1 балла - конкурентная ХЛТ или индукционная полихимиотерапия (ПХТ) с последующей ХЛТ;
2 балла - самостоятельная лучевая терапия с последующей химиотерапией;
3 балла - паллиативная лучевая терапия, монохимиотерапия или симптоматическое лечение
При общем состоянии по шкале Карновского:
0-1 балла – поли- или монохимиотерапия с последующей конкурентной ХЛТ;
2 балла - монохимиотерапия или симптоматическое лечение;
3 балла - симптоматическое лечение.
Хирургическое вмешательство или конкурентная химиолучевая терапия или индукционная химиотерапия с последующей конкурентной ХЛТ.
При неблагоприятных гистологических признаках в удалённой опухоли - конкурентная ХЛТ.
При положительных краях резекции – повторное оперативное вмешательстве или ЛТ.
Хирургическое вмешательство с обсуждением повторной ЛТ или повторная ЛТ с последующей ХТ.
При общем состоянии по шкале Карновского:
0-1 балла – поли- или монохимиотерапия;
2 балла - монохимиотерапия или симптоматическое лечение;
3 балла - симптоматическое лечение.
ЛТ или резекция гортани (эндоскопическая или открытая) ±операция на ЛУ шеи.
При неблагоприятных гистологических признаках в удалённой опухоли - конкурентная ХЛТ.
При положительных краях резекции – обсуждение повторного оперативного вмешательства или проведение ЛТ.
Конкурентная ХЛТ или ЛТ (противопоказание к ХЛТ) или ларингэктомия с резекцией щитовидной железы на стороне поражения +/-одно/двусторонней шейной лимфодиссекцией (при N+) или индукционная ХТ.
При остаточной опухоли и/или метастатических ЛУ после ХЛТ рекомендовано хирургическое вмешательство.
При полной регрессии метастатических узлов после ХЛТ - динамическое наблюдение.
При неблагоприятных гистологических признаках в удалённой опухоли показана конкурентная ХЛТ, при отсутствии неблагоприятных гистологических признаков - ЛТ.
При полной или частичной регрессии опухоли после 2-3 курсов индукционной ПХТ показана ЛТ или ХЛТ.
При остаточной опухоли и/или метастатических ЛУ после ХЛТ рекомендовано хирургическое вмешательство.
При полной регрессии метастатических узлов после ХЛТ – динамическое наблюдение.
При стабилизации или прогрессировании на фоне индукционной ПХТ показана ларингэктомия с резекцией щитовидной железы на стороне поражения, одно/двусторонней шейной лимфодиссекцией.
При неблагоприятных гистологических признаках в удалённой опухоли показана конкурентная ХЛТ, при отсутствии неблагоприятных признаках рекомендована ЛТ.
Конкурентная ХЛТ или ЛТ (при противопоказаниях к ХЛТ) или надскладочная резекция гортани и одно/двусторонней шейной лимфодиссекцией (при N+) или индукционная ХТ.
При остаточной опухоли и/или метастатических ЛУ после ХЛТ рекомендовано хирургическое вмешательство.
При полной регрессии метастатических узлов после ХЛТ - динамическое наблюдение.
При неблагоприятных гистологических признаках в удалённой опухоли показана конкурентная ХЛТ, при отсутствии признаков - ЛТ.
При полной или частичной регрессии первичной опухоли после 2-3 курсов ПХТ проводят ЛТ или ХЛТ.
При остаточной опухоли и/или метастатических ЛУ после ХЛТ рекомендовано хирургическое вмешательство.
При полной регрессии метастатических узлов после ХЛТ – динамическое наблюдение.
При стабилизации или прогрессировании на фоне ПХТ показана ларингэктомия с резекцией щитовидной железы на стороне поражения, одно/двусторонней шейной лимфодиссекцией.
При неблагоприятных гистологических признаках в удалённой опухоли рекомендована ХЛТ, при отсутствии признаков - ЛТ.
Конкурентная ХЛТ или ЛТ (при противопоказаниях к ХЛТ) или надскладочная резекция гортани и одно/двусторонней шейной лимфодиссекцией (при N+) или индукционная ХТ.
При наличии остаточной опухоли и/или метастатических ЛУ после ХЛТ - хирургическое вмешательство.
При полной регрессии метастатических узлов после ХЛТ - динамическое наблюдение.
При неблагоприятных гистологических признаках в удаленной опухоли –конкурентная ХЛТ, при отсутствии признаков рекомендована ЛТ.
При полной или частичной регрессии первичной опухоли после 2-3 курсов ПХТ рекомендована ЛТ или ХЛТ.
При остаточной опухоли и/или метастатических ЛУ после ХЛТ - хирургическое вмешательство.
При полной регрессии метастатических узлов после ХЛТ – динамическое наблюдение.
При стабилизации или прогрессировании на фоне индукционной ПХТ показана ларингэктомия с резекцией щитовидной железы на стороне поражения, одно/двусторонней шейной лимфодиссекцией.
При неблагоприятных гистологических признаках в удаленной опухоли показана ХЛТ, при отсутствии признаков - ЛТ.
Ларингэктомия с резекцией щитовидной железы на стороне поражения, одно/двусторонней шейной лимфодиссекцией с послеоперационной конкурентной ХЛТ.
Конкурентная ХЛТ или индукционная ПХТ с последующей ХЛТ.
При остаточной опухоли и/или метастатических ЛУ после ХЛТ - хирургическое вмешательство.
В случае полной регрессии метастатических узлов после ХЛТ показано динамическое наблюдение.
Хирургическое вмешательство или конкурентная ХЛТ или индукционная ХТ с последующей ХЛТ.
При неблагоприятных гистологических признаках в удалённой опухоли показана ХЛТ.
При положительных краях резекции – повторная операция или ЛТ.
Хирургическое вмешательство с обсуждением повторной ЛТ или повторная ЛТ с последующей ПХТ.
При общем состоянии по шкале Карновского:
0-1 балла - поли- или монохимиотерапия;
2 балла - монохимиотерапия или симптоматическое лечение;
3 балла - симптоматическое лечение.
ЛТ в самостоятельном варианте ежедневно с понедельника по пятницу:
- на первичный очаг 70 Гр (2 Гр/фракция) 7 недель;
- на клинически определяемые регионарные метастазы 70 Гр (2 Гр/фракция) 7 недель;
- на клинически не измененные ЛУ 50 Гр (2.0 Гр/фракция).
Конкурентная ХЛТ ежедневно с понедельника по пятницу:
- на первичный очаг – 70Гр (2,0 Гр/фракция) 6-7 недель;
- на клинически определяемые регионарные метастазы – 70Гр (2,0 Гр/фракция) 6-7 недель;
- на клинически неизмененные ЛУ 50 Гр (2.0 Гр/фракция).
Послеоперационная ЛТ ежедневно с понедельника по пятницу:
- интервал между оперативным вмешательством и ЛТ не более 6 недель;
- при высоком риске (неблагоприятные морфологические признаки) 60-66 Гр (2 Гр/фракция) 6-6,5 недель;
- при низком/среднем риске на клинически не измененные ЛУ 50 Гр (2.0 Гр/фракция.)
До лечения специализирующийся на ОГШ хирург-онколог оценивает:
- адекватность биопсийного материала;
- правильность стадирования;
- оптимальность визуализации опухолевого процесса (КТ, МРТ);
- исключает синхронный рак;
- текущий функциональный статус и возможность хирургического лечения;
- разрабатывает проспективный план наблюдения для полной реабилитации.
Не следует модифицировать хирургическое вмешательство на основании клинического ответа на лечение, за исключением случаев прогрессии, вынуждающих к более обширной операции.
Оценка операбельности
Ухудшает прогноз или классифицируется как Т4b:
- значительное поражение крыловидно-небной ямки;
- тяжелые тризмы из-за инфильтрации опухолью крыловидных мышц;
- макроскопическое распространение на основание черепа;
- возможная инвазия (охват) стенки общей или внутренней сонной артерии;
- распространение опухоли из регионарных ЛУ на кожу, структуры средостения, предпозвоночную фасцию или шейные позвонки.
Удаление первичного очага
- Удаление единым блоком.
- Предпочтительны трансоральные резекции CO2-лазером и под оптическим увеличением.
- При прилежании опухоли к двигательному или сенсорному нерву не исключена периневральная инвазия, что требует выделения нерва в проксимальном и дистальном направлениях и его резекции.
- Срочная диагностика проксимального и дистального краев нерва методом замороженных срезов.
Края резекции
Адекватное удаление - расстояние от края резекции до макроскопически видимой опухоли ≥ 2 см или отрицательный край замороженного среза.
Чистый край - расстояние от инвазивного края опухоли ≥ 5 мм от края резекции.
Близкий край - расстояние от инвазивного края опухоли до края резекции равное
Шейную диссекцию ориентируют или выполняют срезы по порядку для определения уровня ЛУ, включенных в зону диссекции.
Реконструкция хирургических дефектов
- Использование конвенциальной техники по усмотрению хирурга.
- По возможности рекомендуется первичное ушивание, без пренебрежения широкими краями резекции, свободными от опухоли.
- По усмотрению хирурга пластическое ушивание местными/регионарными лоскутами, свободным лоскутом, расщепленным кожным лоскутом или другими лоскутами с/без реконструкции нижней челюсти.
Индивидуальный выбор схемы ХТ.
Индукционная ХТ - 2-3 курса с интервалом 3 недели с последующей ХЛТ:
- Доцетаксел 75мг/м2 1 день
- Цисплатин 75мг/м2 1 день
- 5-ФУ 1000мг/м2/сут 1-4 дни.
Конкурентная (одновременная) ХЛТ после индукции
Химиотерапия (один из препаратов):
- Цисплатин 100мг/м2 1, 22, 43 дни;
- Карбоплатин 1,5-2,0 AUC еженедельное (меньшая токсичность);
- Цетуксимаб 400мг/м2 за неделю до начала ЛТ и 250мг/м2 еженедельно во время ЛТ.
Лучевая терапия ежедневно с понедельника по пятницу 6-7 недель на первичный очаг и клинически определяемые регионарные метастазы – 70Гр (2,0 Гр/фракция) или на неизмененные ЛУ 44-60 Гр (2.0 Гр/фракция).
Противорецидивная химиотерапия
Полихимиотерапия 1 линии:
- DC + цетуксимаб
- PtxCarbo + цетуксимаб
Монохимиотерапия 1 линии:
- Цисплатин,
- Карбоплатин,
- Паклитаксел,
- Доцетаксел,
- 5-ФУ,
- Метотрексат,
- Цетуксимаб,
- Гемцитабин.
Химиотерапия 2 линии:
- DC + цетуксимаб,
- PtxCarbo + цетуксимаб,
- ниволумаб (прогрессирование на платиносодержащей схеме),
- пембролизумаб (прогрессирование на платиносодержащей схеме),
- афатиниб (прогрессирование на платиносодержащей схеме).
4. Реабилитация
Ориентир на общие принципы реабилитации пациентов после хирургических вмешательств, лучевой терапии и/или химиотерапии.
- голосовое протезирование;
- электрогортань;
- формирование пищеводной речи.
Для адекватной реабилитации речевой, глотательной функции - консультация логопеда.
5. Профилактика и диспансерное наблюдение
Физикальный осмотр и сбор жалоб:
- 1-2 года - каждые 3-6 месяцев,
- 3-5 лет – 1 раз в 6-12 месяцев,
- после 5 лет - ежегодно или при появлении жалоб.
При высоком риске рецидива перерыв между обследованиями можно сократить.
- Анамнез и физикальное обследование
- Ларингоскопия
- УЗИ ЛУ шеи с 2-х сторон, органов брюшной полости и малого таза каждые 3-6 мес. в зависимости от риска прогрессирования;
- Рентгенография органов грудной клетки каждые 12 мес.
Цель наблюдения - раннее выявление прогрессирования заболевания и метахронных ОГШ
Читайте также:

