Гиперплазия эндометрия при раке молочной железы
Заболевания, на основе которых возникают предраковые изменения в органах и тканях, относятся к фоновым патологическим процессам. Гиперплазия эндометрия – первая ступень лестницы, ведущей к онкологии матки. Своевременное обнаружение и лечение гиперпластических нарушений поможет предотвратить развитие рака эндометрия.
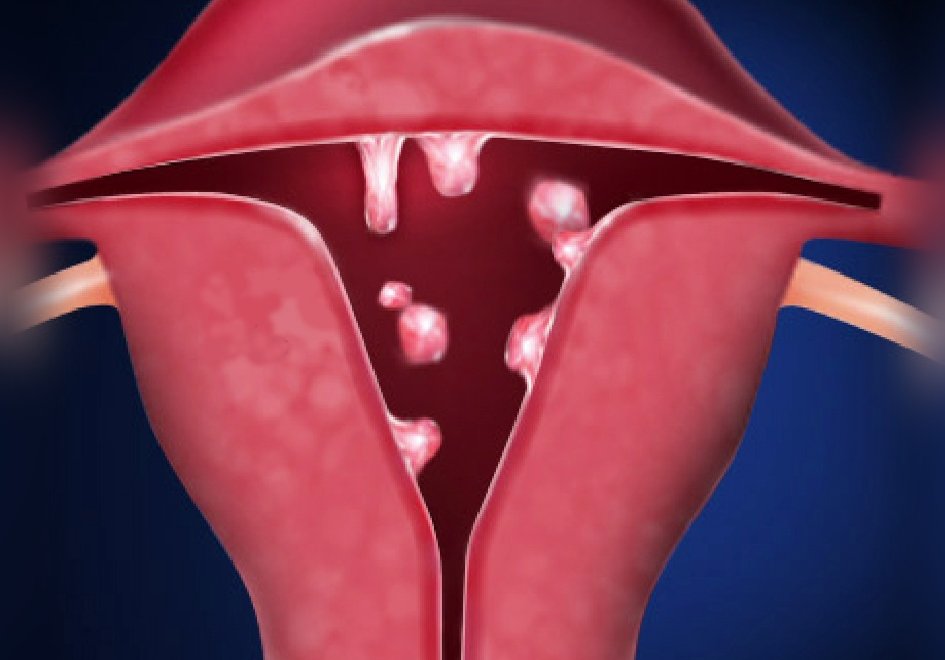
Полипы – очаговый вариант гиперпластического процесса в матке
Гиперплазия эндометрия – что это
Патологическое увеличение толщины слизистой оболочки матки является основой для будущих предраковых изменений. Гиперплазия эндометрия – это доброкачественное разрастание клеточных структур внутри матки, никак не связанное с беременностью и проявляющееся обильными менструациями. Фоновый процесс может привести к аденоматозу и раку, особенно у женщин, имеющих факторы риска по онкопатологии детородных органов. Важно вовремя обращаться к доктору при любых изменениях менструального цикла, чтобы предотвратить возникновение опасной патологии.
Виды патологических изменений в эндометрии
Избыточный рост эндометриальной ткани может быть диффузным и очаговым. Выделяют следующие виды доброкачественных гиперпластических процессов:
- Полип матки (железистый, фиброзный, смешанный);
- Гиперплазия эндометрия (железистая, железисто-кистозная).
Любой вариант аденоматоза (атипическая гиперплазия, аденоматозный полип) относится к предраковым изменениям и лечится с позиций онконастороженности. Фоновый процесс редко перерождается в рак, но полностью исключить это осложнение невозможно (железистая форма гиперпластического процесса малигнизируется в 1% случаев, а полип переход в рак в 2-3%).
Причины и факторы риска
Эндометрий – гормоночувствительный орган, реагирующий на изменения в балансе репродуктивных гормонов. Абсолютная или относительная гиперэстрогения (преобладание гормонов-эстрогенов над гестагенами) является основой для разрастания клеточных структур внутренней оболочки матки. К основным причинам патологии относятся:
- ановуляция (отсутствие выхода яйцеклетки из яичника);
- опухоли в яичнике (текома, поликистоз, гормонопродуцирующие кисты и кистомы);
- заболевания гипофиза;
- болезни эндокринных органов (надпочечники, щитовидная железа);
- длительно протекающее хроническое воспаление матки;
- частая травматизация стенок матки (аборты, роды, диагностические исследования, длительное ношение внутриматочной спирали).
К провоцирующим факторам относятся общие обменно-метаболические нарушения:
- диабет;
- ожирение;
- артериальная гипертензия;
- позднее наступление климакса (после 50 лет).
Типичные симптомы
Основные проявления внутриматочной патологии реализуются через нарушения менструального цикла. Гиперплазия эндометрия проявляется следующими симптомами:
- обильные и длительные менструации;
- межменструальное кровотечение;
- скудные кровянистые выделения до и после месячных;
- кровомазанье в менопаузе;
- спастические боли в нижней части живота (при наличии полипа);
- отсутствие желанной беременности.
При любых видах менструальных нарушений или на фоне бесплодия надо пройти полное обследование, чтобы исключить органическую патологию матки.
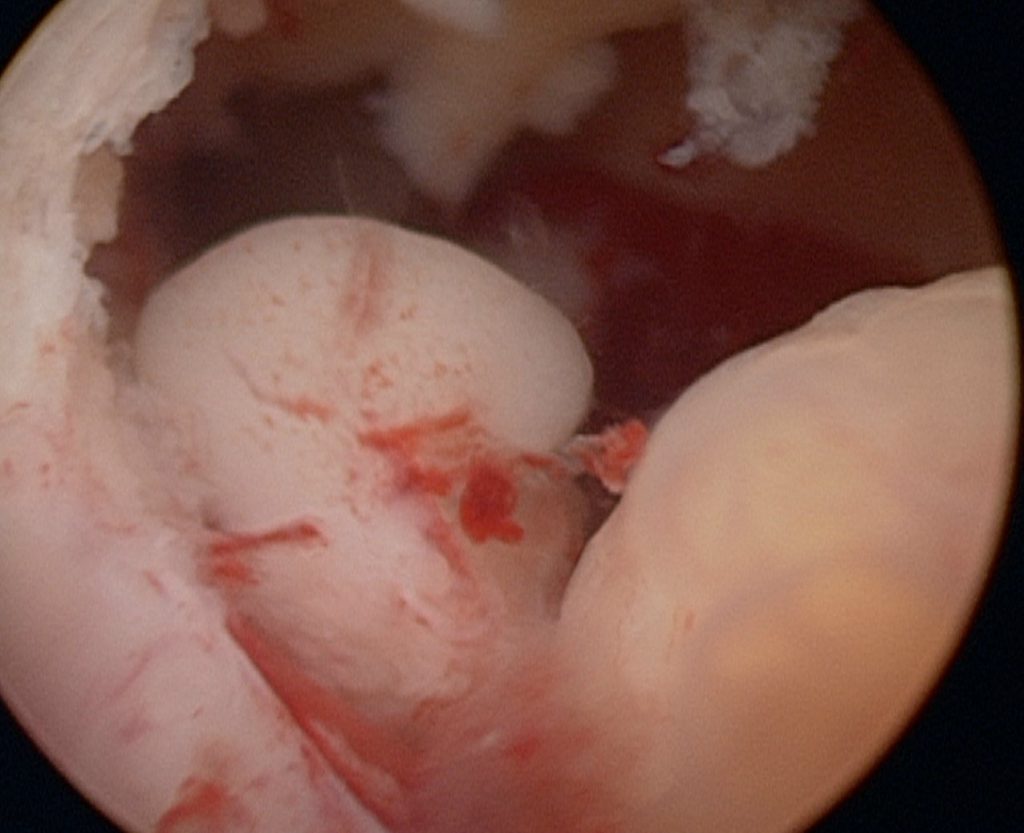
При гистероскопии врач увидит значительное утолщение эндометрия и возьмет ткань для гистологии
Методы диагностики
На первом этапе обследования врач назначит УЗИ, с помощью которого можно оценить толщину эндометрия (M-эхо) с обязательным учетом фазы менструального цикла. При наличии избыточного роста и типичных проявлений заболевания необходимо выполнить инвазивные методы исследования:
- аспирация клеток из матки (цитологическая оценка эндометриальных тканей);
- гистероскопия с взятием биопсии тканей (гистологическое заключение).
Оптимальным является гистология – исследование биоптата, взятого из матки, позволит поставить точный диагноз и выбрать эффективный метод терапии.
Лечебная тактика
Любой вариант полипа требует проведения хирургической операции по удалению доброкачественного новообразования. Гиперплазия эндометрия у молодых женщин лечится консервативно – восстановив гормональное равновесие, можно без особых сложностей устранить риск прогрессирования заболевания с переходом в аденоматоз и рак. У женщин в менопаузе любой вид избыточного роста является потенциально опасным по онкопатологии (вероятность возникновения рака матки у женщин менопаузального возраста повышается в 3 раза) и требует проведения хирургического вмешательства. Учитывая, что на фоне гиперплазии в эндометрии имеющаяся миома матки может перерасти в рак, необходимо аккуратно и точно выполнять назначения врача-гинеколога, чтобы предотвратить неблагоприятный исход доброкачественного заболевания.
Чекалова М.А., Махова Е.Е., Шабанов М.А.,
Брюзгин В.В., Колпакова М.Н.,
ГУ РОНЦ им.Н.Н.Блохина РАМН, г.Москва
Материалы и методы:
За период с 2001 по 2006 гг. в поликлинике РОНЦ им. Н.Н.Блохина РАМН обследовано 4000 больных РМЖ. Из них 49% - первично обратившихся, 51% находящихся под наблюдением длительностью от 6 месяцев до 10 лет. Средний возраст пациенток составил 52,8 ± 1,7 года, практически половина из них была в возрасте от 40 до 63 лет, в состоянии постменопаузы находились более 50% женщин.
У большинства пациенток установлена I-II стадия заболевания (17,8% и 53%соответственно), в 28,5% наблюдений III-IVстадия.
Морфологическая верификация диагноза РМЖ получена в 100% наблюдений. В числе гистологических вариантов преобладал инфильтративный протоковый РМЖ (62,5%); на долю инфильтративного долькового рака пришлось 25%; в 4,1% диагностирован тубулярный рак; в 4,1 % - крупноальвеолярный и медуллярный. 44% опухолей молочной железы содержали рецепторы прогестерона, а 56%-рецепторы эстрогенов.
Первично-множественные новообразования были диагностированы у 21,9% женщин, при этом: метахронные у 5,6%, синхронные у 1,8%. В 10,7% - опухоли гениталий (рак шейки матки, маточной трубы, яичников, эндометрия), в 11,2% наблюдений помимо РМЖ были выявлены злокачественные опухоли других локализаций и лимфопролиферативные заболевания.
83 % пациенток получали первичное лечение в РОНЦ, 17% - по месту жительства. Комплексное лечение проведено 23% больным, комбинированное – 42,3%, оперативное –34,6%. 54,5% больных получали лечение антиэстрогенными препаратами (тамоксифен) или ингибиторами ароматазы (аримидекс, фемара).
В 23% наблюдений была произведена надвлагалищная ампутация матки с придатками, в 14,1% - экстирпация матки с придатками; у 11% - овариэктомия, 17% имели в анамнезе операцию по поводу заболеваний гениталий.
В обследование женщин, как правило, было включено несколько органов: щитовидная железа, молочные железы с регионарными областями, область послеоперационного рубца, печень, внутренние гениталии. В настоящей работе нами проанализированы данные ультразвуковой томографии (УЗТ) внутренних гениталий, которые были сопоставлены с результатами цитологического исследования эндометриальных аспиратов, гистологического исследования материала, полученного при выскабливании полости матки или другой операции.
Результаты:
Наибольшую часть наших наблюдений составили пациентки, находящиеся под мониторингом после первичного лечения в РОНЦ. Самой распространенной патологией среди них были доброкачественные процессы внутренних гениталий:
- множественная миома матки (24,6%),
- аденомиоз (15%)
- сочетание миомы матки и аденомиоза (20,4%)
- киста яичника (9,7%)
- хронический сальпингоофорит (19,3%)
- гиперплазия эндометрия (16,5%)
- полип эндометрия (6,3%).
Вместе с тем, у 10,7% больных комплексное обследование позволило выявить злокачественную патологию:
- Рак яичников(3,1%)
- Рак шейки матки(2,3%)
- Рак маточной трубы(1,2%)
- Рак эндометрия(2,8%)
- Саркома матки(1,3%)
В большинстве наблюдений это были метахронные опухоли, при этом интервал от лечения РМЖ до диагностики второй опухоли составил от двух до девяти лет. Приоритетное значение на первом этапе выявления этих новообразований, за исключением рака шейки матки, имела эхография. Нами была отмечена некая особенность: немалую долю составили неоплазии I –II стадии заболевания. Объяснением этому, возможно, могут служить лишь субъективные факторы, такие как: повышенная онкологическая настороженность пациенток после перенесенного ранее лечения, а также проводимый врачами активный мониторинг. Приведем клиническое наблюдение.
Больная Ю., 53 лет. Из анамнеза: за два года до обращения в онкоцентр получила комбинированное лечение по поводу РМЖ по месту жительства. Там же была обследована в связи с появившимися кровянистыми выделениями на фоне постменопаузы. При ультразвуковом исследовании внутренних гениталий было обнаружено утолщение срединных маточных структур до 12мм, что указывало на наличие гиперпластических изменений в эндометрии (рис.1).
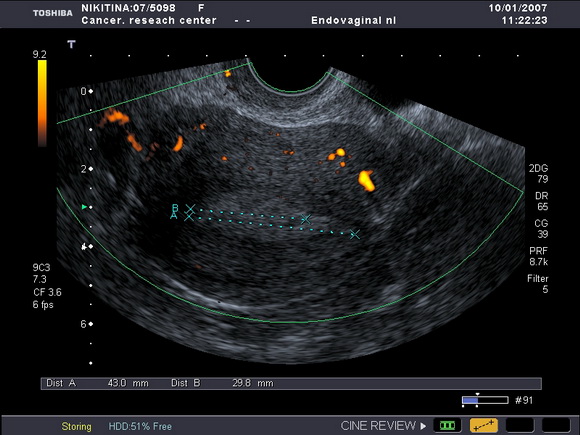
Рис.1
Ультразвуковая томограмма матки, выполненная в поперечной плоскости.
Определяется утолщение эндометрия (рак эндометрия-с учетом гистологического заключения)
В результате гистологического исследования материала, полученного при выскабливании полости матки, выявили умереннодиференцированную аденокарциному. При обследовании в РОНЦ (после раздельного диагностического выскабливания (РДВ)) по данным ультразвуковой томографии: матка не увеличена, с единичным интерстициальным миоматозным узлом диаметром 10мм, типичной структуры, эндометрий не утолщен – 2мм, контур полости матки не деформирован; структура левого яичника изменена – кистозно-солидное образование размерами 56х45мм, правый яичник не изменен, структура его соответствует возрастным нормам. Заключение: подозрение на опухоль яичника (нельзя исключить метастатическое поражение) (рис.2).
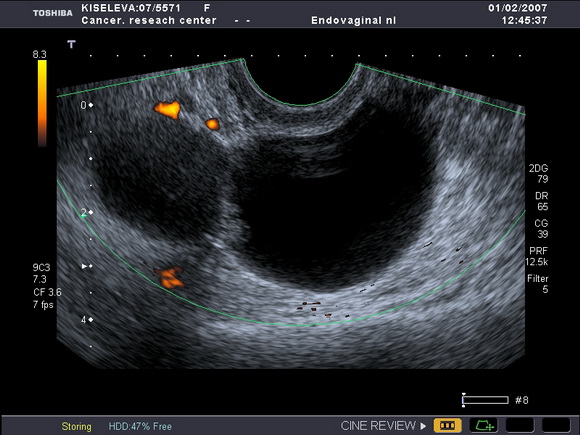
Рис.2
Ультразвуковая томограмма яичника, выполненная в продольной плоскости. Определяется опухоль яичника
В отделении онкогинекологии РОНЦ больной произведена экстирпация матки с придатками, резекция большого сальника.
Диагноз при выписке из РОНЦ: рак молочной железы T 1 N 0 M 0 ; рак эндометрия T 1а N 0 M 0 ; рак яичников T 1а N 0 M 0 .
Приведенный клинический пример убедительно показывает важность активного наблюдения за больными РМЖ с использованием вполне доступных широкому кругу населения диагностических тестов. Подобного рода мониторинг позволяет выявить злокачественную опухоль на ранней стадии, когда прогноз заболевания значительно лучше.
Особого внимания заслуживают вопросы, касающиеся диагностики рака эндометрия.
Применение клинического, цитологического и эхографического исследования позволило нам в 2,8% наблюдений выявить РЭ, причем диагностирован он был через два – три года после РМЖ. Короткий интервал между клиническим проявлением РМЖ (первая опухоль) и РЭ позволяет предположить, что ко времени обнаружения первой опухоли нередко синхронно существует вторая, уже доступная для углубленной диагностики.
Такой короткий интервал между проявлением двух гормонозависимых опухолей вполне может служить подтверждением общности их патогенеза [2] . УЗ – томография не выявила каких – либо индивидуальных особенностей в указанной группе больных, за исключением ранних стадий, для которых характерно диффузное равномерное увеличение толщины эндометрия (ТЭ) до 1,2 – 2,2см (особенно на фоне постменопаузы) (рис.3).
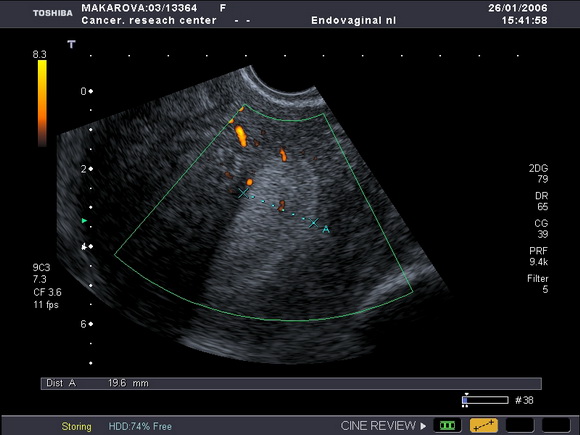
Рис.3
Ультразвуковая томограмма матки, выполненная в продольной плоскости.
Определяется диффузное равномерное увеличение толщины эндометрия
В одном наблюдении визуализировался полип (рис.4) в полости матки на фоне атрофичного эндометрия, а при гистологическом исследовании его были обнаружены фокусы аденокарциномы.
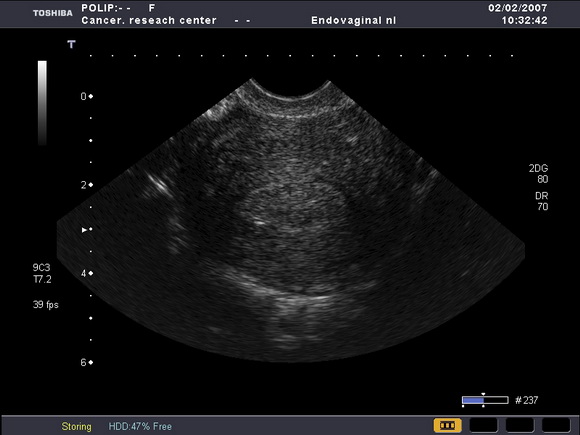
Рис.4
УЗ-томогамма матки, выполненная в поперечной плоскости.
Определяется полип эндометрия чение толщины эндометрия
На имевшемся в нашем распоряжении материале не обнаружено достоверного повышения частоты РЭ под влиянием тамоксифена у больных РМЖ. В то же время выявлено пролиферативное влияние на эндометрий у больных РМЖ.
Трудности, возникающие при интерпретации ультразвуковых данных, полученных при обследовании женщин, принимающих тамоксифен, до сих пор нередко являются предметом дискуссий специалистов.
Дешевым, доступным методом скрининга патологии эндометрия в данном случае является ультразвуковое исследование (УЗИ) органов малого таза влагалищным датчиком.
Среди изменений со стороны эндометрия под влиянием тамоксифена чаще всего встречается гиперплазия эндометрия, диагностируемая только по данным УЗТ, при этом никакой патологии со стороны эндометрия при гистологическом исследовании не обнаруживается.
В нашем исследовании признаки гиперплазии эндометрия визуализировались в 56% наблюдений, при этом большая часть из их пришлась на долю ложноположительных заключений. Так называемая ложноположительная гиперплазия эндометрия встречалась почти у каждой третьей женщины (31,3%), находящейся в периоде постменопаузы.
Ультразвуковая картина изменений эпителия матки при длительном приеме тамоксифена имеет ряд особенностей: гетерогенность структуры; множественные анэхогенные кистозные включения разного диаметра; срединные маточные структуры утолщены в сравнении с нормой в постменопаузе.
Нами было отмечено, что на фоне приема тамоксифена ТЭ может возрастать от атрофичного (1 – 2мм) (рис.5) до 8 – 10 – 15 мм (рис.6).
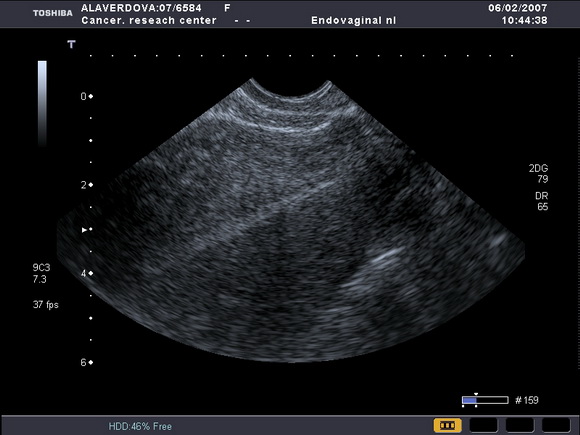
Рис.5
УЗ-томограмма матки, выполненная в продольной плоскости. Определяется атрофичный эндометрий
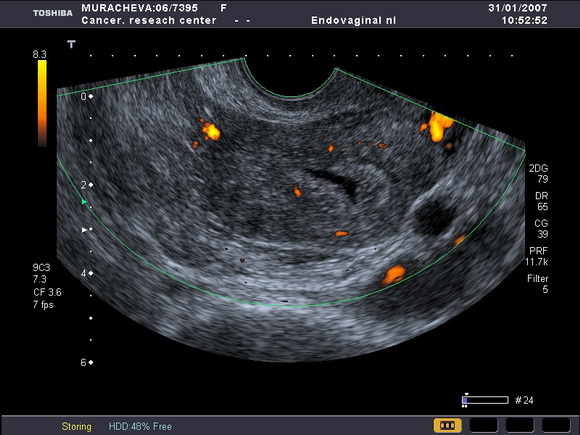
Рис.6
УЗ-томограмма матки. Определяется диффузное утолщение эндометрия
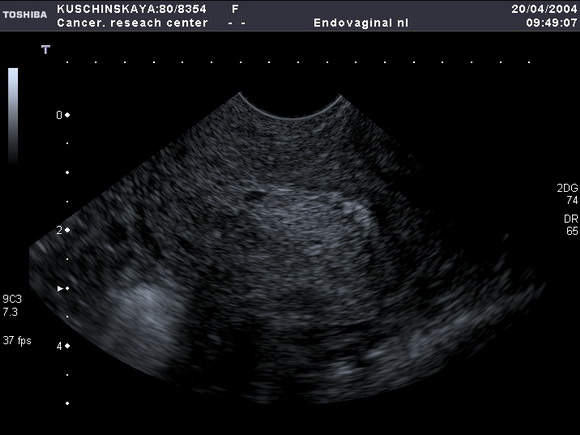
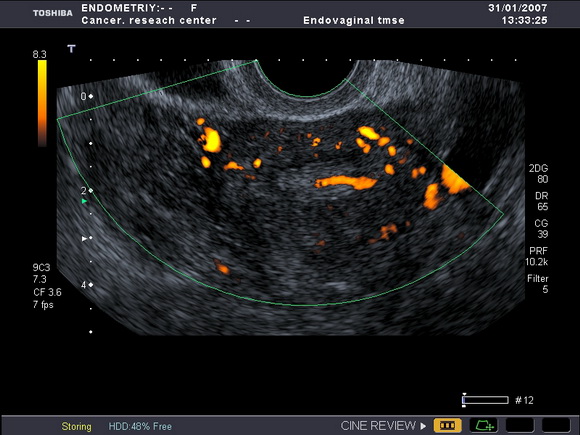
Рис.7 а,б
УЗ-томограммы матки, выполненные в продольной и поперечной плоскостях.
На фоне атрофичного эндометрия определяется полип лючения)
Микроскопически, полип характеризуется фрагментарной перигландулярной конденсацией стромальных клеток, пролиферативной активностью эпителиальных и стромальных клеток и смешанной эпителиальной метаплазией, включая сквамозную, трубную и муцинозную метаплазию (рис.7 в, г).
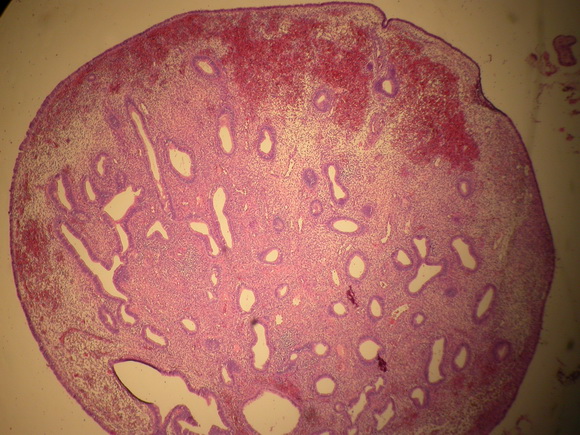
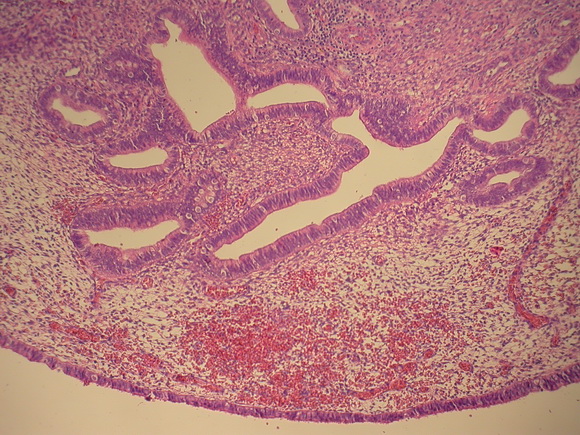
Рис.7 в,г
Железисто-фиброзный полип эндометрия на фоне приема тамоксифена.
Железы кистозно-расширены или неправильной формы железы, располагаются среди фиброзной стромы
с выраженными сосудами. Характерно расположение длинника желез параллельно поверхностной выстилки полипа.
Окраска гематоксилином и эозином, А. х 60 и В. Х200
Нехарактерно, чтобы эти три микроскопических признака сосуществовали в одном полипе у женщин, не принимающих тамоксифен.
Как было уже сказано, в большинстве наблюдений ультразвуковые заключения оказались ложнополжительными, при этом гистологическое исследование материала, полученного при выскабливании полости матки, выявило у этих пациенток следующую патологию (см. табл. 1).
Таблица 1
Состояние эндометрия по данным цитологического и гистологического исследования аспиратов и соскобов

Красильников Сергей Эдуардович, доктор медицинских наук, профессор ГБУЗ НСО Новосибирский областной клинический онкологический диспансер
Гуляева Людмила Федоровна, доктор биологических наук, профессор Заведующая лабораторией ММК ГУ НИИ Молекулярной биологии и биофизики СО РАМН
Бабаянц Екатерина Владимировна, кандидат медицинских наук ГБУЗ НСО Новосибирский областной клинический онкологический диспансер Лаборатория ММК ГУ НИИ Молекулярной биологии и биофизики СО РАМН
Кедрова Анна Генриховна, доктор медицинских наук, профессор ФГБОУ ДПО Институт повышения квалификации Федерального медико-биологического агентства России, кафедра акушерства и гинекологии
Первое место в структуре онкологической заболеваемости и смертности женщин России в последние десятилетия занимает рак молочной железы (РМЖ), имеющий тенденцию к росту заболеваемости и смертности [7].
Число новых случаев рака молочной железы, ежегодно выявляемых в разных странах мира, в настоящее время превысило 1 млн. и составляет 10% от всех злокачественных опухолей различных локализаций.
В России в 2012 г. зарегистрировано 45 000 новых случаев и 22 000 женщин умерло от этого заболевания. При этом заболеваемость увеличивается ежегодно на 1-2% [7].
Рак молочной железы - одна из самых частых причин смерти женщин по сравнению с другими злокачественными опухолями. Каждый год во всех странах от РМЖ умирает 0,37 млн. женщин [7].
В Новосибирской области в 2013 году впервые выявлено 1324 больных раком молочной железы (11,7% от всех злокачественных новообразований в НСО). В Новосибирской области отмечается следующее распределение рака молочной железы по стадиям онкологического процесса: I стадия – 26%, II стадия – 46,5%, III стадия – 20,8 %, IV стадия – 6,7% пациенток. Свыше 5 лет на учете с диагнозом РМЖ состоят 7051 пациенток (59,7%). Умерло в 2013 году – 383 женщины, что составляет 8,4% от всех умерших от ЗНО в НСО.
В плане комплексного лечения больных раком молочной железы применяется тамоксифен. В литературе нет однозначных данных о так называемой тамоксифен-индуцированной гиперплазии эндометрия. Поэтому целью нашего исследования было: 1) Изучить встречаемость гиперпластических процессов эндометрия у больных раком молочной железы. 2) Оценить методы лечения гиперплазии эндометрия у больных раком молочной железы.
Гиперплазию эндометрия по-прежнему считают основой для формирования злокачественной трансформации слизистой тела матки [8]. Однако наиболее высокая онкологическая настороженность отмечается при атипической гиперплазии (АГ) слизистой. По данным разных авторов, частота перехода этой гиперплазии в рак эндометрия варьирует в пределах 10–40% и определяется ее морфологическими особенностями, длительностью рецидивирования заболевания, возрастом пациенток и наличием сопутствующих эндокринопатий [19].
В настоящее время отмечается рост гиперпластических процессов эндометрия после комплексного лечения рака молочной железы, в частности за счет применения антиэстрогенов и ингибиторов ароматазы. Гиперпластические процессы эндометрия составляют разнообразную группу, в большинстве связанную с гормональными нарушениями [2,6]. Цель лечения ГПЭ ― профилактика рака эндометрия и купирование клинических проявлений патологических изменений эндометрия (менометроррагий у пациенток репродуктивного и пременопаузального возраста) [5].
Лечение гиперпластических процессов эндометрия остаётся одной из важных проблем гинекологии. Лечебная тактика при ГПЭ зависит от патоморфологической характеристики эндометрия, возраста пациентки, этиологии и патогенеза заболевания, сопутствующей гинекологической и экстрагенитальной патологии. Терапия в различные возрастные периоды складывается из остановки кровотечения, восстановления менструальной функции в репродуктивном периоде или стойкой постменопаузы в более старшем возрасте и профилактики рецидива гиперпластического процесса [4].
Традиционно развитие гиперпластических процессов эндометрия ассоциировано с гиперэстрогенемией. Одной из функций поступающих из крови и синтезированных in situ (при участии ароматазы и стероидсульфатазы) эстрогенов является стимуляция пролиферации эндометрия. Этот эффект зависит от наличия ER. Кроме того, эстрогены могут метаболизироваться непосредственно в эндометрии при участии 2- и 4-эстрогенгидроксилаз, превращаясь в катехолэстрогены. Эстрогены ткаже могут подвергаться гидроксилированию в 16-м положении. Дальнейший метаболизм катехолэстрогенов протекает с участием КОМТ и ГТ с образованием неактивных и немутагенных производных. При недостаточной активности этих трансфераз возможны 2 варианта событий. Первый заключается в том, что пролиферативный эффект эстрогенов усиливается катехолэстрогенами и 16-гидроксиметаболитами. Во втором варианте под действием пероксидаз катехолэстрогены првращаются в орто-хиноны, которые обладают генотоксическим эффектом и могут вызывать онкогенные мутации [1,3,9,13].
Материал и методика:
В онкологическом отделении №4 ГБУЗ НСО Новосибирский областной клинический онкологический диспансер за период 2011-2014 г. пролечено 237 женщин с гиперпластическими процессами эндометрия. Из них с диагнозом рак молочной железы и гиперплазия эндометрия – 36 пациенток (15,1%). Средний возраст пациенток в этой группе составил 51,6 лет (от 36 до 68 лет). Всем пациенткам предварительно назначено УЗИ органов малого таза и для исключения РЭ (согласно рекомендациям ВОЗ) выполнена гистероскопия с раздельным диагностическим выскабливанием цервикального канала и стенок полости матки. Диагноз гиперплазии эндометрия установлен гистологическим исследованием.
При сочетании рака молочной железы и гиперплазии эндометрия выявлены следующие гистологические типы: простая железисто-кистозная гиперплазия эндометрия – у 24 (66,3%), сложная железисто-кистозная гиперплазия эндометрия – у 8 (22,6%), атипическая железисто-кистозная гиперплазия
Согласно международным стандартам использовались следующие схемы (приведены ниже) лечения гиперпластических процессов эндометрия
и атипической гиперплазии эндометрия (в репродуктивном, пред -, и климактерическом периодах):
При сочетании рака молочной железы, сложной и атипической железисто-кистозной гиперплазии эндометрия (33%) нами выполнено хирургическое лечение в объеме экстирпации матки с придатками.
1. Берштейн Л.М., Ковалевский А.Ю., Ларионов А.А. Ароматаза в нормальном и малигнизированном эндометрии // Акушерство и гинекология. 2001. №4. С.9–11.
2. Вейн А.М., Воскресенская Т.Г. Гипоталамический синдром // Врач. 2000. №4. С. 12-14.
3. Коломиец Л.А., Чернышева А.Л., Крицкая Н.Г., Бочкарева Н.В. Клинико-морфо-биохимические аспекты гиперпластических процессов и рака эндометрия // Томск: Изд-во НТЛ, 2003. 116 с.
4. Кулаков В.И., Савельева Г.М., Манухин И.Б. Гинекология. Национальное руководство // М.: 2010. С. 1088.
5. Моцкобили Т.А. Возможности сонографии и гистероскопии в диагностике патологических процессов эндометрия у больных раком молочной железы на фоне длительной антиэстрогенной терапии: автореф. дисс. … к.м.н. Москва, 2003.
6. Чепик О.Ф. Морфогенез гиперпластических процессов эндометрия // Практическая онкология. 2004. Т. 5. №1.С.9–15.
8. Шахламова М.Н., Бахтияров К.Р. Вопросы гинекологии, акушерства и перинатологии. 2005, Т.4, С. 2-11.
9. Cavalieri E.L., Rogan E.C., Chakravarti D. Initiation of cancer and other diseases by catechol orthoquinones: a unifying mechanism // Cell. Mol. Life Sci. 2002. Vol. 59. P. 665-681.
13. Hu R, Hilakivi-Clarke L, Clarke R. Molecular mechanisms of tamoxifen-associated endometrial cancer. // Oncol Lett. 2015. Apr; 9(4). Р.1495-1501.
15. Love CDB, Muir BB, Scrimgeour JB: Investigation of endometrial abnormalities in asymptomatic women treated with tamoxifen and an evaluation of the role of endometrial screening // Journal of Clinical Oncology. 1999. №17. Р. 2050-2054.
16. McGonigl KF, Marx HF, Morgan RJ : Uterine effects of tamoxifen: a prospective study. // Gynecological Oncology .1999.74. Р. 324(abstract 33)
17. Neyen P., De Muylder X., Van Belle Y., Campo R., Vanderick G: Tamoxifen and the uterus // BMJ 1994. 309. Р. 1313-4.
19. Sivridis E., Giatromanolaki A: Endometrial adenocarcinoma: an apostasy from early views. // Gynecol Oncol 2004. 95(3). Р. 772–3.
Чекалова М.А., Махова Е.Е., Шабанов М.А.,
Брюзгин В.В., Колпакова М.Н.,
ГУ РОНЦ им.Н.Н.Блохина РАМН, г.Москва
Материалы и методы:
За период с 2001 по 2006 гг. в поликлинике РОНЦ им. Н.Н.Блохина РАМН обследовано 4000 больных РМЖ. Из них 49% — первично обратившихся, 51% находящихся под наблюдением длительностью от 6 месяцев до 10 лет. Средний возраст пациенток составил 52,8 ± 1,7 года, практически половина из них была в возрасте от 40 до 63 лет, в состоянии постменопаузы находились более 50% женщин.
У большинства пациенток установлена I-II стадия заболевания (17,8% и 53%соответственно), в 28,5% наблюдений III-IVстадия.
Морфологическая верификация диагноза РМЖ получена в 100% наблюдений. В числе гистологических вариантов преобладал инфильтративный протоковый РМЖ (62,5%); на долю инфильтративного долькового рака пришлось 25%; в 4,1% диагностирован тубулярный рак; в 4,1 % — крупноальвеолярный и медуллярный. 44% опухолей молочной железы содержали рецепторы прогестерона, а 56%-рецепторы эстрогенов.
Первично-множественные новообразования были диагностированы у 21,9% женщин, при этом: метахронные у 5,6%, синхронные у 1,8%. В 10,7% — опухоли гениталий (рак шейки матки, маточной трубы, яичников, эндометрия), в 11,2% наблюдений помимо РМЖ были выявлены злокачественные опухоли других локализаций и лимфопролиферативные заболевания.
83 % пациенток получали первичное лечение в РОНЦ, 17% — по месту жительства. Комплексное лечение проведено 23% больным, комбинированное – 42,3%, оперативное –34,6%. 54,5% больных получали лечение антиэстрогенными препаратами (тамоксифен) или ингибиторами ароматазы (аримидекс, фемара).
В 23% наблюдений была произведена надвлагалищная ампутация матки с придатками, в 14,1% — экстирпация матки с придатками; у 11% — овариэктомия, 17% имели в анамнезе операцию по поводу заболеваний гениталий.
В обследование женщин, как правило, было включено несколько органов: щитовидная железа, молочные железы с регионарными областями, область послеоперационного рубца, печень, внутренние гениталии. В настоящей работе нами проанализированы данные ультразвуковой томографии (УЗТ) внутренних гениталий, которые были сопоставлены с результатами цитологического исследования эндометриальных аспиратов, гистологического исследования материала, полученного при выскабливании полости матки или другой операции.
Наибольшую часть наших наблюдений составили пациентки, находящиеся под мониторингом после первичного лечения в РОНЦ. Самой распространенной патологией среди них были доброкачественные процессы внутренних гениталий:
- множественная миома матки (24,6%),
- аденомиоз (15%)
- сочетание миомы матки и аденомиоза (20,4%)
- киста яичника (9,7%)
- хронический сальпингоофорит (19,3%)
- гиперплазия эндометрия (16,5%)
- полип эндометрия (6,3%).
Вместе с тем, у 10,7% больных комплексное обследование позволило выявить злокачественную патологию:
- Рак яичников(3,1%)
- Рак шейки матки(2,3%)
- Рак маточной трубы(1,2%)
- Рак эндометрия(2,8%)
- Саркома матки(1,3%)
В большинстве наблюдений это были метахронные опухоли, при этом интервал от лечения РМЖ до диагностики второй опухоли составил от двух до девяти лет. Приоритетное значение на первом этапе выявления этих новообразований, за исключением рака шейки матки, имела эхография. Нами была отмечена некая особенность: немалую долю составили неоплазии I –II стадии заболевания. Объяснением этому, возможно, могут служить лишь субъективные факторы, такие как: повышенная онкологическая настороженность пациенток после перенесенного ранее лечения, а также проводимый врачами активный мониторинг. Приведем клиническое наблюдение.
Больная Ю., 53 лет. Из анамнеза: за два года до обращения в онкоцентр получила комбинированное лечение по поводу РМЖ по месту жительства. Там же была обследована в связи с появившимися кровянистыми выделениями на фоне постменопаузы. При ультразвуковом исследовании внутренних гениталий было обнаружено утолщение срединных маточных структур до 12мм, что указывало на наличие гиперпластических изменений в эндометрии (рис.1).
Рис.1
Ультразвуковая томограмма матки, выполненная в поперечной плоскости.
Определяется утолщение эндометрия (рак эндометрия-с учетом гистологического заключения)
В результате гистологического исследования материала, полученного при выскабливании полости матки, выявили умереннодиференцированную аденокарциному. При обследовании в РОНЦ (после раздельного диагностического выскабливания (РДВ)) по данным ультразвуковой томографии: матка не увеличена, с единичным интерстициальным миоматозным узлом диаметром 10мм, типичной структуры, эндометрий не утолщен – 2мм, контур полости матки не деформирован; структура левого яичника изменена – кистозно-солидное образование размерами 56х45мм, правый яичник не изменен, структура его соответствует возрастным нормам. Заключение: подозрение на опухоль яичника (нельзя исключить метастатическое поражение) (рис.2).
Рис.2
Ультразвуковая томограмма яичника, выполненная в продольной плоскости. Определяется опухоль яичника
В отделении онкогинекологии РОНЦ больной произведена экстирпация матки с придатками, резекция большого сальника.
Диагноз при выписке из РОНЦ: рак молочной железы T 1 N 0 M 0 ; рак эндометрия T 1а N 0 M 0 ; рак яичников T 1а N 0 M 0 .
Приведенный клинический пример убедительно показывает важность активного наблюдения за больными РМЖ с использованием вполне доступных широкому кругу населения диагностических тестов. Подобного рода мониторинг позволяет выявить злокачественную опухоль на ранней стадии, когда прогноз заболевания значительно лучше.
Особого внимания заслуживают вопросы, касающиеся диагностики рака эндометрия.
Применение клинического, цитологического и эхографического исследования позволило нам в 2,8% наблюдений выявить РЭ, причем диагностирован он был через два – три года после РМЖ. Короткий интервал между клиническим проявлением РМЖ (первая опухоль) и РЭ позволяет предположить, что ко времени обнаружения первой опухоли нередко синхронно существует вторая, уже доступная для углубленной диагностики.
Такой короткий интервал между проявлением двух гормонозависимых опухолей вполне может служить подтверждением общности их патогенеза [2] . УЗ – томография не выявила каких – либо индивидуальных особенностей в указанной группе больных, за исключением ранних стадий, для которых характерно диффузное равномерное увеличение толщины эндометрия (ТЭ) до 1,2 – 2,2см (особенно на фоне постменопаузы) (рис.3).
Рис.3
Ультразвуковая томограмма матки, выполненная в продольной плоскости.
Определяется диффузное равномерное увеличение толщины эндометрия
В одном наблюдении визуализировался полип (рис.4) в полости матки на фоне атрофичного эндометрия, а при гистологическом исследовании его были обнаружены фокусы аденокарциномы.
Рис.4
УЗ-томогамма матки, выполненная в поперечной плоскости.
Определяется полип эндометрия чение толщины эндометрия
На имевшемся в нашем распоряжении материале не обнаружено достоверного повышения частоты РЭ под влиянием тамоксифена у больных РМЖ. В то же время выявлено пролиферативное влияние на эндометрий у больных РМЖ.
Трудности, возникающие при интерпретации ультразвуковых данных, полученных при обследовании женщин, принимающих тамоксифен, до сих пор нередко являются предметом дискуссий специалистов.
Дешевым, доступным методом скрининга патологии эндометрия в данном случае является ультразвуковое исследование (УЗИ) органов малого таза влагалищным датчиком.
Среди изменений со стороны эндометрия под влиянием тамоксифена чаще всего встречается гиперплазия эндометрия, диагностируемая только по данным УЗТ, при этом никакой патологии со стороны эндометрия при гистологическом исследовании не обнаруживается.
В нашем исследовании признаки гиперплазии эндометрия визуализировались в 56% наблюдений, при этом большая часть из их пришлась на долю ложноположительных заключений. Так называемая ложноположительная гиперплазия эндометрия встречалась почти у каждой третьей женщины (31,3%), находящейся в периоде постменопаузы.
Ультразвуковая картина изменений эпителия матки при длительном приеме тамоксифена имеет ряд особенностей: гетерогенность структуры; множественные анэхогенные кистозные включения разного диаметра; срединные маточные структуры утолщены в сравнении с нормой в постменопаузе.
Нами было отмечено, что на фоне приема тамоксифена ТЭ может возрастать от атрофичного (1 – 2мм) (рис.5) до 8 – 10 – 15 мм (рис.6).
Рис.5
УЗ-томограмма матки, выполненная в продольной плоскости. Определяется атрофичный эндометрий
Рис.6
УЗ-томограмма матки. Определяется диффузное утолщение эндометрия
Рис.7 а,б
УЗ-томограммы матки, выполненные в продольной и поперечной плоскостях.
На фоне атрофичного эндометрия определяется полип лючения)
Микроскопически, полип характеризуется фрагментарной перигландулярной конденсацией стромальных клеток, пролиферативной активностью эпителиальных и стромальных клеток и смешанной эпителиальной метаплазией, включая сквамозную, трубную и муцинозную метаплазию (рис.7 в, г).
Рис.7 в,г
Железисто-фиброзный полип эндометрия на фоне приема тамоксифена.
Железы кистозно-расширены или неправильной формы железы, располагаются среди фиброзной стромы
с выраженными сосудами. Характерно расположение длинника желез параллельно поверхностной выстилки полипа.
Окраска гематоксилином и эозином, А. х 60 и В. Х200
Нехарактерно, чтобы эти три микроскопических признака сосуществовали в одном полипе у женщин, не принимающих тамоксифен.
Как было уже сказано, в большинстве наблюдений ультразвуковые заключения оказались ложнополжительными, при этом гистологическое исследование материала, полученного при выскабливании полости матки, выявило у этих пациенток следующую патологию (см. табл. 1).
Таблица 1
Состояние эндометрия по данным цитологического и гистологического исследования аспиратов и соскобов
Читайте также:

