Гепатит с и химиотерапия при онкологии
- Sofokast-Plus 13 500 руб.
- SoviHep D 19 000 руб.
- Hepcinat Plus 17 000 руб.
- Посмотреть все
- Velpanat 21 000 руб.
- Velasof 18 500 руб.
- Sovihep V 21 000 руб.
- Lucisovel 15 500 руб.
- Velakast 17 000 руб.
- SofoVel 13 000 руб.
- Эпклюза® 375 000 руб.
- Посмотреть все

Гепатоцеллюлярная карцинома (печеночно-клеточный рак) – злокачественное заболевание печени, которое отличатся быстрым прогрессированием. Рак и гепатит С тесно взаимосвязаны. По статистике, раковая трансформация печени чаще обнаруживается у людей с HCV-инфекцией. Риск ракового поражения печени возрастает при вирусном гепатите, осложненном циррозом и портальной гипертензией. Для диагностики прибегают к УЗИ брюшной полости, анализу крови на альфа-фетопротеин и биопсии печени.
Как влияет гепатит С на появление рака

Гепатит С – обширное поражение печени, которое вызывается вирусом гепатита С (ВГС). Характеризуется воспалением печеночных клеток (гепатоцитов), замещением их фиброзной тканью. При отсутствии адекватной терапии в течение 5-6 месяцев заболевание переходит в хроническую форму.
При вялотекущей HCV-инфекции возрастает вероятность жизнеугрожающих осложнений:
- цирроза печени;
- печеночной энцефалопатии;
- портальной гипертензии.
Заболевания появляются на фоне недостаточности органа. Из-за нарушения обезвреживающей, секреторной и кроветворной функции печени возникают сбои в работе эндокринной, пищеварительной, иммунной и других систем. В результате повышается риск рака внутренних органов.
Гепатит С и рак печени – заболевания, которые нередко протекают одновременно. Ученые доказали взаимосвязь между хроническим воспалением гепатоцитов и повышением риска их озлокачествления (малигнизации). Hepatitis C Virus – гепатотропный вирус, который дает толчок развитию рака.
Риск онкологии возрастает в 2.5 раза у больных гепатитом при:
- жировом гепатозе;
- циррозе печени;
- портальной гипертензии.
По статистике, рак обнаруживается у 80% пациентов с гепатитом, осложненным декомпенсированным циррозом.
Гепатологи выделяют ряд факторов, которые провоцируют печеночно-клеточный рак:
- несбалансированное питание;
- табакокурение;
- возраст после 50 лет;
- прием гормональных контрацептивов.
Симптомы рака печени:
- тяжесть в эпигастрии;
- увеличение печени (гепатомегалия);
- желтушность кожи;
- горечь во рту;
- брюшная водянка;
- варикоз вен пищевода.
Малигнизация гепатоцитов происходит спустя 10 лет после начала цирротических изменений в печеночной ткани (паренхимы). При несоблюдении диеты, употреблении продуктов с канцерогенами рак наступает раньше.
На 50-м Международном конгрессе по печеночным болезням, который прошел в Австрии, ученые рассказали о взаимосвязи между раком и вирусным гепатитом. Гепатологи проанализировали 2500 тысяч случаев злокачественных опухолей у пациентов с HCV-инфекцией. По предварительным расчетам, гепатотропный вирус в 2 раза увеличивает риск рака:
- молочной железы;
- толстого кишечника;
- щитовидной железы;
- простаты.
Рак молочной железы и гепатит – частое сочетание у пациенток в возрасте от 45-50 лет. Руководитель исследовательской группы Лиза Ньюберг уточнила, что при хроническом заболевании в первую очередь страдают органы из железистой ткани – щитовидка, надпочечники, предстательная и молочная железа.
Гепатиты вирусного происхождения – универсальные факторы риска в отношении РМЖ, рака почки и печени.
Особенности лечения рака при гепатите С
Убедительные данные о негативном влиянии химиотерапии, операции или лучевой терапии на состояние пациентов с гепатитом С отсутствуют. Методы лечения рака зависят от локализации злокачественных новообразований, сопутствующих симптомов. При гепатоцеллюлярной карциноме проводится комбинированная терапия:
- Операция. При небольших новообразованиях прибегают к сегментарной резекции – иссечению одного или нескольких сегментов печени. Пациентам с более крупными опухолями назначается лобэктомия – удаление левой или правой печеночной доли. В случае поражения всего органа рекомендована пересадка донорской печени. Для выполнения операции используют разные методики – индуцированная термотерапия высокочастотными волнами, лазероиндуцированная термоабляция.
- Лучевая терапия. При лечении цитостатиками рекомендовано радиационное облучение. Его действие направлено на уничтожение остаточных раковых клеток в организме.
- Химиотерапия. Основу терапии составляют противоопухолевые лекарства, которые препятствуют делению атипичных клеток. Чтобы уменьшить токсическое влияние на организм, назначают химиоэмболизацию. Суть процедуры заключается во введении цитостатика в раковую опухоль, портальную вену или печеночную артерию. Для лечения рака используются два лекарства – Сорафениб и Нексавар.
Согласно статистике, ни один из методов лечения гепатоцеллюлярной карциномы не ведет к ухудшению жизненного прогноза у больных вирусным гепатитом. Чтобы предотвратить рецидивы ракового заболевания, надо устранить его причину –инфекцию.
Для лечения гепатита, осложненного онкологией, используют препараты прямого антивирусного действия. В отличие от интерферонов и Рибавирина, они почти не вызывают побочных эффектов и не противопоказаны при декомпенсированном циррозе. В терапию включаются комбинированные лекарства на основе Софосбувира, Велпатасвира, Ледипасвира, Омбитасвира:
- Викейра Пак;
- Софокаст
- Харвони;
- Дасикаст
- Ксименси;
- Ледикаст
- Восеви;
- Велакаст
- Мавирет;
- Зепатир.
Продолжительность терапевтического курса зависит от генотипа ВГС и варьируется от 8 до 24 недель. При соблюдении врачебных рекомендаций удается навсегда избавиться от вирусной инфекции.
Химиотерапия — общее название курса лечения раковых заболеваний с помощью лекарственных (цитостатических) препаратов. Цель химиотерапии — уничтожение раковых клеток. Химиотерапия может применяться в качестве единственного метода лечения рака или в комбинации с хирургическим и лучевым лечением. Химиотерапия может проводиться до, вместо или после оперативного лечения; до, после или во время радиотерапии (лучевого лечения).
Для лечения большинства онкологических заболеваний применяются два вида химиотерапии: монохимиотерапия (лечение одним препаратом) и полихимиотерапия (лечение несколькими препаратами одновременно или последовательно). В современной онкологии для достижения максимального эффекта химиотерапевтического лечения все чаще используются сложные комбинации из нескольких химиопрепаратов.
Как действуют химиопрепараты на организм
Химиопрепараты разрушительно действуют на раковые клетки посредством вмешательства в определенные стадии процесса их развития или на особенности их строения. Особенно чувствительны к действию химиопрепаратов клетки, которые быстро делятся и живут короткое время, поэтому эти лекарства оказывают побочное воздействие и на здоровые клетки организма — такие как, клетки крови и костного мозга, корней волос, желудочно-кишечного тракта.
Наиболее распространенные побочные эффекты химиотерапии: слабость из-за снижения уровня гемоглобина, вторичные инфекции из-за снижения уровня лейкоцитов, тошнота, рвота, понос, изъязвления слизистой оболочки полости рта, выпадение волос, нейропатия.
Как проходит химиотерапевтическое лечение
В большинстве случаев химиопрепараты вводятся в организм внуривенно-капельно. Дозы и режимы их введения индивидуальны и определены на основании многочисленных рандомизированных исследований, проведенных учеными всего мира (согласно принципам доказательной медицины).
После каждого курса лечения обязательно делается определенный перерыв на 1-2-3 недели для восстановления организма. Затем процедура повторяется в соответствии со строгим химиотерапевтическим протоколом. Специальная сопроводительная терапия повышает качество жизни пациентов и позволяет уменьшить или полностью избежать побочных эффектов даже при проведении интенсивного химиотерапевтического лечения при любом виде рака.
Большинство пациентов проводят в клинике лишь один или несколько дней, а в остальное время ведут обычный образ жизни с незначительными изменениями. Перед проведением каждого курса химиотерапии проводится обследование пациента, назначаются определенные анализы крови. Соответственно этой информации, врач-химиотерапевт корректирует дальнейший план лечения: например, принимает решение уменьшить дозу препарата или отложить проведение следующего курса химиотерапии на несколько дней до полного восстановления организма.
Схема химиотерапевтического лечения зависит от онкологического диагноза, стадии заболевания и строго регламентируется международными методиками и правилами. Химиотерапевтические препараты постояно совершенствуются. Для каждого онкологического пациента, для каждого вида опухоли протоколы химиотерапии включают различные цитостатические препараты. В настоящее время используется большое количество лекарств, а также их различные сочетания. Комбинация химиотерапевтических препаратов осуществляется на основании принципа минимальной достаточности и направлена на достижение главной цели – максимального воздействия на опухоль.
Продолжительность лечения и количество курсов химиотерапии зависит от вида опухоли (рака), от особенностей течения болезни, от вида препаратов и от того, как организм реагирует на лечение (наличие-отсутствие побочных эффектов). Иногда возникает необходимость прекратить или изменить лечение, и это решение принимает лечащий врач-онколог. Лечение химиотерапевтическими препаратами может продолжаться от 6 месяцев до 2 лет. В период лечения больной находится под постоянным наблюдением квалифицированных специалистов, с обязательными регулярными обследованиями, которые могут включать различные анализы крови, рентген, УЗИ, КТ, МРТ, ПЭТ и т.д.
Химиотерапия без побочных эффектов — это хорошо или плохо
Даже если для лечения пациентов с одинаковым онкологическим диагнозом используются одни и те же химиопрепараты – побочные эффекты могут быть совершенно разными или значительно отличаться по степени выраженности. Все зависит от индивидуальных особенностей организма пациента, от квалификации врачей-химиотерапевтов и их профессионального опыта в применении новейших лекарственных средств.
Точную информацию о побочных воздействиях химиопрепарата и методах борьбы с ними обязательно заранее сообщит Вам лечащий врач-онколог. В большинстве случаев, для предупреждения побочных эффектов химиотерапии назначается превентивное и сопроводительное лечение. При проведении химиотерапии главные усилия врачей направлены на устранение опухоли, но и лечение побочных эффектов – отдельная, и очень важная, часть работы.
Важно! Нет никакой связи между выраженностью побочных явлений и эффективностью лечения! Тяжелые побочные явления не говорят о том, что лечение эффективно и, наоборот, если нет побочных явлений, то это не значит, что есть недостаток в эффективности лечения! Проведение химиотерапии в нашей клинике не прекращают даже при возникновении гематологических осложнений, а для их предупреждения применяют эффективные иммуностимуляторы и ростковые факторы.
Химиотерапевтическое отделение — как у нас получают лечение при раке
Лечение при раке назначается индивидуально каждому больному. В нашей клинике, химиотерапевтическое лечение получают в специализированном стационаре, где весь персонал, включая медицинских сестер и переводчиков-администраторов, профессионально подготовлен и обучен.
Современное оборудование в отделении химиотерапии дает нам возможность проводить длительные многосуточные инфузии цитостатических препаратов с точным дозированием, не ограничивая при этом передвижение пациента в пределах больницы и прилегающих территорий. После лечения пациент может возвратиться домой.
Если химиотерапевтический протокол непродолжителен по времени (3-4 часа), то пациент может получать лечение в условиях комфортного дневного стационара, в удобных креслах, оснащенных массажными функциями, DVD проигрывателем, телевизором с любыми спутниковыми программами и даже заниматься рисованием вместе с профессиональным художником, который прошлом – наш пациент.
Согласно международным требованиям, предъявляемым к стационарам такого типа, все растворы химиотерапевтических препаратов готовятся фармацевтами в условиях фармацевтической лаборатории. Расчет дозы проводится с помощью компьютера, а количество препарата контролируется врачом и провизором. Используются только оригинальные химиопрепараты производства ведущих западных фармацевтических компаний.
Команда специалистов, обладающих достаточным опытом и знаниями о всех возможных реакциях организма на цитостатические препараты: врач-онколог и медсестра-онколог.
Пациент не должен забывать, что он также является членом команды и должен стараться принимать активное участие в лечении — задавать любые интересующие его вопросы и поддерживать свой психологический настрой на успешное излечение. В свою очередь, медицинский персонал старается сделать все возможное для моральной поддержки пациента и его семьи. Пациент имеет возможность связаться с врачом в любое время суток при наличии экстренной ситуации.
Врачи понимают, что поддержка близких очень важна для пациентов, поэтому в нашей клинике приветствуется нахождение родственников или близких в палате во время лечения. Пациент получает необходимую моральную поддержку, а близкие имеют возможность получить информацию и участвовать в процессе лечения.
Есть лекарства и некоторые пищевые добавки, которые могут влиять на эффективность лечения химиопрепаратами. Обязательно сообщите врачу о всех лекарствах, которые Вы принимаете. Если во время прохождения курса химиотерапии появилась необходимость посещения других врачей, таких как: глазной врач, стоматолог, гинеколог, участковый терапевт, необходимо сообщить им о прохождении Вами химиотерапевтического лечения.
Введение химиопрепаратов не более болезненно, чем любой другой укол. Большинство лекарств не причиняют никакой боли. Если появляется боль во время введения лекарства, необходимо немедленно сообщить об этом медсестре, т.к. боль может появиться по причине, которая совсем не связана с действием самого препарата.
Возможно, во время лечения Вы будете чувствовать усталость. В таком случае желательно больше отдыхать на протяжении дня и временно замедлить ритм жизни. В любом случае, не противопоказано продолжать работать. Нужно посоветоваться с врачом о том, сколько часов Вы можете находиться на работе.
Чувство крайней усталости — это одно из наиболее частых побочных явлений при прохождении курса химиотерапии. Это также один из симптомов рака, как такового. Для улучшения своего самочувствия больной может сделать такую простую вещь, как организовать в течение дня частые перерывы для отдыха. Следует планировать для себя меньшее количество дел, или выполнять их с меньшей интенсивностью.
Специальной диеты для пациентов, проходящих химиотерапевтическое лечение нет. Мы рекомендуем избегать употребления жирной и острой пищи, приправ, лука, чеснока. Овощи, фрукты, салаты в сыром виде можно употреблять в пищу после тщательного мытья продуктов. Перед употреблением желательно очищать овощи и фрукты от кожуры. Для восстановления организма необходима пища с большим содержанием белков, прежде всего это — творог, рыба, курица, красное мясо. Питание должно быть сбалансированным. Для работы кишечника и поступления витаминов в организм необходимы свежие овощи и фрукты, свежевыжатые соки. По всем вопросам питания Вы получите рекомендации диетологов, которые работают в клинике. Дополнительные витамины в виде таблеток или пищевых добавок можно употреблять предварительно посоветовавшись с лечащим врачом. Не злоупотребляйте витаминами Е и С в больших количествах.
Важно правильно питаться. Правильное питание поможет сберечь и восстановить собственные защитные механизмы организма. Утром, в день получения химиотерапии, желательно есть легкую пищу. Настоятельно рекомендуется много пить перед, во время и после проведения курса лечения.
Помните! Правильное питание — это важная составляющая лечения. Еда дает силы, которые необходимы для благополучного лечения, поэтому питание — это тоже лечение!
Химиотерапия может способствовать изменению восприятия вкуса и запаха, может влиять на аппетит. Изменение восприятия запаха и вкуса исчезают через 1-2 месяца после лечения.
При снижении аппетита, желательно есть часто и маленькими порциями. Важно следить за гигиеной рта, чистить зубы и полоскать рот перед и после еды. Это поможет избавиться от неприятного запаха и предотвратит размножение болезнетворных бактерий. Бывают дни во время химиотерапии, когда совершенно не хочется есть. Не отчаивайтесь, постарайтесь наверстать упущенное в другие дни. После окончания лечения все вернется в норму.
Большинство химиопрепаратов выводятся через почки, поэтому в процессе выведения они действуют на органы мочевыводящей системы: мочевой пузырь, почки, мочеточники. Важно, чтобы лекарства своевременно выделялись из организма. И для этого нужно много пить, особенно в день получения лечения. Необходимо пить не меньше 10 стаканов жидкости: воду, компот, бульон, соки и т.д. Главное — много пить!
Важно не допустить развития тошноты, рвоты и поноса. Эти побочные явления могут привести к вымыванию из организма необходимых ему минеральных веществ, а также потере больших количеств жидкости.
Как справиться с поносом: рекомендуется обильное питье воды, теплой или комнатной температуры, необходим отказ от жирной пищи, следует соблюдать диету, в которую входят бананы, белый рис, мякоть яблок, сухари из белого хлеба, не следует употреблять в пищу орехи и семечки, свежие овощи или овощи, богатые пищевыми волокнами (капуста брокколи, кукуруза и т.д., фрукты с кожурой), следует исключить напитки, содержащие кофеин, поскольку он способствует потере жидкостей организмом. Вместо кофе, черного чая, колы и пр. можно употреблять напитки, не содержащие кофеина, например, травяные чаи.
Можно употреблять или добавлять в пищу обогащенные напитки или экстракты. Особым успехом пользуются крапива, хрящ акулы, сок кактуса и алоэ, свежий гранатовый сок.
Некоторая информация об альтернативных препаратах:
Желательно строго придерживаться ежедневного сбалансированного питания, которое должно включать в себя следующие группы продуктов:
- Овощи и фрукты — источник необходимых витаминов и минералов. Фрукты содержат значительное количество углеводов (главным образом простые сахара), являющихся источником энергии, тогда как овощи богаты пищевыми волокнами. Предпочтительней включать в рацион как можно больше фруктов. Овощи и фрукты можно употреблять в разных видах: свежие, целиком, очищенные, в салатах, в виде соков и компотов, вареные, приготовленные на пару.
- Курица, мясо, рыба, яйца — снабжают организм белками, витаминами и минералами. К этой группе относятся также: бобовые (горох, чечевица, сушеная фасоль, бобы), орехи, молочные продукты и морепродукты. Во время лечения у многих пациентов пропадает аппетит к мясу из-за изменения вкусовых ощущений. Мясо на вкус кажется горьким или имеющим вкус металла. Готовьте мясо с использованием различных соусов и не острых специй — это улучшит вкусовые качества. Из опыта больных: иногда столовые приборы из нержавеющей стали способны приглушить горьковато-металлический вкус мясных блюд. Вместо мяса можно употреблять его заменители, богатые белками: рыбу, курицу, индейку. Очень полезны морепродукты, особенно свежие, не замороженные!
- Хлеб и каши — снабжают организм углеводами, витаминами, минералами и частично белками. Пища этой группы легко усваивается больными. К этой же группе относятся также: картофель, рис, различные макаронные изделия, кукуруза, пшеница.
- Молочные продукты – источник белков, витаминов и минералов, главным образом кальция. Все продукты этой группы крайне приветствуются: молоко и его производные, различные сыры и творог, йогурт, простокваша, мороженое, сладкие сливки (не растительные), различные молочные деликатесы и десерты.
Причина заблуждения химиотерапевтов была порождена ограниченностью диагностических возможностей. В то время для адекватной диагностики было недостаточно УЗИ и биохимического анализа крови, а МРТ и КТ были недоступны.

Лекарственный гепатит
Сегодня основные диагностические критерии поражения печени цитостатиками в результате химиотерапии также опираются на биохимический анализ крови, но высокочувствительные тесты позволяют исключить вирусные гепатиты, лучевая визуализация – КТ и МРТ выявляют мельчайшие метастазы в печени, специфические маркёры диагностируют аутоиммунные гепатиты, установлены морфологические критерии алкогольных поражений печени. А когда исключено всё, на повестке дня остаётся токсический лекарственный гепатит, развивающийся при применении стандартных доз химиопрепаратов.
Факторами риска лекарственного гепатита является непосредственно токсический потенциал цитостатика, а порой и генетические особенности пациента, не позволяющие адекватного разложения и выведения метаболитов. Влияет пол и возраст, жизненный анамнез, нездоровое питание и злоупотребление алкоголем. Влияют лекарства, принимаемые не по поводу рака, а в связи с другим хроническим заболеванием, и их количество. Влияют сопутствующие болезни и локализация опухолевого процесса.
Комплекс факторов в различных сочетаниях не даёт возможности печени выстоять под натиском химиотерапии, и она снижает или утрачивает свои функциональные возможности.
Поражение печени после химиотерапии
При тяжёлом поражении печени проведение химиотерапии невозможно, но при лёгкой и средней степени возможно лечение со снижением дозы химиопрепаратов. Только польза от такой сокращенной химиотерапии тоже может стать редуцированной. Что же делать? Разумеется, поражение печени лекарством легче предотвратить, чем лечить, но и лечить тоже можно и нужно. Ещё недавно химиотерапевты скептично относились к возможности развития лекарственного гепатита ещё и потому, что не было эффективных препаратов для лечения и профилактики. Сегодня для этих целей применяется абсолютно физиологичный метаболит, дефицитный при любой печёночной патологии.
Есть ещё один неприятный момент: поражение печени в результате химиотерапии приводит к развитию печёночной энцефалопатии, проявляющейся постхимиотерапевтической астенией и депрессией. Лёгкая энцефалопатия отмечается, как минимум, у трети всех прошедших химиотерапию, но поскольку пациенты практически не попадают к невропатологу, у них это состояние не диагностируется.
Насколько опасна депрессия, рассказывать не нужно. Лечение энцефалопатии проходит по пятиступенчатой методике, включающей не только устранение провоцирующего фактора и усугубляющих его моментов, но санацию кишечника от содержащих азот субстанций. Назначаются специальный диетический режим и препараты, помогающие связывать токсические продукты и выводить их.
Онкологи гепатологи Европейской клиники подбирают оптимальную схему комплексного лечения при лекарственном гепатите. Наша задача - максимально быстро вернуть пациенту исходный, до заболевания, уровень работоспособности и физической активности, если это возможно в принципе.

Онкологические заболевания, вне зависимости от расположения и типа опухоли, требуют срочной терапии. Без лечения опухолевый процесс прогрессирует и приводит к развитию вторичных очагов патологии — метастазов. Постепенно системы организма выходят из строя, органы отказывают, и человек погибает. Предотвратить летальный исход возможно только при помощи современных терапевтических мер.
Ряд пациентов придерживается мнения, что лечение онкологии хуже самой болезни. Терапия действительно очень болезненна, существует масса минусов и побочных эффектов. Но важно помнить, что без вмешательства специалистов вылечить заболевание невозможно.
Но чем опасна лучевая терапия, и как восстановить организм после нее? Знать ответ на этот вопрос следует каждому пациенту, столкнувшемуся с данным терапевтическим методом. Знания об этом методе лечения, а также об особенностях сопроводительной терапии в онкологии, помогут восстановиться после курса терапии.
Что такое лучевая терапия?
Лучевая или радиотерапия — это терапевтический метод с применением ионизирующей радиации. Представляет собой направленное воздействие пучками рентгеновских, нейтронных, гамма- или бета-лучей на пораженный участок тела. Лучи направляются на определенную область при помощи медицинского ускорителя.
Преимущественно лучевая терапия применяется в онкологии для разрушения злокачественных опухолевых структур. Встречается и экзотическое применение радиации в косметологии, но в этом случае применяется слабое облучение, не оказывающее сильного воздействия на организм. При лечении рака воздействие радиации на человеческий организм гораздо мощнее, поэтому следует отдельно рассмотреть минусы лучевой терапии.
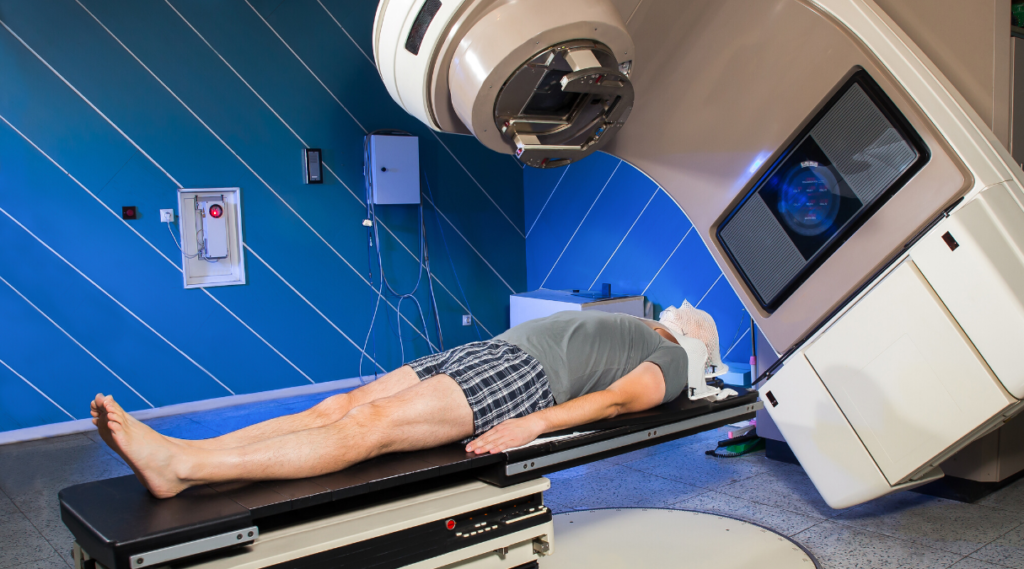
В современной медицине существует 3 типа рассматриваемого терапевтического метода:
- Контактный — источник излучения прикладывается непосредственно к опухоли. Способ применяется крайне редко, несмотря на относительную безопасность для здоровых тканей пациента.
- Дистанционный — радиотерапия с удаленным источником излучения. Основным минусом лучевой терапии данного типа является поражение тканей, окружающих опухоль. Наиболее используемый метод по причине его универсальности. Современная протонная дистанционная химиотерапия относится к наименее травматичным.
- Радионуклидный — в организм человека вводятся радиоактивные компоненты, которые избирательно накапливаются в определенных тканях организма. Применяется для терапии опухолей, расположенных в органах с накопительной функцией. Например, радиоактивный йод поступает в щитовидную железу, фосфор — в костном мозге.
Все перечисленные выше методы применяются в современной онкологии.
Чем опасна лучевая терапия?
Применение радиации в лечении раковой опухоли на поздних стадиях в большинстве случаев является вынужденной мерой. Без облучения неконтролируемое деление аномальных клеток остановить невозможно, другие методы оказываются бессильными. Но чем опасна лучевая терапия?
Опасность данного метода лечения раковой опухоли в первую очередь заключается в прямом воздействии радиации на организм человека. В настоящее время техническое оснащение онкологических центров не всегда позволяет направлять лучи напрямую к опухоли.
В результате от воздействия радиоактивных компонентов страдают не только опухолевые, но и изначально здоровые ткани организма человека. Кроме того, при гибели опухоли в кровь пациента попадают продукты распада, вызывающие сильную интоксикацию.
К существенным побочным эффектам лучевой терапии относятся:
- Лучевые ожоги.
- Ослабление стенок сосудов, внутренние кровоизлияния.
- Лучевая болезнь: приступы тошноты и рвоты, разрушения тканей на клеточном уровне, выпадение волос, прогрессирующая слабость, угнетение процесса кроветворения.
При проявлении перечисленных выше симптомов состояние пациента требует стабилизации.
Восстановление после лучевой терапии

Лечение онкологического заболевания требует реабилитации. Восстановлению после лучевой терапии в РФ уделяется мало внимания, поэтому многое зависит от самого пациента. В процессе реабилитации, больному рекомендуется:
- Питаться правильно. Ежедневный рацион должен быть сбалансированным. Употребляйте свежие овощи и фрукты. Избегайте продуктов, содержащих большое количество искусственных красителей, усилителей вкуса и запаха.
- Заниматься посильной физической активностью. По этому поводу следует отдельно консультироваться с лечащим врачом.
- По возможности, уехать из зоны с загрязненной экологией — по крайней мере, на период реабилитации.
- Проходить плановый медосмотр минимум 1 раз в год и обращаться к онкологу при малейшем ухудшении состояния.
Первичное восстановление после лучевой терапии включает симптоматическое лечение последствий воздействия радиации. Если после курса лечения у больного развилась лучевая болезнь, последующее купирование симптомов проходит под строгим наблюдением лечащего врача в стационарных условиях. Выписка из больницы допустима только при отсутствии угрозы летального исхода.
Отказ от химиотерапии: последствия
Химиотерапия — это совокупность применяемых при лечении онкологического заболевания противоопухолевых препаратов и других лекарств, воздействующих напрямую на новообразование. Препараты применяются под строгим наблюдением специалиста, так как относятся к сильнодействующим. Самостоятельно прекращать прием лекарств, как и изменять дозировку, категорически не рекомендуется.
При своевольном отказе от химиотерапии, последствия могут быть следующими:
- Резкое разрастание опухоли, рецидив рака.
- Ухудшение общего состояния здоровья, интоксикация.
- Прогрессирующее формирование метастазов.
- Ухудшение психического состояния: проявление депрессии и других психических расстройств.
При резком отказе от химиотерапии, последствия могут быть фатальными и привести к смерти пациента. Помните: лечение рака — действительно болезненный и тяжелый процесс, но резкое прекращение терапии только ухудшит ситуацию. Если вы чувствуете себя плохо и хотите приостановить прием противовирусных лекарств, обратитесь к лечащему врачу.
Последствия после химиотерапии

К серьезным последствиям после химиотерапии относятся:
- Развитие или прогрессия токсического гепатита.
- Негативное воздействие противоопухолевых препаратов на миокард.
- Изменение показателей белка в плазме крови и развитие лейкоцитопении.
- Тяжелая депрессия, которая может сопровождаться попытками суицида или отказом от дальнейшей терапии или приемов пищи.
- Психозы в острой форме.
- Развитие различных форм анемии.
- Нарушение функций почек и надпочечников.
- Частичная или полная потеря волос (алопеция).
- Регулярные приступы тошноты и рвоты.
Борьба с последствиями после химиотерапии, как и в случае лечения радиацией, носит симптоматический характер. Пациенту важно понять, что негативное состояние после курса противоопухолевых медикаментов не останется таковым навсегда. Организм полностью восстанавливается за 6-12 месяцев. Если не рецидива не наблюдается, можно утверждать о полном выздоровлении пациента.
Сопроводительная терапия в онкологии
Сопроводительная терапия в онкологии — это комплекс мер, применяемых для устранения тяжелых проявлений болезни или симптомов, связанных с прохождением курса специфического лечения. Комплекс предназначен для стабилизации состояния пациентов и предотвращения развития побочной патологии.
Большинство программ по борьбе со злокачественным новообразованием включает проведение сразу двух типов лечения: химио- и радиотерапии. Совокупность методов оказывает негативное влияние не только на опухолевые сегменты, но и на весь организм больного. В первую очередь, урон наносится костному мозгу пациента и процессу кроветворения.
Следствием этого деструктивного процесса становятся тяжелые формы анемии. С проявлениями подобных патологий нельзя бороться только симптоматически из-за высокого риска внутренних кровотечений. В этом случае применяется сопроводительная терапия в онкологии.
Для восстановления системы кроветворения используется метод введения пациенту фракций его же костного мозга, собранных и законсервированных до начала лучевой и химической терапии. Препарат вводится пациенту через 24-48 часов после окончания основного лечения.
Это способствует ускоренному восстановлению организма и снижению интенсивности побочных эффектов. Другие методы восстановления после лучевой терапии и приема противоопухолевых средств зависят от типа опухоли и общего состояния пациента.
Читайте также:

