Эпидермоидная киста мосто мозжечкового угла
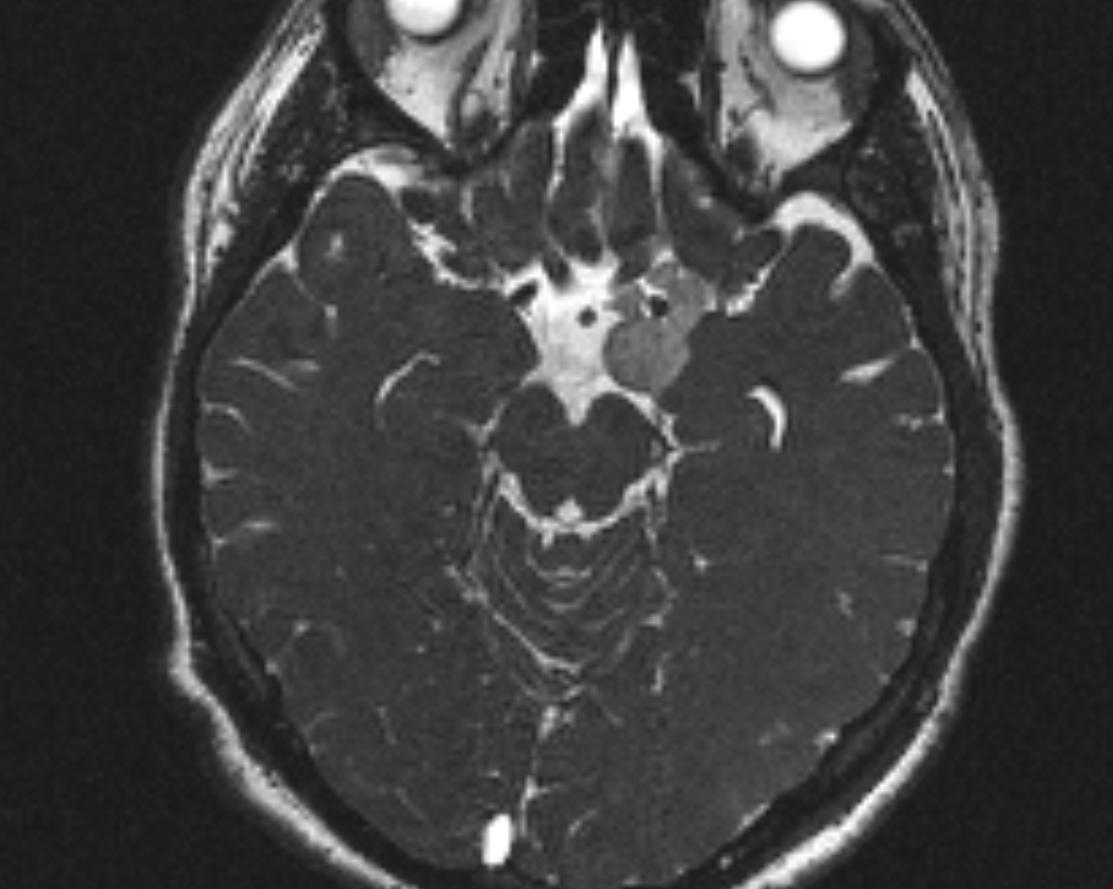
- головной мозг
- магнитно-резонансная томография
- эпидермоидная киста
Эпидемиология
Являются относительно распространенными врожденными образованиями, на долю которых приходится около 1% от всех внутричерепных опухолей. Очень медленно растут и, как правило, требуется много лет, чтобы появилась клиника. Возраст пациентов от 20 до 40 лет. Редко ассоциированы с триадой Currarino (аноректальная, сакральная аномалии и пресакральные образования (переднее сакральное менингоцеле, тератома, гамартома)).
Клинические проявления
Симптомы обусловлены постепенно нарастающим масс-эффектом и представлены:
- головными болями (наиболее распространенный симптом)
- дефицитом черепных нервов
- мозжечковыми симптомами
- припадками
- повышением внутричерепного давлени
Редко, рецидивирующий асептический менингит, похожий на таковой при менее распространенных дермоидных кистах.
Патология
Эпидермоидные кисты могут быть врожденными (наиболее часто, являются результатом неполного разделения эктодермы во время закрытия невральной трубки) или приобретенными (послеоперационная или посттравматическая имплантация). Патологически, внутричерепные эпидермоидные кисты идентичны врожденным холестеатомам верхушки пирамиды височной кости, среднего уха. Они отличаются от дермоидных кист, которые имеют эпидермальные и кожные придатки, такие как волосы и сальные железы, и зрелых тератом, которые имеют все три слоя.
Они имеют тонкую капсулу, представленную тонким слоем плоского эпителия, который макроскопически белый и жемчужный, и может быть гладким, дольчатым или узловым. Содержимое кистозного компонента обычно представлено воскообразным материалом из десквамированных кератиновых производных и кристаллами холестерина. Следует отметить, что некоторые авторы, указывают на то, что эпидермоидные кисты имеют некоторое гистологическое сходство с кистозными (адамантиноматозными) краниофарингиомами.
Локализация
- интрадурально: 90%
- мостомозжечковый угол: 40-50%
- третие по частоте встречаемости образования мостомозжечкового угла (после вестибулярных шванном и менингиом), на долю которых приходится около 5-10% всех опухолей в этом регионе
- супраселлярная цистерна: 10-15%
- четвертый желудочек:
17%
- средняя черепная ямка
- межполушарная щель
- спинальная (редко)
- мостомозжечковый угол: 40-50%
- экстрадурально: 10%
- большинство в черепе
Особенности визуализации
Дольчатые образования, которые заполняют, расширяют ликворные пространства, оказывают постепенно нарастающий масс-эффект, проникают между структурами и охватывают соседние нервы и сосуды. Частой особенностью кист задней черепной ямки является смещение основной артерии в сторону от моста.
Сочетание клеточных остатков вместе с высоким содержанием холестерина понижают плотность эпидермоидов приблизительно до 0 HU; таким образом, эпидермоидные кисты могут быть идентичными по плотности с ликвором, и выглядеть так же, как арахноидальные кисты.
Кальцификация не часто (10-25% случаев); редко эпидермоидная киста может быть гиперденсной вследствие кровотечения, омыления или высокого содержания белка ("белые эпидермоиды").
Они не копят контраст, и только в очень редких случаях демонстрируют накопление контраста стенкой.
Проявления на МРТ схожи с таковыми на КТ; эпидермоиды часто неотличимы от арахноидальных кист или расширенных ликворных пространств на многих последовательностях.
- T1
- обычно изоинтенсивны ликвору
- часто наблюдается более интенсивный сигнал по сравнению с ликвором по периферии образования
- редко могут иметь гиперинтенсивный сигнал ("белые эпидермоиды")
- редко внутреннее кровоизлияние может привести к повышению интенсивности сигнала
- T1 C +
- иногда может быть тонкое накопление контраста по периферии
- в редких случаях злокачественного перерождения, накопление становится более выраженным
- T2
- обычно изоинтенсивны ликвору (65%)
- слегка гиперинтенсивнее (35%)
- редко гипоинтенсивные, как правило , в случаях так называемых "белых эпидермоидов"
- FLAIR
- обычно неоднородный / "грязный" сигнал; выше, чем от ликвора
- остерегайтесь потоковых артефактов от пульсации ликвора, которые могут имитировать подобные изменения
- DWI: в отличии от арахноидальных кист имеют гиперинтенсивный сигнал при высоких значениях b-фактора (сочетание истинного ограничения диффузии и эффекта Т2-просвечивания )
Лечение и прогноз
При наличии симптоматики хирургическое иссечение является методом выбора. Полная резекция затруднительна, так как не все ткани могут быть удалены, особенно расположенные около черепномозговых нервов и сосудов. Поэтому рецидив не редкость, хотя рост, как правило, медленный и може пройти много лет без появления новых симптомов.
а) Терминология:
1. Синонимы:
• Эпидермоидная опухоль, первичная холестеатома или эпидермальная инклюзионная киста
2. Определение:
• Врожденная инклюзия эктодермальных эпителиальных элементов во время закрытия нервной трубки
б) Визуализация:
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ головного мозга с контрастированием и использованием последовательностей FLAIR и ДВИ
• Советы по протоколу исследования:
о Последовательности ДВИ-ключевые диагностические данные для постановки диагноза
о ДВИ (DTI) - лучшие последовательности для поиска рецидива
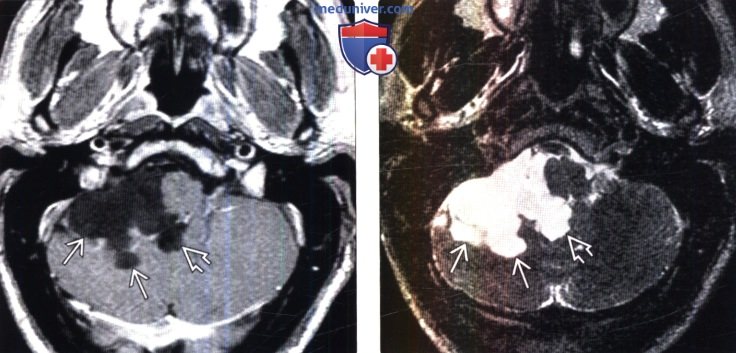
(Слева) МРТ, постконтрастное Т1-ВИ, аксиальный срез: в области цистерны ММУ определяется крупная эпидермоидная киста характеризующаяся инвазивным ростом. Обратите внимание на гипоинтенсивный сигнал от образования и отсутствие его контрастирования. Киста внедряется в полушарие мозжечка и отверстие Люшка.
(Справа) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента определяется крупная гиперинтенсивная эпидермоидная киста, характеризующаяся внедряющимся ростом. Образование инвагинирует в полушарие мозжечка и отверстие Люшка.
в) Дифференциальная диагностика эпидермоидной кисты мостомозжечкового угла и внутреннего слухового прохода (ММУ-ВСП):
2. Кистозное новообразование в области ММУ:
• Кистозная вестибулярная шваннома
• Кистозная менингиома в области ММУ
• Инфратенториальная эпендимома: о Растет на ножке из IV желудочка
• Пилоцитарная астроцитома:
о Растет на ножке из мозжечка
• Все имеют контрастируемые участки на постконтрастных Т1-ВИ
4. Нейроцистицеркоз в области ММУ:
• Частичное контрастирование
• Денсность/интенсивность сигнала не идентична СМЖ
• Часто наблюдается отек или глиоз прилегающей мозговой ткани
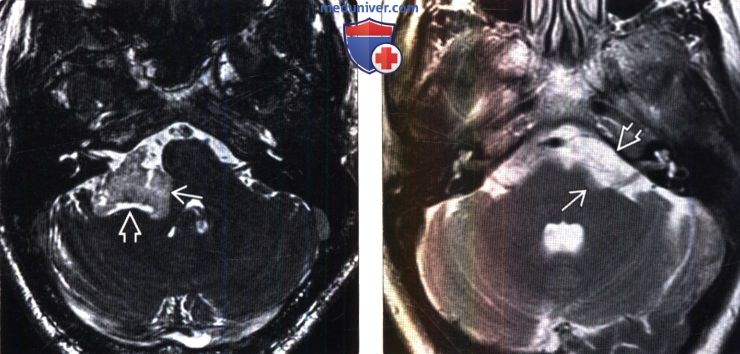
(Слева) Тонкосрезовая высокоразрешающая МРТ, Т2-ВИ, режим подавления сигнала от жира: в области правого ММУ определяется эпидермоидная киста. Обратите внимание на структуру ее поверхности по типу цветной капусты. Образование сдавливает среднюю ножку мозжечка и прилегающее полушарие мозжечка.
(Справа) МРТ, Т2-ВИ, аксиальный срез: незначительное расширение левой цистерны ММУ, а также минимальный масс эффект, оказываемый на среднюю ножку мозжечка. При этом какое-либо образование четко не визуализируется. В таком случае левосторонней нейросенсорной тугоухости необходимо исключить наличие арахноидальной или эпидермоидной кисты.
г) Патология:
1. Общие характеристики эпидермоидной кисты мостомозжечкового угла и внутреннего слухового прохода (ММУ-ВСП):
• Этиология:
о Врожденное включение эктодермальных элементов во время закрытия нервной трубки:
- Между 3-й и 5-й неделями эмбриогенеза
о Новообразование ММУ возникает из клеток первой жаберной дуги
3. Микроскопия:
• Стенка кисты: внутренний слой из многослойного плоского эпителия покрыт фиброзной капсулой
• Содержимое кисты: твердый кристаллический холестерин, кератиновые фрагменты:
о Придатки кожи (волосяные фолликулы, сальные железы или жировая ткань) отсутствуют
о При наличии любого из них стоит предположить дермоидную кисту
• Растет последовательными слоями с десквамацией плоскоклеточного эпителия со стенки кисты:
о Превращение в кератиновые/холестериновые кристаллы сформированием концентрических пластинок
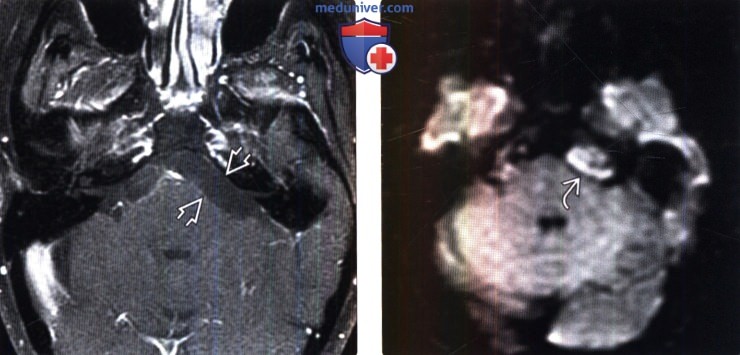
(Слева) МРТ, постконтрастное Т1-ВИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента вновь выявляется расширение цистерны ММУ, а также отсутствие контрастирования опухоли. При наличии эпидермоидной кисты в расширенной кисте, на ДВИ будет отмечаться ограничение диффузии, что позволит поставить диагноз.
(Справа) МРТ, ДВИ, аксиальный срез: у этого же пациента определяется характерное ограничение диффузии в области эпидермоидной кисты, располагающейся в левой цистерне ММУ. Без информации, которую дает ДВИ, указанное образование вполне могло бы быть пропущено.
д) Клиническая картина:
1. Проявления эпидермоидной кисты мостомозжечкового угла и внутреннего слухового прохода (ММУ-ВСП):
• Наиболее частые признаки/симптомы:
о Ведущий симптом при обращении: головокружение
о Другие симптомы зависят от локализации, характера роста:
- Нейросенсорная тугоухость: частый симптом
- Невралгия тройничного нерва (болевой тик): при распространении кисты на зону входа корешка ЧН V, расположенную на латеральной поверхности моста
- Судорожные приступы: при распространении кисты вверх через вырезку в темпоромедиальную область
о До момента постановки диагноза симптомы обычно сохраняются в течение > 4-х лет
• Клинический профиль:
о Пациент 40 лет с легкими симптомами и больших размеров образованием, обнаруженным в области ММУ на МРТ
о Случайная находка гиперинтенсивного образования в области ММУ на ДВИ при МРТ у бессимптомного пациента
2. Демография:
• Возраст:
о Несмотря на то, что состояние врожденное, его обнаружение происходит во взрослом периоде жизни
о Может выявляться в широком диапазоне возрастов: 20-60 лет:
- Пик: 40 лет
• Эпидемиология:
о Третье по распространенности объемное образование ММУ
о Составляет 1% от всех внутричерепных опухолей
3. Течение и прогноз:
• Медленно растущие врожденные образования, которые остаются бессимптомными на протяжении многих лет
• Небольшие образования в области цистерн хорошо поддаются хирургическому лечению
• Полное хирургическое удаление больших образований с грыжевым выпячиванием супратенториально вверх является более сложным:
о Хирургическое удаление больших образований имеет более тяжелые осложнения
4. Лечение:
• Целью является полное хирургическое удаление:
о При больших размерах образования субтотальное его удаление является осторожной хирургической тактикой:
- Агрессивное тотальное удаление может привести к выраженной невропатии черепных нервов
- Используется при прикреплении капсулы к стволу мозга и черепным нервам
• При рецидиве, процесс роста занимает большое количество лет:
о ДВИ-ключевой метод диагностики рецидива
е) Диагностическая памятка:
1. Обратите внимание:
• МР диагностика основана на:
о Образование с внедряющимся паттерном роста в области ММУ
о Низкий уровень сигнала на Т1 -ВИ, высокий-на Т2-ВИ (похожий, но не идентичный СМЖ)
о Подавление сигнала на FLAIR частичное или отсутствует
о Гиперинтенсивный сигнал на ДВ томограммах
2. Советы по интерпретации изображений:
• Диффузионно-взвешенная МРТ является ключевым методом корректной диагностики
3. Советы по отчетности:
• Обязательно опишите расширение пространств перед мостом или в медиальной области средней черепной ямки при его наличии
ж) Список литературы:
- Gopalakrishnan CV et al: Long term outcome in surgically treated posterior fossa epidermoids. Clin Neurol Neurosurg. 1 17:93-9, 2014
- Schiefer TK et al: Epidermoids of the cerebellopontine angle: a 20-year experience. Surg Neurol. 70(6):584—90; discussion 590, 2008
- Bonneville F et al: Imaging of cerebellopontine angle lesions: an update. Part 2: intra-axial lesions, skull base lesions that may invade the CPA region, and non-enhancing extra-axial lesions. Eur Radiol. 17(11):2908—20, 2007
- Dutt SN et al: Radiologic differentiation of intracranial epidermoids from arachnoid cysts. Otol Neurotol. 23(1):84—92, 2002
- Kobata H et al: Cerebellopontine angle epidermoids presenting with cranial nerve hyperactive dysfunction: pathogenesis and long-term surgical results in 30 patients. Neurosurgery. 50(2):276—85; discussion 285-6, 2002
- Dechambre S et al: Diffusion-weighted MRI postoperative assessment of an epidermoid tumour in the cerebellopontine angle. Neuroradiology. 41(10:829-31, 1999
- Ochi M et al: Unusual CT and MR appearance of an epidermoid tumor of the cerebellopontine angle. AJNR Am J Neuroradiol. 19(6):1113-5, 1998
- Talacchi A et al: Assessment and surgical management of posterior fossa epidermoid tumors: report of 28 cases. Neurosurgery. 42(2):242—51; discussion 251-2, 1998
- Timmer FA et al: Chemical analysis of an epidermoid cyst with unusual CT and MR characteristics. AJNR Am J Neuroradiol. 19(6):1111 —2, 1998
- Ikushima I et al: MR of epidermoids with a variety of pulse sequences. AJNR Am J Neuroradiol. 18(7)4359-63, 1997
- Kallmes DFet al: Typical and atypical MR imaging features of intracranial epidermoid tumors. AJR Am J Roentgenol. 169(3):883—7, 1997
- Tien RD et al: Variable bandwidth steady-state free-precession MR imaging: a technique for improving characterization of epidermoid tumor and arachnoid cyst. AJR Am J Roentgenol. 164(3):689-92, 1995
- Gao PY et al: Radiologic-pathologic correlation. Epidermoid tumor of the cerebellopontine angle. AJNR Am J Neuroradiol. 13(3):863—72, 1992
- Tsuruda JS et al: Diffusion-weighted MR imaging of the brain: value of differentiating between extraaxial cysts and epidermoid tumors. AJNR Am J Neuroradiol. 11 (5):925-31; discussion 932-4, 1990
- Tampieri D et al: MR imaging of epidermoid cysts. AJNR Am J Neuroradiol. 10(2):351-6, 1989
Редактор: Искандер Милевски. Дата публикации: 8.5.2019
Эпидермоидная киста - доброкачественная опухоль, чаще врожденная (эпидермоид) и реже приобретенная (холестеатома), с четкими контурами, экспансивным ростом, приводящая к костной реструктуризации - деструкция в области роста и петрификаты в краях капсулы (головки стрелок на рис.1801 и звёздочка на рис.1802).

Рис. 1801 и 1802
0,2-1,8% от всех опухолей ЦНС, возрастной диапазон от 20 до 60 лет, пик встречаемости 20-40 лет.
На КТ эпидермоидная киста четко очерченная зона костной деструкции со склерозированными краями. В базальных цистернах и латерально. Интракраниально на основании черепа в стороне от срединной линии. 40-50% холестеатом локализуются в области мостомозжечкового угла [2]. Реже в области больших полушарий. Плотность от - 30 до ликворной. В 10-25% случаев имеются обызвествления. На МРТ изоинтенсивна ликвору (может быть↑по Т1 реже). На Flair часто неоднородна, имеет “грязный” сигнал [48]. Имеет особенность ограничивать диффузию, DWI↑. Данный вид кист может быть врожденными (эпидермоидная киста) или приобретенными (холестеатома). Врожденные вероятнее всего возникают из фрагментов эктодермальных эпителиальных элементов, которые остаются в полости замыкающей невральной трубки. Приобретенные чаще всего травматического генеза, когда происходит проникновение эпидермиса в глубоко лежащие ткани, где он и образует кисту [2].

Эпидермоидная киста в виде массы без чётких контуров в области правого мостомозжечкового угла (головки стрелок на рис.1803) и препонтинной области со смещением ствола головного мозга назад (головки стрелок на рис.1804), а так же с распространением в хиазмально-селлярную область (головки стрелок на рис.1805), имеющая интенсивность МР-сигнала схожую с цереброспинальным ликвором на Т1.

Врожденное образование, изоинтенсивное на Т2 ликвору в параселлярной области слева (звёздочки на рис.1806). Патогномоничная особенность эпидермоидной кисты - ограничивать диффузию межклеточной жидкости, что приводит к повышению интенсивности МР-сигнала на DWI (стрелки на рис.1807). Распространение дермоидной кисты, изоинтенсивной ликвору в селлярной области с хватом артерий и оттеснением структур головного мозга (головки стрелок на рис.1808).

Область в левой средней черепной ямки имеющая жировую плотность на КТ однородной структуры (рис.1809). Атрофия костных структур от давления с перестройкой и раздвиганием костных структур основания черепа в левой средней черепной ямке (рис.1811 и звёздочка на рис.1810), а так же с наличием обызвествления в капсуле (головка стрелки на рис.1810).
На КТ нет признаков изменения плотности образования на сканах после контрастного усиления (рис.1812-1814).

Эпидермоидные кисты типично не усиливаются, и крайне очень редко демонстрируют любое усиление стене. Тонкое усиление по периферии иногда может рассматриваться. В редких случаях злокачественного перерождения, повышение становится более выраженным [48].

Не резко выраженное контрастное усиление стенки эпидермоидной кисты, выявляемое на постконтрастных МРТ в режиме Т1 (головки стрелок на рис.1815-1817).
Дермоидная киста (зрелая тератома)
Дермоид в отличии от эпидермоида располагается по средней линии, чаще в ЗЧЯ или в пинеальной области. Эпидермоид встречается в 6-8 раз чаще, чем дермоидная киста. Так же эпидермоид обладает особенностью значительно ограничивать диффузию, приводя к повышению МР-сигнала по DWI. Тератома всегда врожденная, в связи с чем, чаще диагностируется у детей. Эпидермоид может быть врожденным и приобретенным, диагностируется чаще в среднем возрасте.
Признаки и симптомы эпидермоидных кист в связаны с постепенным масс-эффектом, такие как: головные боли (наиболее распространенный симптом), дефицит черепных нервов, мозжечковые симптомы, припадки, повышенное внутричерепного давления. Периодический асептический менингит встречается редко, но признан и менее распространен, чем при дермоидных кистах.

Рецидив эпидермоидной кисты после операции в средней черепной ямке справа (звёздочки на рис.1827), с наличием неоднородной массы, а так же обызвествления в стенке указанного образования (головки стрелок на рис.1828). DWI незаменима для оценки остаточной ткани образования или для диагностики рецидива (головки стрелок на рис.1829).
Хирургическое иссечение является методом выбора, если имеются выраженные симптомы заболевания. Тем не менее, полная резекция трудна, поскольку не все ткани можно удалить, особенно со всех черепных нервов и сосудов. В связи с чем рецидив - не редкость, хотя рост, как правило, медленный и многолетний, могут пройти годы без новых симптомов. Радикальность удаления опухоли и диагностика рецидива эффективно оценивается с использованием импульсной последовательности DWI. Прогноз для жизни относительно благоприятный.
- Корниенко В. Н., Пронин И. Н. Диагностическая нейрорадиология : в 3-х томах. — Т. 3. — М., 2009. — 462 с.
- De San Pedro J. R., Rodr guez F. A., N guez B. F. [et al.]. Massive hemorrhage in hemangioblastomas Literature review // Neurosurg Rev. — 2010. — Vol. 33 (1). — P. 11—26.

Представляем вашему вниманию книгу по диагностике опухолей головного мозга на КТ и МРТ. Стоимость книги при заказе у нас - 1000 рублей. При заказе 2х книг - третья в подарок. Размер А4, объём 600 страниц и 2000 диагностических изображений.Полный разбор каждой опухоли головного мозга с характеристикой морфологии, контрастного усиления, динамики наблюдения, а так же дифференциальной диагностики. Всё это сопровождается подробными комментариями и демонстрацией на изображениях.

Арахноидальная киста - ликворная киста, стенки которой сформированы паутинной оболочкой. Арахноидальные кисты располагаются между поверхностью мозга и паутинной (арахноидальной) оболочкой.

Нейроэпителиальные кисты - (нейроглиальные или глиоэпендимные кисты), являются аномалиями развития, возникающими в результате поглощения части развивающейся нейроэктодермы, из лептоменингиальной нейроглиальной гетеротопии, или из складок сосудистой мягкой мозговой оболочки в случае хориоидальных кист борозд. Могут быть классифицированы в зависимости от местоположения в интравентрикулярную, хориоидальной борозды, и интрапаренхимальные кисты.

Коллоидная киста III желудочка - дисэмбриогенетическое доброкачественное образование с эпителиальной выстилкой и коллоидным содержимым, иногда с тенденцией к увеличению и, как следствие - окклюзия отверстий Монро с развитием гидроцефалии.
H.Cushing был первым, кто описал эпидермоидную кисту пинеальной области.
С этого момента попытки многих хирургов (по одному случаю у каждого) удалить это образование, к сожалению, заканчивались безуспешно — все больные умерли после прямого хирургического вмешательства.
Только в начале 70-х годов появились сообщения об успешно проведенных операциях.
Краниоцеребральные эпидермоидные кисты (холестеатомы) — редко встречающиеся обьемные образования, как правило, доброкачественного характера. Они образуются в результате дистопии эпителиальных клеток зародышевого эктодермального слоя на третьей-четвертой неделе внутриутробного развития и представляют собой кисту, стенки которой — это многослойный плоский ороговевший эпителий, а содержимое — слущенные, кератизировавшиеся клетки, продукты их дегенерации (жирные кислоты, холестерол).
Эпидермоидные кисты
Эпидермоиды отличаются как от дермоидных кист, которые содержат элементы зародышевых клеток эктодермального и мезодермального происхождения (сальные железы, волосы и др.), так и от тератом, образующихся изо всех трех эмбриональных слоев. В эпидермоидных кистах отсутствуют типичные признаки опухолевого роста, и увеличение их объема осуществляется за счет деления клеток эпителия капсулы. Скорость их роста увеличивается линейно, в отличие от других опухолей, скорость роста которых увеличивается экспоненциально.
Эпидермоидные кисты встречаются в 0,5%-1,8% случаев всех объемных образований головного мозга. Распределение по полу почти равное. Возраст больных, как правило, несколько превышает 30 лет. По данным разных авторов, с момента проявления первых признаков заболевания до установления диагноза в среднем проходит 3,8 года.
Эпидермоидные кисты по сравнению с дермоидными реже поражают срединные структуры — селлярную и пинеальную области. Наиболее частая локализация эпидермоидных кист — мостомозжечковый угол. В отношении другой возможной локализации мнение исследователей разделилось; только в одной работе пинеальная область упоминается второй по частоте локализации эпидермоидных кист.
Интракраниальные эпидермоидные кисты встречаются чаще, чем дермоидные, и их соотношение по данным разных авторов варьирует от 4:1 до 10:1.
В нашей серии больных эти кисты встретились в 12 случаях. Из них у 7 больных были эпидермоидные кисты (3% от всех опухолей пинеальной области) и у 5 — дермоидные (2%). Эпидермоидные кисты пинеальной области составили около 5 % от общего числа краниоцеребральных эпидермоидных кист, оперированных за этот период в Институте.
В группе эпидермоидных кист возраст больных варьировал от 19 до 40 лет (медиана 30 лет), из них — 4 женщины и 3 мужчин. Дермоидные кисты встречались только у пациентов мужского пола, и все пациенты были дети в возрасте от 10 до 13 лет.
Средний срок с момента появления первых признаков заболевания до установления диагноза равняется 1,4 года для эпидермоидных и 6 месяцев для дермоидных кист.
Общим для всех больных явилась манифестация болезни с проявлениями внутричерепной гипертензии. К моменту госпитализации все больные жаловались на сильные головные боли, практически постоянного характера. Среднемозговая симптоматика, которая выявляется, как правило, при всех объемных образованиях пинеальной области, при эпидермоидных и дермоидных кистах выражена слабо.
В качестве патогномоничного симптома при дермоидных и особенно эпидермоидных кистах выделяют рецидивирующий менингит, так как содержимое кисты иногда прорывается в ликворную ситему и контактирует с мозговыми оболочками, вызывая явления асептического воспаления.
Ссылаясь на данные разных авторов и опираясь на собственный опыт, отметим, что, по сравнению с другими опухолями пинеальной области, эпидермоидные кисты этой локализации характеризуются более длительным анамнезом, медленным развитием гипертензионных явлений и более мягкой неврологической симптоматикой.
При компьютерной томографии (КТ) эпидермоидная киста пинеальной области выявлется как гомогенное образование пониженной плотности, без петрификатов и перифокального отека. У всех больных отмечается разной степени выраженности окклюзионная гидроцефалия с перивентрикулярным отеком.
Магнитно-резонансная томография (МРТ) более точно указывает отношение опухоли к окружающему мозговому веществу и крупным притоками системы большой вены мозга. По МРТ данным, по сравнению с КТ, эпидермоидные кисты пинеальной области в основном имеют негомогенное, дольчатое строение. Надо отметить, что, несмотря на информативность КТ и МРТ исследований, нередко диагноз уточняется только во время хирургического вмешательства, особенно при кистах небольшого размера (рис. 172).
При МРТ в режиме Т1 эпидермоидная киста гипоинтенсивна, в Т2, наоборот, — отмечается высокий сигнал (рис. 172,173).

Рис.172. Эпидермоидная киста пинеальной области. При КТ (а) иыяиляется округлое, гипоинтенсивное образование с небольшим петрификатом на периферии опухоли. При МРТ в режиме T1 (б) опухоль имеет гипоинтенсивный сигнал с четкими контурами. В режиме Т2 (в) сигнал от кисты выше, чем от ликвора.
Интересно отметить, что эпидермоидные кисты больших размеров практически во всех случаях распространяются в полость бокового желудочка по хороидальной щели (рис.173).

Рис.173. Эпидермоидная киста пинеальной области. Разные больные.
# МРТ и режиме T1 (а) выявляет больших размеров гомогенного строения образование с гипоинтенсивным сигналом. Из-за большого объема опухоль грубо компремирует окружающие структуры. В режиме T2 очаг имеет высокий сигнал (б). На фронтальном срезе визуализируется распространение кисты по хороидальной щели в боковой желудочек (в).
# МРТ в режиме T1 (г.д) выявляет больших размеров эпидермоидную кисту с четкими контурами и гипоинтенсивным сигналом. В режиме T2 (е) киста распространяется в направлении бокового желудочка и имеет резко выраженный гиперинтенсивный сигнал.
Дермоидные кисты
Для дермоидных кист характерны те же КТ признаки, как и для эпидермоидных, с некоторыми отличительными чертами — в структуре опухоли обнаруживаются петрификаты и скопление жира, возможно интенсивное накопление контраста. Для дермоидной кисты пинеальной области (рис.174) при МРТ характерна выраженная гетерогенность сигнала как на Т1-, так и на Т2-взвешенных изображениях: очаги гипоинтенсивности сигнала перемежаются с участками выраженного его повышения. Во всех случаях опухоль имеет достаточно четкие границы.
Целью хирургического лечения больных с эпидермоидными и дермоидными кистами является максимально радикальное удаление опухоли, так как эти новообразования являются радиорезистентными.
Дермоидные и эпидермоидные кисты имеют тенденцию к рецидивированию даже при оставленных небольших фрагментах капсулы опухоли. В связи с этим, хирург должен по мере возможности полностью удалить капсулу опухоли. Учитывая риск рецидива, больным после хирургического лечения должны регулярно проводить исследования КТ и МРТ для исключения продолженного роста, так как в связи с доброкачественной природой образования, клиническая симптоматика появляется лишь на поздних стадиях рецидива.
В трех наших наблюдениях до удаления опухоли производились шунтирующие операции — в 2-х наблюдениях с дермоидной и в одном с эпидермоидной кистами. В одном случае, несмотря на радикальное удаление дермоидной кисты, сохранилась окклюзия водопровода мозга, что потребовало ревизии шунтирующей системы и эндоскопической вентрикулостомии третьего желудочка.
Для удаления эпидермоидов и дермоидов пинеальной области были использованы три вида доступов: затылочный транстенториальный в 7-ми случаях, инфратенториальный супрацеребеллярный в 4-х и комбинированный доступ в одном случае.
Все операции закончились радикальным удалением опухоли, если не считать небольших фрагментов капсулы, оставленных в единичных наблюдениях.
После обнаружения опухоли производилось рассечение стенки кисты, ее содержимое удалялось путем аспирациии, отслаивания их изогнутым диссектором и хирургической ложкой. Плотные структуры, которые иногда обнаруживались в дермоидных структурах, иссекались ножницами. После интракапсулярного удаления содержимого капсула осторожно отделялась от прилежащих структур и по-возможности удалялась полностью.
Неудаленными оставлялись лишь небольшие фрагменты капсулы, плотно спаянные с такими структурами, как галенова вена или ее притоки, четверохолмная пластинка и др. Учитывая особенности доступа к пинеальной области — глубина локализации объема, узость пространства между сосудисто-нервными образованиями охватывающей цистерны, за которыми располагается основной объем опухоли, — некоторые участки капсулы кисты с фрагментами холестеатомных масс остаются вне поля зрения.
В таких случаях целесообразно применение зеркала. В конце операции рана тщательно промывалась физраствором, при этом остатки холестеатомных масс, расположенных в глубине раны, всплывали; это позволяло аспирировать их отсосом. В отдельных случаях небольшие, хорошо отграниченные дермоидные кисты могут быть удалены целиком (рис. 174).

Рис.174. МРТ (а,б,в) больного с дермоидной кистой пинеальной области выявляет гетерогенное строение опухоли, содержащей жир и холеетеатомные массы.
Все больные операцию перенесли удовлетворительно, течение послеоперационного периода было без осложнений. Только у одной больной отмечены выраженные признаки асептического менингита, которые были быстро купированы с помощью кортикостероидов.
Некоторые авторы рекомендуют ирригацию ложа удаленной опухоли гидрокортизоном и парентеральное введение кортикостероидов для предотвращения развития послеоперационного асептического менингита.
Во всех случаях больные выписаны из стационара в хорошем состоянии, с положительной динамикой.
Наблюдение за больными в динамике не обнаружило рецидивов ни в одном случае — срок наблюдения от 40 до 180 месяцев (медиана около 80 месяцев).
Читайте также:

