Дополнительные методы обследования опухолей головного мозга
1.Неврологическое исследование. Основной метод обследования больного с подозрением на опухоль головного мозга. Позволяет предварительно оценить вероятный характер патологического церебрального процесса, установить характер и степень выраженности общемозговых и очаговых симптомов, выделить ведущий неврологический синдром, обеспечить достаточно точный топический диагноз.
2.Нейроофтальмологическое обследование: определяется состояние глазного дна и полей зрения, топически определяется уровень поражения зрительного пути, определяется наличие глазодвигательных нарушений, аномалий положения глазного яблока.
3.Эхоэнцефалография позволяет установить наличие и латерализацию объемного патологического процесса супратенториальной локализации, определить наличие гидроцефалии и внутричерепной гипертензии, проводить динамическое наблюдение.
4.Краниографическое исследование строго обязательно при подозрении на опухоль головного мозга. Оно позволяет выявить как общие изменения костей черепа, обусловленные гипертензионно-гидроцефальными явлениями, так и местные изменения костей черепа в виде расширения диплоэтических вен, деструкций, гиперостозов. Достаточно редкой находкой являются интракраниальные обызвествления в тканях новообразования. Краниографические изменения обнаруживаются в 62% наблюдений.
5. МРТ позволяет, помимо установления локализации, размеров и распространенности опухоли, выявить степень и направления дислокации мозговых структур, а также оценить наличие и выраженность отека мозга. Гиперинтенсивность по отношению к серому веществу МР-сигнала от опухоли на нативных (без контрастного усиления) Т2-взвешенных изображениях и в режиме протонной плотности указывает на высокое содержание воды в ткани менингиомы, т. е. на ее мягкую консистенцию и/или значительную васкуляризацию [Yamaguchi N. et al., 1997]. Для уточнения отношений менингиомы к магистральным сосудам и степени васкуляризации опухоли выполняется МР-ангиография. КТ, обеспечивая лучшую визуализацию костных структур, дополняет МРТ. Изменение рентгеновской плотности менингиомы после внутривенного введения контрастного вещества указывает на степень ее кровоснабжения. Кроме того, КТ в большей степени удовлетворяет требованиям послеоперационной диагностики, и наличие дооперационных КТ-снимков желательно. Сопоставление МРТ с КТ (нативными и с контрастным усилением) или с данными ангиографии позволяет с достаточно высокой точностью высказаться о плотности опухоли, что имеет значение для планирования хирургического доступа.
Другие нейровизуализационные методики (гамма-энцефалография, включая однофотонную эмиссионную компьютерную томографию, позитронно-эмиссионная томография) в диагностике менингиом практического значения не имеют.
1.Ликворологическое исследование позволяет определить давление и цитохимический состав ликвора. Ликворологическое исследование СТРОГО ПРОТИВОПОКАЗАНО при наличии застойных изменений на глазном дне, признаков дислокации ствола головного мозга.
2. Рентгеноконтрастные методы исследования:
- эцефалография; цистернография; бульбография; вентрикулография (негативные, позитивные) в последние годы используются все реже и только в тех ситуациях, когда недоступна КТ и МРТ головного мозга;
- Селективная ангиография позволяет оценить степень вовлечения в процесс магистральных сосудов, а также васкуляризацию опухоли. С появлением МР-ангиографии и спиральной КТ роль селективной ангиографии снижается. Однако при обильно кровоснабженных менингиомах, в первую очередь базальных, в ходе ангиографического исследования возможно осуществление эмболизации сосудов опухоли, что значительно уменьшает интраоперационную кровопотерю. Таким образом, показания для селективной ангиографии следует устанавливать в каждом конкретном случае. Если нейрохирург считает, что данные ангиографии помогут ему в планировании и проведении операции, исследование безусловно должно быть выполнено.
Кроме клинической симптоматики, диагностика опухолей головного мозга основывается на комплексе дополнительных методов исследования, включающих данные осмотра глазного дна, обзорных рентгенограмм черепа, эхо- и электроэнцефалографии, ультрасонографии, каротидной ангиографии, пневмо- и вентрикулографии, компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ).
Мы не ставили себе задачу подробного освещения этих методов обследования больного — в настоящее время им посвящены достаточное количество руководств и монографий.
Магнитно-резонансная томография и ее возможности
Приведем лишь несколько примеров возможностей этих методов и укажем на особенности их использования у детей.
Так, например, магнитно-резонансная томография опухолей задней черепной ямки позволяет выделить астроцитомы трех типов:
а) кисту с пристеночным плотным опухолевым узлом;
б) плотную округлой формы массу с наличием одной кистозной полости в ее центре или расположенной ближе к периферии;
в) опухоль, состоящую из плотного узла, с возможным наличием в нем небольших кистозных полостей.
При МРТ первый вариант опухоли может быть установлен без особых затруднений, единственная сходная с астроцитомой опухоль — это гемангиобластома, встречающаяся в виде большой кисты с небольшим опухолевым узлом.
При МРТ, также как и при КТ новообразований задней черепной ямки, астроцитомы обычно не распространяются за ее пределы в большое затылочное отверстие, в то время как эпендимомы чаще имеют тенденцию войти в позвоночный канал до II-III шейных позвонков.
Обследование детей имеет свои особенности. На современном этапе наших возможностей первым шагом в обследовании ребенка является ультрасонография в случае появления у него неврологической симптоматики или при ранее перенесенном заболевании головного мозга; она заключается в применении стандартной методики исследования (набор строго ориентированных взаимодополняющих плоскостей сканирования).
Радиоизотопная диагностика, каротидная или панангиография стали применяться значительно реже или вообще не применяются у маленьких детей.
При отсутствии современных методов обследования, при тяжелом состоянии ребенка в экстренном порядке могут быть применены вентрикулопункция, наружное дренирование желудочков по Арендту и даже вентрикулография, правда после трансиллюминации и эхоэнцефалографии.
Следует заметить, что наряду со значительным повышением уровня современной клинической диагностики, распознавание опухолей и опухолеподобных заболеваний головного мозга по-прежнему представляет собой большие трудности. Несмотря на расширившийся в последние годы арсенал дополнительных параклинических методов исследования, основным видом обследования больных с заболеванием центральной нервной системы (ЦНС) на уровне городской или районной поликлиники и неврологического стационара, куда впервые обращаются пациенты, остается клинико-неврологический.
С применением компьютерной томографии, магнитно-резонансной томографии, а также позитронно-эмиссионной томографии в последнее десятилетие появилась возможность преимущественного выявления и предварительной трактовки различных новообразований головного мозга, в связи с чем Tatter еt al. предложили следующую схему примерной диагностики (с некоторыми изменениями авторов) (табл. 3).
Таблица 3. Локализация нейроэктодермальных опухолей и других внутричерепных новообразований (пo Tatter et al., с дополнениями)



Тем не менее даже применение современных методов исследования не всегда является решающим в диагностике. Так, например, дифференциальная диагностика между туберкудомой, глиомой и метастатической опухолью остается сложной; у многих больных при КТ-исследовании головного мозга отмечают зоны поражения, характеризующиеся кольцевыми или одиночными участками повышенной плотности.
МРТ-исследование головного мозга как с введением, так и без введения гадолиния оказывается не намного более информативным, а при церебральной ангиографии чаще всего выявляется бессосудистая зона, лишь указывающая на наличие объемного образования.
Способы исследования мозга
Болезни головного мозга, нарушая его правильное функционирование, приводят к сбою в работе различных органов и систем организма. Наиболее распространенными заболеваниями являются:
- Болезнь Альцгеймера , при которой организм начинает вырабатывать патологический белок, ведущий к атрофии нервных клеток. Начало заболевания заметить трудно, у человека появляется несвойственная ему прежде рассеянность, с которой он пытается бороться с помощью записных книжек и электронных девайсов.
- Инсульт головного мозга , под которым понимают острое нарушение кровообращения, ведущее к поражению тканей и нарушению функций организма. Различают геморрагический и ишемический виды заболевания. И в том и другом случае признаками надвигающегося инсульта может быть тяжесть в голове, головокружение, нарастание шума в ушах, слабость.
- Опухоль , при которой образуются клетки, по своей природе не характерные для головного мозга. Разрастаясь, они провоцируют рост внутричерепного давления. Опухоли разделяют на доброкачественные и злокачественные. Первым признаком возникновения опухоли является частое появление утренней головной боли, сопровождающейся рвотой. Постепенно проявляются другие симптомы: проблемы с памятью, нарушение мышления, психические расстройства.
- Эпилепсия характеризуется рецидивирующими расстройствами работы мозга. Во время припадка человек теряет сознание, могут начаться судороги. Различают генерализованные и локальные припадки. В первом случае затрагиваются оба полушария головного мозга, во втором – только одно.
Своевременная диагностика способна выявлять как сами заболевания, так и причины их возникновения, благодаря чему становится возможным эффективное лечение. Рассмотрим основные методы исследования структуры головного мозга.
ЭхоЭГ (эхоэнцефалография) – ультразвуковая диагностика патологий головного мозга, выполняемая с помощью осциллоскопа. Прибор фиксирует отраженный ультразвук и отображает возвращенный сигнал на дисплее. ЭхоЭГ назначают при подозрении на опухоль или в случае черепно-мозговой травмы. Исследование информирует о наличии смещения мозговых структур и его степени. Подготовка не требуется, метод прост в реализации и не имеет последствий.
УЗДГ (ультразвуковая допплерография) – исследование проводят для оценки кровотока в крупных и средних сосудах головы и шеи. Ультразвуковую допплерографию можно использовать и в целях выявления первых признаков патологий сосудистого русла, и для контроля проводимого лечения. Допплерографическое исследование учитывает изменения частоты волн ультразвука, отражающихся от подвижных структур организма человека, являясь высокоинформативным методом получения данных о функциональной активности и состоянии сосудов. Метод не требует подготовки, не имеет противопоказаний, отсутствуют болезненные ощущения.
РЭГ (реоэнцефалография) головного мозга – данный метод оценки функционального состояния сосудов базируется на регистрации изменений полного электрического сопротивления тканей и обусловлен пульсовыми колебаниями сосудов. Реоэнцефалографию применяют для диагностирования опухолей, травм головы, эпилепсии, мигрени. РЭГ помогает выявить локальные поражения, определить степень наполнения кровью отделов мозга. Этот метод применяется во время родов для исследования гемодинамики плода.
МРТ (магнитно-резонансная томография) сосудов головного мозга – достаточно сложный, но высокоинформативный метод обследования, основанный на механизме ядерно-магнитного резонанса.
МРА (магнитно-резонансная ангиография) – данный метод, не требующий прямой пункции артерии, быстро совершенствуется и открывает большие перспективы для изучения сосудистого русла. МРА дает возможность построения трехмерной реконструкции сосудистой сети в рассматриваемой области, позволяет выделять для исследования определенные нервные сосуды и стволы из проекции отделов головного мозга.
ЭЭГ (электроэнцефалография) – метод заключается в регистрации с помощью электроэнцефалографа колебаний электрических потенциалов мозга. Укрепленные на голове электроды считывают биотоки мозга, фиксируемые на бумаге или выводимые на дисплей. Процедуру назначают в случае задержки психоречевого развития, при травмах, эпилептических припадках. Цифровое оборудование позволяет проводить ЭЭГ-мониторинг – длительную запись биотоков у больных эпилепсией.
ЭНМГ (электронейромиография) – применяется для регистрации биотоков мышц. Используется при диагностировании болезней периферических нервов и нервно-мышечных заболеваний.
НСГ (нейросонография) – ультразвук отлично справляется с исследованием головного мозга новорожденных до момента закрытия большого родничка. Нейросонография безопасна и к тому же дает массу информации, позволяющей выявлять патологии на ранних стадиях и верно оценивать эффективность проводимого лечения.
Краниография – так называют выполнение в 2 проекциях, фасной и профильной, рентгенографии черепа. Метод хорошо подходит для выявления врожденных дефектов и переломов костей в черепе. Рентгеновское излучение ничтожно мало и подбирается строго индивидуально.
КТ (компьютерная томография) сосудов головного мозга – заключается в измерении интенсивности прохождения рентгеновских лучей через мозговую ткань. Метод дает возможность рассмотреть срезы головного мозга на разном уровне горизонтальной плоскости. Компьютерная томография выявляет врожденные пороки развития, определяет месторасположение и характер патологий, фиксирует степень расширения ликворосодержащей системы головного мозга.
ПЭТ (позитронно-эмиссионная томография) – основана на применении радиофармпрепаратов, дающих возможность построить трехмерную реконструкцию функциональных процессов, протекающих в мозге человека. С помощью ПЭТ можно отличить доброкачественную опухоль от злокачественной, диагностировать последствия травм и заболеваний головного мозга.
Широкие показания для применения магнитно-резонансной томографии (МРТ) и различных методов ультразвуковой диагностики (все виды УЗИ), всеобъемлющий анализ компьютерной томографии (КТ) и возможности позитронно-эмиссионной томографии (ПЭТ) для оценки динамики функциональных изменений делают эти 4 метода обследования наиболее востребованными. Поговорим о них подробнее.
Магнитно-резонансная томография предназначена для получения полного объема данных об анатомическом строении и патологических изменениях головного мозга.
От выбора оборудования зависит очень многое. Применение низкопольных в 0,35 Тесла томографов, лишь немногим превышающих напряженность естественного магнитного поля планеты, не только максимально информативно, безвредно, но еще и нивилирует боязнь клаустрофобии у пациентов. Для более детальной диагностики аппарат МРТ комплектуется специально разработанными программами. Применение подобного программного обеспечения ведет к высочайшему качеству диагностики, но одновременно удлиняет процедуру.
Назначение на исследование дается при жалобах на участившиеся головные боли (как правило, совместно с УЗИ-допплерографией) и прочих неврологических расстройствах. Противопоказанием для прохождения МРТ может быть наличие у пациента психического заболевания, пребывание в неадекватном состоянии, потеря сознания, острый болевой синдром. При наличии проявлений острых респираторных заболеваний (кашель, насморк), аллергических реакций и нарушений нервной системы (неконтролируемые движения) исследование следует отложить до выздоровления. Наличие в теле металлических или ферромагнитных имплантатов, штифтов, клипсов на сосудах может помешать проведению МРТ.
Метод безопасен и безвреден для человека. Ионизирующее излучение отсутствует. Частота проведения регулируется только потребностями диагностики. Специальная подготовка не требуется.
Сама процедура довольно длительная: пациент должен пролежать без движений от 15 до 40 минут на подвижном столе. Можно лишь сглатывать слюну, моргать и разговаривать. Поскольку исследование состоит из множества программ, длящихся по несколько минут, то в промежутках между ними позволительно шевелиться, но запрещается изменять положение тела.
Анализ результатов исследования МРТ головного мозга должен выполнить специалист с учетом наблюдаемой клинической картины. Поэтому вас могут попросить подождать, пока врач изучит снимки и убедится, что в дополнительных исследованиях потребности нет.
Стоимость исследования МРТ головного мозга зависит от мощности используемого томографа (современные аппараты менее мощны). Ориентироваться можно на среднюю цену около 5 тыс. руб.
Компьютерная томография используется для получения детального изображения головного мозга в поперечном сечении. Оборудование, применяемое для диагностирования, является гарантом качества и безвредности исследования. При выборе клиники ориентируйтесь на современность компьютерного томографа и максимально низкую долю лучевой нагрузки.
Исследование назначается при головокружениях, судорогах, обмороках, острых нарушениях кровообращения, расстройствах речи и памяти, а также снижении чувствительности, слуха и зрения. Противопоказанием для данного компьютерного метода исследования мозга является беременность. Если предписана процедура с контрастированием, список противопоказаний пополнится почечной или печеночной недостаточностью, сахарным диабетом, астмой, заболеваниями сердца либо щитовидной железы, аллергией на йод, некоторые лекарствами и продуктами питания.
Частота проведения регулируется только потребностями диагностики. Подготовка к процедуре не требуется. При назначении КТ с контрастированием пациент не ест и не пьет за 4 часа до обследования, а перед процедурой принимает специальный препарат (или его вводят внутривенно).
Процедура длится до 15-30 минут. Пациент размещается на подвижном столе, который задвигается в кольцо томографа. Шевелиться нельзя, со стороны персонала возможна просьба о задержке дыхания на незначительное время.
Анализ результатов проводит специалист по медицинской визуализации, он же пишет заключение и отсылает его лечащему врачу. На это ему отводится, как правило, 48 часов. Стоимость КТ головного мозга и черепа в среднем составит около 4 тыс. руб.
Многообразие и существенные отличия видов УЗИ явились причиной их обозначения собственными буквенными аббревиатурами, не всегда понятными без расшифровки человеку, далекому от медицины. Как правило, под УЗИ сосудов головного мозга имеется в виду допплерография, или УЗДГ. Для процедуры используется оборудование – стандартное для выполнения УЗИ. Назначение на исследование выдается при жалобах на звон или шум в ушах, головную боль, головокружение, нарушение чувствительности или двигательной активности лица, туловища и т.д.
Противопоказаний – нет. УЗИ сосудов головного мозга безболезненно и безвредно. Частота проведения регулируется только потребностями диагностики. Подготовка к процедуре взрослым не нужна. Требуется только отказаться накануне от курения, чая, кофе и энергетических напитков, способных изменить в той или иной степени тонус артерий и вен. Возможно, потребуется исключить прием некоторых лекарственных препаратов: проконсультируйтесь на эту тему с врачом.
УЗИ головного мозга у детей проводится в состоянии покоя. Совсем маленьких кормят за час до исследования.
Процедура проведения исследования начинается с того, что пациент ложится на спину. Во время диагностики датчик, покрытый гелем, ставится на волосистую часть головы, на виски, затылок и над глазами: только здесь у взрослого человека кости тоньше и не служат преградой для ультразвука. Больно не будет, но голову после процедуры следует помыть.
Длительность УЗИ – до 30-40 минут. Анализ результатов выдается через несколько минут после окончания исследования. Стоимость сложно свести к одной средней величине из-за отличий в методике выполнения разных видов УЗИ головного мозга. Это может быть и 500, и 7000 руб.
Позитронно-эмиссионная томография диагностирует метаболизм головного мозга при ряде заболеваний. Ведется оценка процессов, протекающих на клеточном уровне. Оборудование для данного вида исследования внешне похоже на рентгеновский компьютерный томограф или аппарат МРТ.
Назначение выписывается для оценки последствий инсульта, ранней диагностики болезни Альцгеймера и для определения стадии злокачественного новообразования. Противопоказаниями являются сахарный диабет (если содержание сахара в крови более 6,5 ммоль/л), беременность и лактация. Исследование сравнительно безвредно. Частота проведения регулируется только потребностями диагностики.
Подготовка к процедуре заключается в ограничении приема пищи за 4-6 часов до исследования. Накануне показан только легкий безбелковый ужин. Одеться необходимо тепло и комфортно. После внутривенного введения радиофармпрепарата пациент расслабляется 15-30 минут, сидя в удобной позе с закрытыми глазами. Процедура проведения не вызывает никаких неприятных ощущений. Ее продолжительность от 30 до 75 минут.
Анализ результатов ПЭТ осуществляется визуальным и полуколичественным методами, результаты выдаются в тот же день вечером или на следующий день с утра. Стоимость ПЭТ исследования головного мозга составляет в среднем около 18 тыс. руб.
Оборудование, применяемое для УЗИ-диагностики, имеет меньше требований к условиям размещения и эксплуатации, что и объясняет его востребованность у медцентров. Кроме того, аппараты для МРТ, КТ или ПЭТ может себе позволить далеко не каждая клиника.
Нельзя выбирать то или иное исследование по принципу распространенности или доступной стоимости. Вполне возможно, что с диагностикой справится УЗ-исследование головного мозга. Однако допустимо, что в случае затруднения постановки диагноза могут быть предписаны дополнительные методы исследований. Скажем, комбинированное применение ПЭТ и КТ.
Отсутствие противопоказаний, абсолютная безвредность делают УЗИ сосудов головного мозга наиболее доступной процедурой. Хотя нельзя всерьез говорить о существовании какой-либо угрозы для здоровья, даже гипотетической, от МРТ, КТ или ПЭТ. Другое дело, что не каждому человеку они могут быть показаны.
Стоимость ПЭТ-диагностики достаточно высока. А комбинирование ее с МРТ либо КТ, естественно, еще выше. Но точность и полнота результата того стоят.
Если обнаружена опухоль, не имеющая каких-либо проявлений, безошибочно диагностировать ее можно только с помощью ПЭТ. Диагностика МРТ незаменима в неврологии и нейрохирургии. КТ широко используется в медицине для выявления травм головы, при подозрениях на повреждение крупных сосудов. Несмотря на общую популярность ультразвуковой диагностики, дешевизну, простоту и скорость выполнения, она не всегда достаточно информативна при исследовании структуры головного мозга.
В наше время благодаря развитию медицины стало намного проще производить диагностику опухоли головного мозга. Существует довольно много способов подобной диагностики, однако наиболее распространенными и точными являются МРТ (магнитно-резонансная томография) и КТ (компьютерная томография).
Они дают возможность врачу-онкологу определить стадию заболевания, ее течение и другие данные. МРТ и КТ проводятся, не причиняя дискомфорта пациенту. Цена подобной диагностики опухолей головного мозга не является низкой, однако она соответствует качеству.
Магнитно-резонансная томография

МРТ диагностика опухолей головного мозга является решающим этапом в данном исследовании. Она дает возможность сделать снимки под разными углами, которые помогают специалистам-онкологам составить изображение опухоли в 3D. Снимки, полученные при помощи МРТ, позволяют получить очень четкое изображение новообразований, расположенных рядом с костями, а также небольших и находящихся на ранних стадиях развития опухолей, в том числе и опухолей ствола головного мозга. Использование МРТ необходимо и во время хирургического вмешательства. Она определяет объем опухоли и прицельное картирование головного мозга, а также позволяет оценить реакцию опухоли на терапию.
МРТ дает максимально детальное изображение сложных структур мозга. Благодаря этому можно получить снимок головного мозга в 3D, что позволяет специалистам точно определить местонахождение новообразования или аневризмы.
Проведение МРТ предполагает выполнение определенных предписаний. Пациенту следует снять с себя все металлические предметы, в том числе украшения. Если же у него в организме имеются какие-либо искусственные металлические имплантаты:
- кардиостимулятор,
- искусственный сустав,
- порт для внутривенного введения препаратов,
он должен сообщить об этом специалисту. В подобных случаях МРТ пациенту противопоказано. Ему могут назначить другую диагностику опухоли головного мозга, например, лучевую.
При МРТ пациент помещается в специальную камеру, где подвергается облучению электромагнитными волнами. Подобная диагностика не только безболезненна, но и не вызывает никакого дискомфорта.
КТ диагностика опухолей головного мозга представляет собой современный способ рентгенологического исследования организма, позволяющий исследовать послойно его новообразования и обработать полученную информацию на компьютере.
При КТ для получения максимально детальных снимков используются рентгеновское оборудование и компьютерное обеспечение, отличающиеся не только точностью, но и сложностью. КТ не так чувствительна к обнаружению маленьких и находящихся на ранних стадиях развития опухолей, а также опухолей ствола мозга, как МРТ. Но и такое исследование имеет свои преимущества, например, при введении в организм пациента контрастного вещества для обнаружения патологических образований. В данном случае компьютерная томография помогает определить расположение опухоли, а иногда - и ее вид. КТ выявляет отек вещества головного мозга, кровоизлияния и другие состояния, являющиеся спутниками опухоли. Также КТ позволяет давать оценку эффективности лечения и отслеживать рецидив опухоли.
Диагностика опухолей головного мозга при помощи компьютерной томографии, в том числе и ранняя, выглядит следующим образом. Пациент вводится в специальную камеру, постепенно, лежа на специальном столе. В этот момент вокруг него движется аппарат, излучающий рентгеновский луч. Это дает возможность получить снимки под разными углами и обработать информацию на компьютере. После этого пациент в камере снова смещается на определенное расстояние. В конечном итоге врач получает послойное изображение органа или ткани организма больного и может судить о размерах опухоли, глубине ее залегания и отношении к соседним органам и системам.
КТ обладает гораздо более чувствительной методикой, чем рентгенологическое обследование. Она позволяет получить снимки высокого разрешения, как костных структур организма, так и его мягких тканей, дает четкое изображение:
- головного мозга,
- суставов,
- вен,
- артерий,
что нужно при диагностике патологических образований - опухолей и кровоизлияний. Данное исследование в некоторых ситуациях проводится с использованием контрастного вещества.
Диагностика при помощи КТ абсолютно безболезненна и не вызывает никаких неприятных ощущений у пациента. Доза рентгеновского облучения, которую он получает во время исследования, минимальна и не вызывает никаких побочных эффектов. Стоит отметить, что иногда у больного может проявиться реакция на контрастное вещество, которое применяется для диагностики с помощью КТ.
Лечение больного при помощи системы КиберНож проводится при условии отсутствия у него определенных хронических заболеваний или стабилизации основного заболевания. Она успешно применятся для лечения неоперабельных пациентов, а также тех, кто самостоятельно отказался от операции.
| Стоимость лечения | |
| Опухоли головного мозга от 270 000 |
Точная стоимость лечения определяется только после консультации с врачом
- О центре
- Специалисты
- Новости
- Партнеры
- Отзывы
- Запись на приём
- Стоимость лечения
- Консультация
- Диагностика
- FAQ
- Статьи
- Аппарат Кибернож
- Уникальность системы
- Показания к лечению
- Противопоказания
- Как происходит лечение
- Сравнение методов
- Дистанционная
- Комбинированное лечение
- Лечение
- Опухоли головного мозга
- Рак легкого
- Рак печени
- Рак почки
- Рак предстательной железы
- Рак носоглотки
- Опухоль спинного мозга
- Опухоль ЦНС у детей
- Рак поджелудочной железы
- Опухолевое поражение костей
- Метастазы
- Невралгия тройничного нерва
- Пяточная шпора
Опухоли головного мозга – группа новообразований, которые развиваются в структурах центральной нервной системы. Они могут быть доброкачественными или злокачественными. Некоторые патологии полностью излечиваются, в то время как при других средняя продолжительность жизни человека после.
Опухоли головного мозга – группа новообразований, которые развиваются в структурах центральной нервной системы. Они могут быть доброкачественными или злокачественными. Некоторые патологии полностью излечиваются, в то время как при других средняя продолжительность жизни человека после установления диагноза составляет лишь 2-3 года. Поговорим о том, как выявляются опухоли головного мозга.
Общие принципы диагностики
Обычно поводом для обращения пациента к врачу становится неврологическая симптоматика. Её характер зависит от локализации опухоли и темпов её роста.
Чаще клиническая диагностика опухоли головного мозга предполагает выявления таких признаков заболевания:
- Нарушение координации
- Признаки поражения черепных нервов
- Признаки внутричерепной гипертензии
- Эпилептические припадки
- Парезы (снижение мышечной силы)
- Расстройства речи и т.д.
Такие признаки может обнаружить доктор-невролог или терапевт. В дальнейшем при подозрении на опухоль головного мозга диагностика проводится нейрохирургом. Он проводит неврологическое обследование пациента. На основании одних только объективных симптомов нельзя определить злокачественную опухоль мозга. Но можно выявить, на каком уровне произошло поражение центральной нервной системы, а также оценить тяжесть состояния пациента. Это важно для определения сроков радикального лечения.
Далее следует инструментальная диагностика опухолей головного мозга. Наиболее часто применяемым методом является МРТ. Этот способ дает возможность распознать опухоль головного мозга размером от 2 мм.
Магнитно-резонансная томография также позволяет:
- Определить точную локализацию новообразования
- Предположить гистологический тип опухоли
- Оценить, присутствует ли отек и смещены ли мозговые структуры
- Уточнить расположение новообразования относительно магистральных сосудов (требуется введение контраста)
- Определить расположение опухоли относительно функционально активных зон мозга
Диагностировать опухоль мозга можно и другими способами. Для этого используется КТ, ангиография, электрофизиологические исследования. В анализе крови при опухоли головного мозга могут определяться опухолевые маркеры (хорионический гонадотропин, альфа-фетопротеин).
Иногда проводится биопсия мозга, но делают это редко по причине труднодоступности опухоли и небезопасности процедуры.
Как выявить опухоль головного мозга на ранней стадии?
Ранняя диагностика опухоли мозга представляет большую проблему. Ведь при небольших размерах новообразования патология не проявляется клинически. Соответственно, пациент не обращается к врачу. А при достижении крупных размеров опухоли мозга диагностика может оказаться запоздалой. Ведь при расположении новообразования в функционально-активных участках нервной системы или при глубокой локализации опухоли она может быть неоперабельной, либо операция приводит к значительному неврологическому дефициту.
К сожалению, нет достоверных способов, как распознать опухоль мозга по симптомам, не выходя из дома. Даже опытный невролог или нейрохирург не способен узнать опухоль головного мозга по одним только клиническим признакам.
Наличие онкологического образования можно лишь предположить по неврологической симптоматике. Но её наличие далеко не всегда указывает на присутствие опухоли в головном мозге.
Ведь существуют десятки других причин поражения нервной ткани:
- Инфекции
- Аутоиммунные процессы
- Травмы
- Сосудистые заболевания
- Нейродегенеративные патологии и т.д.
Если у вас есть хотя бы малейшие подозрения на рак, можно выявить опухоль головного мозга, если вовремя обратиться к специалисту и сделать МРТ. Это вопрос нескольких часов. МРТ – неинвазивное исследование. Кроме того, оно не несет вреда для здоровья, потому что не дает ионизирующего излучения.
На данный момент МРТ – лучший способ, как проверить опухоль мозга любому человеку при появлении неясной неврологической симптоматики.
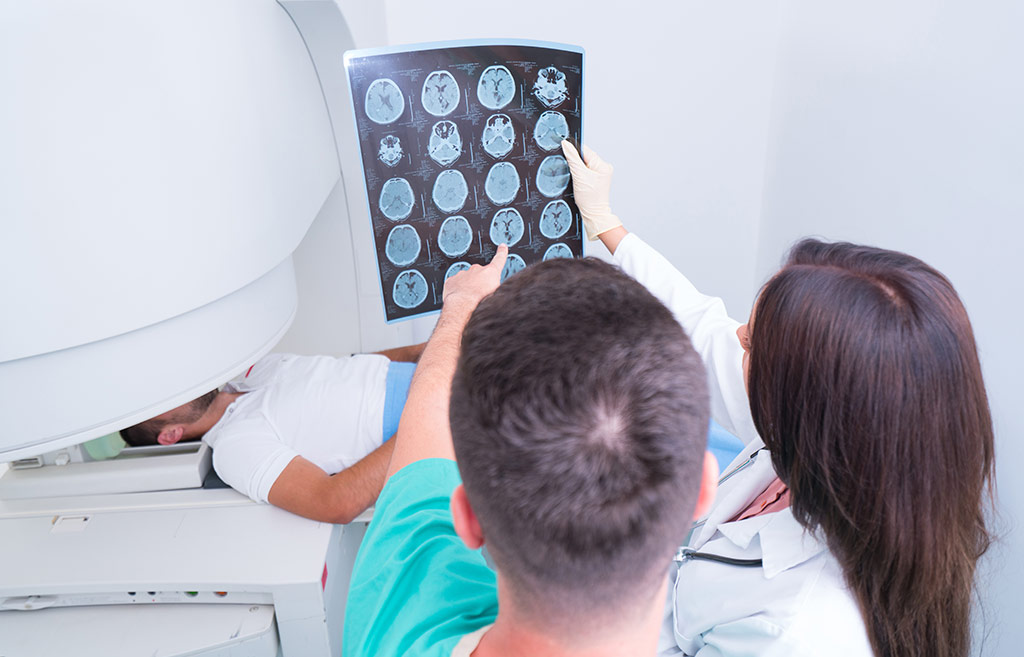
Клиническая диагностика
Ежедневно к любому неврологу или нейрохирургу обращаются десятки пациентов. У некоторых из них впоследствии будут обнаружены онкологические заболевания центральной нервной системы. Но это не значит, что каждого своего пациента доктор направляет на МРТ. Это исследование слишком дорогое, чтобы его можно было считать скрининговым и делать всем подряд с определенной периодичностью. Тем более что встречается рак данной локализации относительно редко, составляя лишь 6% в структуре онкологических заболеваний.
Доктор первым делом оценивает симптомы пациента. Он уточняет его жалобы и проводит неврологическое исследование. Оно не позволяет определить опухоль головного мозга, но дает возможность заподозрить её наличие.
Основные симптомы, которые помогают определить, что у человека опухоль мозга:
- При новообразованиях лобной доли наблюдаются перепады настроения, грубое нарушение психики, непроизвольные движения, нарушение речи и координации движений
- В центральной извилине опухоль головного мозга определить можно по двигательным и чувствительным нарушениям, возникновению патологических рефлексов (Бабинского, Оппенгейма, Бехтерева)
- При локализации патологии в височной доле возникают эпилептические припадки, слуховые и обонятельные галлюцинации, косоглазие
- В затылочной доле опухоль головного мозга можно обнаружить по черно-белым зрительным галлюцинациям, расстройству цветоощущения, повышению внутричерепного давления и застойным дискам зрительного нерва при невроофтальмологическом исследовании
- Новообразования боковых желудочков проявляются тошнотой, рвотой, головокружением, головной болью, кратковременными потерями сознания, что связано с гидроцефалией
- Определить опухоль в мозге с локализацией в аденогипофизе можно эндокринным нарушениям (гиперпродукция пролактина, соматотропина, ТТГ) и зрительных нарушениях вследствие атрофии зрительных нервов
После неврологического обследования пациента требуется инструментальная диагностика, так как обнаружить опухоль головного мозга с помощью одних только симптомов нельзя.
Инструментальные исследования
Достоверно определить, есть ли опухоль мозга, помогают инструментальные исследования. Проводятся такие диагностические процедуры:
- Краниография – рентген черепа в двух проекциях без контрастирования. Исследование считается устаревшим. Но оно по-прежнему широко применяется в клиниках развивающихся стран. Оно позволяет определить опухоль мозга крупных размеров.
- Электроэнцефалография – дает возможность выявить очаговые симптомы. Позволяет оценить функциональные нарушения головного мозга.
- Эхоэнцефалография – это ультразвуковое исследование. Оно дает возможность определить опухоль мозга при большом её размере и локализации в области больших полушарий. Помогает обнаружить гидроцефалию и расширение желудочков. При использовании допплеровского датчика помогает оценить кровоток и предположить повышенное внутричерепное давление.
- Люмбальная пункция – достоверный способ определения внутричерепного давления. Но при подозрении на опухолевый процесс применяется в развитых странах редко. Потому что люмбальная пункция в таких случаях опасна для жизни пациента. Она может вызывать дисклокацию мозга, его вклинение и остановку дыхания.
- КТ и МРТ – наиболее достоверные методы, позволяющие определить, есть ли опухоль головного мозга. Так как это неинвазивные диагностические процедуры, они часто используются в качестве первичных методов обследования. Опухоль мозга на МРТ определяется даже при размере 2-3 мм благодаря высокой разрешающей способности современных аппаратов. По тому, как выглядит опухоль головного мозга, можно предположить её гистологический тип.
- Церебральная ангиография – рентген с контрастированием сосудов. Контраст вводят в сонную или позвоночную артерию. В последние годы чаще применяется цифровая ангиография. Она более безопасна, так как контраст вводится в периферическую вену. С контрастированием может также проводиться КТ и МРТ.
- Гаммаэнцефалография – радиоизотопное сканирование опухоли. Этот метод хорош для обнаружения множественных мелких образований, в том числе при метастатическом поражении головного мозга. При помощи данного исследования можно определить опухоль мозга, которая богата кровеносными сосудами – это глиобластомы, менингиомы.
- ПЭТ (позитронно-эмиссионная томография) – чаще применяется в развитых странах. Предполагает введение в кровеносное русло веществ, которые накапливаются в разных количествах в тканях мозга, в зависимости от уровня их кровоснабжения. Помогает в дифференциальной диагностике опухолей мозга с другими заболеваниями, которые дают неврологическую симптоматику.
- Биопсия – опухоли головного мозга могут иметь разную гистологическую структуру, и для исследования требуется взять участок ткани на анализ. Применяется либо стереотаксическая рамка, либо система нейронавигации, которая не требует жесткой фиксации головы пациента. Забор биоптата осуществляется под контролем иглы.
Диагностика и лечение в Германии
Большинство людей со средним или высоким уровнем дохода предпочитают доверять свое здоровье врачам развитых стран, таких как Германия. Немецкие клиники хорошо оснащены, а кадровый потенциал здесь – один из лучших в мире благодаря качественному образованию. Кроме того, лучшие врачи-нейрохирурги со всего мира съезжаются в Германию в поисках лучшей жизни и профессионального роста.
Организовать для вас обследование и лечение в одной из немецких клиник может компания Booking Health. Уже более 15 лет мы занимаемся медицинским туризмом и являемся одним из мировых лидеров в этой отрасли. Наша компания обслуживает пациентов из 75 стран, а сервис Booking Health для онлайн-бронирования лечения за границей работает на 11 языках.
Мы готовы подобрать для вас лучшую клинику по таким параметрам:
- Процент успешно пролеченных пациентов с опухолями мозга
- Низкий риск осложнений
- Высокий уровень подготовки медицинского персонала
- Хороший уровень оснащенности клиники
Благодаря нашим услугам вы не только получите качественное лечение и сэкономите время, но также сможете избежать лишних затрат. Наша помощь позволит сэкономить до 70% на лечебных и диагностических услугах. Кроме того, мы полностью организуем ваше лечение в Германии и учтем всё, вплоть до мельчайших деталей, чтобы ваше пребывание в этой стране было комфортным.
Читайте также:

