Пересадка костного мозга при лейкозе может не помочь
Костный мозг человека обладает уникальными свойствами, формирующими иммунитет. В нем создаются эритроциты, осуществляется гемопоэз. Орган представлен жидким состоянием, располагается внутри тазовых костей, в грудной клетке, черепе и трубчатых костях. Состоит из стромы.
В костном мозге содержатся стволовые клетки, которые отвечали за формирование органов в период зарождения эмбриона. Они не способны делиться в теле взрослого человека, но в случае поражения органов и систем устраняют патологические процессы, атакуя болезнетворные и чужеродные организмы. Пересадка стволовых клеток актуальна для людей с отсутствием иммунитета при лейкозах или иммунодефицитах.
Лейкоз – онкологический процесс, вызванный бластными незрелыми клетками, которые заменяют здоровую кровь. При нём развивается воспаление внутренних органов, метастазы распространяются по телу. Человек отмечает высокую температуру, снижение массы тела, слабость и сонливость. Патологический процесс приводит к необратимым последствиям в работе организма.

Миелобластный вид заболевания поражает следующие органы:
- Ткань лёгких. Пациент отмечает затяжной кашель на фоне высокой температуры.
- Головной мозг. Развивается менингит с характерными болями, ломотой в теле и эпилептическими припадками.
- При поражении почек возникает частичная либо полная задержка мочи.
- Кожа покрывается розовой или коричневой сыпью.
- Печень выпирает над уровнем брюшной полости. Становится плотной и болезненной.
- Метастазы в кишечнике провоцируют диарею, метеоризм и острые боли.
Для лимфобластного лейкоза характерны:
- Воспаление лимфоузлов и селезёнки.
- Развитие кашля, одышки, боли в органах желудочно-кишечного тракта.
Трансплантация костного мозга восстанавливает необходимый кроветворный процесс для нормальной жизни человека.
Практика применима для лечения ВИЧ-позитивных больных. Находится на экспериментальной стадии, но уже показала отличные результаты.
Зачем нужна процедура по пересадке костного мозга
При развитии тяжёлых онкологических патологий, когда организм человека перестает самостоятельно бороться с раковыми процессами, к примеру, при остром лейкозе, данная процедура рекомендована к проведению. Такая практика широко распространена в онкогематологии.
Метод применяется к следующим заболеваниям:
- Хронический лейкоз.
- Нарушения в плазме крови.
- Лимфомы.
- Лейкемия ювенильная.
- Апластическая анемия.
Пересадка костного мозга при лейкозе выполняется в качестве полной его замены или частичной. В последнем случае кроветворные элементы вводят в кровь пациента после лучевых и химиотерапий, когда собственный костный мозг не перестаёт функционировать.
Трансплантация происходит тремя способами:
- В период ремиссии у больного проводят забор собственных клеток, которые замораживаются и хранятся до необходимого момента. Метод, при котором вводятся родные элементы, называется аутологическим.
- При аллогенной методике пациент получает клетки кровных родственников или постороннего донора. Осложнения для проведения заключаются в отсутствии подходящего материала. Поиски донора могут отнимать много времени.
- Если забор стволовой клетки проводили у близнеца, способ называют сингенный. Метод эффективен, поскольку костный мозг близнецов состоит из идентичного генетического материала.
Для проведения процедуры назван ряд показаний и противопоказаний. Лечение с помощью пересадки гемопоэтических клеток актуально при анемиях, лимфобластном лейкозе, иммунодефицитах и заболеваниях, нарушающих естественный кроветворный процесс.
Метод не применяют при процессе разрушения тромбоцитов, при выраженных недостаточностях печени, почек и сердечно-сосудистой системы. Игнорируется острый период инфекционных заболеваний (туберкулёз) и если атипичная клетка не реагирует на лечение химиотерапией.
Трансплантацию стволовых клеток делают при лечении основной проблемы крови или после влияния на организм ионизирующего излучения и химиопрепаратов.
Переливание эффективно при первой ремиссии миелобластного лейкоза или при второй и третьей ремиссии лимфобластного острого лейкоза.
Особенности проведения процедуры в детском возрасте
У детей трансплантацию костного мозга проводят исходя из тех же диагнозов, что у старшего поколения. Рак крови в детском возрасте встречается в 3 раза реже, чем у взрослых. Ребёнку предоставляют должный сестринский уход в до- и послеоперационный период. Лечением занимаются онкогематолог и эрготерапевт. Действия второго направлены на помощь в адаптации пациента к нормальной жизни.
Прогноз на жизнь зависит от возраста пациента, патологических процессов в организме, работоспособности внутренних органов и по степени схожести генетического материала донора с больным человеком.
Наилучшие результаты отмечаются, если донор – родственник. Для роли спасителя хорошо подходит однояйцевый близнец. Биологический материал родителей редко используется для пересадки.
Заболевание поддаётся полному излечению при острой и хронической форме лейкоза. Может потребоваться систематическое введение донорского костного мозга на протяжении всей жизни.
Диагностические исследования до пересадки
Операция наносит удар по всем системам организма. Человек должен быть подготовлен и обследован до начала проведения процедуры. Врачи назначают ряд инструментальных и лабораторных диагностик:

- Биохимический и общий анализ крови показывают наличие воспалительных процессов и работоспособность внутренних органов.
- Иммунологические тесты.
- Гистология костного мозга.
- Ультразвуковая диагностика органов брюшной полости.
- Магнитно-резонансная, компьютерная и позитронно-эмиссионная томографии позволяют оценить состояние всех органов и систем, обнаружить метастазы.
- Рентген грудной клетки.
Как подбирается донор
Вначале проверяют на совместимость всех кровных родственников. Обычно донор находится среди них. Родители подходят в редких случаях. Если возможность использовать родственный костный мозг не представлена, пациент прибегает к услугам постороннего человека, имеющего не меньше 35% сходства с HLA-типом больного.
Критерии отбора донора:
- Возрастная категория от 18 до 50 лет.
- Отсутствие шизофрении, умственной отсталости, аутизма и других психических патологий.
- У донора не должно быть глютеновой болезни, ревматоидного артрита и прочих аутоиммунных заболеваний.
- Противопоказан забор материала у людей с вирусными гепатитами, туберкулезом, ВИЧ и СПИД.
Пуповинная кровь, взятая при рождении ребёнка, содержит необходимые стволовые клетки для борьбы с раком крови. В нашей стране создаются банки пуповинной крови, метод только набирает популярность. Проблемы при пересадке таких клеток возникают в случае недостаточного количества биоматериала.
Подготовка к пересадке и техника проведения
На первом этапе врачи провоцируют полное уничтожение раковых клеток с помощью максимально допустимого объёма химиопрепаратов. При этом значительно страдает иммунитет человека. В течение времени, пока новые кроветворные клетки не будут введены и не приживутся, человек лишается защитных функций организма. Возможно независимое вмешательство патогенных организмов. Могут развиться опасные последствия в виде инфекционных заболеваний, поэтому для содержания больного используют стерильные условия.
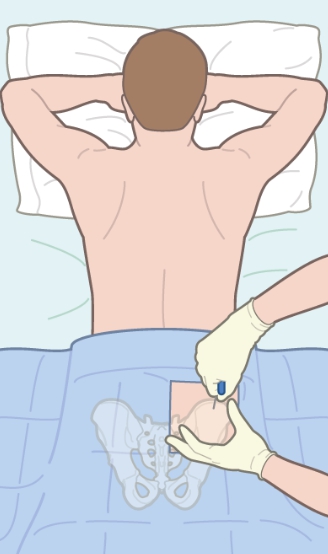
Для введения стволовых клеток используется система для переливания крови. Гемоцитобласты самостоятельно добираются до нужного места, приживаются и начинают продуцировать здоровые эритроциты. Биоматериал вводят в шейную артерию с помощью катетера Хикмана.
Вмешательство не требует особых навыков и условий. Обезболивается место введения катетера. Процедура занимает не больше часа.
Процесс приживления проходит в течение следующего месяца. Регулярно проводятся анализы крови для обнаружения новых кровяных телец.
Всегда остаётся риска развития осложнений. Статистика показывает, что чаще развиваются следующие явления:
- Трансплантируемый материал воспринимает клетки организма как атипичные. Такое явление окончательно уничтожает раковые клетки. Пациент может умереть, однако созданы специальные препараты для предотвращения проблемы.
- Организм не распознаёт новый костный мозг и отторгает его.
- Во время отсутствия иммунитета больной получает внутривенное питание. Может развиться сильнейшее воспаление слизистой оболочки кишечника.
- Аллергическая реакция на чужеродный материал.
- Летальный исход отмечается в половине случаев пересадки донорского мозга.
Прогноз на жизнь после приживления трансплантируемых клеток составляет 98%. Через год кроветворная система возвращается к нормальному режиму и формирует собственный иммунитет.
Человек, победивший лейкоз, должен систематически сдавать анализы крови и проходить осмотры онкогематолога. Необходимо улучшить качество жизни с помощью отказа от алкоголя, никотина и вредных пищевых привычек.

-
6 минут на чтение

Пересадка костного мозга при лейкозе – это один из наиболее эффективных методов терапии онкологического поражения крови. Суть процедуры заключается в том, чтобы заполнить кровеносное русло здоровыми кровеносными тельцами, что часто способствует восстановлению нормального функционирования системы кроветворения. Операция по трансплантации – это последний шанс сохранить больному полноценную жизнь.
- Зачем нужна
- Показания
- Противопоказания
- Кто может стать донором
- Этапы операции
- Прогноз
Зачем нужна
Пересадку костного мозга проводят в том случае, когда стволовые клетки прекращают свое нормальное функционирование, в результате чего начинают вырабатываться генетически аномальные кровяные элементы.

- Онкогематология
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Таким образом, трансплантация – это обязательная процедура при диагностировании иммунодефицита, лейкоза, апластической анемии и прочих патологий. Для приостановления выработки патологических элементов кровяной жидкости, а также повышения концентрации лейкоцитов в обязательном порядке требуется оказание медицинской помощи.
При лечении лейкоза, как правило, применяется интенсивная лучевая и химиотерапия, что приводит к разрушению и отмиранию не только незрелых, но и здоровых клеток. Для восстановления функционирования костного вещества проводится его пересадка. Кроме того, данная методика повышает шансы на выздоровление больного.
Показания
Трансплантация костного мозг назначается в том случае, когда есть высокая вероятность рецидивирования онкологического заболевания. Кроме того, необходимость в проведении хирургического вмешательства возникает при развитии острой формы патологического процесса. Основная задача такого лечения заключается в том, чтобы уничтожить патогенные клетки-возбудители.
При повторном появлении болезни единственно правильным решением будет уничтожение раковых клеток. Также в ходе процедуры они замещаются на здоровые элементы.
Однако важно запомнить, что при неполном устранении патогенных клеток риск рецидивов сохраняется.
Противопоказания
Несмотря на то, что пересадка костного мозга считается одним из последних шансов сохранения жизни больного, операция имеет и определенные ограничения к проведению. Прежде всего среди противопоказаний выделяют:
- гепатит В и С;
- ВИЧ;
- сифилис;
- период вынашивания ребенка;
- различные аутоиммунные нарушения.
Кроме того, хирургическое вмешательство, подразумевающее замещение онкологических стволовых клеток на здоровые, не рекомендуется проводить при слабом физическом состоянии организма, а также людям, достигшим пожилого возраста.
Также противопоказанием являются патологии жизненно важных внутренних органов, протекающих в тяжелой форме, и прием гормональных средств или антибиотиков на протяжении длительного периода времени.
К донорству не допускаются лица, у которых были диагностированы аутоиммунные патологии или заболевания инфекционной природы происхождения. Чтобы выявить любую из болезней, донор в обязательном порядке проходит соответствующее диагностическое обследование.
Однако на сегодняшний день наиболее серьезным ограничением к операции по замене костного мозга считается несовместимость больного и лица, выступающего в качестве донора. В большинстве случаев материал для донорства берут у самого больного или его близких родственников, которые подходят по физиологической совместимости.
Кто может стать донором
Прежде всего специалисты проверяют на совместимость донорства всех родных сестер и братьев. При трансплантации стволового вещества от кого-либо из родственников в 90 процентах случаев удается достичь положительного результата от оперативного вмешательства.
При взятии клеток у близнеца успех от операции возрастает до 99 процентов. Однако в будущем не исключается вероятность повторного развития онкологического процесса, что объясняется сходством клеточных структур на генетическом уровне.
При отсутствии ближайших родственников проверяются братья и сестры до 4-го поколения.

- Онкогематология
![]()
Ольга Владимировна Хазова- 5 декабря 2019 г.
В качестве донора также могут быть родители для своего ребенка или, наоборот, дети для матери или отца. В этих ситуациях подразумевается гаплотрансплантация. Поскольку изначально клетки имеют совпадение только на 50%, то успешность такого хирургического вмешательства будет наблюдаться только в 25 процентах случаев.
Также важно помнить, что на момент совершения оперативного вмешательства у донора не должно быть никаких патологических отклонений в организме. Также в крови не должны присутствовать раковые клетки.
Если донор не является родственником, то его имя не разглашается, и его только вносят в единый реестр после того, как он пройдет полное медицинское обследование, которое является бесплатным.
Кроме того, получение разрешения на донорство при отсутствии родства возможно только лицам, достигшими совершеннолетия.
Кроме того, не исключается момент неприживания стволовых клеток или их атака организма хозяина. Данная разновидность трансплантации применяется только в том случае, когда донор не был найден, а общее состояние больного ухудшается быстрыми темпами. К примеру, при снижении уровня эритроцитов организм перестает получать необходимое для его нормальной работы количество кислорода.
Согласно статистическим данным, которые предоставляет Всемирная сеть трансплантации костного мозга и крови, родственная совместимость отмечается только для 30 процентов пациентов. В остальных ситуациях требуется поиск подходящего донора. Здесь специалисты используют международные и национальные банковские подразделения.
Этапы операции
Хирургическая процедура по извлечению стволового вещества осуществляется исключительно в операционной палате. Как правило, перед проведением операции больному делают общий наркоз, что способствует максимальному снижению болевых ощущений.
После этого в бедренную полость вводится специальная игла, через которую всасывается жидкость красного цвета. Для изъятия необходимого количества кровяного элемента необходимо применение не одной пункции.
Общий объем костного мозга, который извлекается из больного, будет зависеть от его веса и содержания стволовых клеток в жидкости, которая была изъята.
- Онкогематология
![]()
Ольга Владимировна Хазова- 4 декабря 2019 г.
В большинстве случаев требуется около одного-двух литров смеси, состав которой состоит из мозга и кровяной жидкости.
Часто большинству людей кажется, что такой объем изъятого вещества слишком завышен. Однако он составляет только два процента от всего количества костного мозга. Для восстановления запасов донорским организмом уходит, как правило, не больше месяца.
После того как наркоз перестанет действовать, в месте прокола человек будет чувствовать неприятные ощущения, которые имеют определенное сходство с последствиями падения на лед. Однако после введения обезболивающего препарата неприятные симптомы проходят. Выписка донора происходит уже на вторые сутки после проведения хирургического вмешательства.
В случае когда вещество извлекается у самого больного, оно подвергается заморозке и хранению в помещении с очень низкими температурами до того момента, пока не будет осуществлена пересадка.
Когда трансплантация проводится при диагностировании лейкоза хронической формы, то стволовой элемент вначале очищают и только после этого вводят в организм больного.
Процедуру осуществляют в несколько этапов:
- Пациент повергается радиоактивному облучению или назначается курс химиотерапии. Обычно она проводится за два дня до назначения оперативного вмешательства.
- Трансплантируемое вещество вливается больному посредством внутривенного введения при помощи капельницы.
- Так как операция не представляет сложностей, то необходимость во введении анестезирующего средства отсутствует. При этом пациента помещают в обычную палату.
- Периодически измеряется температура тела. Это необходимо для определения отсутствия отторжения донорского костного мозга.
Сама по себе операция имеет определенное сходство с классической процедурой по переливанию крови. По продолжительности такое мероприятие не занимает больше часа, что дает возможность проводить ее не в операционной, а в обычной палате.
Как правило, для получения достоверных результатов требуется ждать несколько недель с момента окончания операции по трансплантации.
В случае когда в качестве донора выступает неродственное лицо, то из красного вещества извлекаются Т-лимфоциты. Такая мера необходима для предупреждения отторжения донорского элемента.
Прогноз
Не мене актуальным после трансплантации костного мозг остается вопрос об имеющихся шансах на выздоровление.
Прежде чем делать прогнозы продолжительности жизни после операции, необходимо принимать во внимание несколько важных показателей. Прежде всего речь идет об имеющихся сопутствующих патологических процессах, а также возрастной категории, к которой принадлежит больной. Кроме того, не менее важную роль играет совместимость донора и реципиента, а также характер течения патологии и ее форма.
При успешном проведении хирургического вмешательства выживаемость в течение 10-15 лет отмечается в 100 процентах случаев.
Если после переливания бластные клетки отторглись организмом больного, то потребуется повторное осуществление процедуры, что влечет за собой определенные риски.
Отвечаем на самые важные вопросы про лейкоз
" title="Показать лейкоз может исследование периферической крови
" itemprop="contentUrl">
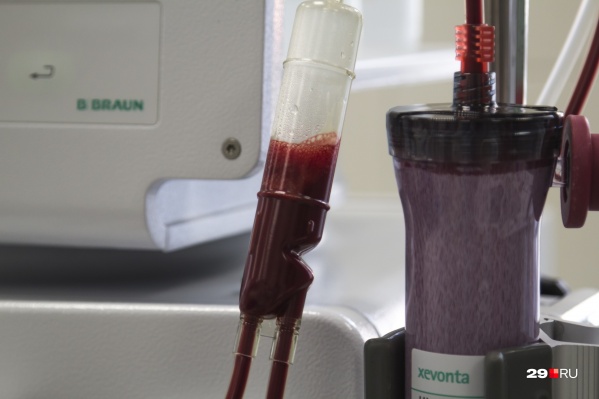
Показать лейкоз может исследование периферической крови
Фото: Сергей Яковлев
В сентябре мы познакомились с архангелогородкой Вероникой Рожновской, жизнь которой изменилась, когда у её дочери Даши диагностировали лейкоз. Девочка в тот момент училась в пятом классе, а на недомогания врачи не обращали должного внимания. Специалисты отмечают, что рак крови действует тем агрессивнее, чем моложе организм, который поражает болезнь. На другие важные вопросы об этом раке отвечают профессор кафедры онкологии и медицинской радиологии Уральского государственного медицинского университета Сергей Берзин и гематолог из Уфы Нэлли Янтурина.
Лейкоз — опухолевое заболевание клеток крови. При лейкозе происходит патологическая трансформация лейкоцитов и их бесконтрольное деление. В итоге они замещают собой нормальные клетки костного мозга, из которых образуются циркулирующие в крови лейкоциты, эритроциты и тромбоциты.
При хронических лейкозах деление клеток идёт медленнее, и клиника тоже развивается с меньшей скоростью. Лейкозный клон током крови разносится по всей кроветворной ткани. Органами-мишенями, где откладываются метастазы, становятся почки и кости. Оседая в костной ткани, эти клетки, по-другому они называются миеломные, нарушают ее структуру. Это может проявляться частыми переломами, болью в позвоночнике, ребрах. Хронические лейкозы могут годами протекать без каких-либо явных отклонений в самочувствии, тогда выявить их можно только при исследовании крови.
Начало заболевания нередко протекает без выраженных симптомов. Больные отмечают общую слабость, утомляемость, неопределенную боль в костях, непостоянную температуру по вечерам в пределах 37,1–38 градусов. Но уже в этот период у некоторых больных можно обнаружить небольшое увеличение лимфатических узлов, селезенки. В анализе крови тоже будут изменения — повышение или снижение количества лейкоцитов, анемия.
Лейкоз может проявляться разнообразными симптомами. При острой форме пациенты могут жаловаться, что стали часто простывать, у них возникли инфекционные осложнения или синяки на теле, а кого-то будет беспокоить резкая потеря веса, появление шишек на теле или увеличение лимфоузлов.
Симптомы лейкоза неспецифичны, они таковы:
- слабость;
- головокружения;
- высокая температура без явных на то причин;
- боли в руках и ногах;
- кровотечения.
При замещении патологически размножающимися лейкоцитами других клеток крови на первое место выходят анемии и кровотечения из-за уменьшения числа других клеток крови — эритроцитов и тромбоцитов. Из-за накопления лейкоцитов в лимфоузлах, печени или селезёнке эти органы могут увеличиться, но обнаружить эти симптомы уже может только врач.
При лейкозе субстратом опухоли является костный мозг, который находится во всех трубчатых и плоских костях. Здесь же развиваются предшественники крови: эритроциты, лейкоциты и тромбоциты. Когда в ткани начинают развиваться опухолевые клетки, места для нормальных здоровых клеток крови просто не остается. Если в случае с раком желудка пораженный участок можно удалить, вовремя провести химиотерапию и добиться длительной ремиссии, то при раке крови такая тактика не приемлема.
Есть формы острого лейкоза, которые могут развиваться с первых дней жизни человека. Хроническим формам лейкоза подвержены люди старшего возраста. Чем моложе возраст, тем агрессивнее протекает болезнь, но при современных методиках лечения больной может жить до 5–7 лет. На течение хронического миелолейкоза (и это научно доказано) большое влияние оказывает состояние нервной системы больного — если есть стрессы, депрессии, люди сгорают буквально на глазах.
Лечение лейкоза — это достаточно длительный процесс. В среднем на достижение ремиссии при острых лейкозах уходит от 3 месяцев до 2–3 лет.
Первый и самый сложный этап в лечении острого лейкоза — это интенсивная химиотерапия, с помощью которой мы должны убить опухолевые клетки. Пациенты должны находиться в специальном асептическом блоке, в котором созданы стерильные условия, чтобы исключить их контакт с любой инфекцией. Больные в этот момент не имеют никаких собственных факторов защиты, потому что кроветворение у них пострадало от самой болезни и применяемых химиопрепаратов. Для закрепления результатов терапии после этапа восстановления (или поддержки ремиссии) принимается решение о необходимости трансплантации костного мозга.
Пересадку можно делать, если пациента ввели в ремиссию. Она бывает двух видов: аутотрансплантация, когда пересаживается костный мозг самого больного, и аллотрансплантация, в этом случае ткани забирают у донора.
В первом случае у пациента из вены берется периферическая кровь, из нее при помощи сепаратора извлекают стволовые клетки, консервируют и передают на хранение в банк. Затем пациенту проводят сильнейшую химиотерапию, а следом проводят пересадку — так же, через вену, вводят стволовые клетки, и они начинают творить новое потомство. Технически это выглядит как переливание крови. Пересадка может быть сделана и при хроническом лейкозе.
Аллотрансплантация дает хорошие результаты, если доноры — родные сестра или брат, у них самый близкий фенотип. Пересадка даже от двоюродных родственников не всегда бывает столь успешна, но все равно это шанс на то, что человек будет жить.
Лучшие доноры костного мозга — это мужчины в возрасте 30–40 лет, семейные, имеющие постоянное место работы. Желательно — на промышленном производстве, на заводах. Практика показывает, что именно такие люди относятся к донорству с наибольшей ответственностью.
Женщина тоже может стать донором костного мозга. Но здесь важно учесть, что после родов и беременностей в крови у женщин циркулируют антитела, и их лейкоциты уже настроены бороться с чужеродными антигенами. Поэтому результат пересадки может оказаться хуже.

Анна Лазарева Фото: Лев Гиллер, фото из личного архива Анны
Мне хотелось откреститься от этой темы, забыть ее. Но я рассказываю свою историю для тех, кто только готовится к трансплантации костного мозга.
Мой вариант течения болезни, операции и восстановления был плохой. Такое будет не у всех. И я хочу, чтобы знали: даже самое тяжелое течение болезни может закончиться хорошо.
Начало болезни
В начале сентября 2017 года воспалились лимфоузлы на шее, немного болели. Ничего особенного. В среду я сходила к терапевту, и она выдала направление на анализ крови. В четверг утром сдала кровь и уехала в суд, на работу. Уже днем меня экстренно госпитализировали, когда пришли результаты анализов. Гематолог в больнице сразу сказал, что это лейкоз.
В декабре 2017-го я вышла в ремиссию, но без трансплантации костного мозга было уже не обойтись.
Трансплантация костного мозга и восстановление
На трансплантацию меня направили в клинику имени Горбачевой в Санкт-Петербурге. В качестве донора рассматривали моих родных брата или сестру, но выяснилось, что оба они подходят мне только на 50% — это минимально возможный процент совместимости. У меня была надежда на российский и международный регистры, но и там подходящих доноров не оказалось. Врачи на консилиуме в Петербурге посоветовали не тратить время и сделать пересадку от сестры.
Время было дороже денег: я проходила уже третий курс химиотерапии на новом протоколе и сил было все меньше. Я почти не чувствовала ног.
Было странно осознавать, что где-то в этом же здании у моей сестры пару часов назад забрали часть костного мозга и сейчас его вольют мне. Как можно было додуматься до такого способа? Удивительно. Во время самой трансплантации обещали повышение температуры и привкус томатного сока во рту — ничего этого не было.
Из-за неработающего желудка я несколько месяцев не могла питаться самостоятельно, только внутривенно и через зонд: тонкую трубку вставляли через нос и проталкивали до желудка. Это больно, и зонд постоянно мешался. После очередного раза, когда зонд выпал, врачи решили поставить гастростому — эта трубка шла уже напрямую в желудок, через живот. С центральным венозным катетером в шее и трубкой, торчащей из середины живота, я чувствовала себя киборгом.
Меня убеждали, что нужно начинать питаться самостоятельно, чтобы желудок начинал работать. А я не могла: лекарства повлияли на восприятие вкуса и вся еда стала казаться испорченной. Потом я совсем перестала чувствовать вкус. Это было очень обидно, ведь я обожаю вкусно поесть!
При малейшем движении у меня подскакивал пульс почти до 200, поэтому мне запретили двигаться, и мышцы очень быстро атрофировались. Я всему училась заново: двигать пальцами рук и ног. Сидеть. Стоять. Сделать один шаг. Два. Дойти до противоположной стены — все это оказалось недостижимым. Больше всего меня удивляло, почему дети улыбаются, когда учатся ходить? Это же так больно!
Перед Новым годом меня уже готовили к выписке, но внезапно показатели крови обвалились без какой-либо причины. Все известные методы лечения были опробованы, но мне становилось только хуже. Я благодарна заведующему отделением реанимации, который пытался искать новые варианты лечения. Он предложил иммунотерапию, которая настолько хорошо на меня повлияла, что через месяц меня выписали домой.
Самое странное в этих десяти месяцах пребывания в больнице было то, что столько времени в принципе можно в ней провести. Это же почти целый год, за который твои друзья и знакомые успели так много, а ты лежишь в четырех стенах и ничего не можешь с этим сделать. Год жизни как будто исчез.
Не могу сказать, что проявляла достаточно рвения к восстановлению, — скорее, на меня хорошо влияли мама, которая специально приехала с другого конца страны, чтобы заботиться обо мне, и сестра.
В чем отличие от обычной жизни?
Врач из Петербурга, которая контролирует мое здоровье сейчас, очень строгая. На всю жизнь запретила появляться на солнце без солнцезащитного крема, а тем более целенаправленно загорать. После трансплантации иммунитет как бы обнуляется, и практически все прививки приходится ставить заново. Гастростому убрали. От нее и от кучи катетеров под ключицей и на шее остались шрамы, но я не обращаю на них внимания.
Мое ключевое ограничение сейчас — меньше контактировать с людьми. Иммунитет еще очень слабый, поэтому каждый день пользоваться общественным транспортом, ходить в кинотеатр или работать в офисе я не могу. Но невозможно постоянно избегать людей, поэтому я ношу маску, когда спускаюсь в метро.
К самой изоляции я привыкла, мне сейчас так даже спокойнее. У меня нет потребности общаться с огромным количеством людей одновременно, мне вполне хватает сестры и подруги, с которыми живу сейчас. Если становится грустно, встречаюсь с кем-то из друзей, но только там, где можно посидеть и поесть, прогулки по парку или выставки с музеями не для меня.
Питание я практически восстановила. Не ем только фастфуд или что-то жирное и жареное. Обоняние и вкусовые рецепторы почти восстановились, но вкусы чувствую не в полную силу и иногда путаю запахи. До сих пор сложно отличить запах шоколада от запаха табачного дыма. Странно.
Неожиданным было то, что лекарства, которыми уничтожили мой костный мозг перед трансплантацией, повлияли на слух. К сожалению, он не восстановится и приходится раз в полгода пить лекарства для поддержания того, что осталось. Немного напрягает постоянно переспрашивать, но я понимаю, что это не самая высокая цена за лечение и выздоровление.
Главная проблема лично для меня — я не всегда понимаю, как планировать день. Я строю планы исходя из прежнего запаса сил, когда можно было после шестичасового перелета проехать всю Москву, разобрать вещи, закупить продукты, а потом еще с друзьями посидеть. Сейчас такое для меня нереально, я быстро устаю.
Полтора года вынужденной изоляции после ТКМ повлияли на то, что мне сложно сравнивать себя с друзьями и знакомыми. Все это время они росли профессионально, получали повышения, ездили в командировки и путешествовали по миру… В этой сфере мне нечем похвастаться. Иногда я забываю, что все это время сражалась за жизнь, и начинаю обвинять себя в том, что ничего не достигла. Успокаиваю себя тем, что без этой болезни вряд ли бы изменила отношение к жизни. Дорогой урок, но очень ценный.
Каждый день мы пишем о самых важных проблемах в нашей стране. Мы уверены, что их можно преодолеть, только рассказывая о том, что происходит на самом деле. Поэтому мы посылаем корреспондентов в командировки, публикуем репортажи и интервью, фотоистории и экспертные мнения. Мы собираем деньги для множества фондов — и не берем из них никакого процента на свою работу.
Пожалуйста, подпишитесь на любое пожертвование в нашу пользу. Спасибо.
На Ваш почтовый ящик отправлено сообщение, содержащее ссылку для подтверждения правильности адреса. Пожалуйста, перейдите по ссылке для завершения подписки.
Исключительные права на фото- и иные материалы принадлежат авторам. Любое размещение материалов на сторонних ресурсах необходимо согласовывать с правообладателями.
По всем вопросам обращайтесь на mne@nuzhnapomosh.ru
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
- О фонде
- Контакты
- Отчеты
- Для НКО
- Персональные данные
- Пожертвовать
- Стать волонтером
- Частые вопросы
- ВКонтакте
- Telegram
- Youtube
- Дзен
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
(Протокол № 1 от 20.01.2020 г.)
Благотворительный фонд помощи социально-незащищенным гражданам "Нужна помощь"
Адрес: 119270, г. Москва, Лужнецкая набережная, д. 2/4, стр. 16, помещение 405
ИНН: 9710001171
КПП: 770401001
ОГРН: 1157700014053
Номер счета получателя платежа: 40703810238000002575
Номер корр. счета банка получателя платежа: 30101810400000000225
Наименование банка получателя платежа: ПАО СБЕРБАНК РОССИИ г. Москва
БИК: 044525225
Персональные данные обрабатываются Фондом для целей исполнения договора пожертвования, заключенного между Вами и Фондом, для целей направления Вам информационных сообщений в виде рассылки по электронной почте, СМС-сообщений. В том числе (но не ограничиваясь) Фонд может направлять Вам уведомления о пожертвованиях, новости и отчеты о работе Фонда. Также Персональные данные могут обрабатываться для целей корректной работы Личного кабинета пользователя Сайта по адресу my.nuzhnapomosh.ru.
Персональные данные будут обрабатываться Фондом путем сбора Персональных данных, их записи, систематизации, накопления, хранения, уточнения (обновления, изменения), извлечения, использования, удаления и уничтожения (как с использованием средств автоматизации, так и без их использования).
Передача Персональных данных третьим лицам может быть осуществлена исключительно по основаниям, предусмотренным законодательством Российской Федерации.
Персональные данные будут обрабатываться Фондом до достижения цели обработки, указанной выше, а после будут обезличены или уничтожены, как того требует применимое законодательство Российской Федерации.
Читайте также:



