Доброкачественные опухоли наружных пол органов у женщин
К ним относятся фибромы, миомы, липомы, миксомы, гемангиомы, лимфангиомы, папилломы, гидраденомы. Встречаются они редко.
Фиброма – опухоль соединительнотканного характера, чаше одиночное, плотное, иногда мягкое образование округлой или овальной формы с гладким рельефом. Она имеет широкое основание или тонкую ножку, не спаяна с окружающими тканями. Как макроскопически, так и микроскопически различают твердые и мягкие фибромы.
Фиброма состоит из клеток зрелой волокнистой соединительной ткани и пучков коллагеновых волокон. При рыхлом расположении коллагеновых волокон и преобладании в структуре клеток – фиброма мягкая. Плотная фиброма характеризуется преобладанием волокон с грубыми гиалинизированными пучками и небольшим количеством клеток. Наиболее плотная десмоидная фиброма, которая состоит из переплетающихся пучков соединительнотканных клеток.
Локализация фибром преимущественно в толще большой половой губы или в подслизистом слое влагалища. Фибромы, как правило, отличаются медленным, экспансивным ростом. Десмоидная фиброма имеет склонность к озлокачествлению, при других фибромах прогноз благоприятный. Лечение хирургическое.
Миома – опухоль из мышечных волокон, чаще исходит из тканей большой половой губы, реже – из стенки влагалища. По морфологической структуре различают лейомиому – опухоль из гладких мышечных волокон и рабдомиому – опухоль из поперечных полосатых мышечных волокон.
Локализуются миомы преимущественно в толще больших половых губ, имеют плотно-эластическую консистенцию. Опухоль подвижна и отграничена от окружающих тканей, растет медленно, прогноз благоприятный, лечение хирургическое.
Липома развивается преимущественно из жировой ткани в области лобка и больших половых губ. Построена из зрелой жировой ткани с дольками различной величины, разделенными неравномерными соединительными прослойками. Опухоль имеет мягкую консистенцию, окружена хорошо выраженной капсулой, подвижна по отношению к окружающим тканям, не спаяна с кожей. Течение доброкачественное, лечение хирургическое.

Миксома – опухоль, развивающаяся из остатков мезенхимы, наблюдается преимущественно в пожилом возрасте, локализуется в подкожной клетчатке лобка и больших половых губ. Течение доброкачественное, лечение хирургическое.
Гемангиома возникает на основе врожденного порока развития сосудов кожи и слизистых оболочек наружных половых органов и влагалища. Капиллярная ангиома состоит из большого количества переплетающихся капилляров со стенками из набухшего эндотелия. Капиллярные ангиомы нередко отличаются инфильтрирующим ростом и потому, возникнув на слизистой влагалища, могут распространяться на шейку и даже, в полость матки. Кавернозная ангиома состоит из крупных полостей различной формы, наполненных кровью, выстланных эндотелием. Иногда кровь в полостях свертывается и подвергается организации; иногда наступает некроз и изъязвление.
Клинически ангиома определяется в виде синюшного, пурпурового и красного пятна, несколько возвышающегося над уровнем слизистой оболочки или кожи. Слизистая оболочка в области пятна отечна, складки ее нагрубевшие, покровный эпителий разрыхлен. Кольпоскопически определяется обширная сеть анастомозирующих, местами варикозно расширенных сосудов. Опухоль может достигать больших размеров и распространяться на внутренние гениталии. Последнее осложняется клиникой гиперполименореи.
Больным гемангиомами назначают хирургическое лечение, криотерапию, электрокоагуляцию, инъекции склерозирующих веществ, лучевую терапию. Выбор метода лечения определяется локализацией, характером, степенью распространенности опухоли и возрастом больной. При наличии непрогрессирующей, неизъязвляющейся, не нарушающей овариально-менструальный цикл опухоли больных наблюдают. В случаях с прогрессирующей клиникой ангиомы в области наружных половых органов показано иссечение ее, электрокоагуляция, криохирургия, В наблюдениях с прогрессирующей ангиомой влагалища, особенно если в процесс вовлекается матка, методом выбора может быть лучевая терапия (телегамматерапия, рентгенотерапия, радиотерапия кобальтом, цезием; используют аппликации с радиоактивными фосфором и стронцием). Прогноз удовлетворительный, однако при распространении опухоли на внутренние гениталии он несколько отягощается.
Лимфангиома развивается из лимфатических сосудов кожи чаще в областях, близких к паховым складкам. Опухоль представляет множественные мелкобугристые сочные узелки, иногда сливающиеся между собой. Микроскопически опухоль состоит из полостей различной формы и величины, содержащих белковую жидкость. Стенки полостей образованы соединительной тканью и выстланы эндотелием. Внешний вид лимфангиомы обычно типичен: определяется синевато-бледного цвета припухлость, мягкая, болезненная, иногда слегка чувствительная.
Прощупываются плотные включения. Растет медленно, иногда воспаляется, нагнаивается. Лечение – хирургическое иссечение опухоли. Прогноз удовлетворительный.
Папиллома – опухоль из покровного эпителия, имеющая вид сосочкового разрастания, с экзофитным ростом чаще в области больших половых губ, реже – на слизистой влагалища. Макроскопически – это ограниченная одиночная или множественная опухоль на тонкой ножке или на широком основании. Поверхность неровная, мелко- или крупнозернистая, часто покрыта отростками, напоминающими цветную капусту. Цвет различный – от белого до коричневого. Микроскопически опухоль имеет фиброэпителиальную структуру, иногда с выраженным акантозом. Папиллому следует дифференцировать с кондиломой. Течение преимущественно доброкачественное, однако при определенных условиях возможно озлокачествление. Лечение хирургическое.
Гидраденома – доброкачественная опухоль, исходящая из элементов потовых желез. Проявляется преимущественно в возрасте 15– 20 лет. Локализация – большие половые губы, лобок. Имеет вид множественных симметричных высыпаний в виде плоских, округлой или овальной формы узелков величиной от 0,2 до 1 см. Окраска от розово-желтого до желто-коричневого цвета. Обратному развитию не подвергается, не озлокачествляется. Микроскопически определяются кисты в верхней части собственно кожи. Кисты выстланы уплощенными эпителиальными клетками, содержат коллоидоподобную массу. Дифференциальная диагностика с папулезным сифилисом. Лечение хирургическое, прогноз благоприятный.
Опухоли наружных половых органов — это новообразования (очаги разрастания ткани) в области наружных половых органов: преддверия влагалища, клитора, больших и малых половых губ, больших желез преддверия влагалища (бартолиновых).
- Женщины
- Акции
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
- Дополнительно
Симптомы опухоли наружных половых органов
- Появление видимого образования в области наружных половых органов:
- увеличение объема тканей, припухлость;
- изменение цвета кожи или слизистой оболочки;
- изъязвления (образование язв).
- Отделяемое кровянистого, водянистого, гнойного или смешанного характера на белье или средствах женской гигиены.
- Болезненность в области наружных половых органов, усиливающаяся при механическом надавливании, ходьбе, половом акте.
- Увеличение лимфатических узлов в паховой области, определяемое на ощупь.
- Общее недомогание, слабость, потеря веса.
Формы
- Доброкачественные опухоли наружных половых органов:
- фиброма вульвы (опухоль из соединительной ткани наружных половых органов);
- миома вульвы (опухоль из мышечной ткани наружных половых органов);
- фибромиома вульвы (опухоль, содержащая элементы мышечной и соединительной ткани наружных половых органов).
- Рак вульвы.
Причины
- Генетическая предрасположенность (опухолевые заболевания у родственниц по женской линии).
- Хронические и острые воспалительные заболевания женских половых органов.
- Иммунодефицит (выраженное снижение иммунной защиты организма).
- Фоновые и предраковые заболевания наружных половых органов: крауроз (истончение, сухость и зуд слизистой оболочки наружных половых органов), лейкоплакия (появление тонких пленок или белесоватых бляшек на слизистой оболочке наружных половых органов, зуд и жжение), остроконечные кондиломы (бородавчатые разрастания слизистой оболочки наружных половых органов).
- Воздействие канцерогенных факторов (вызывающих рак):
- курение;
- алкоголизм;
- избыточное пребывание на солнце;
- неправильное питание;
- вдыхание токсических веществ (паров бензола, бензопирена);
- использование некачественных средств гигиены (интимной косметики, гигиенических прокладок).
Врач гинеколог поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились изменения в области наружных половых органов, выделения, боли, распространяются ли они еще куда-то, усиливаются ли, как часто возникают и т.д.).
- Анализ аушерско-гинекологического анамнеза (перенесенные гинекологические заболевания, операции, заболевания, передающиеся половым путем, беременности, аборты и т. д.).
- Анализ менструальной функции (в каком возрасте начались первые менструации, длительность и регулярность цикла, обильность и болезненность менструации и т. д.).
- Гинекологический осмотр (осмотр промежности, половых губ, преддверия влагалища и др.) с обязательным бимануальным (двуручным) влагалищным исследованием. Гинеколог двумя руками на ощупь (пальпаторно) определяет размеры матки, яичников, шейки матки, их соотношение, состояние связочного аппарата матки и области придатков, их подвижность, болезненность и пр.
- Цитологическое исследование (изучение под микроскопом) мазков-отпечатков с поверхности измененных наружных половых органов.
- Гистологическое исследование (изучение под микроскопом) образца ткани опухоли.
- Лимфография — рентгеновское исследование лимфатических узлов для обнаружения в них метастазов опухолей (дочерних опухолей, которые вырастают из клеток первичной опухоли, попавших с током крови или лимфы в другие органы).
- Ультразвуковое исследование органов брюшной полости и малого таза для исключения метастазов.
- Компьютерная томография (КТ) и/или магнитно-резонансная томография (МРТ) органов брюшной полости и малого таза для исключения метастазов.
- Рентгенография органов грудной клетки для исключения метастазов.
- Диагностическая лапароскопия для исключения метастазов.
- Консультация гинеколога-онколога, онколога.
Лечение опухоли наружных половых органов
- Хирургическое удаление опухоли путем вылущивания (выделения опухолевого узла из здоровых тканей), с ушиванием образовавшейся раны при доброкачественных новообразованиях наружных половых органов.
- Вульвэктомия — хирургическое удаление наружных половых органов (половых губ, клитора и кожи, покрывающей промежность), которое проводится при раке наружных половых органов. Операция также включает в себя удаление лимфатических узлов. Кожный дефект в области раны закрывают кожным лоскутом (растягивают кожу соседних областей или пересаживают кожу с других частей тела).
- Лучевая терапия — уничтожение злокачественных клеток с помощью ионизирующего излучения (например, рентгеновского), которое проводится на область промежности.
- Химиотерапия — уничтожение раковых клеток с помощью цитостатиков (веществ, препятствующих делению и обновлению клеток). Химиотерапию обычно используют совместно с лучевой терапией в случаях, когда хирургическое удаление опухоли противопоказано (при тяжелом общем состоянии больной).
Осложнения и последствия
Профилактика опухоли наружных половых органов
- Отказ от вредных привычек.
- Соблюдение здорового образа жизни (регулярные физические нагрузки, здоровое питание с исключением жирной, копченой и консервированной пищи, ограничением соли и т.д.).
- Регулярный осмотр у гинеколога (2 раза в год).
- Лечение фоновых и предраковых заболеваний вульвы:
- крауроза (истончение, сухость и зуд слизистой оболочки наружных половых органов),
- лейкоплакии (появление тонких пленок или белесоватых бляшек на слизистой оболочке наружных половых органов, зуд и жжение),
- остроконечных кондилом (бородавчатые разрастания слизистой оболочки наружных половых органов).
Дополнительно
Выделяют доброкачественные и злокачественные опухоли.
Для доброкачественных новообразований характерны:
- медленный рост;
- наличие четкой границы с окружающими тканями (например, гладкой капсулы);
- опухоль не прорастает в соседние ткани и органы, но сдавливает их при достижении больших размеров;
- опухоль не дает метастазов (дочерних опухолей, которые развиваются из клеток материнской опухоли, попавших в другие ткани и органы с током крови и лимфы);
- после хирургического удаления редко вырастает вновь.
- быстрый рост;
- внедрение в соседние органы и ткани;
- отсутствие четкой границы со здоровыми тканями;
- способность давать метастазы;
- после хирургического удаления часто вырастает вновь.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Расширенное описание
- Выбрать подходящего врача гинеколог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Доброкачественные и злокачественные опухоли женских половых органов
Доброкачественные и злокачественные новообразования женских половых органов – довольно распространенная в гинекологии проблема. Согласно данным медицинской статистики, теми или иными опухолями вульвы, влагалища, шейки матки, матки, яичников страдает практически каждая пятая-восьмая женщина на территории Российской Федерации.
Например, данные ВОЗ свидетельствуют, что такая распространенная доброкачественная опухоль, как миома матки, есть у каждой пятой женщины на земном шаре в возрасте 30-35 лет, более 25% хирургических вмешательств в гинекологии выполняются по поводу кист яичника и т.д. В связи с часто бессимптомным течением опухолевых заболеваний они иногда диагностируются случайно при очередном осмотре по поводу какой-либо другой проблемы.
Опухоли женских половых органов представляют собой патологические образования вследствие нарушения механизма деления клеток. Специалисты различают доброкачественные и злокачественные опухоли половых органов.
Причины возникновения опухолей женских половых органов
На настоящий момент причины возникновения и развития доброкачественных и злокачественных опухолей до конца не выяснены. Известно, что в основе лежит дефект генетического материала клетки (ДНК), в результате чего механизм роста и деления клеток претерпевает патологические изменения, развивается апоптоз (самоуничтожение клетки в результате программирования на гибель). Предрасполагающими к возникновению опухолей факторами называются следующие:
- Генетические факторы (наследственная предрасположенность – ведущий фактор).
- Химические факторы (влияние ароматических веществ на ДНК).
- Физические факторы (ультрафиолетовое излучение, другие виды радиации).
- Механические травмы, перегрев организма.
- Биологические факторы (вирусы и инфекции).
- Снижение иммунной защиты организма, аутоиммунные процессы.
- Патологии эндокринной системы, нарушение гормонального баланса.
Симптомы опухолей женских половых органов
Некоторые виды опухолей могут вообще не давать никаких симптомов, другие – в зависимости от характера, размера, локализации опухоли – могут проявляться местными или общими симптомами. Местными симптомами опухолей являются увеличенные регионарные лимфатические узлы, пальпируемая опухоль.
Общими симптомами раковых опухолей служат быстрая утомляемость, быстрое прогрессирующее снижение массы тела, ухудшение аппетита, снижение работоспособности и настроения, субфебрильная температура.
Виды доброкачественных и злокачественных опухолевых заболеваний женских половых органов

Миома матки, фибромиома матки – одно из наиболее распространенных в гинекологической практике опухолевых заболеваний женских половых органов. В большинстве случаев может не иметь выраженной клинической симптоматики и определяться случайно при бимануальном исследовании.
Диагноз устанавливается на основании данных трансвагинального УЗИ, гистероскопии, кольпоскопии, лапароскопии, биопсии, цитологического или гистологического исследования.
В ГУТА КЛИНИК проводятся все виды эффективного оперативного лечения миомы матки с помощью лапароскопической и гистероскопической миомэктомии – неинвазивного хирургического лечения миомы без разрезов, а также лапаротомия с миомэктомией, гистерэктомия по показаниям.
Консервативная терапия может быть применена у молодых пациенток с небольшими размерами медленно растущей миомы и отсутствием противопоказаний к назначаемым лекарственным препаратам. Фибромиома нуждается в обязательном хирургическом лечении вследствие возможности перехода в саркому – злокачественную опухоль.
Киста яичника представляет собой полость, заполненную жидкостью (точный характер содержимого устанавливается непосредственно при детальном обследовании). Чаще всего киста яичника обнаруживается у молодых женщин репродуктивного возраста, у пожилых она встречается крайне редко.
Различают эндометриоидную, параовариальную, муцинозную, серозную, дермоидную, фолликулярную кисту, кисту желтого тела и т.д.
Киста яичника может не беспокоить женщину и выявляться случайно при осмотре у гинеколога. В ряде случаев киста яичника может сопровождаться нарушениями менструального цикла, обильными и длительными менструациями, болями внизу живота, ановуляцией, бесплодием и т.д.
Рак вульвы – злокачественная эпителиальная опухоль, встречающаяся достаточно редко. Характеризуется образованием узелков с дальнейшим поражением паховых лимфатических узлов, метастазированием. Рак вульвы чаще развивается у женщин менопаузального периода. В отсутствие лечения неизбежен летальный исход вследствие кахексии, уросепсиса, кровотечений, тромбофлебита тазовых вен и др. осложнений.
Рак влагалища – злокачественная эпителиальная опухоль, по виду напоминает папилломатозные разрастания. Развивается чаще у женщин старше 40 лет, перенесших много родов. Проявляется кровянистыми выделениями и белями с примесью гноя. Лечение – хирургическое с проведением рентгенотерапии и других методов.
Рак шейки матки – наиболее распространенная злокачественная опухоль женских половых органов. Причинами могут являться некоторые виды ВПЧ (вируса папилломы человека, нелеченная эрозия и др.). Ранее считалось, что раком шейки матки страдают в основном рожавшие женщины старше 40 лет, однако в последнее время значительно увеличилась тенденция распространения заболевания среди молодых, даже нерожавших девушек, что объясняется повсеместным распространением папилломавирусной инфекции.
Рак шейки матки может протекать бессимптомно, ранними признаками могут быть бели и кровянистые выделения иногда с неприятным запахом. При отсутствии лечения рака шейки матки наступает летальный исход от перитонита, сепсиса, кахексии, кровотечений и т.д.
Рак тела матки – менее распространен, чем рак шейки матки, причиной являются гормональные нарушения в организме, может сочетаться с миомой матки, опухолями яичников, гиперплазией эндометрия, сахарным диабетом, ожирением и другими обменными нарушениями. В основном развивается у женщин старше 45-50 лет, часто протекает бессимптомно, женщины жалуются на слабость и быструю утомляемость.
Диагностика опухолей женских половых органов
В большинстве случаев диагностика доброкачественных и злокачественных опухолей женских половых органов осуществляется с помощью следующих методов:
- Гинекологический осмотр.
- Бимануальное исследование влагалища.
- Трансвагинальное УЗИ (УЗИ органов малого таза).
- Компьютерная томография (КТ) органов малого таза.
- Магнитно-резонансная томография (МРТ) органов малого таза.
- Эндоскопическое обследование органов малого таза.
- Гистероскопия, лечебно-диагностическая лапароскопия.
- Кольпоскопия.
- Биопсия с последующим гистологическим или цитологическим исследованием.
Лечение опухолей женских половых органов
В зависимости от выявленного заболевания, его формы, стадии, характера, особенностей течения, индивидуальных показаний пациентки назначается хирургическое или консервативное лечение. Как правило, оперативное лечение опухолей женских половых органов проводится при обильных кровотечениях, быстром росте опухоли или больших размерах выявленной опухоли и т.д.
Объем хирургического лечения различен – это может быть органосохраняющая лапароскопия (при кистах и кистомах яичников) или радикальная ампутация (экстирпация) матки – при больших фибромиомах или раке матки без метастазов. Предпочтение, как правило, отдается первому – малоинвазивному – способу лечения опухолей женских половых органов.
Параллельно с хирургическим лечением по показаниям назначается противовирусная или антибактериальная терапия, иммуномодулирующие и биостимулирующие препараты.
Специалисты ГУТА КЛИНИК напоминают пациенткам о том, что в отсутствие лечения даже некоторые доброкачественные виды опухолей способны переходить в рак, приводя в ряде случаев к довольно быстрому летальному исходу за счет развивающихся осложнений и распространения метастазов.
Именно поэтому опухоли женских половых органов подлежат обязательному лечению, в некоторых случаях – наблюдению (пассивная миома матки). Учитывая, что развитие большинства видов опухолей отличаются невыраженной, стертой клинической симптоматикой, врачи гинекологи ГУТА КЛИНИК рекомендуют регулярно проходить профилактические осмотры у специалистов даже в том случае, если женщину ничего не беспокоит.
В области наружных половых органов могут возникать онкозаболевания, исходящие практически из всех клеточных элементов, находящихся в этой области.
Доброкачественные опухоли наружных половых органов
К доброкачественным опухолям относятся:
Фиброма – соединительнотканного характера.
Располагается на широком основании или ножке, не спаяна с окружающими тканями. Состоит из клеток зрелой волокнистой ткани и пучков коллагеновых волокон. В зависимости от расположения коллагеновых волокон и степени гиалинизации опухоль может иметь различную консистенцию.
Локализуется фиброма чаще в толще одной из больших половых губ, реже в области преддверия влагалища. Характеризуется медленным ростом.
Миома состоит из мышечных волокон.
• Лейкомиому – состоит из гладких мышечных волокон
• Рабдомиому – состоит из поперечно – полосатых мышечных волокон
Локализуется чаще в толще большой половой губы, имеет плотноэластическую консистенцию, подвижная, не связанная с окружающими тканями.
Фибромиома – имеет в себе элементы фибромиомы и миомы.
Это доброкачественная опухоль из мышечных волокон круглой связки, заканчивающейся в больших половых губах.
Липома развивается из жировой ткани, иногда с компонентом соединительнотканных элементов (фибролипома).
Локализуется в области лобка или больших половых губ. Имеет мягкую консистенцию, округлую форму, она окружена капсулой, относительно подвижная, не спаяна с кожей.
Диагноз. Распознавание доброкачественных опухолей вульвы не представляет трудностей. Узлы опухоли располагаются на широком" основании или на ножке, могут достигать значительных размеров и доступны непосредственному осмотру. При нарушении кровообращения развиваются отек, кровоизлияние, некроз, присоединяется вторичная инфекция.
Лечение хирургическое — удаление опухоли.
Миксома формируется из остатков мезенхимы.
Находится в подкожной основе лобка и больших половых губ. Чаще бывает у женщин пожилого возраста.
Гемангиома развивается из сосудов кожи и слизистых оболочек наружных половых органов.
Чаще находится в области больших половых губ в виде узла, синюшного или красного пятна, несколько возвышающегося над уровнем слизистой оболочки или кожи. Опухоль сравнительно быстро растет и может достигать больших размеров, распространяясь на влагалище и шейку матки.
Лимфангиома – опухоль из лимфатических сосудов кожи, имеет полости различной величины и формы, содержащие белковую жидкость.
Стенки полостей образованы соединительной тканью с эпителиальной выстилкой. Опухоль состоит из мелкобугристых сочных узелков, часто сливающихся между собой и образующих с синеватым оттенком припухлость мягкой консистенции, в которой могут быть плотные включения.
Папиллома состоит из покровного эпителия больших половых губ, имеет фиброэпителиальную структуру, иногда с выраженным акантозом.
Это одиночная или множественная опухоль на тонкой ножке или широком основании, имеющая вид сосочкового разрастания с экзофитным ростом. По цвету может быть белесоватой или темно – коричневой. Папиллома иногда озлокачествляется.
Гидроаденома исходит из элементов потовых желез, локализующихся в области лобка и больших половых губ.
Имеет вид множественных симметричных высыпаний в виде плоских узелков различной величины округлой или овальной формы желтого, розового или коричневого цвета.
Микроскопически имеют вид кист, выстланных уплощенным эпителием, содержащим коллоидную массу.
Лечение больных с доброкачественными заболеваниями наружных половых органов оперативное. Если опухоль располагается на ножке, последнюю пережимают и пересекают у основания.
При локализации новообразования в толще наружных половых органов производят разрез над опухолью и вылущивают ее. Могут быть использованы методы электрокоагуляции, криохирургии и лучевой терапии.
Предраковые заболевания наружных половых органов
К ним относятся:
Лейкоплакия – характерна для нее пролиферация многослойного плоского эпителия и нарушение его дифференцировки и созревания – пара - и гиперкератоз, акантоз без выраженного клеточного и ядерного полиморфизма, нарушения базальной мембраны. В подлежащей базальной мембране отмечается круглоклеточная инфильтрация.
Макроскопически лейкоплакия проявляется в виде сухих бляшек белесоватого или желтого цвета с перламутровым блеском, слегка возвышающихся над слизистой оболочкой.
Располагается опухоль на ограниченном участке. Чаще в области малых половых губ и вокруг клитора. Прогрессируя, новообразование утолщается и изъязвляется.
Крауроз – при нем отмечают атрофию сосочкового и сетчатого слоев кожи, гибель эластических волокон и гиалинизация соединительной ткани. Сначала гипертрофируется эпидермис (с явлениями акантоза и воспалительной инфильтрации подлежащей соединительной ткани), затем атрофируется кожа половых губ.
При кольпоскопии обнаруживают выраженные телеангиэктазии. Кожа и слизистая оболочка наружных половых органов атрофичны, хрупкие, легкоранимы, депигментированы, вход во влагалище сужен. Проба Шиллера отрицательна либо слабоположительная.
Производится прицельная биопсия, цитологическое исследование соскоба с пораженной поверхности, взятие мазков – отпечатков.
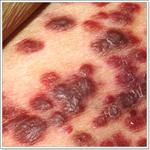
Лейкоплакия и крауроз сопровождаются зудом и жжением, что приводит к травмированию кожи, вторичному инфицированию и развитию вульвита.
В 20% случаев возможно развитие рака наружных половых органов.
Лечение заключается в назначении комплекса средств:
1. Десенбилизирующая и седативная терапия
2. Соблюдение режима труда и отдыха
3. Гимнастические упражнения
4. Исключение пряностей и спиртных напитков
Для снятия зуда местно применяют 10% анестезиновую и 2% димедроловую мази, 2% резорциновые примочки, новокаиновые блокады срамного нерва, или хирургическая денервация.
При успешной консервативной терапии показаны вульвэктомия или лучевая терапия.
Болезнь Боуэна протекает с явлениями гиперкератоза и акантоза.
Клинически определяются плоские или возвышающиеся пятна с четкими краями и инфильтрацией подлежащих тканей.
Болезнь Педжета - в эпидермисе появляются своеобразные крупные светлые клетки. Клинически определяют единичные ярко – красные резко ограниченные экземоподобные пятна с зернистой поверхностью. Вокруг пятен кожа инфильтрирована.
На фоне болезни Боуэна и Педжета зачастую развивается инвазивный рак.
Лечение – хирургическое (вульвэктомия).
Кондиломы вульвы. Остроконечные кондиломы генитальной области представляют собой бородавчатые разрастания, покрытые многослойным плоским эпителием. Передается половым путем, проявляется зудом и болевыми ощущениями, встречается в молодом возрасте. Диагностируется при осмотре.
Лечение местное (локальное) и системное воздействие.
Дисплазия (атипическая гиперплазия) вульвы – атипии многослойного эпителия вульвы без распространения выделяют локальную и диффузную формы, в зависимости от выделяют атипии клеток эпителия выделяют слабую, умеренную и тяжелую степени дисплазии.
Злокачественные опухоли наружных половых органов
Рак наружных половых органов – в структуре опухолевых заболеваний женских половых органов занимает четвертое место после рака шейки матки, тела матки и яичников, составляя 3-8%. Чаще встречается у женщин в возрасте 60-70 лет, сочетается с сахарным диабетом, ожирением и другими эндокринными заболеваниями.
Этиология и патогенез рака вульвы изучены недостаточно. Причиной развития диспластических изменений покровного эпителия вульвы считается локальная вирусная инфекция. 50 % случаев появлению рака вульвы предшествуют предраковые заболевания (атрофический вульвит, лейкоплакия, крауроз).
В 60% случаев опухоль локализуется в области больших и малых половых губ и промежности, в 30% - клитора, мочеиспускательного канала и протоках больших желез преддверия; может быть симметричной. Преимущественно бывают плоскоклеточные ороговевающие или неороговевающие формы, реже – низкодифференцированные или железистые. Различают экзофитную, узловатую, язвенную и инфильтративную формы опухоли.
Опухоль распространяется по протяжению, нередко затушевывая место его первичной локализации и вовлекая в процесс нижнюю треть влагалища, клетчатку ишеоректальной и обтураторных зон. Наиболее агрессивным течением отличаются опухоли, локализованные и области клитора, что обусловлено обильным кровоснабжением и особенностями лимфооттока.
К первому этапу лимфогенного метастазирования рака вульвы относят узлы пахово-бедренной группы (поверхностные и глубокие), ко второму – подходу подвздошные, преимущественно наружные подвздошные и запирательные группы лимфоузлов и к третьему этапу - по ходу подвздошной артерии и аорты. Частота метастатического поражения увеличивается со снижением степени дифференцировки опухоли. При глубине инвазии до 1мм метастазы в паховые лимфатические узлы практически не выявляются, при глубине до 5мм – обнаруживаются у 10-12% больных.
Читайте также:

