Девочка из кыштыма с лимфобластным лейкозом


После косметической процедуры у меня возникли осложнения, которые сопровождались отеком и температурой — я выглядела ужасно. Нужно было сдать анализы, чтобы установить причину. Анализ крови показал 50% бластов. Я не поверила и сдала кровь еще раз, но результаты оказались такими же. На следующий день мы с мужем поехали в Симферополь, в крупную клинику, где врачи и диагностировали мне лейкоз.
У нас в Феодосии небольшая гостиница, и, оказавшись в больнице, я старалась продолжать вести дела по телефону. Моя дочь в то время сдавала ЕГЭ и прошла весь путь самостоятельно — ни я, ни муж, не могли быть с ней рядом. Мне пришлось пропустить ее выпускной вечер в школе. Я была настроена бороться, но тогда я совсем не представляла, что меня ждет.

Я знала, что лейкоз лечится и опускать руки нельзя. Мне начали химиотерапию: первый курс, второй, третий… Но все без толку. Перед четвертым курсом химии, после разговора с врачом, я поняла — шансов нет. Они ничем не могли мне помочь — лейкоз не поддавался лечению.
Четвертый курс химии чудом избавил меня от бластов, и через несколько дней после него мне сделали пересадку костного мозга, несмотря на остаточную пневмонию. Однако, все проходило под пристальным контролем микробиолога. Донором стал мой брат — он подошел мне на 100% и это было, по‑настоящему, чудом.

В течение полугода муж был со мной рядом целыми днями. В Крыму у нас был бизнес и муж оставил все, чтобы помогать мне. Дело без него не выжило и пришлось все закрыть — ему было совершенно все равно. Главное — быть вместе.
Пока я лежала под капельницами, он приходил рано утром и уходил поздно вечером, когда я засыпала. Целыми днями он держал меня за руку. Я не могла быть одна — у меня начинались жуткие панические атаки. Мой муж — самый родной и близкий человек. Я знала, что если мне и суждено умереть, то я хочу умирать только рядом с ним — только так мне не будет больно и страшно.

Наша дочка Вика тоже жила в Москве, в съемной квартире. Моя болезнь совпала с ее поступлением в ВУЗ. Мы боялись ее отпускать одну в чужой город, но, когда стало ясно, что мне самой придется лечиться в Москве, то вопрос решился сам собой. Муж разрывался между мной и Викой — ей тоже нужно было помогать, и он каким-то образом успевал везде.
Перед Новым Годом меня выписали и перевели в дневной стационар — мы сняли квартиру неподалеку. Этот праздник Нового Года мы встречали с мужем и дочкой, смотрели в окно на московский салют, и мне больше ничего не было нужно. Это был праздник счастья и целостности семьи. Ни один Новый Год я не встречала вот так — в полной гармонии с собой и миром.
Мне нужно было провести под контролем специалистов в Москве три месяца. В это время началось активное распространение короновируса. Было страшно. Я выходила только в маске, перчатках, обрабатывала руки антисептиками. Когда мы вернулись домой, где эпидемиологическая ситуации в несколько раз лучше, чем в Москве, я все равно соблюдала все правила. Мы изолировались — ни с кем не встречались и никуда не ходили.

После того, что я пережила в течение года в больнице, необходимость переждать этот карантин мне совершенно не страшна. Наверное, только люди после тяжелых болезней могут серьезно относиться к таким вещам. Все будет — и друзья, и магазины, и рестораны, но чуть позже. Сейчас нужно перетерпеть, чтобы после жить дальше.
Сейчас я дома, и прохожу контрольный курс противоопухолевого препарата. Так как моя болезнь долго не поддавалась лечению, то необходимо закрепить ремиссию. Сколько будет длиться терапия — никто не знает. Врачи из НМИЦ Гематологии держат мое состояние под контролем.
Единственное, что у меня отобрала болезнь — это покой. Тревога о том, что я могу умереть, никуда не уходит. Но эта тревога формирует собственную ответственность за жизнь. Если нужно ходить в маске — я буду в маске, нужно сидеть дома — никуда не выйду. Большинство людей все это время пандемии боялись и не хотели режима самоизоляции. Я же боюсь одного — заболеть. Остаться дома — это не страшно. Страшно не остаться в живых.
Помочь тем, кто лечится от рака крови сейчас, можно тут .
15:00, 11 января 2019г, Общество 1596

Время действовать
Изо дня в день она приходила из садика как выжатый лимон. Не хватало сил бегать и резвиться. Родители заподозрили неладное.
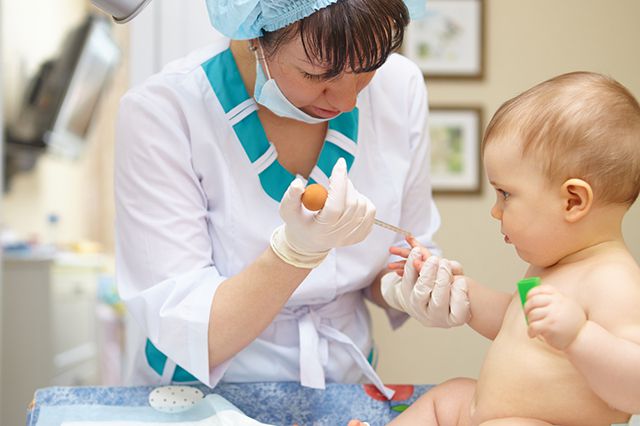
В выходной Маша проснулась с осыпанными мелкой сыпью ногами до самых голеней. Медлить было нельзя, и они направились в больницу. В приемном покое ребенка осмотрел доктор, сдали анализы. На одну спокойную ночь у Грудининых было больше.
Утром им позвонили и пригласили в больницу. Врач не стал долго искать слова, чтобы сообщить страшную новость. Он просто объявил, что у ребенка лейкоз, анализ показал наличие 42 000 лейкоцитов вместо 4 – 10 в норме. И жизнь Грудининых повернулась вспять. Мать засыпала врача вопросами, а он только отвечал, что необходимо срочно пройти обследование.
На семейном совете решили: Ольга ложится в больницу с Машей, мама Ольги берет на себя двухмесячную внучку, а мужчины зарабатывают на жизнь. Времени на раздумья не было. Как и на то, чтобы отлучить маленькую Дашу от груди. Еще полностью не познав материнской любви, девочка осталась с бабушкой.
Другая планета
В считаные часы московские доктора расписали лечение. Трехместная палата заменила на восемь долгих месяцев Ольге и ее маленькой девочке дом, а соседи по палате – семью.
– Мы жили очень дружно со всеми в нашем новом жилище, – рассказывает Ольга Грудинина. – Удивительно, но, когда попадаешь в онкологическое отделение, переосмысливаешь всю свою жизнь. Там как будто другая планета – все друг друга понимают и разделяют то горе, в котором все оказались. А еще там дети становятся другими. В свои пять лет Маша незаметно повзрослела.
Начались сеансы химиотерапии. Сразу же подскочил сахар. Врачи тут же выписали инъекции инсулина семь раз в день. Поднялась температура. Маша стала мало говорить и совсем перестала двигаться. Сегодня Ольга знает и владеет всеми медицинскими терминами, характерными для лечения этой болезни. Весь первый этап (протокол, если выражаться медицинским языком) ребенку делали химию каждый день, на втором – каждые две недели четыре дня капельниц не вставая с кровати. Специально для удобства девочки мама купила ей коврик, мягкий и удобный, чтобы хоть как-то сгладить ее мучения.
Девочка была очень слабой. Ее постоянно тошнило, есть совсем не хотелось.
– Но мне нужно было как-то ее кормить. Без еды она бы не справилась, – вспоминает мама.
– У нас квартира в ипотеке. Когда стоял вопрос о пересадке костного мозга, мы даже хотели продать квартиру. Но обошлось без операции. С помощью родных и близких, а также совсем незнакомых людей нам удалось приобрести лекарства на сумму 130 тысяч рублей. Их дочь принимала на протяжении всей болезни. А когда необходимость в этом исчезла, мы отдали их в отделение – вдруг еще кому-то спасут жизнь.
После третьего протокола у Маши стали выпадать волосы. Эту стадию болезни родные онкологических больных всегда вспоминают тяжело. Сначала по нескольку волосинок, а потом стали выпадать клочками.
О серьезности своей болезни девочка не знала. Родители старались не объяснять, что с ней случилось, как она будет жить дальше. Не задавалась она и вопросом, куда исчезают больные дети, которые еще вчера лежали на кроватях в соседних палатах. Для нее их просто выписывали из больницы… навсегда.
Чем дальше продвигалось лечение, тем сильнее становилась девочка. Она как будто собрала всю свою волю в кулак и решила во что бы то ни стало преодолеть это испытание – по-взрослому, по-настоящему. И в этом ей помогали врачи.
– Отношение в клинике к маленьким пациентам очень хорошее. Мы знали уже всех докторов и медицинских сестер. Они, как родных, лечили нас и словом, и делом. Все понимали, что дети лежат особенные и внимание им нужно особое.
Сесть за парту, как все
– Я благодарю своих близких: любимого мужа, родителей, всех, кто был с нами рядом все эти тяжелые годы. Без них мы бы не справились.
Первого сентября 2016 года девочка пошла в первый класс. Вместе с другими ребятами она отправилась на торжественную линейку с огромным букетом цветов и большой, приветливой улыбкой. Такой радости на лице не было ни у одного ребенка в классе. А все потому, что она, как все, пришла в школу, как все, принесла букет и, как все, села за парту. Рядом с такими же маленькими человечками, веселыми и беззаботными.
Два года обучение было надомным. Маша продолжала носить маску и каждую неделю сдавала анализы. Но к ребятам иногда приходила, чтобы пообщаться. И только в третьем классе ей разрешили посещать школу как обычному ребенку. Сегодня девочка много читает, любит смотреть передачи про окружающий мир. Она усидчивая и терпеливая. Болезнь наложила свой отпечаток, сделав Машу немного спокойнее и уравновешеннее, чем ее сверстники.
– Она такая хрупкая и доверчивая, что мне даже страшно становится, – рассказывает мама. – Ей постоянно хочется кого-то обнять, прижаться, ей нужно живое общение с детьми. И только когда приезжает в больницу, чувствует себя в своей тарелке, ведь там все дети такие, как она.
Сегодня Грудинины продолжают ездить в краевую больницу раз в полгода. Каждый месяц сдают анализы в горбольнице. Ольга, свыкнувшись с мыслью, что у нее необычный ребенок, а значит, и необычный ритм жизни, пытается встать на ноги уже в личном профессиональном росте – учится на фармацевта. А маленькая девочка продолжает ходить в школу, каждое утро просыпаясь и радуясь новому дню.
Как развивается острый лимфобластный лейкоз у детей
Клетки крови (лейкоциты, эритроциты, тромбоциты) производятся костным мозгом и затем разносятся по кровеносной системе.
Двумя основными типами лейкоцитов являются миелоидные и лимфоидные клетки. Они главным образом сконцентрированы в лимфатических узлах, селезенке, вилочковой железе (тимусе) и желудочно-кишечном тракте, обеспечивая наш иммунитет для борьбы с инфекциями.
В норме костный мозг продуцирует три типа лимфоцитов, борющихся с инфекциями:
B-лимфоциты – они формируют антитела против болезнетворных микробов;
T-лимфоциты – уничтожают инфицированные вирусом или инородные клетки, раковые клетки. Они также помогают вырабатывать антитела;
Натуральные киллеры (NK-клетки) – их задача уничтожать вирусы и раковые клетки.
При ОЛЛ костный мозг начинает вырабатывать слишком много дефектных лимфоцитов. Эти клетки, называемые бластами, несут в себе аномальный генетический материал и не могут бороться с инфекциями так же эффективно, как обычные клетки. Кроме того, бласты довольно быстро делятся и вскоре начинают вытеснять здоровые лейкоциты, эритроциты и тромбоциты из крови и костного мозга. Как результат, развивается анемия, инфекции, или даже легкое кровотечение.
Аномальные лимфоциты, характерные для острого лимфобластного лейкоза, довольно быстро разносятся кровотоком и могут затронуть жизненно-важные органы: лимфоузлы, печень, селезенку, центральную нервную систему, половые органы (яички у мужчин или яичники у женщин).
В Международном классификаторе болезней 10-го пересмотра выделяют три разновидности ОЛЛ:
C91.0 Острый лимфобластный лейкоз
C92 Миелоидный лейкоз [миелолейкоз]
C93.0 Острый моноцитарный лейкоз
Всемирная организация здравоохранения (ВОЗ) выделяет несколько разновидностей этого заболевания. Основывается оно на типе лейкоцитов, которые являются источниками бластных клеток:
Острый лимфобластный лейкоз у детей: причины
Онкологи выделяют несколько факторов, которые значительно повышают риск развития ОЛЛ у детей:
родной брат (сестра), перенесший лейкемию;
воздействие радиации или рентгеновских лучей до рождения;
лечение химиотерапией или другими препаратами, ослабляющими иммунную систему;
наличие некоторых наследственных заболеваний, таких как синдром Дауна;
определенные генетические мутации в организме.
У острого лимфобластного лейкоза есть несколько подтипов. Они зависят от трех факторов:
из каких лимфоцитов (группы B или T) начали образовываться бластные клетки;
наличие генетических изменений внутри клеток.
Симптомы острого лимфобластного лейкоза у детей
появление синяков и кровоподтеков;
темно-красные пятна под кожей;
узелки под мышками, на шее или в паху;
трудности с дыханием;
жалобы на боль в суставах;
общая слабость и быстрая утомляемость;
потеря аппетита и необъяснимая потеря веса.
Наличие этих симптомов может и не означать ОЛЛ и указывать на иное заболевание. Однако в любом случае что-либо из этого перечня уже повод обратиться к врачу.
Первым шагом в постановке диагноза ОЛЛ является осмотр и сбор семейного анамнеза. В первую очередь онколог проверит наличие характерных опухолей в районе шеи, проведет опрос о прошлых заболеваниях и лечении.
Однако, чтобы убедиться в наличии болезни, врачу потребуется анализ крови и костного мозга, а также, вероятно, образцы других тканей.
Наиболее распространенные методики:
Подсчет количества эритроцитов и тромбоцитов в крови, а также проверка количества и типа лейкоцитов и их внешний вид.
Биопсия и аспирация костного мозга – небольшой образец спинномозговой ткани и жидкости берется из бедренной кости или грудины. Затем он проверяется под микроскопом на наличие аномальных клеток.
Молекулярно-цитогенетический анализ. Он необходим, чтобы отследить аномалии в генетическом материале лимфоцитов.
Проточная цитометрия (иммунофенотипирование). Исследуются определенные характеристики клеток пациента. При ОЛЛ помогает определить, с чего началось появление бластов – T-лимфоцитов или B-лимфоцитов.
Помимо этих анализов могут быть и дополнительные лабораторные тесты. Онколог также может назначить другие процедуры, чтобы определить, распространился ли рак за пределы крови и костного мозга. Эти результаты будут важны, чтобы спланировать курс лечения.
Дополнительные тесты могут включать в себя:
рентген грудной клетки, компьютерную томографию или УЗИ;
поясничную пункцию (забор спинномозговой жидкости из позвоночника).
Основные риски для детей с острым лимфобластным лейкозом
Лечение ОЛЛ может иметь долгосрочные последствия для памяти, способности к обучению и других аспектов здоровья. Помимо прочего это также может увеличить шансы развития иных онкологических заболеваний, особенно опухоли мозга.
ОЛЛ, как правило, очень быстро прогрессирует, если не приступить к лечению немедленно.
Как избежать острого лимфобластного лейкоза у детей
Медицине не известны способы профилактики ОЛЛ. Болезнь может развиваться и абсолютно здоровых малышей, которые до этого ничем не болели. О факторах рисках мы написали выше.
Лечение острого лимфобластного лейкоза у детей
Лечение ОЛЛ обычно проходит в несколько этапов:
Первый этап - индукционная терапия (лечение при помощи электромагнитных волн). Цель этой фазы - убить как можно больше бластных клеток в крови и костном мозге;
Второй этап – консолидирующая химиотерапия. Во время этой фазы необходимо уничтожить бласты, оставшиеся после первого этапа. Они могут быть неактивными, однако, обязательно начнут размножаться и вызовут рецидив;
Третий этап – поддерживающая терапия. Цель здесь та же самая, что и на втором этапе, но дозы лекарств значительно ниже. При этом поддерживающая терапия крайне важна, чтобы избавиться от негативных последствий химиотерапии.
На протяжении всего курса лечения у ребенка будут регулярно брать новые анализы крови и костного мозга. Это необходимо, чтобы выяснить насколько хорошо организм реагирует на лечение.
Стратегия борьбы с ОЛЛ будет варьироваться в зависимости от возраста ребенка, подтипа заболевания и степени риска для здоровья. В общих чертах для лечения острого лимфобластного лейкоза у детей используют пять видов лечения:
Лучевая терапия. Представляет собой метод лечения ионизирующей радиацией, которая убивает раковые клетки и останавливает их рост. Источником излучения может быть специальный аппарат (внешняя лучевая терапия) или радиоактивные вещества, доставляемые в организм или непосредственно к источнику раковых клеток (внутренняя лучевая терапия). При лечении ОЛЛ онкологи назначают лучевую терапию только в самых крайних случаях с высоким риском, поскольку радиация крайне негативно сказывается на развитии мозга, особенно у детей младшего возраста.
Таргетная (молекулярно-таргетная) терапия. Используется для целевого выявления и уничтожения раковых клеток без ущерба для всего организма. Препараты, называемые ингибиторами тирозинкиназы, блокируют фермент, который стимулирует рост бластных клеток, вызванный специфическими генетическими мутациями.
Кортикостероиды. Детям с ОЛЛ часто назначают курс кортикостероидных препаратов, таких как преднизон или дексаметазон. Однако у этих препаратов могут быть различные побочные эффекты, включая набор веса, повышение сахара в крови, опухание лица.
Новым подходом при лечении острого лимфобластного лейкоза у детей является так называемая CAR-T терапия, или адаптивная клеточная терапия. Препарат изготавливается из крови самого пациента. Клетки модифицируются таким образом, чтобы позволить им идентифицировать аномальные бластные клетки и устранить их.
Нужно понимать, что лечение острого лимфобластного лейкоза всегда рискованно и сопровождается множеством побочных эффектов. Они могут включать:
Лейкоз — это заболевание костного мозга, при нём нарушается образование клеток крови. Острый лимфобластный лейкоз — самый распространённый вид лейкоза у детей, он составляет треть всех злокачественных опухолей детского возраста с пиком заболевания в 2–5 лет.
Сбой в иммунной системе
Специалисты рекомендуют обращать внимание на следующие симптомы и изменения в самочувствии ребёнка:
- беспричинное появление синячков, мелкой геморрагической сыпи — не от того, что ребёнок ударился, а просто так;
- бледность, увеличение размеров живота;
- появление непонятных образований на теле, увеличение лимфоузлов;
- изменения в анализах крови;
- могут быть различные боли — головные, в животе, но это необязательный симптом.
Первый, к кому должны обратиться за консультацией родители, — участковый педиатр, он решит, нужна ли ребёнку консультация гематолога.
Современный подход
Терапия острого лимфобластного лейкоза, как правило, состоит из трёх этапов, цель которых — достижение ремиссии и восстановление нормального кроветворения. Лечат химиотерапией. "Это очень жёсткое лечение, которое потенциально затрагивает все органы и системы, и весь процесс лечения опухоли и особенно лейкозов — это непрестанная борьба с осложнениями химиотерапии", — рассказывает Алексей Масчан.

Также применяется трансплантация костного мозга от родственного или неродственного донора, но проводится она не всем, лишь около 30% детей и после достижения ремиссии.
Когда пациенту необходима трансплантация костного мозга, врачи прежде всего проверяют его близких родственников, чтобы узнать, может ли кто-то из них подойти больному как донор. Если среди родственников такого человека нет, ищут неродственного донора.
К сожалению, на это может уйти немало времени — сначала его ищут по базе Российского регистра неродственных доноров стволовых клеток и костного мозга, если в России подходящего донора нет, врачи или благотворительный фонд делают запрос в международный регистр.
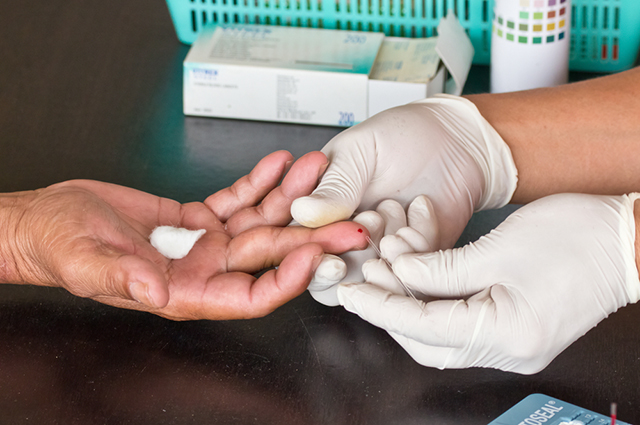
Цена вопроса
Стоимость одной операции по трансплантации костного мозга превышает 2 млн рублей (согласно Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2015 год и на плановый период 2016 и 2017 годов).

Надежда на спасение

Первые исследования в области создания иммуноонкологических препаратов начались лет 15 назад в США и странах Европы. Сегодня иммунотерапия лейкозов, в том числе у детей, успешно применяется в европейских и американских клиниках, когда химиотерапия неэффективна. При новом методе лечения 70% безнадёжных пациентов достигают ремиссии. Препараты пока не зарегистрированы, но уже доступны в России. По программе индивидуального доступа курс терапии проходят несколько пациентов Рогачёвского центра.

На заметку
Достижения отечественной онкогематологии, прежде всего детской, стали возможны благодаря вниманию государства к этой отрасли медицины.
В России программы неродственного донорства костного мозга только зарождаются — такие пересадки стали делать всего лет 10 назад. В масштабах страны их ничтожно мало — не более 70–80 в год. Всего в стране 13 клиник имеют лицензии на трансплантацию, и есть 70–75 сертифицированных врачей-гематологов, онкологов и трансфузиологов, которые могут проводить эту процедуру. Одно из самых крупных отделений трансплантации — открывшийся в 2011 году в Москве Научно-клинический центр детской гематологии, онкологии и иммунологии имени Дмитрия Рогачёва.
Острый лимфобластный лейкоз – злокачественное поражение системы кроветворения, сопровождающееся неконтролируемым увеличением количества лимфобластов. Проявляется анемией, симптомами интоксикации, увеличением лимфоузлов, печени и селезенки, повышенной кровоточивостью и дыхательными расстройствами. Из-за снижения иммунитета при остром лимфобластном лейкозе часто развиваются инфекционные заболевания. Возможно поражение ЦНС. Диагноз выставляется на основании клинических симптомов и данных лабораторных исследований. Лечение – химиотерапия, радиотерапия, пересадка костного мозга.
МКБ-10
- Причины острого лимфобластного лейкоза
- Симптомы острого лимфобластного лейкоза
- Диагностика острого лимфобластного лейкоза
- Лечение и прогноз при остром лимфобластном лейкозе
- Цены на лечение
Общие сведения
Острый лимфобластный лейкоз (ОЛЛ) – самое распространенное онкологическое заболевание детского возраста. Доля ОЛЛ составляет 75-80% от общего количества случаев болезней системы кроветворения у детей. Пик заболеваемости приходится на возраст 1-6 лет. Мальчики страдают чаще девочек. Взрослые пациенты болеют в 8-10 раз реже детей. У пациентов детского возраста острый лимфобластный лейкоз возникает первично, у взрослых нередко является осложнением хронического лимфоцитарного лейкоза. По своим клиническим проявлениям ОЛЛ схож с другими острыми лейкозами. Отличительной особенностью является более частое поражение оболочек головного и спинного мозга (нейролейкоз), при отсутствии профилактики развивающееся у 30-50% пациентов. Лечение осуществляют специалисты в области онкологии и гематологии.
В соответствии с классификацией ВОЗ различают четыре типа ОЛЛ: пре-пре-В-клеточный, пре-В-клеточный, В-клеточный и Т-клеточный. В-клеточные острые лимфобластные лейкозы составляют 80-85% от общего количества случаев заболевания. Первый пик заболеваемости приходится на возраст 3 года. В последующем вероятность развития ОЛЛ повышается после 60 лет. Т-клеточный лейкоз составляет 15-20% от общего количества случаев болезни. Пик заболеваемости приходится на возраст 15 лет.

Причины острого лимфобластного лейкоза
Непосредственной причиной острого лимфобластного лейкоза является образование злокачественного клона – группы клеток, обладающих способностью к неконтролируемому размножению. Клон образуется в результате хромосомных аберраций: транслокации (обмена участками между двумя хромосомами), делеции (утраты участка хромосомы), инверсии (переворота участка хромосомы) или амплификации (образования дополнительных копий участка хромосомы). Предполагается, что генетические нарушения, вызывающие развитие острого лимфобластного лейкоза, возникают еще во внутриутробном периоде, однако для завершения процесса формирования злокачественного клона нередко требуются дополнительные внешние обстоятельства.
В числе факторов риска возникновения острого лимфобластного лейкоза обычно в первую очередь указывают лучевые воздействия: проживание в зоне с повышенным уровнем ионизирующей радиации, радиотерапию при лечении других онкологических заболеваний, многочисленные рентгенологические исследования, в том числе во внутриутробном периоде. Уровень связи, а также доказанность наличия зависимости между различными лучевыми воздействиями и развитием острого лимфобластного лейкоза сильно различаются.
Так, взаимосвязь между лейкозами и лучевой терапией в наши дни считается доказанной. Риск возникновения острого лимфобластного лейкоза после радиотерапии составляет 10%. У 85% пациентов болезнь диагностируется в течение 10 лет после окончания курса лучевой терапии. Связь между рентгенологическими исследованиями и развитием острого лимфобластного лейкоза в настоящее время остается на уровне предположений. Достоверных статистических данных, подтверждающих эту теорию, пока не существует.
Вероятность развития острого лимфобластного лейкоза повышается при контакте матери с некоторыми токсическими веществами в период гестации, при некоторых генетических аномалиях (анемии Фанкони, синдроме Дауна, синдроме Швахмана, синдроме Клайнфельтера, синдроме Вискотта-Олдрича, нейрофиброматозе, целиакии, наследственно обусловленных иммунных нарушениях), наличии онкологических заболеваний в семейном анамнезе и приеме цитостатиков. Некоторые специалисты отмечают возможное негативное влияние курения.
Симптомы острого лимфобластного лейкоза
Болезнь развивается стремительно. К моменту постановки диагноза суммарная масса лимфобластов в организме может составлять 3-4% от общей массы тела, что обусловлено бурной пролиферацией клеток злокачественного клона на протяжении 1-3 предыдущих месяцев. В течение недели количество клеток увеличивается примерно вдвое. Различают несколько синдромов, характерных для острого лимфобластного лейкоза: интоксикационный, гиперпластический, анемический, геморрагический, инфекционный.
Интоксикационный синдром включает в себя слабость, утомляемость, лихорадку и потерю веса. Повышение температуры может провоцироваться как основным заболеванием, так и инфекционными осложнениями, которые особенно часто развиваются при наличии нейтропении. Гиперпластический синдром при остром лимфобластном лейкозе проявляется увеличением лимфоузлов, печени и селезенки (в результате лейкемической инфильтрации паренхимы органов). При увеличении паренхиматозных органов могут появляться боли в животе. Увеличение объема костного мозга, инфильтрация надкостницы и тканей суставных капсул могут становиться причиной ломящих костно-суставных болей.
О наличии анемического синдрома свидетельствуют слабость, головокружения, бледность кожи и учащение сердечных сокращений. Причиной развития геморрагического синдрома при остром лимфобластном лейкозе становятся тромбоцитопения и тромбозы мелких сосудов. На коже и слизистых выявляются петехии и экхимозы. При ушибах легко возникают обширные подкожные кровоизлияния. Наблюдаются повышенная кровоточивость из ран и царапин, кровоизлияния в сетчатку, десневые и носовые кровотечения. У некоторых больных острым лимфобластным лейкозом возникают желудочно-кишечные кровотечения, сопровождающиеся кровавой рвотой и дегтеобразным стулом.
Иммунные нарушения при остром лимфобластном лейкозе проявляются частым инфицированием ран, царапин и следов от уколов. Могут развиваться различные бактериальные, вирусные и грибковые инфекции. При увеличении лимфатических узлов средостения отмечаются нарушения дыхания, обусловленные уменьшением объема легких. Дыхательная недостаточность чаще обнаруживается при Т-клеточном остром лимфобластном лейкозе. Нейролейкозы, спровоцированные инфильтрацией оболочек спинного и головного мозга, чаще отмечаются во время рецидивов.
При вовлечении ЦНС выявляются положительные менингеальные симптомы и признаки повышения внутричерепного давления (отек дисков зрительных нервов, головная боль, тошнота и рвота). Иногда поражение ЦНС при остром лимфобластном лейкозе протекает бессимптомно и диагностируется только после исследования цереброспинальной жидкости. У 5-30% мальчиков появляются инфильтраты в яичках. У пациентов обоих полов на коже и слизистых оболочках могут возникать багрово-синюшные инфильтраты (лейкемиды). В редких случаях наблюдаются выпотной перикардит и нарушения функции почек. Описаны случаи поражений кишечника.
С учетом особенностей клинической симптоматики можно выделить четыре периода развития острого лимфобластного лейкоза: начальный, разгара, ремиссии, терминальный. Продолжительность начального периода составляет 1-3 месяца. Преобладает неспецифическая симптоматика: вялость, утомляемость, ухудшение аппетита, субфебрилитет и нарастающая бледность кожи. Возможны головные боли, боли в животе, костях и суставах. В период разгара острого лимфобластного лейкоза выявляются все перечисленные выше характерные синдромы. В период ремиссии проявления болезни исчезают. Терминальный период характеризуется прогрессирующим ухудшением состояния больного и завершается летальным исходом.
Диагностика острого лимфобластного лейкоза
Диагноз выставляют с учетом клинических признаков, результатов анализа периферической крови и данных миелограммы. В периферической крови пациентов с острым лимфобластным лейкозом выявляются анемия, тромбоцитопения, повышение СОЭ и изменение количества лейкоцитов (обычно – лейкоцитоз). Лимфобласты составляют 15-20 и более процентов от общего количества лейкоцитов. Количество нейтрофилов снижено. В миелограмме преобладают бластные клетки, определяется выраженное угнетение эритроидного, нейтрофильного и тромбоцитарного ростка.
В программу обследования при остром лимфобластном лейкозе входят люмбальная пункция (для исключения нейролейкоза), УЗИ органов брюшной полости (для оценки состояния паренхиматозных органов и лимфатических узлов), рентгенография грудной клетки (для обнаружения увеличенных лимфоузлов средостения) и биохимический анализ крови (для выявления нарушений функции печени и почек). Дифференциальный диагноз острого лимфобластного лейкоза проводят с другими лейкозами, отравлениями, состояниями при тяжелых инфекционных заболеваниях, инфекционным лимфоцитозом и инфекционным мононуклеозом.
Лечение и прогноз при остром лимфобластном лейкозе
Основой терапии являются химиопрепараты. Выделяют два этапа лечения ОЛЛ: этап интенсивной терапии и этап поддерживающей терапии. Этап интенсивной терапии острого лимфобластного лейкоза включает в себя две фазы и длится около полугода. В первой фазе осуществляют внутривенную полихимиотерапию для достижения ремиссии. О состоянии ремиссии свидетельствуют нормализация кроветворения, наличие не более 5% бластов в костном мозге и отсутствие бластов в периферической крови. Во второй фазе проводят мероприятия для продления ремиссии, замедления или прекращения пролиферации клеток злокачественного клона. Введение препаратов также осуществляют внутривенно.
Продолжительность этапа поддерживающей терапии при остром лимфобластном лейкозе составляет около 2 лет. В этот период больного выписывают на амбулаторное лечение, назначают препараты для перорального приема, осуществляют регулярные обследования для контроля над состоянием костного мозга и периферической крови. План лечения острого лимфобластного лейкоза составляют индивидуально с учетом уровня риска у конкретного больного. Наряду с химиотерапией используют иммунохимиотерапию, радиотерапию и другие методики. При низкой эффективности лечения и высоком риске развития рецидивов осуществляют трансплантацию костного мозга. Средняя пятилетняя выживаемость при В-клеточном остром лимфобластном лейкозе в детском возрасте составляет 80-85%, во взрослом – 35-40%. При Т-лимфобластном лейкозе прогноз менее благоприятен.
Читайте также:

