Детская хирургия опухоли позвоночника
Среди новообразований костей у детей нет опухолей, наиболее излюбленно локализующихся в позвоночнике. Вместе с тем в костной патологии взрослых в позвоночнике локализуются такие новообразования, как гемангиома кости и хордома. Подобные опухоли позвоночника у детей также встречаются.
В литературе указывается, что первичная гемангиома кости поражает у взрослых главным образом позвоночник. Описание отдельных случаев гемангиом позвоночника, имеющихся в литературе, относятся и к детям.
Неполноценность большинства описаний гемангиом костей — в отсутствии гистологического подтверждения диагноза.
Рентгенологическая картина гемангиомы позвоночника имеет определенные признаки; характерен ячеистый, губчатый рисунок пораженного позвонка, лучистая структура его из-за выступающих костных перекладин. Один из первых симптомов гемангиомы позвонка — остеопороз без деструктивных явлений.
Клинические симптомы гемангиомы позвоночника нечетки: имеют место ноющие боли, чувство утомляемости в месте поражения; припухлости не отмечается. Больной обычно щадит пораженный отдел позвоночника, держится излишне прямо при сидении и ходьбе. Нагрузка позвоночника по оси болезненна, боль соответствует пораженному позвонку.
Как свидетельствуют литературные данные, гемангиомы позвоночника хорошо поддаются рентгенотерапии. Разгрузка позвоночника, постельный режим и последующее ношение ортопедического корсета являются обязательными для предупреждения компрессии и деформаций.
Характерной опухолью позвоночника у детей является хордома. Не являясь первичной костной опухолью, она по своему происхождению имеет общие связи с костными опухолями, так как возникает из спинной струны — chorda dorsalis;
Имеются указания на наличие хордом у людей старше 50—60 лет. Лишь в немногих работах описываются хордомы позвоночника у детей.
Хордома может иметь доброкачественное или злокачественное течение; последние формы встречаются реже и отличаются частым возникновением рецидивов и инфильтрирующим ростом. Метастазы же описаны как редкие наблюдения; они относятся главным образом к черепным формам. Отдельные авторы не признают существования доброкачественных хордом; другие же — настаивают на выделении таких форм. Все хондромы первично доброкачественные, но в 10% они дают озлокачествление и метастазирование, главным образом в лимфатические узлы.
Клиническая картина хордом позвоночника у детей не имеет характерных симптомов, за исключением локализации на протяжении позвоночника. При последних превалируют неврологические симптомы, имеющиеся и при других новообразованиях черепа.
Рентгенологическая диагностика хордом затруднительна. Об опухоли судят по разрушениям позвонков, а также по сдвиганию окружающих мягких тканей. При больших хордомах удается выявить рентгенологически границы и нечеткие контуры опухоли. Китайские авторы в своей работе по рентгенодиагностике хордом представили три наблюдения с хордомами у пожилых людей; рентгенограммы опухолей имели четкие границы и плотные костные включения.
Вертебральная хордома может дать повод предполагать развитие и других опухолей позвоночника у детей, гемангиому кости, дермоидную кисту, тератому. Тератомы могут достигать больших размеров размеров, на рентгенограмме давать обширные плотные тени из-за костных эмбриональных включений. Тератомы у детей относятся к сравнительно частому виду новообразований (их соотношение к частоте хордом 60 : 2). Иногда же правильный диагноз можно установить только после гистологического исследования.
Лечение хордом оперативное, однако отдельными авторами применяется и рентгенотерапия для предупреждения рецидивов после проведенной операции. Лучевая терапия оказывает у детей больший эффект, чем у взрослых. Несмотря на это, авторы являются сторонниками комбинированного лечения хордом и не возлагают больших надежд только на высоковольтную рентгенотерапию.
Прогноз при хордомах ухудшается из-за возможного метастазирования.
Среди костных опухолей позвоночника у детей описаны остеобластокластомы — гигантоклеточные опухоли кости. Ю. А. Вейсман описал гигантоклеточную опухоль у подростка 16 лет с поражением остистого отростка VI шейного позвонка. Подобное описание имеется в монографии J. Caffey, где приведено наблюдение за 6-летним ребенком с поражением гигантоклеточной опухолью также VI шейного позвонка, а диагноз подтвержден рентгеновским снимком и гистологическим исследованием. М. В. Волков наблюдал 4 детей с остеобластокластомой позвонков, из них у двух была литическая форма опухоли (у одного ребенка злокачественная, а у другого — доброкачественная) и у двух — активно-кистозная форма остеобластокластомы, напоминавшая картину так называемой аневризмальной костной кисты.
Литические формы остеобластокластомы позвонков протекают с поражением дуги поперечного или остистого отростка. Разрушение кости наступает быстро даже при доброкачественном характере опухоли и может перейти на тело позвонка. Корешковые явления могут не наблюдаться долгое время. Имеет место лишь локальная болезненность и болевая контрактура мышц позвоночника. Позднее, при нераспознанной опухоли позвоночника у детей могут появиться симптомы компрессии и параличи. Подобного ребенка 8 лет со злокачественной остеобластокластомой поперечного отростка и тела X грудного позвонка описал М. В. Волков.
Оперативное лечение подобных опухолей позвоночника у детей необходимо производить в возможно ранние сроки.
Активно-кистозные формы остеобластокластомы и аневризмальные костные кисты яйцевидной формы располагаются снаружи позвоночника, имеют ячеистую структуру и скорлуповидные границы. Долгое время эти опухоли позвоночника у детей протекают бессимптомно, пока не достигнут определенных размеров. Прощупывание плотной опухоли или небольшие корешковые боли — первый симптом болезни. Опухоли эти прилежат к остистому отростку или дужке и удаляются долотом в пределах здоровых тканей; операции отличаются большой кровоточивостью.
Остеобластокластома позвонка может по своей клинико-рентгенологической картине напоминать еще более редко встречающуюся остеоид-остеому позвонка, которая лишена своих клинических особенностей, и диагноз нередко разрешается только гистологическим исследованием.
Среди хрящевых и костно-хрящевых опухолей позвоночника у детей часто наблюдаются костно-хрящевые экзостозы. Одиночный экзостоз позвонка, чаще всего остистого отростка его, может вызвать подозрение на остеобластокластому. При множественных экзостозах диагноз не представляет затруднений.
Описаны 3 наблюдения костно-хрящевых экзостозов у детей; во всех случаях имелось поражение остистого отростка VI шейного позвонка при множественной экзостозной дисплазии. Удаление разрастаний долотом вместе с надкостницей и надхрящницей привело к выздоровлению.
Практический и научный интерес представляет поражение позвоночника эозинофильной гранулемой. При множественном поражении скелета один из очагов может располагаться в теле, реже — в остистом отростке позвонка. Описаны случаи бессимптомно протекания опухоли позвоночника у детей, после которого при отсутствии иммобилизации имело место полное сплющивание тела по типу vertebra plana (остеохондропатия тела позвонка, болезнь Кальве). Параличи при этом не наблюдались. Как правило, эти больные поступают в костнотуберкулезные санатории, болезнь рассматривается как специфический процесс, и только отсутствие репарации под влиянием покоя и специфического лечения заставляет отвергнуть первоначальный диагноз. Обнаружение других очагов эозинофильной гранулемы позволяет уточнить характер заболевания.
Аналогичная клинико-рентгенологическая картина в позвоночнике может наблюдаться и при костном ксантоматозе с одновременным поражением нескольких тел позвонков в разных отделах позвоночника. Своевременное выявление очага в теле позвонка, строгий постельный режим, рентгенотерапия или хирургический метод лечения (выскабливание) при активном разрушении тела позвонка могут обеспечить сохранение или восстановление нормальной формы тела позвонка, если лечение начато до наступления компрессии. Обязательно назначение жесткого ортопедического корсета.
Остеомиелит грудного отдела позвоночника
Остеомиелит позвоночника у детей является относительно редким заболеванием. В первых сообщениях об этом заболевании Witrel (1877) приводил 4 случая остеомиелита позвоночника у детей. К настоящему времени в литературе опубликовано немногим более 100 случаев остеомиелита позвоночника у детей (В. Ф. Войно-Ясенецкий, 1912; С. М. Дерижанов, 1940; М. В. Свиридов, 1960; И. С. Венгеровский, 1964; В. Л. Андрианов, 1970; Haage, 1889; Keem, 1914; Berkmann, 1928), из них около 50 — в грудном отделе. Остеомиелит грудного отдела позвоночника встречается у детей всех возрастов, но несколько чаще у подростков.
Течение остеомиелита грудного отдела позвоночника в детском возрасте может быть острым при диффузной форме, подострым или хроническим при локализованной форме. Острая форма заболевания у детей наблюдается наиболее часто, она характеризуется бурным началом и тяжелым течением.
Гной скапливается в губчатой ткани позвонка и быстроразрушает его. Из-за толщины мышечного слоя гнойник в течение длительного времени остается нераспознанным. Так, С. М. Дерижанов (1940) на аутопсии обнаружил 6 случаев остеомиелита, которые при жизни трактовались как другие заболевания. М. В. Свирижев (1964) наблюдал 5 детей с поражением тел позвонков, которые не диагностировались в течение длительного времени.
Течение заболевания во многих случаях усугубляется тем, что на фоне высокого подъема температуры, болей в грудном отделе позвоночника возникают осложнения со стороны спинного мозга, выражающиеся парезами, параличами, менингитом. Рентгенологическое исследование не всегда может выявить изменения в позвонке в ближайшие с момента заболевания сроки, поэтому при этом, как правило, отсутствует периостальная реакция, секвестры неясно выражены.
Более редко наблюдаются локализованные формы остеомиелита позвоночника. При этой форме заболевания процесс поражает ограниченный участок позвонка, протекает благоприятнее, чем при диффузионной форме. Для клинической картины характерны местные проявления в виде болей и болезненность в грудном отделе позвоночника.
Температурная реакция и ухудшение общего состояния у таких больных могут наблюдаться лишь в первые дни, а затем после применения антибиотиков остается лишь местная болезненность и небольшая припухлость. В подобных случаях в том или ином отделе позвонка, в отростках или в теле рентгенологически удается определить очаг просветления с мелкими секвестрами.
Лечение-остеомиелита грудного отдела позвоночника сочетает в себе применение иммобилизации с помощью гипсовой кроватки, корсетов, антибиотиков и общеукрепляющей терапии. При ограниченных длительно существующих, очагах необходима резетацря отростков или выскабливание очага.
Опухоли грудной стенки
Опухоли грудной клетки — ребер, грудины, ключицы и грудного отдела позвоночника у детей представляют собой один из недостаточно изученных разделов костной патологии. В литературе имеются отдельные крупные работы, в которых освещаются вопросы клиники, диагностики, лечения опухолей этой области (М. В. Волков, 1962, 1965, 1972; А. Я. Плахов, 1968; В. Л. Андрианов, 1970, 1972).
М. В. Волков (1968) приводит данные о частоте, диагностике и лечении различных опухолевых и пограничных заболеваний грудной клетки, отмечая, что у 73 больных детей самым частым видом новообразований в ребрах, грудине и ключицах являются костно-хрящевые экзостозы. Первичные хондромы грудины и ключиц составляют 15% всех локализаций хондром скелета в детском возрасте.
Из других новообразований автор наблюдал остеобластокластому в 6 ребрах и в 2 ключицах, хондросаркому — 1, саркому Юипга—1, хондробластому — 2, гемангиому — 1, дермоидную фиброму — 1, у 3 детей были злокачественные опухоли (хондро-саркома—1, саркома Юинга — 2). Относительно поверхностное расположение опухоли грудной клетки и ключиц позволяет своевременно диагностировать опухоль. Исключение составляют опухоли, растущие в полость грудной клетки или располагающиеся впереди лопаток.
У большинства больных первыми симптомами заболевания были боли и ограниченная припухлость в области пораженного ребра, грудины, ключицы. Выраженность этих симптомов зависела от характера опухоли, ее локализации, длительности заболевания, направления роста.
Боли могут быть локальными, ноющими, иррадиирующими по ходу нервов, а также плевральными. Для таких опухолей, как остеомы, хондромы, костно-хрящевые экзостозы, наиболее важным симптомом является округлая, четкая припухлость и деформация в области пораженных отделов. При саркомах Юинга, ретикулосаркомах, остеобластокластомах опухоль имеет веретенообразную форму и нечеткие границы.
Рентгенологический метод исследования играет в большинстве случаев решающую роль. В трудных случаях этот метод необходимо дополнить прицельным исследованием с диагностическим пневмотораксом, рентгенографией, томографией, скеннированием. Окончательный диагноз в затруднительных случаях может быть поставлен лишь с помощью гистологического исследования.
Особенно сложны для диагностики злокачественные опухоли, так как при центральных хопдросаркомах имеются тонкостенные полости с участками обызвествления, напоминающие такие же изменения при гемангиомах, воспалительных процессах. Иногда при хондросаркомах возникает игольчатый периостит. При саркоме Юинга пораженные отделы ребер утолщены, отмечается исчезновение костной структуры и изменение коркового слоя.
Обращает на себя внимание наличие мягкотканного компонента опухоли, который определяется с наружной и внутренней стороны пораженного ребра.
Лечение доброкачественных опухолей грудной стенки и ключиц ограничивается резекцией пораженного участка. При злокачественных опухолях, таких, как хоидросаркома, необходима резекция опухоли единым блоком. Однако эти опухоли, по наблюдениям М. В. Волкова (1968, 1972), А. Я. Плахова (1968), дают частые рецидивы.
При опухолях, отличающихся особо злокачественным течением (саркома Юинга, ретикулосаркома), необходимо проводить комбинированное хирургическое, лучевое и химиотерапевтическое лечение.
Опухоли грудного отдела позвоночника
Опухоли грудного отдела позвоночника у детей в настоящее время наблюдаются значительно чаще и заслуживают большего внимания, чем им уделяется в литературе.
Клинические проявления первичных опухолей и опухолеподобных дисплазий позвоночника зависят от многих причин. Ведущее значение имеет характер опухоли, уровень поражения и степень разрушения позвостка, взаимодействие опухоли с окружающими тканями и органами, стелешь сдавления ею шинного мозга и его элементов, а также сосудов, питающих спинной мозга. Все это ведет к многообразию клинической картины, ошибочной диагностике. Большинство детей наблюдаются длительное время в туберкулезных, неврологических, терапевтических стационарах.
В. Л. Андриянш (1974) наблюдал 110 детей с различными опухолями позвоночника, из них у 35 были опухоли грудного отдела позвоночника. На основании наблюдений, у детей в грудном отделе позвоночника были выявлены такие опухоли и опухолеподобные диспластивеские процессы, как остеобластокластома — у 11, хондрома — у 1, гемангиома — у 1, нейрофиброма — у 3, эозинофильная гранулема — у 12, фиброзная дисплазия — у 2, экзостоз — у 3, хондросаркома — у 1, опухоль Юинга — у 1 ребенка.
Для опухолей грудного отдела позвоночника одним из ведущих симптомов были опоясывающие боли, межреберные невриты, боли в животе, в результате чего возникало подозрение на различные заболевания внутренних органов грудной и брюшной полости. У 15 больных наблюдали тяжелые неврологические расстройства, характеризовавшиеся нижней спастической параплегией, параанестезией и расстройствами функции тазовых органов.
До некоторой степени об уровне паралича можно судить на основании расстройств брюшных рефлексов (дуга верхнебрюшного рефлекса — D7-8, среднебрюшного — Dg-ю и нижнебрюшного— D11-12). При поражении нижнегрудных позвонков Dg—D12 происходит сдавление поясничного утолщения спинного мозга, что ведет к вялому параличу обеих нижних конечностей с нарушением чувствительности и расстройству функций тазовых органов.
Ведущим симптомом опухолей и опухолеподобных дисплазий позвоночника у детей являются боли. Характер и интенсивность их зависели в первую очередь от характера и формы опухоли, уровня поражения и степени разрушения позвоночника, а также от локализации опухоли в этом позвонке. Другим частым признаком опухоли является выбухание ее в области пораженного позвоночника. У ряда больных нарушается опорная функция позвоночника, наступает быстрая утомляемость мышц спины, которую дети пытаются компенсировать, упираясь ладонями в крылья таза, бедра, поддерживая голову руками.
Ведущим методом диагностики является рентгенологический. В ряде случаев приходится прибегать к рентгенографии с необычными укладками больных и контурным выведением опухоли, томографии, рентгенографии с непосредственным увеличением, миелографии с использованием контрастных веществ или радиоактивных изотопов (рис. 37).
Существенное значение имеют также лабораторные исследования, особенно определение содержания мукопротеинов в сыворотке крови, которое, как правило, повышается до 200—300 ME при литических остеобластокластомах с прогрессирующим ростом, при саркомах Юинга и иногда при эозинофилыюй гранулеме позвоночника.
Лечение больных с опухолями позвоночника в грудном отделе в основном хирургическое, и лишь при злокачественных опухолях применяют комбинированное хирургическое, лучевое и химиотерапевтическое. При оперативном лечении применяют ламинэктомию, выскабливание, резекцию пораженного участка без замещения и с замещением образовавшегося дефекта гомо- и аутотрансплантатами, резекцию позвонка в сочетании со спондилодезом и двухэтапное удаление опухоли с созданием заднего спондилодеза и замещением тела позвонка.
Что такое Опухоли спинного мозга и позвоночника у детей -
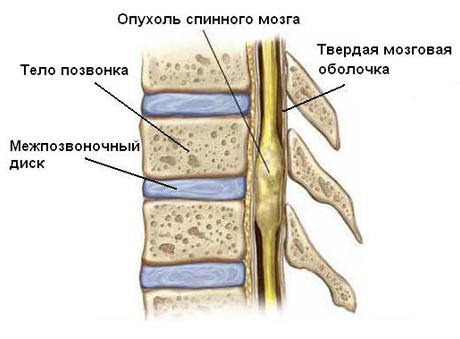
Опухоли спинного мозга у детей – это доброкачественные или злокачественные образования в спинном мозге или окружающих тканях. Важное значение в опухолях спинного мозга и позвоночниика, как и в опухолях головного мозга имеют их локализация, давление на сегменты мозга, нервные корешки и другие части. Опухоли позвоночного столба встречаются достаточно редко.
Опухоли спинного мозга составляют от 1,98 до 2,25% органических заболеваний нервной системы, чаще бывают у людей среднего возраста. У детей эти опухоли бывают редко и составляют от 6 до 7% всех опухолей. К опухолям склонны преимущественно дети школьного возраста. Опухоли спинного мозга могут быть интрадуральные (наиболее частые) и экстрадуральные. Встречаются эписубдуральные или опухоли типа «песочных часов.
По гистологическому типу различают: менингиомы, невриномы, внутрипозвоночиые первичные саркомы, гетеротопические опухоли – дермоидные кисты, эпидермоиды, тератомы, эпиндимомы, астроцитомы, ангиомы, хондромы, остеобластокластомы, метастазы рака в позвоночник. Среди 15 структурно-биологических видов опухолей у детей чаще встречаются холестеатома, дермоид, саркома, арханоидэндотелиома, тератома и эпендимома, в то время как у взрослых преобладают менингиома и невринома.
Спинальные опухоли разделяю на первичные и вторичные. Последние проростают из брюшной и грудной полостей, а также позвоночного канала. Чаще всего локализуются в грудном отделе спинного мозга.
Что провоцирует / Причины Опухолей спинного мозга и позвоночника у детей:
Причины возникновения опухолей спинного мозга и позвоночника у детей до конца не изучены. Но ученые смогли установить, что люди, прошедшие радиационное излучение, попадают в группу риска по образованию опухолей. Такие пациенты могут проживать в радиационно зараженной области или возле промышленных зон, в которых выделяются вредные вещества и газы, такие как синильная кислота, винилхлорид, влияющие на появление онкологических заболеваний. Одними из причин называют неправильный образ жизни родителей и наследственную предрасположенность.
Патогенез (что происходит?) во время Опухолей спинного мозга и позвоночника у детей:
Начало заболевания у детей может быть разным, например, с местного выпячивания в пояснично-крестцовой области, обусловленного подчас прорастанием опухоли из позвоночного канала в мягкие ткани. Первым признаком дермоидной кисты в позвоночном канале может быть длительно существующий кожный свищ, а с проникновением через него инфекции – цереброспинальный менингит.
Клиническая картина опухолей спинного мозга зависит от стадии. В зависимости от локализации объемного процесса наиболее типичен локальный корешковый болевой синдром, имитирующий часто радикулярный синдром, затем появляются двигательные нарушения – центральный или периферический паралич, нарушения чувствительности разного характера и типа, синдром Броун-Секара. Нарушаются функции тазовых органов.
Спинальные опухоли уменьшают свободное пространство в зоне позвоночного канала, чем вызывают натяжение корешков и мозговых оболочек, таким образом, происходит расстройство крово-и лимфообращения, вещество мозга сдавливается. Отметим, что на патологические изменения организма влияют не только размеры опухоли, но и сосудистые нарушения, которые вызваны сдавлением сосудов.
Опухоли спинного мозга разделяют на интрадуральные, экстрадуральные и интрамедуральные.
Экстрадуральные опухоли спинного мозга – быстрорастущие злокачественные опухоли, которые разрушают позвоночный столб. Такие опухоли растут из тела позвонка или тканей твердой мозговой оболочки. Экстрадуральные опухоли могут быть метастазами других опухолей. К примеру, опухоли почек, молочных желез могут давать метастазы в позвоночник. К экстрадуральным опухолям относятся: хлорома, ангиолипома, метастатические и первичные опухоли позвоночника. Опухоли позвонка могут спровоцировать спонтанный перелом позвоночника. И этим полностью повредить спинной мозг.
Интрадуральные опухоли спинного мозга – располагаются под твердой мозговой оболочкой, к ним относятся: менингиомы и нейрофибромы.
Интрамедуллярные опухоли спинного мозга – поражают само вещество спинного мозга, к ним принадлежат эпиндимомы и астроцитомы. Они встречаются у детей достаточно редко. Опухоли растут как по поперечнику, так и по длиннику спинного мозга, в результате чего вовлекаются и другие находящиеся рядом сегменты. Корешковые боли проявляются при развернутой стадии болезни, бывают симметричными, двусторонними и распространяются на значительную часть поверхности тела. Данные опухоли распространяются спереди, сзади, а также поражают отделы спинного мозга.
Эписубдуральные опухоли – это опухоли, при которых одна часть размещается в позвоночном канале, что вызывает сдавливание спинного мозга, вторая часть соединяется с первой через межпозвонковое отверстие, к примеру, в брюшной полости или средостении. Чтобы удалить такие опухоли необходимо применить 2 разных хирургических метода.
Симптомы Опухолей спинного мозга и позвоночника у детей:
Самым распространенным симптомом является боль в спине, к которой приводит раздражение корешков и оболочек. Она наблюдается как при доброкачественных опухолях, которые развиваются медленно, так и при злокачественных, быстрорастущих. Боль усиливается по ночам. Может распространяться по позвоночнику к бедрам, ногам, ступням или рукам, становиться острее, несмотря на лечение. Часто локализуется в одном месте и заставляет больного принять вынужденное положение туловища, чем провоцирует появление сколиоза, дуга которого направлена в сторону опухоли. При опухолях позвоночника у больных может изменяться походка.
Кроме боли в спине, отмечаются и другие симптомы, которые развиваются в процессе роста и действия злокачественной опухоли на спинной мозг или позвоночник, нервные корешки, кровеносные сосуды или кости позвонка. К ним относятся:
- потеря чувствительности, сначала она проявляется в зоне опухоли, потом распространяется на другие области, часто проявляется ниже уровня локализации опухоли;
- мышечная слабость, особенно в конечностях;
- трудности при хождении, часто вызывают вероятность падения;
- сниженная чувствительность к боли, теплу, холоду;
- плохое функционирование мочевого пузыря, кишечника;
- паралич разной локализации, степени тяжести. У детей могут возникать так называемые вялые параличи, они распространяются на большие зоны тела. При этом наблюдаются вазомоторные (кровеносные), секреторные (кишечные) и трофические (биотрофические изменения неврогенного типа) расстройства. Последние нарушения проявляются при больших опухолях спинного мозга и конского хвоста. У детей наблюдается диффузное потение;
- отмечаются нарушения сухожильных рефлексов и тазовых функций.
Наиболее частыми у детей являются холестеатомы спинного мозга. Симптомы новообразований могут проявится даже через несколько лет после образования опухоли. Образование может быть осложнением после лечения туберкулезного менингита. Опухоль проявляется спинальной болью в пояснично-крестцовом отделе. При этом ходьба детей затруднена или невозможна.
Диагностика Опухолей спинного мозга и позвоночника у детей:
При диагностике опухолей спинного мозга применяется неврологическое исследование. Наиболее точные сведения получают после определения локализации корешковой боли и сегментарно-корешковых расстройств чувствительности; уровня верхнего нарушения чувствительности проводникового характера; проверки изменений сухожильных, периостальных и брюшных рефлексов, болезненности остистых отростков и паравертебральных точек, выпячивания остистого отростка.
В правильной оценке неврологической симптоматики важное значение приобретают дополнительные методы исследования: люмбальная пункция с проведением ликвородинамических проб (Квекенштедта, Стукея и др.), исследование спинномозговой жидкости (белково-клеточная диссоциация), рентгенография позвоночника (симптом Элсберга-Дайка) – деструкция тела позвонка. Метод рентгенографии показывает разрушения позвонков, смещение и изменение их структур. В рентгенографии используется миелография – введение контрастного вещества в подпаутинное пространство спинного мозга.
Весьма информативно тепловизионное исследование позвоночника с определением локальной или паравертебральной зоны гипертермии на уровне опухоли и гипотермии стоп и голеней по типу чулок.
Одним из методов диагностики является компьютерная томография или магнитно-резонансная томография, которая показывает любые возникшие образования.
Дифференциальная диагностика проводится с сосудистыми, воспалительными и дегенеративными заболеваниями, и в частности с диастематомиелией – пороком развития спинного мозга, при котором в позвоночном канале образуется фиброзная, хрящевая или костная перегородка, разделяющая спинной мозг и его оболочки на всем протяжении или на отдельных участках. Признаки аномалии, как правило, не являются прямыми указателями тяжелой патологии спинного мозга и поэтому дети с диастематомиелией годами наблюдаются детскими хирургами, ортопедами, педиатрами и невропатологами с другим диагнозом.
Лечение Опухолей спинного мозга и позвоночника у детей:
Основным методом лечения опухолей спинного мозга является хирургический. Он направлен на декомпрессию спинного мозга и его корешков, удаление опухоли, удаление корешковых болей. Декомпрессия происходит путем ламинэктомии: вскрытие позвоночного канала с последующим удалением опухоли. С помощью этой операции ликвидируется сдавление спинного мозга. Хирургическому вмешательству подлежат доброкачественные опухоли. Чаще всего лечение доброкачественных опухолей дает благоприятные результаты. При интрамедуллярных опухолях у больных наблюдается значительная травма спинного мозга. В некоторых случаях при операции используется только декомпрессивная ламинэктомия, частичная резекция и вскрытие твердой мозговой оболочки с дальнейшей лучевой терапией.
Консервативное лечение, которое состоит из стационарного режима, общеукрепляющих и обезболивающих средств – в отдельных случаях может снизить болевой синдром, даже улучшить состояние некоторых функций организма, но отметим, что такие ремиссии бывают неполными и непродолжительными, поэтому симптоматика продолжает развиваться.
При медикаментозной терапии используются глюкокортикоиды, такие как дексаметазон, препараты, улучшающие мозговое кровообращение – кавинтон, ницерголин, а также анальгетики и Витамины группы В.
Лучевая терапия применяется на всех этапах лечения опухолей спинного мозга и позвоночника.
При метастазах в позвоночник со сдавлением спинного мозга операция показана при одиночном метастазе в позвоночник с последующей рентгено- и химиотерапией. Метастатические опухоли удаляются полностью или частично. Первично злокачественные опухоли прорастают в позвоночный канал, подлежат декомпрессии.
При тяжелом болевом синдроме, обусловленном множественными метастазами или разрушением крестца опухолью, показана операция хордотомия, т.е. пересечение сгш таламического пути на уровне 2-3-го грудных сегментов спинного мозга на противоположной стороне от болевого синдрома нижней конечности.
При злокачественных опухолях доктора также пытаются радикально удалить опухоли с дальнейшей рентгенотерапией, которая может замедлить рост опухоли и уменьшить количество невропатических симптомов.
Прогноз выздоровления зависит от величины опухоли, её локализации и гистологического характера. При своевременном удалении экстрамедуллярной опухоли у больного обычно наступает полное выздоровление.
Профилактика Опухолей спинного мозга и позвоночника у детей:
Возникновение опухолей обусловлено образом жизни родителей и генетической наследственностью. Одним из направлений профилактики опухолей спинного мозга и позвоночника является выявление заболевания на ранней стадии, и соответственно своевременное лечение.
Если у ребенка поставлен диагноз злокачественная опухоль, то он требует за собой особого ухода. Прежде всего, это ликвидация или смягчение симптоматики, которая наблюдается при выявлении опухоли. Для того чтобы снизить риски заболевания необходимо проводить полное лечение предшествующих заболеваний, поскольку опухоли могут быть последствиями лечения.
Профилактикой после лечения считается ведение здорового образа жизни, посильные физические нагрузки, правильное и сбалансированное питание, прогулки на свежем воздухе.
К каким докторам следует обращаться если у Вас Опухоли спинного мозга и позвоночника у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Опухолей спинного мозга и позвоночника у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Читайте также:

