Цитология рак и впч

ВПЧ высокого онкогенного риска
Довольно часто приходится сталкиваться с ситуацией, когда у пациентки выявляется вирус папилломы человека (ВПЧ) высокого онкогенного риска. Как правило, докторами тут же сообщается, что имеется риск развития рака шейки матки. Нередко сразу же назначается довольно агрессивное лечение, проводится биопсия, однако, в целом четко не объясняется, что на самом деле происходит, и каков дальнейший прогноз. И самое неприятное – в большинстве случаев, к сожалению, наши коллеги не следуют четкому алгоритму лечения таких пациенток, который уже достаточно давно существует в мире и является общепринятым в развитых странах.
Итак, если у вас выявлено методом ПЦР наличие вируса папилломы человека (ВПЧ) высокого онкогенного риска – это совершенно не означает, что нужно впадать в панику. В этой находке нет ничего серьезного, это всего лишь повод пройти соответствующее обследование.

О факторах риска развития рака шейки матки
Что надо делать с целью профилактики развития рака шейки матки?
Последние исследования ученых из Кильского университета (Великобритания) показывают, что верхний возрастной предел для регулярного скрининга рака шейки матки должен быть увеличен.
Недостатки обычной цитологии и мазка методом ПЦР:
Мазок методом ПЦР в результате покажет есть вирус папилломы человека или нет. По нему нельзя судить о количестве этого вируса, а это имеет значение.

Такой подход позволяет рассмотреть все полученные при заборе материала клетки и полноценно их оценить. Это существенно увеличивает вероятность точной диагностики состояния клеток шейки матки и позволяет не пропустить их злокачественную трансформацию.
У жидкостной цитологии, как метода ранней диагностики раковых изменений шейки матки, есть еще два важнейших преимущества:
- Напомним, что клетки после забора находятся в специальном растворе, где они могут храниться до полугода. Используя этот раствор можно также провести анализ на наличие вируса папилломы человека количественным методом (Digene-тест). То есть выявить не только наличие этого вируса, но и узнать его количество, а это имеет значение при интерпретации результатов цитологического анализа и влияет на дальнейшую тактику.
- Из полученного раствора с клетками можно сделать еще один важнейший анализ — определение особого белка Р16ink4a. Определение этого белка позволяет прояснить ситуацию при выявлении измененных клеток шейки матки, имеющих косвенные признаки трансформации. Выявление этого белка указывает на то, что клетка имеет серьезные повреждения, и есть высокая вероятность ее злокачественного превращения. Отсутствие этого белка говорит о том, что дефект в клетках не опасен и вероятность злокачественной трансформации минимальна.
Подобный тройной тест позволяет с максимально возможной в настоящий момент точностью провести анализ клеток шейки матки и решить, что делать дальше.
Такой тест важно проводить не только женщинам, у которых уже были выявлены изменения на шейке матки или диагностировано наличие вируса папилломы человека онкогенных типов. Этот тест необходимо выполнять профилактически 1 раз в год, в таком случае вы сможете быть уверены, что не пропустите возможные изменения шейки.
В Европейской онкологической клинике выполнятся такой анализ клеток шейки матки. При этом мы работаем совместно с ведущей в нашей стране лабораторией, специализирующейся на цитологических исследованиях, расположенной в одном из крупнейших онкологических лечебных учреждений нашей страны.
Вирус папилломы человека (ВПЧ или Human papillomavirus, HPV) – это ДНК-содержащая разновидность парвовируса, вызывающая папилломавирусную инфекцию у человека.
ВПЧ передается преимущественно половым путем, реже отмечается передача вируса от матери плоду во время беременности и родов, а также заражение при проведении медицинских манипуляций. Специфической особенностью папилломавирусной инфекции является то, что даже презервативы не гарантируют 100% защиты от ВПЧ.
Поскольку ВПЧ инфекция может длительное время протекать бессимптомно, то основную роль в своевременном скрининге рака шейки матки играет раннее выявление предраковых состояний и заболеваний, связанных с инфицированием ВПЧ.
Всегда ли ВПЧ вызывает рак?
Нет. Вирус папилломы человека бывает онкогенным, потенциально онкогенным и неонкогенным. При этом, даже инфицирование наиболее онкогенными видами ВПЧ (ВПЧ 16 и ВПЧ 18) не всегда приводит к развитию онкологии. Однако, заражение этими типами вируса папилломы человека увеличивает риск развития рака шейки матки более чем в 30 раз.
Также необходимо учитывать, что на вероятность развития злокачественных новообразований при инфицировании ВПЧ влияет наличие факторов риска:
- курение, злоупотребление спиртным;
- отягощенная генетика (наличие рака шейки матки у близких родственников);
- наличие ВИЧ и инфекций, передающихся половым путем и т.д.
Почему важно обследоваться на ВПЧ?
Вирус папилломы человека с высоким онкогенным риском может приводить к развитию рака:
- шейки матки или рака полового члена (около 40% всех случаев рака шейки матки или полового члена связаны с ВПЧ 16 и ВПЧ 18 типов);
- заднего прохода (около 90% случаев связаны с ВПЧ);
- гортани и ротовой полости (с ВПЧ связаны 10-15% случаев рака).
От момента заражением ВПЧ до развития рака обычно проходит более 10 лет. При своевременной диагностике и лечении предраковых состояний, связанных с ВПЧ (папилломатозный цервицит, вагинит, эрозии) риск развития рака сводится к минимуму.
Обследование на ВПЧ проводится при
- плановых цервикальных скринингах (плановый профилактический осмотр + ПАП- мазок у женщин старше 30 лет);
- плановом скрининге на рак шейки матки у женщин старше 30 лет;
- выявлении других инфекций, передающихся половым путем;
- комплексных обследованиях на ИППП (инфекции, передающиеся половым путем);
- выявлении ВИЧ или иммунодефицитов, не связанных с ВИЧ (на фоне снижения иммунитета увеличивается риск перехода ВПЧ из латентной стадии в клиническую);
- выявлении предраковых состояний (эрозии, дисплазия, цервицит);
- наличии у пациента остроконечных кондилом, бородавок и других проявлений ВПЧ.
Также анализ на вирус папилломы человека показан при планировании беременности, при самопроизвольных абортах, а также после незащищенных половых контактов с непроверенным партнером.
Как проводится анализ на ВПЧ?
Лабораторная диагностика ВПЧ включает:
- методику выявления пролиферативных маркеров р16/ki 67;
- молекулярный анализ ПЦП (полимеразная цепная реакция позволяет провести качественную и количественную диагностику ВПЧ);
- определение генотипов ВПЧ.
Серологическая диагностика для выявления ВПЧ не используется.
Для диагностики папилломатоза половых органов также используется кольпоскопия (при помощи кольпоскопии можно обнаружить даже самые маленькие кондиломы на шейке матки или слизистой влагалища).
Материал для цитологической диагностики получают при помощи стандартного ПАП-мазка (мазок по Папаниколау). Цитологическая диагностика подразумевает изучение полученных при мазке эпителиальных клеток под микроскопом. Цитологическое исследование позволяет выявить видоизмененные вирусом клетки, а также атипичные клетки (в случае развития ракового или предракового процесса). Результат цитологического исследования обычно выдают через 5-7 дней после исследования. Результаты кодируются цифрами:
- 1 – пораженные клетки отсутствуют;
- 2 – обнаруженные измененные клетки, характерные для воспалительных процессов;
- 3 – сомнительный результат, требующий повторного цитологического исследования;
- 4-5 – обнаружены измененные клетки.
На основании одного результата ПАП-мазка диагноз не выставляют. При выявлении патологических процессов в шейке проводится повторный ПАП-мазок и назначается дополнительное обследование.
Для гистологического анализа проводится биопсия шейки матки, при которой получают небольшой фрагмент тканей из пораженного участка. Гистологическое исследование назначают после цитологического. Гистологическая диагностика позволяет оценить состояние пораженных клеток и отдиференцировать кондиломы от злокачественных или озлокачествляющихся новообразований. Результаты гистологической диагностики, как правило, приходят через 3-5 дней.
Для диагностики папилломатоза гортани и голосовых связок рекомендовано проведение фиброларингоскопии с взятием биопсии для гистологического и цитологического исследования.
К наиболее достоверным способам выявления ВПЧ относится анализ ПЦР. Полимеразная цепная реакция позволяет обнаружить ДНК вируса папилломы человека даже в случаях, когда концентрация вируса ее низкая и инфекция не проявляется клинически (нет симптомов ВПЧ).
Точность ПЦР диагностики ВПЧ практически 100%. Однако, на информативность анализа в значительной степени оказывает влияние правильность сбора биологического материала для исследования. Обычно при диагностике ВПЧ используют эпителиальные клетки, полученные с помощью соскоба или мазка-отпечатка из уретрального канала, шейки матки. Также для анализа могут использоваться: околоплодные воды, кровь, моча.
Результаты ПЦР диагностики обычно выдаются через 1-2 дня.
ПЦР диагностика может проводиться по двум методикам:
- качественная – определяется только наличие вируса в биологическом материале (отсутствует возможность определения количества вируса и риска развития предраковых состояний);
- количественная – оценивается степень вирусной нагрузки, риск развития и возможное наличие предраковых состояний (так как высокую вирусную нагрузку связывают с высоким онкогенным потенциалом ВПЧ).
В результатах качественного ПЦР указывается только + (наличие вируса) или – (вирус не выявлен). При проведении количественной оценки указывают степень вирусной нагрузки:
- вирус обнаружен в минимальной концентрации;
- обнаружено клинически значимое количество вируса;
- вирус обнаружен в высоких концентрациях.
Важно помнить, что выявление ВПЧ не означает диагноз: рак. Выявление ВПЧ свидетельствует о потенциально повышенном риске развития предраковых и раковых заболеваний. Для уточнения риска необходимо провести генотипирование ВПЧ и определить онкогенность вируса).
При выявлении ВПЧ в обязательном порядке проводят дополнительное обследование для исключения предраковых состояний и рака.
Отрицательный результат ПЦР на ВПЧ означает отсутствие вируса в исследуемом материале и низкий риск развития рака, связанного с ВПЧ.
Генотипирование проводится для определения типа папилломы человека и оценки степени его онкогенности.
Наиболее онкогенными считаются ВПЧ 16 и ВПЧ 18. При выявлении этих типов ВПЧ проводится расширенная диагностика для определения риска развития рака или предраковых состояний.
Также следует отметить, что более высокие риски развития рака наблюдаются у пациентов, инфицированных сразу несколькими типами ВПЧ.
Проведение генотипирования увеличивает точность других методов диагностик и позволяет составить более достоверный прогноз риска развития рака.
Для диагностики чаще всего используется мазок из уретры или шейки матки. Перед обследованием рекомендовано:
- за два дня до исследования избегать половых контактов;
- за 2-3 дня не рекомендовано проводить спринцевания и использовать антибактериальное мыло для личной гигиены.
Перед забором материала необходимо провести туалет половых органов чистой водой (без мыла, геля и т.д.).
Где можно пройти обследование на ВПЧ?
Сдать анализы на ВПЧ можно как в государственном медучреждении (урологическое, гинекологическое, венерологическое отделение), так и в частном центре.
Сколько стоит обследование на ВПЧ?
Стоимость кольпоскопии, в среднем, составляет от 800 до 1500 рублей. Проведение цитологического исследования (+стоимость взятия мазков) составляет от 1500 до 3000 рублей.
Стоимость гистологической диагностики (+стоимость взятия материала) от 2500 до 3500.
Цена на ПЦР колеблется от 800 до 2000 рублей.
В среднем процесс развития РШМ занимает 15–20 лет. При серьезных нарушениях работы иммунной системы (действительно серьезных, таких как ВИЧ -инфекция) он может ускориться – но и в этом случае речь идет о 5–10 годах. Заподозрить предраковые изменения клеток ( дисплазию ), ориентируясь на свое состояние, женщина не сможет, поскольку даже сам рак шейки матки на ранних стадиях часто протекает бессимптомно.
Дисплазия – обратимый процесс. Это значит, что если вовремя обнаружить атипичные клетки и пройти лечение, онкологического заболевания можно избежать. Раньше для этого повсеместно использовался Pap-тест (тест Папаниколау) – микроскопическое исследование соскоба из цервикального канала при помощи специального окрашивания. Тест назван по имени автора – греческого ученого Георгиоса Папаниколау, предложившего метод в 1943 году. Несмотря на то, что в Америке внедрение теста почти сразу снизило смертность от рака шейки матки на 70%, сегодня его нельзя считать идеальным. Хотя Pap-тест способен выявить ранние признаки РШМ в 95% случаев, процедура взятия клеточного материала и выполнения исследования не исключает ложноотрицательных или ложноположительных результатов. К ним может привести, например, загрязнение соскоба клетками крови или неравномерное нанесение на предметное стекло.
Сегодня используется более точный тест – жидкостной цитологический анализ (Liquid Based Cytology — LBC), который был разработан в США в 1996 году. Он основан на использовании специальных цитощеток, при помощи которых клетки эпителия шейки матки помещают в специальную жидкую среду: она обеспечивает целостность клеток и длительное хранение полученного материала. В лаборатории на стекло его наносят машины, а не человек: это позволяет снизить процент некачественных мазков и получить тонкослойные препараты, которые при необходимости можно исследовать дополнительными методами (например, для выявления вируса папилломы человека). Наиболее эффективным метод делает технология, при которой биоматериал анализируется не вручную, а автоматически: компьютер сравнивает клетки по 300 разным показателям и направляет подозрительные участки под микроскоп врача-цитолога. Система автоматического скрининга концентрируется не только на явных признаках рака – она способна распознавать изменения клеток на четырех разных стадиях, в том числе самых ранних.
Как расшифровываются результаты анализа
• ASC-US – присутствуют клетки плоского эпителия с атипией неясного значения. При таком результате нужны уточняющие исследования, которые помогут выяснить причины появления атипичных клеток. Ими могут быть вирус папилломы человека высокого или среднего онкогенного риска, другие бактерии или вирусы.
• LSIL – низкая степень плоскоклеточного интраэпителиального поражения. Изменения в клетках есть, но незначительные. При получении такого результата потребуется дополнительное инструментальное обследование – кольпоскопия. Если оно не выявит патологий, жидкостную цитологию нужно будет выполнять регулярно – через каждые 6, 12 или 24 месяца (по решению лечащего врача-гинеколога). Параллельно нужно будет провериться на инфекции, передаваемые половым путем, и вылечить заболевания, если они есть.
• Cancer – плоскоклеточная или эндоцервикальная карцинома или другие злокачественные опухоли. Для уточнения и постановки диагноза в этом случае потребуются дополнительные исследования: биопсия или иммуноцитохимическое исследование.
Минздрав РФ рекомендует всем женщинам регулярно проходить цитологическое исследование: с 21 года до 49 лет – 1 раз в 3 года, с 50 до 65 лет – 1 раз в 5 лет, после 65 лет – по решению врача-гинеколога. Чаще повторять процедуру нужно только тем, у кого уже были получены неблагоприятные результаты или есть некоторые заболевания, повышающие риск развития рака шейки матки. В первую очередь, это инфицирование онкогенными типами вируса папилломы человека и нарушения работы иммунной системы.
В некоторых случаях, например, при дисплазии, жидкостную цитологию нужно совместить с иммуноцитохимическим исследованием – изучением внутреннего строения клеток с помощью специальных способов окраски. Во время такого исследования проверяют наличие особых белков-антигенов p16ink4 и Ki67 – это специфические маркеры рака шейки матки. Анализ поможет понять, производят ли атипичные клетки эти антигены, где именно они расположены, насколько их много. Так, Ki67 показывает, какой процент опухолевых клеток активно делится. Это позволяет понять, насколько быстро растет новообразование, есть ли риск появления метастаз, определиться с тактикой терапии и вероятным ответом на нее , прогнозом заболевания. Тест на p16INK4a дает более подробную информацию об опухоли и помогает конкретизировать состояние клеток.
— Валентина Ивановна, расскажите, в чём суть цитологического исследования в гинекологии?
— Цитологическое исследование – это пап-тест (мазок) на патологию шейки матки, который необходимо сдавать ежегодно. Проводится он для ранней диагностики предраковых и раковых болезней шейки матки.
— Какие бывают виды цитологического исследования? Каковы их особенности?
— Существует два вида цитологического исследования. Традиционный, когда материал, взятый из канала шейки матки и с поверхности шейки матки (эндоцервикса и экзоцервикса), наносится на предметное стекло. И второй – метод жидкостной цитологии. В этом случае материал забирается специальной щёточкой сразу с эндо- и экзоцервикса и переносится в контейнер с жидкостной средой. Преимущество этого метода в том, что все клетки, взятые из канала шейки матки и с поверхности шейки матки, находятся в контейнере и не высыхают. В ходе исследования методом жидкостной онкоцитологии в материал могут попасть слизь, эритроциты, лейкоциты. Цитолог отделяет клетки эндоцервикса и экзоцервикса, чтобы провести качественное исследование. Жидкостная онкоцитология считается более информативным методом диагностики. Но это достаточно дорогостоящее исследование, и в практике широко не используется.
Традиционная онкоцитология – основной способ, которым пользуются акушеры-гинекологи в своей практике для диагностики патологий шейки матки. Очень важны качество забора материала и техника его нанесения на стекло.
— Правильно ли я понимаю, что качество мазка может быть плохим (неинформативным)?
— Да, это возможно. Но такое бывает очень редко. Когда мы получаем результат онкоцитологии, взятой традиционным способом (на два стекла), то в нём обязательно отмечается, что мазок хорошего качества, содержит достаточное число клеток цилиндрического и плоского эпителия.
— Какие патологии могут быть выявлены в ходе исследования мазков на цитологию? Как правильно расшифровать результат исследования?
— Сама цель забора материала для анализа – ранняя диагностика патологий шейки матки. Результаты анализа мазков на цитологию шейки матки могут быть следующими:
В) Ещё один результат – цитограмма ЦИН 2 (CIN2), т. е. цервикальная интраэпителиальная неоплазия второй (средней) степени.
Г) Четвёртый возможный результат мазка – ЦИН 3 (CIN3), цервикальная интраэпителиальная неоплазия 3 степени. Это тяжёлая дисплазия шейки матки, расценивается как рак in situ (начальная ступень развития рака шейки матки).
Д) Следующее цитологическое заключение – рак шейки матки.
— Валентина Ивановна, а известны ли причины таких изменений? Почему они возникают?
— На сегодняшний день установлено, что причина дисплазии и рака шейки матки – ВПЧ-инфекция. ВПЧ – это аббревиатура вируса папилломы человека. Синоним ВПЧ-инфекции, который встречается в информационном поле – папилломавирусная инфекция (ПВИ).
Немецкий учёный Харальд цур Хаузен в 1983 году доказал, что рак шейки матки вызывается вирусом папилломы человека, передающимся половым путём. За это открытие в 2008 году он получил Нобелевскую премию.
— Что делают акушеры-гинекологи после того, как получат результаты мазка на цитологию?
— При выявленных дисплазиях (любой степени) выполняется кольпоскопия и биопсия шейки матки. Женщина обследуется на ВПЧ-инфицирование и проводится лечение ВПЧ-инфекции.
При получении результата цитологического исследования ЦИН 2 нужно провести выскабливание цервикального канала, а также биопсию шейки матки, чтобы исключить более тяжёлую патологию.
По результатам анализа ЦИН 3 мы направляем пациентку в онкодиспансер, где она в дальнейшем наблюдается.
Важно помнить, что каждая женщина должна обследоваться на папилломавирусную инфекцию. ВПЧ-инфицирование обязательно нужно лечить, чтобы предупредить развитие рака шейки матки. В ранней диагностике заболевания нам помогает обследование на цитологию и ВПЧ-инфекцию.
Записаться на приём к врачу – акушеру-гинекологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовала Марина Воловик
Редакция рекомендует:
Для справки:
Хвостикова Валентина Ивановна
В 1991 г. с отличием окончила Воронежский государственный медицинский институт, в 1993 г. – ординатуру по акушерству и гинекологии. Работала в областном роддоме.
Дополнительная специализация по УЗИ-диагностике.
ВПЧ, или вирусы папилломы человека, широко распространены по всему миру. Известно более 100 различных типов ВПЧ. Большинство населения являются носителями по меньшей мере одного из типов вируса, а чаще всего нескольких типов одновременно. Большинство ВПЧ никак себя не проявляют, и человек является лишь носителем. Некоторые типы вызывают образование папиллом и других изменений на коже и слизистых оболочках. С наличие ВПЧ связывают образование бородавок, папиллом гортани, но в основном эти вирусы не опасны.
Наибольшую опасность представляют типы ВПЧ, способные вызвать изменения, ведущие к развитию опухолей. Такие ВПЧ называют высокоонкогенными. Рак шейки матки – серьёзное онкологическое заболевание, ассоциированное с ВПЧ. Отличается долгим периодом предраковых изменений, в течение которого можно выявить изменения клеток и своевременно провести лечение.
Для того, чтобы не допустить развитие рака шейки матки, очень важно:
- Выявить ВПЧ высокого онкогенного риска своевременно
- Одновременно провести цитологическое исследование, чтобы не пропустить развитие патологических процессов, связанных с ВПЧ, в том числе дисплазию – предраковое состояние.
От дисплазии начальной стадии до развития рака обычно проходит несколько лет. Своевременное выявление ВПЧ и дисплазии позволяет предотвратить рак
Скрининг рака шейки матки – идеальный тест для регулярного обследования.
В основе одновременное проведение жидкостной цитологии и ВПЧ- теста, что важно для полноценной оценки изменений.
Жидкостная цитология – автоматизированная стандартизованная методика выполнения тонкослойных мазков, позволяющая под микроскопом разглядеть каждую клетку с целью выявления ее изменений, в том числе онкологической трансформации. Исследуется смешанный соскоб из цервикального канала и шейки матки, взятый специальной щёточкой, которая позволяет достичь зоны перехода плоского эпителия шейки матки в эпителий цервикального канала (железистые клетки). В этой зоне чаще всего развиваются опухолевые клетки. Помещение полученного материала в специальную виалу и окраска по Папаниколау увеличивает качество и точность исследования.
ВПЧ тест включает определение:
- ВПЧ 16 типа отдельно, как наиболее онкогенного (исследования показали, что у 1 из 4 женщин с выявленным 16 типом ВПЧ в течение нескольких лет развивается рак)
- ВПЧ 18 типа отдельно – (при носительстве рак может развиться у 1 из 9 носителей)
- ВПЧ других высокоонкогенных типов (31,33,35,39,45,51,52,56,58,59,66,68) в виде суммарного результата
Дело в том, что ВПЧ –достаточно капризные вирусы. Они могут попадать в организме и спонтанно исчезать при хорошем иммунитете у пациента. Основные пути передачи – контактный и половой, поэтому возможно повторное заражение или проявление вируса при ослаблении иммунитета. Известны случаи, когда ВПЧ то обнаруживается, то не обнаруживается. Обычно эта ситуация бывает при небольшом количестве вируса и зависит ни от пациента, ни от врача. Всё дело в особенностях жизнедеятельности вируса и процессе его противостояния с иммунитетом.
В чём преимущества Скрининга рака шейки матки по сравнению с другими тестами, выявляющими ВПЧ?
Одновременное проведение цитологического исследования и ВПЧ теста – стратегия максимально выявить риски.
Во-первых, выявление ВПЧ в том количестве, которое является значимым, позволяет спланировать визит к врачу, наблюдаться и провести необходимое лечение, если надо.
Для того, чтобы исследование было максимально достоверным, важно правильно подготовиться:
- Не брать мазки во время месячных или сразу после них, оптимально – через 2 дня после прекращения мажущих выделений
- До исследования за 48 часов исключить половой акт, применение местных препаратов и спринцеваний
- Если проводилась кольпоскопия, должно пройти не менее 2 дней
- Повторное исследование проводится, если в нем есть необходимость, проводится– через 3 месяца, чтобы слой клеток мог полностью восстановиться.
Регулярное обследование – способ сохранить здоровье на долгие годы.
Эрозия, ВПЧ и рак шейки матки: от мифов и слухов до правдивой информации
Часть 1. О цитологических мазках
Приведенная ниже таблица отображает взаимосвязь между старой и современной классификацией цитологических исследований.
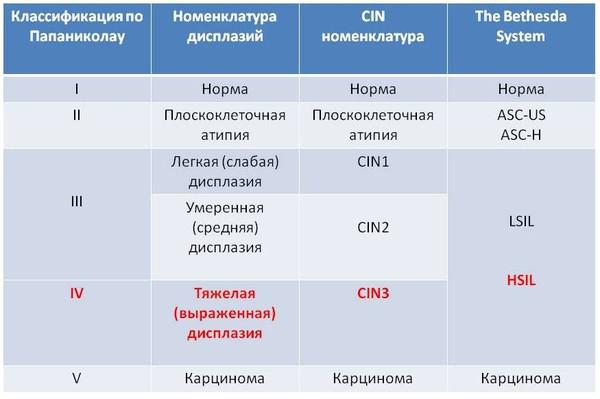
Красным шрифтом выделено предраковое состояние шейки матки. По старой классификации легкая и умеренная дисплазии относят к третьему классу и не относят к предраку. В новой классификации к предраку относят только итраэпителиальное поражение высокой степени, что некоторыми врачами может интерпретироваться как умеренная дисплазия, а другими как тяжелая. Различие можно определить только на тканево-клеточном уровне по степени (глубине) поражения эпителия. Если у вас обнаружена легкая дисплазия и врач запугивает вас, что это предрак и необходимо срочно лечить, это проявление отсталости от современной гинекологии и онкологии. Насколько чувствительны цитологические мазки в отношении выявления предраковых и раковых состояний шейки матки? Во многих публикациях вы найдете цифру, характеризующую чувствительность теста, – 98%, особенно в выявлении тяжелой дисплазии и рака. Однако, такой процент является идеальным или желаемым, и может быть достигнут только при проведении высококачественного тестирования с соблюдением всех правил забора цитологических мазков. Как показывают исследования, уровень ложно-отрицательных результатов чрезвычайно высокий и может доходить до 50% (даже в тех странах, где цитологическое исследование используют уже несколько декад).
Почему результаты могут быть ложными в таком большом количестве? Когда получают ложно-положительные результаты, то есть ставят худший диагноз, это чревато лишним вмешательством, как диагностическим, так и лечебным. Но когда уровень ложно-отрицательных результатов высокий, это может привести к тому, то рак ШМ будет выявлен не вовремя. А кто хочет оказаться в роли жертвы ошибочных результатов? Никто.
На качество мазков влияют очень многие факторы. Наличие выделений, крови, слизи, любрикантов кардинально меняет состояние взятого материала и может привести к неточным результатам. Также, существует фактор высушивания: на воздухе взятый материал, если его не перенести на стекло или в специальную среду быстро, тоже может менять свои качества, что приведет к ошибкам в интерпретации мазков. Поэтому очень важно строго соблюдать правила забора мазков на цитологическое исследование.
Как показывают данные ряда исследований, у 30% новых случаев рака шейки матки последние цитологические мазки были в норме. К сожаленью, у 55% женщин рак шейки матки выявляется уже в стадиях выраженного развития (инвазии) и распространения (3 и 4 стадии). Практическая чувствительность цитологического исследования составляет всего лишь 50% (хотя во многих источниках даже с учетом ложных результатов говорят о чувствительности в 65-90%).
Не так давно в гинекологии начали использовать жидкостное цитологическое исследование, или жидкостную цитологию (ThinPrep), и этот метод начал пользоваться большой популярностью. Клеточный материал переносится в специальный раствор, который механически разделяет клетки эпителия от загрязнения кровью и выделениями, слизи, мертвых клеток. Такие мазки просматривать намного легче, так как нет скопления клеток, а кроме того, оставшийся материал можно использовать для тестирования на инфекцию ВПЧ. Для жидкостной цитологии уровень ложно-отрицательных результатов составляет от 15 до 35%.
Как часто необходимо проводить забор мазков на цитологию? Очень часто нашим женщинам приходится слышать, что они должны посещать для этой цели гинеколога каждые полгода. Современные рекомендации кардинально отличаются от старых. Скрининг на наличие рака шейки матки по новым рекомендациям должен начинаться не с началом половой жизни, а в 21 год, независимо от того, когда начата половая жизнь. Это рациональный подход основан на многочисленных данных науки, клинических исследований, статистики заболеваемости и практической пользе теста. Во-первых, рак шейки матки у женщин и девушек до 19 лет – чрезвычайно редкое явление, встречается с частотой один-два случая на 1 миллион женщин. Во-вторых, даже при инфицировании ВПЧ очищение организма от этого вируса происходит в течение 1-2 лет почти у всех молодых женщин без всяких негативных последствий для организма, несмотря на то, что 70-80% молодых женщин заражаются этим вирусом с началом половой жизни. Об этой инфекции мы поговорим позже. Но в цитологических мазках молодых женщин могут быть временные изменения, вызванные вирусной инфекцией, в том числе в виде дисплазий, что в свою очередь может привести к лишнему ажиотажу и ложным действиям в виде слишком объемных обследований и поспешного лечения. Представьте себе состояние молоденькой девушки, которая только начала половую жизнь, а ей вдруг врач говорит, что у нее в мазке обнаружены изменения, ВПЧ-инфекция и ей гарантирован рак шейки матки, если она не будет срочно лечиться. Знакомая ситуация?
Женщины моложе 30 лет должны проходить цитологическое исследование один раз в три года, если результат тестирования на ВПЧ инфекцию отрицательный. Такая частота забора мазков тоже имеет рациональное объяснение. Возраст в 21-30 лет является самым спокойным в отношении развития рака шейки матки, поэтому не должен осложняться дополнительными скринингами. Большая частота тестирования не повышает уровень выявления предраковых и раковых состояний шейки матки у этой возрастной категории женщин. Исследования показали, рак шейки матки диагностируется у женщин 30-64 лет при исследовании каждые три года тоже не часто – 3-4 случая на 100 000 женщин. Современные рекомендации гласят, что женщины этой возрастной группы могут проходить цитологическое исследование один раз в три года при наличии отрицательного скрининга на ВПЧ инфекцию, а также если предыдущий цитологический мазок был в норме. Риск развития умеренной и тяжелой дисплазии у женщин с негативными результатами для цитологического исследования и определения ВПЧ-инфекции чрезвычайно низкий и не повышается в течение последующих 4-6 лет. Поэтому скрининг должен проводиться один раз в три года. По достижению 65-70 лет и наличии 3 нормальных цитологических мазков в течение предыдущих 10 лет женщина может прекратить тестирование на рак шейки матки. Однако, если женщина ведет активную половую жизнь в этом возрасте и имеет несколько половых партнеров, она должна продолжать проходить цитологическое обследование. Более подробно рекомендации будут представлены в последней части этой объемной статьи.
Перед тем, как мы обсудим детально вопрос о вирусе папилломе человека, важно вспомнить о кольпоскопии, которая очень популярна в России, на Украине и в ряде других стран мира, в основном бывших советских республиках. В других странах кольпоскопия используется редко, в силу своей дороговизны – всего лишь как дополнительный метод диагностики предракового состояния и рака шейки матки. Проведение кольпоскопии требует специальной подготовки врача, наличие дорогостоящей аппаратуры. Она может помочь в прицельной биопсии (заборе участков ткани для гистологического исследования), при наличии спорных результатов цитологии, для контроля процесса заживления ШМ, в ряде других случаев, но не является информативной, если ею злоупотребляют. Она не должна превращаться в коммерческий метод диагностики и проводиться всем подряд женщинам. Поэтому в большинстве стран мира для постановки диагноза предракового состояния и рака шейки матки используют цитологическое исследование, с или без тестирования на ВПЧ, и гистологическое исследование, которое можно провести с использованием кольпоскопии или без нее.
Читайте также:

