Циркулярная раковая стриктура пищевода
Стеноз пищевода – уменьшение диаметра просвета пищевода рубцового, опухолевого, травматического или иного происхождения, приводящее к нарушению его нормальной проходимости. Клиническими проявлениями стеноза пищевода служат дисфагия, обильная саливация, боль по ходу пищевода, отрыжка, эзофагеальная рвота, кровотечение. Диагностика стеноза пищевода требует проведения эзофагоскопии, рентгеноскопии пищевода с бариевой взвесью. В зависимости от этиологии и выраженности стеноза пищевода лечение может включать коррекцию питания, бужирование, баллонную дилатацию или эндопротезирование пищевода, эндоскопическое рассечение стриктур, резекцию пищевода, различные виды пластики пищевода, наложение гастростомы и др.
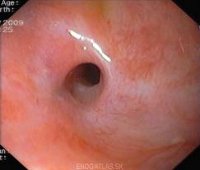
- Причины
- Классификация
- Симптомы стеноза пищевода
- Диагностика
- Лечение стеноза пищевода
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Пищевод представляет собой полую цилиндрическую мышечную трубку длиной около 25 см, соединяющую глотку и желудок. В пищеводе различают шейный, грудной и брюшной (кардиальный) отделы. Диаметр пищевода на его протяжении неодинаков. В пищеводной трубке имеются физиологические сужения в области перстневидного хряща, бифуркации трахеи и диафрагмального отверстия. Пищевод обеспечивает попадание пищевого комка из ротовой полости в желудок, поэтому любая дисфункция органа вызывает целую цепь дальнейших нарушений процесса пищеварения.
В тесном анатомическом контакте с пищеводом находится ряд жизненно важных органов: трахея, левый бронх, нисходящий отдел аорты, перикард, медиастинальная плевра, грудной лимфатический проток, ствол блуждающего нерва. Поэтому эзофагеальным стенозом в гастроэнтерологии может осложняться значительное количество заболеваний, как самого пищевода, так и органов средостения, грудной и брюшной полости.

Причины
Врожденный стеноз пищевода является эмбриональным пороком развития, в основе которого может лежать гипертрофия его мышечной оболочки, наличие в эзофагеальной стенке хрящевых или фиброзных колец, образование тонких мембран из слизистой оболочки и т. д.
Причины приобретенных стенозов пищевода более многочисленны. В той или иной степени сужение просвета пищевода может развиваться практически при любом заболевании органа. Довольно часто стеноз пищевода возникает на фоне предшествующего эрозивно-язвенного рефлюкс-эзофагита и рубцующихся пептических язв пищевода. Язвенные изменения слизистой пищевода, в свою очередь, встречаются при аксиальных (скользящих) грыжах пищеводного отверстия диафрагмы, гастроэзофагеальной рефлюксной болезни, хроническом гастрите, язвенной болезни желудка, токсикозах беременности, сопровождающихся постоянной рвотой и пр.
В ряде случаев стеноз пищевода вызывается тяжелыми инфекционными эзофагитами, развивающимися при дифтерии, скарлатине, туберкулезе, сифилисе и т. д. Нередко причинами последующего стеноза становятся травмы - химические ожоги пищевода, повреждения эзофагеальной стенки инородными телами или инструментами при проведении ЭГДС, зондирования, бужирования и др. манипуляций. К редким причинам стеноза пищевода можно отнести последствия лучевой терапии, склеротерапии варикозно измененных вен пищевода, микозов, коллагенозов (системной красной волчанки, склеродермии, дерматомиозита и др.). Стенозы пищевода могут быть вызваны растущими доброкачественными опухолями или раком пищевода.
Причина стеноза может локализоваться не в самом пищеводе, а за его пределами: в этом случае извне пищевод могут сдавливать аномально расположенные сосуды, аневризма аорты, опухоли средостения, увеличенные лимфоузлы.
Классификация
В этиологическом отношении различают врожденные (10%) и приобретенные (90%) стенозы пищевода. По степени выраженности изменений пищевода стенозы могут варьировать от незначительных сужений до полной облитерации пищеводной трубки.
По месту локализации стенозы пищевода бывают высокими (на уровне шейного отдела), средними (на уровне аорты, бифуркации трахеи), низкими (эпифренальными, кардиальными) и комбинированными (затрагивают пищевод и желудок). По протяженности различают короткие стриктуры (длиной менее 5 см), протяженные (длиной более 5 см), субтотальные и тотальные.
Согласно эндоскопической картине, выделяют 4 степени стеноза пищевода:
- I степень – на участке сужения диаметр пищевода составляет от 11 до 9 мм; пищевод проходим для гастроинтестинального эндоскопа среднего калибра;
- II степень – отмечается сужение просвета пищевода до 8-6 мм; возможно проведение через стриктуру фибробронхоскопа;
- III степень – диаметр пищевода на участке стеноза равен 5-3 мм; через зону стеноза проходит ультратонкий фиброэндоскоп.
- IV степень – просвет пищевода сужен до 2-1 мм или полностью облитерирован; не проходим даже для ультратонкого фиброскопа.
Симптомы стеноза пищевода
Выраженные врожденные стенозы пищевода проявляются при первых кормлениях новорожденного срыгиванием нествороженным молоком, обильным слюноотделением, выделением слизи из носа. При умеренных врожденных стенозах пищевода появление симптоматики, как правило, совпадает с расширением пищевого рациона ребенка и введением твердой пищи. Приобретенные стенозы пищевода обычно развиваются постепенно.
Ведущим признаком, позволяющим заподозрить стеноз пищевода, служит расстройство функции глотания – дисфагия. По выраженности нарушения проходимости пищевода выделяют 4 степени дисфагии. Синдром дисфагии 1 степени характеризуется периодическим затруднением проглатывания твердой пищи; болью по ходу продвижения пищевого комка. При дисфагии 2 степени отмечается прохождение только полужидкой пищи; 3 степени – только жидкой; при дисфагии 4 степени невозможно даже проглатывание слюны и воды.
Сухая и плохо пережеванная пища задерживается над местом сужения, вызывает гиперсаливацию, рвоту, загрудинную боль. При высоких стенозах пищевода пища и вода при глотании часто попадает в дыхательные пути, что сопровождается ларингоспазмом, приступами кашля и удушья. Длительно существующие стенозы дистальных отделов пищевода приводят к его супрастенотическому расширению и срыгиванию после еды. Вследствие нарушения питания пациент стремительно худеет.
Большие куски пищи могут задерживаться в зоне сужения, вызывая обтурацию пищевода, что требует проведения неотложной эзофагоскопии. У пациентов со стенозом пищевода нередко отмечаются аспирационные пневмонии, опухоли в зоне стриктуры, спонтанные или травматические разрывы пищевода.
Диагностика
Наличие стеноза пищевода, заподозренное на основании клинической симптоматики, подтверждается путем проведения рентгенологического и эндоскопического обследования.
С помощью эзофагоскопии устанавливается уровень и диаметр сужения просвета, производится осмотр слизистой и эндоскопическая биопсия для определения причины стеноза пищевода, выявляются опухолевые, рубцовые и язвенные дефекты. Недостатком эндоскопии служит невозможность осмотра пищевода дистальнее участка стеноза.
Рентгенография пищевода с барием позволяет проследить прохождение контрастной взвеси, исследовать контуры пищевода, его рельеф и перистальтику, выявить дефекты заполнения на всем протяжении органа.
В дифференциально-диагностическом плане исключаются стоматит, фарингит, дивертикулы пищевода, инородные тела пищевода.
Лечение стеноза пищевода
До полного устранения стеноза пищевода назначается щадящая диета, включающая жидкую и полужидкую пищу. При пептических стриктурах пищевода рекомендуется прием антацидных и вяжущих средств.
Лечение доброкачественных стенозов пищевода в большинстве случаев осуществляют путем бужирования или баллонной дилатации. С целью эндоскопического расширения стеноза пищевода используются бужи и баллонные катетеры различных размеров в порядке возрастания диаметра. Плотные рубцы и стриктуры, не поддающиеся расширению, требуют эндоскопического рассечения электрохирургическими инструментами. При опухолевых стенозах или сдавлении пищевода извне производится эндопротезирование пищевода путем установки в его просвет саморасширяющегося стента.
В случае рецидивирующих, протяженных и выраженных стенозов пищевода прибегают к резекции участка сужения и эзофагопластике – замещению резецированного участка желудочным или кишечными трансплантатами. Тяжелое истощение пациента или невозможность выполнения операции требует проведения гастростомии для осуществления энтерального питания.
Прогноз и профилактика
Результативность лечения стеноза пищевода различается в зависимости от причин заболевания и методов лечения. Наилучшие результаты достигаются при лечении доброкачественных стриктур с помощью эндопротезирования и резекции пищевода. Наибольший процент случаев развития рестеноза отмечается после эндоскопической дилатации и бужирования.
Профилактика стеноза пищевода состоит в своевременной терапии эзофагита, ГЭРБ, гастрита и др., исключении травматизации пищевода инородными телами, агрессивными химическими агентами, медицинскими инструментами.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Под стриктурой понимают чётко отграниченное сужение, не растягивающееся под давлением воздуха. В 70-73% случаев стриктуры пищевода возникают в результате химических ожогов пищевода. В остальных случаях стриктуры развиваются в результате рефлюкс-эзофагита, лучевой терапии при раке щитовидной железы, повреждений пищевода во время операций. Стриктуры развиваются, если затронут мышечный слой пищевода. Степень сужения зависит от концентрации раствора, протяжённости поражения и состояния иммунитета.
Классификация стриктур пищевода (Ратнер).
- По локализации стриктуры.
- Высокие стриктуры. В области входа в пищевод и шейного отдела.
- Срединные стриктуры. Нижняя часть шейного отдела, область дуги аорты и бифуркации трахеи.
- Низкие стриктуры (кардиальные).
- Комбинированные стриктуры.
- По протяжённости поражения.
- Короткие (мембранозные или плёнчатые). Один рубец в виде складки.
- Циркулярные. Протяжённость до 3 см.
- Трубчатые. Протяжённость более 3 см.
- Чёткообразные. Чередование суженных участков с нормальными.
- Тотальное поражение пищевода.
- По форме супрастенотического расширения.
- Конические.
- Мешотчатые.
- По осложнениям.
- Ложные дивертикулы.
- Ложные ходы.
- Рубцовое укорочение.
- Свищи.
Классификация степени непроходимости пищевода.
- Избирательная. Диаметр сужения 1,0-1,5 см. Проходит почти вся пища, кроме грубой.
- Компенсированная. Диаметр сужения 0,3-0,5 см. Проходит полужидкая и тщательно обработанная пища. Появляется супрастенотическое расширение пищевода.
- Субкомпенсированная. Диаметр меньше 0,3 см. Проходит только жидкость и масло.
- Обратимая. Полное нарушение прохождения пищи и жидкости по пищеводу, но после проведения курса лечения проходимость восстанавливается.
- Полная облитерация.
Классификация по характеру воспалительного процесса в области стриктуры.
- Эпителизированные стриктуры:
- без воспалительного процесса,
- катаральный эзофагит,
- фибринозный эзофагит,
- эрозивный эзофагит.
- Неэпителизированные стриктуры:
- катарально-язвенный эзофагит,
- эрозивно-язвенный эзофагит.
Осмотр начинают обычным аппаратом, который при необходимости может быть заменён на детский аппарат, холедохоскоп, бронхоскоп или может быть использован бэбископ (диаметр 2,4 мм). Протяжённость поражения определяют по фарцепту, с помощью бэбископа. Диаметр сужения определяют или ориентируясь на диаметр аппарата, или используя баллонный метод.
Стриктура выглядит как плотная рубцовая воронка, округлой, овальной или прямоугольной формы, просвет иногда может быть прикрыт складкой неизменённой слизистой. Виден чёткий переход неизменённой слизистой в стриктуру. При стриктурах с диаметром просвета менее 0,6 см эпителий в течение месяца после ожога отсутствует. Такая стриктура покрыта толстым налётом фибрина. После его удаления обнажается ярко-красная (рубцовая) ткань, кровоточащая, реже бледные стенки (зрелая рубцовая ткань).
Критерии отличия рубцовых стриктур от раковых
- Для рубцовых стриктур характерно растяжение стенки стриктуры при инсуффляции воздуха.
- Для рубцовых стриктур характерен чёткий переход от нормальной слизистой в рубцовую ткань.
- Форма сужений при рубцовых стриктурах округлая или овальная.
- При раковом сужении при взятии биопсии - большие трудности - ткань хрящевой плотности.
Эпителизируются рубцовые стриктуры с диаметром сужения более 0,6 см. Эпителиальная выстилка бледная, припаяна к подлежащим тканям. При инсуффляции воздуха стенки стриктуры частично растягиваются в отличие от рака. Рак в рубцовой стриктуре напоминает разрастание грануляций, но не красного, а бело-серого цвета, плотных при инструментальной пальпации. Биопсию надо брать из грануляций.
Особенности изъязвлений при рубцовых стриктурах
- Инфильтративный вал вокруг изъязвления отсутствует.
- Граница язвы представлена эпителиальной выстилкой, гиперемированной по краю и спаянной с подлежащей рубцовой тканью.
- Поверхность язв ровная, чёткая, есть фибринозный налет.
- Язвы округлой, овальной или многоугольной формы.
В поздние сроки (более 1,5 месяцев) видна плотная, белая рубцовая ткань.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
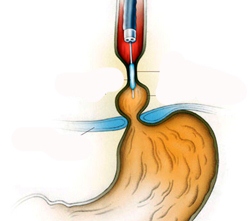
Одна из функций начальных отделов пищеварительной системы — не переработка пищи, а продвижение пищевого комка. Пищевод не исключение. Эта полая трубка снабжена мышечной системой, которая помогает проталкивать пищу дальше.
Некоторые врождённые аномалии и тяжёлые заболевания приводят к нарушению его работы, так как изменяют его строение. К примеру, стриктура пищевода — это тяжелейший и необратимый процесс из-за которого просвет органа сужается иногда до критических значений.
Причины сужения пищевода
Стриктура или сужение пищевода — это аномальное строение этого участка пищеварительной системы, при котором просвет органа значительно уменьшен в диаметре по сравнению с физиологической нормой. В обычных условиях просвет органа колеблется в пределах 2–3 см, при растяжении может доходить до 4–5 см. Происходит сужение в результате замещения мышечной ткани соединительной, образуются рубцы.
К наиболее частым причинам появления этой болезни относятся следующие патологии.
![]()
Химические ожоги, после которых может развиться ожоговая стриктура пищевода.- Ранения.
- Хирургические операции на соседних органах, осложнённые воспалительным процессом пищевода.
- Опухоли окружающих тканей.
- ГЭРБ. Частые пищеводные рефлюксы (патологический заброс желудочного содержимого) и обилие соляной кислоты в желудочном соке приводит к развитию пептической стриктуры пищевода. Это одно из осложнений рефлюксной болезни, развивающееся при отсутствии лечения или при агрессивном течении заболевания.
Практически всегда сужения пищевода развиваются в результате острого заболевания или воспалительного процесса в нём. Экстренные ситуации, к которым относят ожоги и ранения, предупредить сложно, а, значит, практически невозможно исправить. В случае с ГЭРБ — до появления такого осложнения, как стриктура пищевода, должно пройти немало времени. Сразу, на слизистой оболочке органа, образуются эрозии, затем появляются язвенные дефекты. При своевременном начале терапии язвы постепенно заживают и начинают рубцеваться. Просвет пищевода за счёт таких изменений сужается.
Симптомы
Предвестником возможного появления процесса является длительная мучительная изжога. Этот симптом часто беспокоит людей, страдающих ГЭРБ. В случае, когда сужение уже развилось, симптомы следующие.
![]()
Затруднение при проглатывании пищи или дисфагия. Проявление симптома зависит от степени сужения органа и неуклонно прогрессирует.- Обильное слюнотечение. Организм пытается приспособиться к нарушению функций. Большое количество слюны — это своеобразная защита для облегчения проглатывания.
- К симптомам стриктуры пищевода относят отрыжку, а в тяжёлых далеко зашедших ситуациях и срыгивание пищи после проглатывания.
- Боли в области грудной клетки при проглатывании. В самом начале развития заболевания болезненные ощущения проявляются на грубую еду, постепенно при уменьшении просвета пищевода даже несколько глотков жидкости приводят к выраженным болям.
Течение заболевания зависит от степени сужения просвета. Рубцовые стриктуры пищевода иногда приводят к полному сужению просвета органа. Принято подразделять развитие болезни по степеням.
- Ι степень — сужение просвета практически в 2 раза. Диаметр пищевода не превышает 11 мм, при исследовании орган проходим для эндоскопа среднего калибра.
- ΙΙ степень — уменьшение просвета пищевода от 6 до 8 мм.
- ΙΙΙ — диаметр пищевода 3–5 мм, орган проходим для ультратонкого эндоскопа.
- ІѴ — пищевод не проходим для фиброскопа, его просвет не превышает 2 мм.
Независимо от причин развития сужения пищевода заболевание неуклонно прогрессирует, это одна из причин приводящая к инвалидности.
Лечение
Не существует терапевтических методов лечения этого заболевания. У людей, страдающих выраженной дисфагией, которая была вызвана пептическими стриктурами, эффективным методом лечения является баллонная дилатация пищевода (бужирование). Для этого с помощью эндоскопа в просвет вводят баллонные катетеры, которые постепенно увеличивают проходимость поражённого органа. Обычно пищевод расширяют до 14 мм.
Хирургическое вмешательство — оптимальный метод лечения стриктуры пищевода при отсутствии эффекта от бужирования. Проводят резекцию поражённого участка органа. Если поражения существуют на большом протяжении — удаляют весь поражённый отдел, а орган замещают кишечным трансплантатом. В послеоперационном периоде к лечению обязательно добавляют блокаторы протонной помпы или ингибиторы Н2-антигистаминных рецепторов.
Что такое стриктура пищевода, и как избавиться от этой болезни? Такое сужение органа — результат воздействия на него агрессивных факторов. Избавиться от этой патологии невозможно, но предупредить заболевание намного легче. Для этого нужно следить за основным заболеванием, которое может привести к такому процессу.
Классификация рака пищевода
Для правильного определения показаний к операции и достоверной оценки результатов лечения в нашей стране широко используется классификация рака пищевода, приведенная в инструкции Министерства здравоохранения СССР от 1956 г.
Согласно этой классификации, различают четыре стадии рака пищевода: I стадия — опухоль располагается в пределах слизистой оболочки, метастазов нет; II стадия — опухоль прорастает подслизистый слой и внутренние слои мышечной оболочки, имеются единичные метастазы в ближайших лимфатических узлах; III стадия — опухоль прорастает все слои стенки пищевода и периэзофагеальную клетчатку, имеются регионарные метастазы; IV стадия — опухоль прорастает соседние органы, имеются отдаленные метастазы.
По международной системе TNM стадию опухоли определяют в зависимости от глубины инвазии (Т), вовлечения лимфоузлов (N) и наличия метастазов (М):
Т — первичная опухоль.
Tis — преинвазивная карцинома.
Т0 — нет проявлений первичной опухоли.
Tj — опухоль вовлекает менее 5 см длины пищевода, не вызывая сужения его просвета. Циркулярного поражения стенок пищевода нет. Внепищеводного распространения опухоли не отмечается.
Tj — опухоль более 5 см по длине пищевода. Опухоль любого размера, вызывающая сужение просвета пищевода. Опухоль, распространяющаяся на все стенки пищевода. Внепищеводного распространения опухоли не отмечается.
Тз — опухоль распространяется на соседние структуры.
Примечание. Сужение пищевода определяется при проведении рентгенологического исследования, эндоскопически либо клинически.
Внепищеводное распространение рака определяется при клиническом, рентгенологическом или эндоскопическом исследовании. Это может быть:
а) вовлечение возвратного, диафрагмального или симпатического нерва;
б) образование пищеводно-респираторных и других внутренних свищей;
в) переход на трахею или бронхи;
г) обструкция непарной, полунепарной или верхней полой вены;
д) наличие выпота в плевральной полости.
N — регионарные лимфатические узлы.
No — регионарные лимфатические узлы не определяются;
Nj — подвижные лимфатические узлы на стороне поражения;
Nla — увеличенные лимфатические узлы не содержат метастазов;
Nig — содержат метастазы;
N2 — подвижные лимфатические узлы на противоположной стороне либо двусторонние; N2a — не содержат метастазов; N26 — содержат метастазы; N3 — фиксированные лимфатические узлы.
Примечание. При расположении опухоли в грудном отделе пищевода, когда нет возможности определить наличие увеличенных лимфатических узлов, должен ставиться индекс NX и, в зависимости от добавочной гистологической информации, — знак минус или плюс (находки во время операции или медиастиноскопии).
М — отдаленные метастазы.
MQ — нет проявлений отдаленных метастазов в лимфатические узлы или другие органы; Mj — имеются отдаленные метастазы; М1а— метастазы в отдаленные лимфатические узлы; Mj5
другие отдаленные метастазы.
Особо выделяют поверхностный рак пищевода — опухоль, распространяющуюся только в пределах слизистого и подслизистого слоев и соответствующую критериям TjS и Tj действующей классификации TNM.
Клиника и диагностика. В клинической картине рака пищевода выделяют местные и общие проявления. К сожалению, как и при многих других локализациях рака, на ранней стадии опухоль чаще всего развивается бессимптомно.
А.А.Русанов, изучив клиническую картину у 780 больных раком пищевода, выяснил, что первыми проявлениями болезни являются дисфагия (у. 73 % больных), боль (у 17,2 %), загрудинный дискомфорт (у 5,2 %), слюнотечение (у 4 %), похудание и слабость (у 2,2 %), регургитация (у 1,9 %), осиплость голоса (у 0,1 %).
Первое проявление рака пищевода — дисфагия, в сущности уже поздний симптом, свидетельствующий о значительном поражении. Только у некоторых больных дисфагия возникает рано, когда при опухоли небольшого размера, не суживающей просвет пищевода, возникает локальный эзофагит, вызывающий рефлекторный эзофагоспазм.
Характерно постепенное нарастание дисфагии, иногда в течение многих месяцев и даже 1,5—2 лет. Временами проходимость пищевода может улучшаться в связи с распадом опухоли.
Дисфагия проявляется раньше при локализации опухоли в шейном отделе пищевода, при раке нижней трети пищевода этот симптом может возникнуть поздно. У пожилых людей дисфагия в течение длительного времени может появляться эпизодически, что связано с медленным ростом опухоли, расположенной на одной из стенок пищевода. Только когда опухоль прорастает 2/з—3/4 окружности пищевода, дисфагия становится постоянной. Вначале застревает грубая, плохо пережеванная пища, которую приходится запивать водой. В дальнейшем больные вынуждены переходить на полужидкую и жидкую пищу. При раке нижней трети пищевода и при раке кардии с переходом на пищевод дисфагия нередко проявляется уже при значительном распространении опухоли, и больные нередко ощущают задержку пищи в области шейного отдела пищевода, т.е. значительно выше уровня расположения опухоли.
Реже встречаются другие локальные симптомы — боль за грудиной и в спине; чувство дискомфорта или инородного тела в горле, за грудиной; регургитация, гиперсаливация, тошнота, отрыжка, осиплость голоса. Из-за прорастания или метастазирования в область верхнего гортанного нерва нарушается акт глотания, при сохраненной, хотя и не полностью, проходимости пищевода.
Тошнота и отрыжка встречаются довольно часто. Отрыжка долгое время может быть единственным симптомом: раковая инфильтрация стенок физиологической кардии, препятствует процессу полного сокращения. При раке нижней трети пищевода вследствие развивающейся недостаточности кардии наблюдается отрыжка, а у некоторых больных — и изжога.
Осиплость голоса — симптом поражения раковой опухолью или ее метастазами возвратного нерва, указывает на запущенность заболевания.
Похудание, слабость, быстрая утомляемость связаны как с раковой интоксикацией и с белково-энергетической недостаточностью, возникающей из-за нарушения проходимости пищевода при запущенном процессе.
Основная роль в диагностике рака пищевода принадлежит рентгенологическому и эндоскопическому методам исследования. При начальных стадиях рака рентгенологически выявляется дефект наполнения различной формы на одной из стенок пищевода (рис. 50, а,б). В отличие от доброкачественных опухолей в области дефекта определяется ригидность пищеводной стенки. Следует знать, что если опухоль локализуется только на одной из стенок пищевода, то просвет его в этой области может быть даже несколько расширен. Сужение просвета пищевода наступает при циркулярном поражении органа.
При больших опухолях характерными являются обрыв складок слизистой оболочки в области патологического процесса, неровность и полицикличность контуров пищевода. При экзофитных опухолях на рентгенограммах образование может иметь бугристый вид. Для блюдцеобразной карциномы характерен дефект наполнения в виде овала, вытянутого по длиннику пищевода, нередко с изъязвлением в центре в виде депо бария (рис. 51, а,б). При значительном сужении исследование лучше выполнять с жидкой бариевой взвесью или с водорастворимым контрастным веществом: канал опухоли нередко выглядит эксцентричным, извитым, ригидным, с изъеденными контурами. Выше стеноза пищевод расширен, степень расширения зависит от выраженности стеноза и длительности заболевания. Томограммы в различных проекциях позволяют выявить увеличенные лимфатические узлы средостения. При кардиоэзофагеальном раке нередко наиболее информативные данные получают при исследовании больного в горизонтальном положении.
Для уточнения степени прорастания опухоли в соседние структуры раньше довольно широко применяли рентгеновское исследование в условиях пневмомедиастинума. В настоящее время с этой целью используют менее инвазивные, но более информативные методы исследования — рентгеновскую компьютерную томографию (рис. 52) и внутрипищеводную ультрасонографию.
Эзофагоскопия показана при малейшем подозрении на рак пищевода; она выявляет локализацию, размер опухоли, ее гистологическую структуру, для чего обязательно берут мазки, проводят эндо- и щеточную биопсию с последующим гистологическим и цитологическим исследованием.
Макроскопически ранние формы рака пищевода при этом виде исследования представляются в виде плотного белесоватого бугорка или, при подслизистом росте, в виде ригидного участка, который определяется надавливанием концом эндоскопа на стенку пищевода. При дальнейшем прогрессировании экзофитной опухоли бывают видны беловатые или розовые массы, нередко имеющие вид цветной капусты. Биопсия в таких случаях всегда эффективна и позволяет подтвердить диагноз. При язвенных и скиррозных формах, когда имеется выраженное локальное воспаление слизистой оболочки, особенно при резком сужении, не всегда удается увидеть опухоль и прицельно выполнить эндобиопсию.
Поэтому иногда биопсию (при отрицательном результате) приходится повторять.При раке среднего и особенно верхнего грудного отдела пищевода показана трахеобронхоскопия для выявления инвазии трахеи и бронхов — это может кардинальным образом повлиять на выбор лечебной тактики.
Трансэзофагеальная ультрасонография является наряду с компьютерной томографией наиболее точным методом определения глубины инвазии опухоли. Она также имеет определенную ценность в выявлении регионарных метастазов.
А.Ф. Черноусов, П.М. Богопольский, Ф.С. Курбанов
Читайте также: