Холестерин при раке поджелудочной железы
При появлении злокачественного новообразования в поджелудочной железе больные долгое время не предъявляют никаких жалоб. К врачу они обращаются обычно на поздних стадиях рака, когда лечение уже практически неэффективно, а прогноз для жизни крайне неблагоприятный. Для ранней диагностики онкопатологии необходимо внимательно следить за своим состоянием, особенно при наличии факторов риска развития рака ПЖ, вовремя проходить профилактические медосмотры, при появлении любых жалоб консультироваться со специалистом. Лабораторные анализы при раке поджелудочной железы дают неспецифическую информацию, но позволяют оценить функциональное состояние практически всех органов и систем организма человека.
Основная симптоматика рака поджелудочной железы
Первая, а иногда и вторая стадия рака поджелудочной железы обычно никак клинически не проявляется. Если же больного что-то беспокоит, он обычно связывает это с расстройством пищеварения, обострением панкреатита, холецистита или гастрита, так как симптоматика при этих заболеваниях схожа.
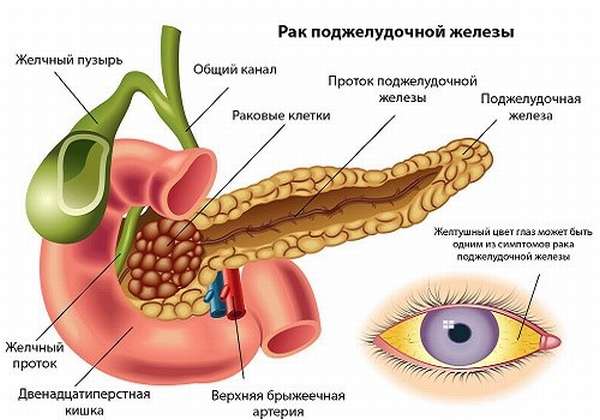
Причинами появления симптоматики при прогрессировании рака ПЖ являются нарушения выработки ею панкреатических ферментов, сдавление или разрушение опухолью рядом расположенных анатомических структур, раковая интоксикация.
Основными симптомами рака ПЖ являются:
- Абдоминальная боль. Ее появление связано с попаданием панкреатического сока, его агрессивных, все переваривающих ферментов внутрь брюшной полости при повреждении тканей ПЖ и ее протоков. Кроме того, причинами болей становится сдавление растущей опухолью нервов, желчевыводящих протоков или других органов пищеварительного тракта. В зависимости от локализации новообразования, пациент ощущает боли в разных отделах живота. При поражении опухолью головки ПЖ болевые ощущения проявляются в области эпигастрия (под мечевидным отростком грудины), справа в подреберье. Если опухоль развивается в области тела или хвоста железы, то боль обычно носит опоясывающий характер с иррадиацией в грудную клетку, спину. Выраженность болевого синдрома зависит от локализации новообразования, стадии ракового процесса.
- Признаки диспепсического синдрома. Они связаны с нарушением выработки и эвакуации панкреатических ферментов из железы, являются неспецифическими, встречаются при многих других заболеваниях пищеварительной системы. Основные симптомы диспепсии: тошнота, рвота, метеоризм, нарушение стула. Обычно больной отмечает появление у него жидкого или блестящего кашицеобразного (из-за непереваренного жира) стула, который плохо смывается.
- Снижение массы тела. Этот симптом развивается из-за нарушения переваривания пищи и всасывания основных нутриентов (белки, жиры, углеводы, витамины, минералы) вследствие ферментной недостаточности. Похудеть пациент может также вследствие отказа от пищи из-за боязни появления после еды болей, поноса или рвоты. Еще одной причиной похудения, вплоть до кахексии (истощения), является хроническая панкреатогенная диарея, частая рвота. Из-за этих симптомов большинство веществ, необходимых организму для нормальной жизнедеятельности, не усваиваются организмом, а выводятся наружу.
- Желтуха – изменение окраски кожи и склер глаз. Это происходит по причине сдавления опухолью желчевыводящих протоков, из-за чего билирубин попадает в кровь, разносится по всему организму. Это вещество и дает желтую окраску кожным покровам и видимым слизистым оболочкам. Помимо изменения цвета кожи, из-за влияния желчных кислот, попавших в общий кровоток, развивается кожный зуд. При нарушении эвакуации желчи в кишечник и нарушения обмена билирубина происходит обесцвечивание кала (из-за отсутствия там пигмента стеркобилина, производного билирубина), а также отмечается потемнение мочи – все это проявления механической желтухи.
- Симптомы общей интоксикации развиваются вследствие отравления организма продуктами распада опухоли. Основными признаками раковой интоксикации являются общая слабость, выраженная утомляемость, нарушение сна, аппетита, настроения. Нередко на фоне интоксикации, а также из-за влияния билирубина на нервную систему развивается головная боль, головокружение и даже нарушение сознания, вплоть до комы при тяжелых запущенных случаях.
- Симптоматика сахарного диабета: повышенная жажда, учащенное мочеиспускание.
При появлении метастазов рака в других органах развивается дополнительная разнообразная симптоматика.
Диагностика онкопатологии

Лабораторная диагностика – это способы обследования, назначаемые любым врачом сразу же на первичном приеме всем пациентам, обратившимся с какими-либо жалобами. При подозрении на онкологическое заболевание ПЖ врач дает направления на анализы крови, мочи, а по показаниям – и на другие лабораторные исследования.
Анализы крови
Самыми первыми методами исследования любого пациента являются анализы крови. Выполняются они в любом государственном медицинском учреждении или платной клинике. Анализы сдаются натощак для получения более достоверной информации. Направления выписывает лечащий врач (терапевт, гастроэнтеролог, хирург или онколог).
ОАК – самый рутинный анализ, позволяющий предположить какие-либо проблемы со здоровьем, выявить воспаление без дифференцировки локализации и характера патологического процесса.
При развитии злокачественных новообразований ОАК выявляет:
- резкое повышение СОЭ,
- увеличение количества лейкоцитов со сдвигом лейкоформулы влево,
- повышение уровня тромбоцитов.
Если рак поджелудочной железы вызывает повреждение стенок сосудов в кишечнике или других органах, и развивается внутреннее кровотечение, то в ОАК обнаруживаются признаки анемии: снижение количества эритроцитов и концентрации гемоглобина. Причиной снижения гемоглобина на поздних стадиях рака может стать и анемия вследствие нарушения гемопоэза в костном мозге из-за разрушения костной ткани метастазами злокачественной опухоли.
Биохимический анализ крови является более специфическим, по сравнению с общим клиническим, так как он помогает хотя бы предположить локализацию патологического процесса и уровень нарушения функций органов пищеварения.
При раке ПЖ биохимическое исследование крови выявляет повышение нескольких его показателей:
- прямого билирубина (повышение билирубина при раке ПЖ развивается чаще при опухоли головки),
- ферментов (трипсина, амилазы, липазы, щелочной фосфатазы, лактатдегидрогеназы, креатинфосфокиназы и других),
- АЛТ, АСТ (как правило, повышаются незначительно),
- глюкозы (при развитии сахарного диабета из-за поражения опухолью эндогенного аппарата ПЖ, продуцирующего инсулин),
- общего холестерина и других показателей липидного спектра (ЛПНП, ЛПВП, ЛПОНП, ТГ), но при нарушении всасывания веществ в кишечнике уровень холестерина в крови снижается,
- мочевины,
- магния,
- хлоридов,
- показателей коагулограммы (изменение уровня ПТИ, МНО, АЧТВ и других), что свидетельствует о повышении склонности к тромбообразованию,
- снижается уровень альбумина, общего белка в крови из-за синдрома мальабсорбции и мальдигестии.
При обнаружении изменений показателей биохимии крови врач предполагает нарушение функций поджелудочной железы, печени, желчного пузыря и его протоков, почек и т.д. В рамках дальнейшего диагностического поиска специалист назначает пациенту обследование, включающее информативные специфические инструментальные методы (УЗИ, КТ, биопсию или другие по показаниям).
Анализ мочи
ОАМ не несет специфической информации при раке ПЖ. Может обнаружиться амилаза в моче. При распространении метастазов на мочевыводящую систему и поражении почек или мочевого пузыря в ОАМ появляются эритроциты в большом количестве, белок, цилиндры, изменяются и другие показатели. При развитии сахарного диабета выявляется глюкозурия (появление глюкозы в моче).
Другие анализы
Важным методом диагностики при подозрении на рак поджелудочной железы является анализ на онкомаркеры.
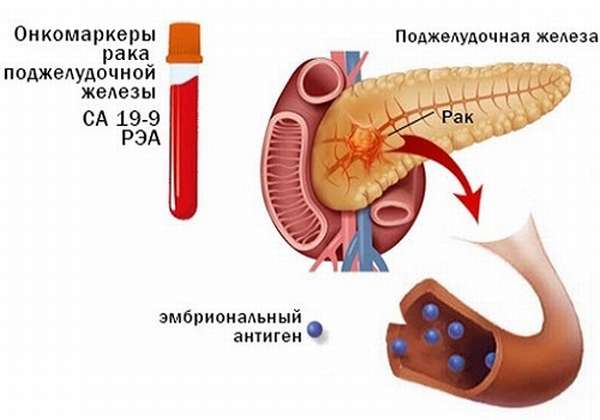
Основным онкомаркером в этом случае считается соединение под названием карбогидратный антиген или СА19-9. При его обнаружении в крови врач может заподозрить рак ПЖ, желудка или печени. Кроме того, данное вещество определяется и при других заболеваниях, не имеющих отношения к онкологии (панкреатит, желчнокаменная болезнь, холецистит). Поэтому диагноз по одному анализу не ставится: всегда требуется дообследование с выполнением биопсии.
Анализ на онкомаркеры бывает полезным после проведенной операции по поводу рака ПЖ для контроля рецидива болезни. Если он показывает повышение уровня СА19-9 через несколько месяцев, то это свидетельствует о рецидиве рака.
Пациенты с однократным повышением СА19-9, находящиеся в группе риска по онкологии ПЖ, должны сдавать этот анализ 4 раза в год.
Также исследуются и другие онкомаркеры: РЭА, СА50, СА242.
При раке ПЖ проводится и оценка уровня некоторых гормонов в крови:
- серотонин,
- хромогранин-А,
- С-пептид.
Анализы на данные вещества также не являются специфичными для диагностики онкологии ПЖ, но могут помочь врачу заподозрить эту опасную болезнь.
Можно ли определить рак ПЖ на ранней стадии?
Поэтому необходимо внимательно относиться к своему здоровью, обращать внимание на все настораживающие симптомы. Особенно важно это знать пациентам, находящимся в группе риска по онкопатологии ПЖ.
При любом подозрении на такую патологию необходимо пройти весь комплекс обследований, назначенных врачом. Только так можно вовремя обнаружить рак и провести радикальное лечение, дающее шанс на долгую полноценную жизнь.
Злокачественные опухоли поджелудочной железы редко диагностируются на ранних стадиях, когда есть возможность излечения пациента. Чтобы вовремя начать лечение, важно быстро поставить правильный диагноз. Из диагностических методов, используемых врачами, самыми первыми являются общие анализы крови и мочи, а также биохимическое исследование крови. При подозрении на патологию ПЖ показано также выполнение исследования на онкомаркеры. По результатам лабораторных исследований врач назначает дальнейшее обследование с помощью аппаратных методов для подтверждения диагноза.
- Гастроэнтерология и гепатология: диагностика и лечение. Руководство для врачей под ред. А. В. Калинина, А. И. Хазанова. М. Миклош, 2007 г.
- Морозова, В. Т. Лабораторная диагностика патологии пищеварительной системы. Учебное пособие. Здравоохранение России. Российская медицинская академия последипломного образования. М. Лабора, 2005 г.
- Лифшиц В.М. Медицинские лабораторные анализы. М., ТриадаХ, 2003 г.
- Онкология. Под редакцией В.И. Чиссова, С.Л. Дарьяловой. ГЭОТАР-Медиа, 2007 г.
Онкология и холестерин напрямую не связаны. Генные мутации, которые приводят к злокачественным новообразованиям, возникают у людей пожилого возраста. У них же присутствует критическое повышение триглицеридов, липопротеидов низкой и очень низкой плотности и холестериновых молекул. Но определенная связь существует, поскольку в зашлакованных клетках повышается риск хромосомных и геномных перестроек. Эти изменения приводят к развитию новообразований и перерождению доброкачественных опухолей в злокачественные.
Есть ли связь?
Жуков Н. В., член правления Общества онкологов и химиотерапевтов, утверждает, что существует прямая связь между холестериновыми молекулами и онкологическими патологиями.
Повышенный холестерин при раке часто является случайной находкой. Его обнаруживают при выполнении биохимического анализа крови, когда параллельно удается обнаружить в кровеносном русле онкологические маркеры. Сами раковые новообразования повышают и содержание в плазме триглицеридов и липопротеидов низкой плотности. Это обусловлено тем, что метастазы влияют на способность печени утилизировать токсические продукты метаболизма и выводить их через почки. Учеными был открыт метаболит холестерина, участвующий в активации гормонально-чувствительных карцином грудной железы у женщин. Это вещество называется 27-гидроксихолестерин (27-ОН). Когда он повышен, возникает риск стимуляции преобразования клеток доброкачественных фиброаденом в злокачественные аденокарциномы.
Все токсические продукты обмена макромолекул в организме выводятся через печеночные клетки. Гепатоциты утилизируют эти молекулярные структуры, преобразовывая их в безопасные для организма формы. Когда метастазирование происходит в гепатоцеллюлярную ткань, возникают закупорки и отток венозной крови нарушается. Так появляется застой шлаков в кровеносном русле человека. Накопившиеся продукты биохимического обмена, не подвергшиеся окончательному расщеплению, застаиваются в желудочно-кишечном тракте. Именно в нижних его отделах метаболит холестерина вызывает рак прямой кишки, именуемый колоректальным.
Отклонения уровня холестерина при разных видах рака
Ученые после многолетних наблюдений сделали вывод, что места расположения опухоли влияют на холестериновый уровень следующим образом:
Повышение холестерина, как причина рака
Научные сотрудники Калифорнийского университета в Лос-Анджелесе (США) утверждают, что ЛПНП, ЛПОНП, триглицериды и прогресс злокачественных новообразований тесно взаимосвязаны посредством молекулярных и биохимических путей.
Существует ложное представление о том, что повышенная концентрация холестериновых молекул никак не влияет на рак и есть только непрямая корреляция. Прослеживается тесная взаимосвязь между липидной зашлакованностью и карциноматозом. Обусловлено это тем, что при метастазировании нарушается общий метаболизм в клетках и тканях. Поэтому липиды низкой и очень низкой плотности, триглицериды и другие сложные молекулярные структуры способны накапливаться без выведения через выделительные системы. Риск карциноматоза растет и при повышении в кровеносном русле концентрации метаболита 27-гидроксихолестерина. Если у человека развивается дефицит энзима CYP7B1, который заставляет расщепляться 27-ОН, это напрямую приводит к озлокачествлению опухолей.
Холестерин — это биохимическое соединение, сочетает в себе структуру, свойства жиров и стероидов. Содержится в любом участке тела, так как входит в состав клеточной мембраны. Большее количество холестерина вырабатывается клетками печени, оставшаяся часть поступает в организм с продуктами питания. Почему повышается холестерин в крови, симптомы и лечение гиперхолестеринемии, от чего умирают пациенты при отсутствии лечения — вот главные позиции, о которых будет подробно рассказано ниже.
Причины развития гиперхолестеринемии
Причинами повышенного холестерина являются: 
- Наследственная гиперлипидемия. В данном случае идет речь о заболевании, которое передается от родителей к детям.
- Неправильное питание. Наиболее частая причина увеличенного содержания липидов, так как основная масса населения не следит за тем, что попадает на их обеденный стол, и не задумывается о будущих последствиях.
- Нарушения обмена веществ. Причина повышенного холестерина в крови обусловлена неправильной работой желез внутренней секреции, например, щитовидной и поджелудочной, вследствие чего развивается гипотиреоз, сахарный диабет, ну и, в конце концов, — гиперхолестеринемия.
- Заболевания печени. Печень — орган, который должен регулировать метаболизм холестерина. При заболеваниях органа (циррозе, гепатите, холестазе) обменные процессы дают сбой, а холестерин образуется в больших количествах.
- Заболевания почек. Почки регулируют процессы выделения токсинов, различных метаболитов, других веществ, в том числе и холестерина. Патологии мочевыделительной системы способствуют его обратному всасыванию в кровь, за счет чего липиды могут подниматься в крови и вызывать необратимые изменения.
- Алкоголизм. Как и любая вредная привычка, употребление алкоголя дестабилизирует работу всех систем органов. Кроме того, этанол для печени — это токсическое соединение, что означает губительное влияние на здоровые клетки.
- Злокачественные новообразования поджелудочной железы. Разрастание опухоли в железе смешанной секреции нарушает процессы метаболизма, синтез ферментов и общее усваивание поступающих веществ извне, а это обозначает, что количество холестерина напрямую будет зависеть от размера новообразования.
- Беременность. В данном случае повышенный холестерин в крови считается нормой, хотя его количество может так подняться, что женщину приходится сажать на диету.
Причинами высокого холестерина в крови также могут стать неправильный образ жизни, стрессы, несбалансированный режим труда и отдыха, пожилой возраст. Доказано, что формирование атеросклеротических бляшек в большей степени встречается у мужчин, а не у женщин, именно поэтому появление сердечно-сосудистых заболеваний среди мужского населения — это логичный итог основных изменений.
Симптомы и диагностика

Гиперхолестеринемия бывает двух типов: врожденная (может появляться из-за измененного гена и дальнейшего нарушения работы печени) и приобретенная (завышенное количество холестерина возникает в течение жизни из-за эндогенных и экзогенных факторов). Оба типа имеют одинаковую клиническую картину.
Существует несколько явных признаков высокого уровня холестерина в крови:
- Жгучие боли в области сердца, сопровождающиеся частым сердцебиением, нарушением ритма и изменениями показателей артериального давления. Все перечисленные признаки говорят о стенокардии — состоянии, при котором атеросклеротическая бляшка перекрывает кровоток, а сердечная мышца страдает от недостатка кислорода и питательных веществ (ишемии миокарда);
- Боль в нижних конечностях, увеличивающаяся при физических нагрузках. Обусловлено все той же ишемией, только мышц ног. Застой крови происходит из-за механического препятствия;
- Повышенная свертываемость крови и разрыв сосуда. Тяжелое состояние, последняя стадия формирования атеросклеротической бляшки, при которой происходит разрыв образования, присоединяются факторы свертывания крови и тромбоциты, все ведет к полной закупорке просвета сосудов. Разрыв кровеносных сосудов обусловлен истончением стенки под влиянием повышенного артериального или венозного давления.
- Сердечная, а в последующем и дыхательная недостаточность. Признаками подобного состояния становятся отечность мягких тканей, одышка вплоть до удушья, изменение цвета кожных покровов на землистый бледно серый или синюшный оттенок. Подобное состояние чаще всего приводит к летальному исходу.
- Наличие ксантом — желтых пятен в области конъюнктивы, способных образоваться только на последних стадиях увеличения липидов в крови.

Прибор для измерения уровня холестерина дома
Повышение уровня холестерина сложно определить на первый взгляд без развития каких-либо осложнений. Определение начальной стадии гиперхолестеринемии возможно только в случае сдачи крови по причине развития любого другого, не связанного с этим заболевания.
Диагностика заключается в изучении состава крови, определении количества всех типов жирных кислот.
Лечение
Перед назначением какой-либо терапии доктор обязан объяснить пациенту, что такое гиперлипидемия, о чем говорит повышенный уровень холестерина, что значит это для пациента, к чему подобное состояние может привести. То, как лечить больного с повышенным содержанием холестерина в крови, зависит от основной причины, но в основном терапия состоит из нескольких этапов:
- назначение диеты, снижение веса;
- лечебная физкультура;
- использование медикаментов, средств народной медицины.
Диета
Диета подразумевает ограничение в потреблении следующих продуктов:
- жирные сорта рыбы, птицы и мяса;
- яичный желток;
- колбасные изделия;
- майонез и соуса на его основе;
- консервированные продукты;
- жареные блюда;
- копчености;
- мучные изделия;
- маргарин;
- кофе;
- фаст-фуд.
- молочные продукты с высоким содержанием жира;
Стоит помнить, что полное снижение уровня холестерина невозможно при соблюдении одной лишь диеты, так как лишь 20% холестерина поступает в организм извне, но рациональное употребление продуктов способно повысить уровень липопротеинов высокой плотности и улучшить общее самочувствие пациента.
К основным продуктам питания, повышающим уровень липопротеинов высокой плотности, относятся:
- орехи и семена;
- растительные масла;
- зелень;
- лосось и сардина;
- отруби;
- авокадо;
- гранат;
- черника;
- малина;
- клюква;
- зеленый чай.
Питание больного должно быть регулярным, дозированным. Предпочтительно варить продукты, запекать в духовке, но по возможности лучше употреблять в сыром виде.
Лечебная физкультура

Для поддержания сосудов в тонусе организму нужно испытывать физическую нагрузку. Для больных, в крови которых высокий холестерин, разработана специальная программа, включающая элементарные гимнастические упражнения, танцы, прогулки на свежем воздухе, плавание и физический труд. У людей, которые активно проводят собственный отдых уровень липидов гораздо ниже и об этом стоить помнить. Но не стоит завышать планку при занятии спортом, так как чрезмерная нагрузка — это стресс для организма.
Медикаментозная терапия
Основную часть лечения занимает прием определенных групп препаратов. Самыми эффективными из них признаны статины, фибраты, никотиновая кислота, ингибиторы абсорбции холестерина. Данные медикаменты назначают, сочетая между собой. Препарат, снижающий значение холестерина, принимается под строгим наблюдением врача, который с периодичностью направляет на биохимический анализ крови для контроля уровня холестерина. Если первоначальная терапия не дает положительной динамики, доктор обязан выписать новую комбинацию лекарственных средств.
Фитотерапия
Данный метод лечения набирает все большую популярность среди народа. Сюда можно отнести как биологически активные добавки, продающиеся практически в каждой аптеке, так и рецепты народной медицины. Оба направления основаны на использовании растительного сырья. Лучше всего себя зарекомендовали такие травы, как солодка, синюха голубая, клевер розовый, календула, прополис, боярышник, одуванчик.
Причины повышения холестерина у беременных женщин
В период формирования и роста плода в организме женщины происходит перестройка организма за счет изменения работы органов эндокринной системы. Во время беременности повышается синтез эстрогена, а для его основы необходим общий холестерин. Поэтому печень начинает повышенную выработку жирных кислот.

Для беременной женщины нормальными показателями холестерина считается увеличение обычного количества липидов вдвое. Если повышен холестерин еще сильнее, врач должен рекомендовать специализированную диету.
Стоит сказать, что увеличение холестерина на изменении гормонального фона возможно не только в период беременности. У каждой женщины рано или поздно наступает климакс. В этот период, если дама не перестает кушать холестеринсодержащие продукты, формируется абдоминальное ожирение, являющееся первым тревожным звоночком и поводом для обращения к специалисту.
Повышение холестерина у мужчин
Доктора рекомендуют лицам мужского пола, начиная с тридцати пяти лет, регулярно контролировать уровень жиров в крови, так как именно они входят в группу риска. Повышение холестерина у мужчин обусловлено в первую очередь вредными привычками, малоподвижным образом жизни. Лишь единицы мужчин трепетно относятся к собственной фигуре и, переступая через лень, занимаются спортом в собственное удовольствие. Кроме того, именно мужчины больше любят жареную, копченную, жирную пищу, которая также влияет на состояние здоровья.

При небольших отклонениях показателей холестерина от нормы лечащий врач корректирует образ жизни пациента, рекомендует определенные виды спорта, объясняет дальнейшее питание. При значительных нарушениях состава крови больной обязан принимать медикаменты, чтобы избежать таких осложнений, как инфаркт миокарда, инсульт, снижение мужской потенции из-за чрезмерного увеличения массы тела.
Повышение холестерина у ребенка
Повышенный холестерин у ребенка появляется по нескольким причинам. Первое, почему может появиться большое количество холестерина, это наследственные нарушения. Достаточно часто в последнее время дети страдают от семейной гиперлипидемии и гомозиготной ситостеролемии.
Второе, что более вероятно, это неправильное кормление ребенка. Изначально жирное грудное молоко и частое кормление приводит к увеличению массы малыша. Если повышен холестерин, что это значит для самого ребенка? Следствием увеличения жиров становится ранее формирование атеросклеротических бляшек, тромбов и раннее развитие сердечно-сосудистых осложнений с риском летального исхода.
Определить маркеры питания, важные для оценки степени панкреатической недостаточности из-за хронического панкреатита в обычной клинической практике.
В общей сложности 137 пациентов с хроническим панкреатитом наблюдались более 1 года. Они были разделены на две группы: группу сахарного диабета поджелудочной железы (DM), состоящую из 47 пациентов, проходящих курс лечения для DM поджелудочной железы, и группу немелэкреции DM, состоящую из 90 других пациентов (включая 86 пациентов без DM). Сравнивали сывороточный альбумин, преальбумин, общий холестерин, холинэстеразу, магний и гемоглобин между этими двумя группами.
Общий холестерин был значительно ниже в поджелудочной железе, чем группа без панкреатической ДМ (164 мг / дл против 183 мг / дл соответственно, р = 0,0028). Холинэстераза была значительно ниже в первой группе (263 U / L против 291 U / L соответственно, p = 0,016). Среди 37 пациентов с неалкогольным панкреатитом не было различий в уровнях холинэстеразы между группами поджелудочной железы и поджелудочной железы (296 U / L против 304 U / L, соответственно, p = 0,752), хотя уровни холестерина были ниже в первом ( 165 мг / дл против 187 мг / дл соответственно, р = 0,052).
Уровень холинэстеразы, возможно, зависит от сопутствующей алкогольной травмы печени. Общий уровень холестерина следует учитывать при оценке панкреатической недостаточности из-за хронического панкреатита.
Экзокринная недостаточность поджелудочной железы (PEI), ведущая к перевариванию, стеаторемии и недоеданию, является важным осложнением хронического панкреатита (CP). Раннее выявление PEI является клинически важным, поскольку PEI можно лечить пероральным приемом панкреатического фермента. Хотя оценка экзокринной функции поджелудочной железы затруднена, она необходима для диагностики ПЭИ.
PEI может быть определен несколькими тестами. Количественная оценка содержания фекалий в течение трех дней с расчетом коэффициента поглощения жира считается золотым стандартом 1, но это ограничивается специализированными центрами, поскольку оно является громоздким и неприятным для пациентов и персонала лаборатории. Другим полезным методом является секретный тест, но это также требует много времени, инвазивных и очень дорогостоящих.2 Испытания на дыхание 13C, по-видимому, являются идеальными инструментами с точки зрения неинвазивности и точности, но они также ограничены конкретными учреждениями.3 Fecal elastase тест часто используется, потому что его легко выполнять, но он нечувствителен и редко тестируется на коэффициент абсорбции жира у пациентов с СР.4. В Японии основным испытанием является BT-PABA (Bz-Tyr-Ala и N-бензоил-L-тирозил-п-аминобензойной кислоты), который покрывается японским медицинским страхованием. Он является инвазивным, но он имеет низкую точность.5 Кроме того, тест BT-PABA не подходит для использования в амбулаторных отделениях, поскольку он требует, чтобы моча хранилась в течение 6 часов. Таким образом, с помощью этих доступных тестов трудно оценить экзокринную функцию поджелудочной железы в обычной клинической практике в Японии.
Клинически кажущаяся стеаторея чаще встречается у японских пациентов, чем у западных пациентов с СР, потому что ежедневное потребление жиров в японской диете ниже, что затрудняет диагностику PEI6. На практике клиницисты поэтому зависят от маркеров питания, чтобы указать на присутствие PEI у пациентов без симптомов, таких как диарея и стеаторея. Тем не менее, нелегко диагностировать PEI, основанный только на питательных маркерах. Эти маркеры влияют не только на экзокринную функцию поджелудочной железы, но также на возраст, потребление пищи, другие сопутствующие заболевания и т. Д. Потенциально простой и полезный метод, когда подозревают PEI, может сосредоточиться на сопутствующем сахарном диабете поджелудочной железы (DM). Эндокринные и экзокринные функции поджелудочной железы имеют тенденцию коррелировать 7, что позволяет идентифицировать потенциальных пациентов с ПЭИ, хотя это также может быть недостаточным. Известно, что различные пищевые маркеры усугубляются в СР, но неизвестно, что более важно или все маркеры одинаково важны. Из-за природы стеатореи, холестерин и жирорастворимые витамины, по-видимому, важны. Конечно, есть предыдущий отчет о том, что уровень холестерина в сыворотке является важным маркером, указывающим на статус питания в СР.8. С другой стороны, в другом докладе подчеркивается уровень альбумина.9 Недавнее исследование показало, что уровни магния полезны для обнаружения ПЭИ.10 Однако, эта ситуация остается нерешенной. В настоящем исследовании мы стремились определить маркеры питания, наиболее тесно связанные с дисфункцией поджелудочной железы. Мы сосредоточились на маркерах питания, которые легко измеряются даже в неспециализированных больницах.
Зачислены пациенты с CP, посещающие амбулаторное отделение в нашем институте с июля 2012 года по январь 2013 года. CP был диагностирован на основе пересмотренных японских клинических диагностических критериев для CP.11. То есть у 108 пациентов (73%) диагноз CP был сделан главным образом из-за кальцификации поджелудочной железы. У 29 пациентов (27%) без кальцификации поджелудочной железы диагноз был сделан из-за нерегулярной дилатации основного панкреатического протока. Из исследования было исключено: пациенты с ранней стадией CP, которые диагностируются в основном на основании результатов эндоскопического ультразвука, 11 пациентов с менее чем 1-летним наблюдением; пациенты, которые в течение 6 месяцев испытывали острое обострение; пациенты с аутоиммунным панкреатитом; и пациентов с сопутствующей злокачественностью. Это гарантировало, что пациенты стабильны, что их потребление пищи остается неизменным на протяжении всего периода исследования, и что одновременные лекарства не влияют на результаты, например, стероидное лечение при аутоиммунном панкреатите может влиять на диабет и ценности нескольких маркеров питания.12 В качестве В результате в итоговую группу были включены 137 пациентов.
Читайте также:

