Что такое пигментная веретеноклеточная меланома
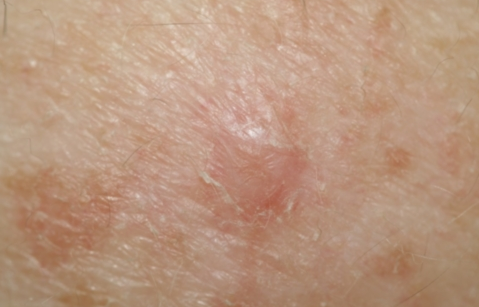
Обнаруженная веретеноклеточная меланома на тела пациента гораздо менее опасный вид болезни рака кожи, нежели остальные. Но при ее нахождении и распознании нужно срочно начинать лечение. От своевременности проведенной операции зависит прогноз выживаемости пациента. Такое уплотнение имеет специфическую форму возвышающегося купола, с удлиненными ядрами, что дает возможность легко распознать недуг. В основном такие проявления характерны для зоны лица, рук и шеи. Систематическая диагностика родинок у дерматолога и онколога поможет избежать серьезных проблем со здоровьем.
Что собой представляет?
Веретеноклетачный рак — один из видов онкологического заболевания кожи — меланомы. Образование злокачественное, с высокой скоростью поражения организма. Название веретеноклеточной меланомы походит от специфики ее строения, схожей на веретено, купол. Клетки удлиненные, возвышающиеся над поверхностью кожи в виде бугорка. Имеет розовый или коричневый цвет, темного оттенка. Преимущественно поражает кожу детей и подростков.
Образование имеет гладкую поверхность, хотя наблюдаются случаи и с шероховатостью. Зачастую рост волос на ней отсутствует. Появляется в форме маленького узелка и развивается до 2 см в диаметре. Требует обязательного лечения. Проявляется бессимптомно, человек ее может не ощущать. При раке кожи пигментные клетки подвергаются делению при высокой скорости, поэтому болезнь развивается быстро и распространяется на другие ткани и органы. Консистенция может быть и мягкой и плотной.
Появление веретеноклеточной меланомы способно затрагивать любую зону тела. Самыми частыми местами локализации является зона головы, в местах роста волос, лице, шея, рук и ног. Такие травмоопасные участки подверженные высокому риску механического повреждения, что только ускоряет развития раковых клеток. Поскольку такие меланомы имеют широкую сетку капилляров, то при повреждении поверхности новообразования начинается обильное кровотечение, которое невозможно остановить подручными методами. Распознать такие образования легко, за счет специфического удлинения ядер. Поэтому при опасном расположении удаление не стоит откладывать.
Симптомы и диагностика веретеноклеточной меланомы кожи
Возникновение и развития веретеноклеточных раковых клеток проходить без боли. Визуально такое образование легко спутать с доброкачественным невусом, если не знать о наличии онкологии у пациента:
- Обычная неопасная родинка может перерождаться в веретенообразную. При этом изменяется цвет, края, наблюдается быстрое увеличение размера.
- Покраснением окружающих тканей не сопровождается.
- Зуд, жжение, шелушение не характерно для такого типа меланомы.
- Диагностика проводится поэтапно.
| Вид диагностики | Описание |
|---|---|
| Визуальный осмотр и опрос | Исследуется внешний вид родинки, симптомы проявления, плотность опухоли |
| Дерматоскопия | Осмотр образования в увеличенном масштабе, предварительно на узелок наносится масло. Дает характеристику структуры, типа и патологии уплотнения |
| УЗИ | Распознается глубина залегания опухоли, ее влияние на ткани и органы |
| КТ | Распознавания характеристик образования через компьютерный снимок |
| МРТ | Определяет патологию развития и хронизацию распределения метастаз |

После осмотра, дерматолог, хирург или онколог назначает дальнейшие аппаратные процедуры и анализы для пациента с веретеноклеточной меланомой.
Анализ крови дает понимание о наличии раковых клеток, которые обнаруживаются с помощью онкомаркеров. Гистологический анализ проводится только после операции, с удаленного материала.
Веретеноклеточную родинку заметить тяжело, так как она имеет небольшие размеры и не сильно выделяется на фоне кожи. Поэтому важно проходить диагностику образований каждый год, а пациентам, в роду у которых есть предрасположенность к онкологии кожи — раз в полгода. При пальпации дерматолог проверяет не только сам узел, но и кожу вокруг него. При осмотре использует увеличительное стекло.
Особенности лечения
Специфика лечения зависит от стадии, на которой был обнаружен веретеноклеточный тип меланомы и степень распространения метастаз. Изначально хирург проводит удаление опухоли посредством хирургической операции, при необходимости вырезая и ткани вокруг. Такая операция проводится в условиях стационара, анестезия зависит от размера опухоли и тяжести болезни. При таком методе риск повторного появления меланомы снижается. Курс реабилитации не длителен. Он включает в себя постельный режим в первую неделю после операции, применение иммуностимулирующих препаратов и ограждение стрессов. На 3 и 4 стадиях развития рака эпидермиса, в комплексе с хирургическим иссечением, используют химию или лазерную терапию. Самолечение и лечения по народным рецептам недопустимо. Методику избавления от недуга может назначить только онколог.
Вследствие низкой скорости возрастания веретеноклеточных образований прогнозы влияния на организм благоприятны. Летальный исход наблюдается только у 1% пациентов. Метастазирование начинается только при диаметре образования свыше 1,5 см. Если злокачественный невус обнаружить и удалить до этого времени, распространения раковых клеток удастся избежать. Возможный рецидив после операции наступает через 10―15 лет. Хирургия в комплексе с химиотерапией дает положительный прогноз и имеет высокие результаты. Чем раньше начато лечение, тем лучше итог.
Самое тяжелое в лечении онкологических заболеваний не сложность процедур, не стоимость медикаментов. Сложность состоит в том, что больные не сразу замечают симптомы болезни, и до тех пор, когда они обращаются к врачу за помощью, часто онкология сильно прогрессирует и дает метастазы на другие органы. К таким раковым заболеваниям относится и меланома беспигментная, которую довольно сложно диагностировать на ранних стадиях развития.
Беспигментная меланома в начальных стадиях малозаметна
Что такое меланома
Меланома кожи встречается в 10 раз реже, чем иные формы злокачественных новообразований. Однако она несет большие риски, так как болезнь быстро прогрессирует и трудно излечивается.
Опухоли образуются из пораженных меланозитов и пигментных невусов (пятен). Согласно статистике около 90% людей по всему миру являются обладателями родинок и пигментных пятен на теле. Но из 100 000 населения в год злокачественные меланомы образуются только у 30 человек. Хотя по последним данным, эта цифра ежегодно увеличивается.
Чаще заболевание диагностируют у женщин, реже у мужчин и детей. Возрастная группа риска 30-50 лет. Хотя онкогенные клетки также поражают ткани как у детей, так и у людей преклонного возраста.
Статистика показывает, что меланома кожи занимает 6 место по частоте появления среди всех онкологических заболеваний у мужчин, и второе место у женщин после рака шейки матки.
Беспигментная меланома чаще диагностируется у женщины
Зона локализации образований
Локализация меланомы кожи:
- стопы,
- голень,
- спина,
- руки.
Чаще они образуются на открытых участках тела, хотя встречаются также новообразования и на слизистых вульвы, гортани, прямой кишки, оболочке глазного яблока, в ушной раковине, на фалангах пальцев. У людей за 65 лет пигментная меланома чаще образуется на коже лица и шеи.
Виды меланом
Существует несколько видов кожных меланом в зависимости от характера разрастания, скорости образования метастазов, клеточного состава. Так врачами онкологами выделяются:
- Меланома беспигментная (ахроматическая). Ее особенности рассмотрены ниже.
- Веретеноподобная. Свое название получила благодаря форме образования — в виде веретена. Разрозненные опухоли соединены цитоплазматическими отростками. Могут образовывать скопления и покрывать значительные участки кожи.
- Узловая или нодулярная. Наиболее распространенный вид, встречающийся чаще у людей за 50 лет. У женщин поражают нижние конечности, голеностоп. У мужчин — туловище и спину. Агрессивный вид рака, для разрастания опухоли достаточно от 6 до 30 месяцев.
- Подногевая. Поражает пальцы рук и ног. Трудно диагностируемая на ранних стадиях в виду отсутствия первой фазы развития новообразования. Поражает кожный покров конечной фаланги и ногтя. Меланома приобретает коричневый или зеленый оттенок.
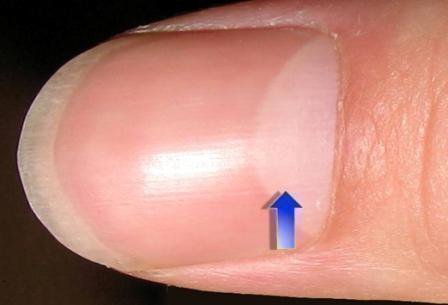
Подногевая меланома в начальной стадии практически не видна
В зависимости от характера распространения выделяют:
- поверхностную,
- лентиго,
- акральную лентигиозную,
- узловую.
Первые три типа поражают поверхностные ткани, тогда как узловая проникает глубоко внутрь. Существует также целый подвид неклассифицируемых форм меланомы.
Меланома беспигментная
Ахроматическая меланома встречается реже других видов, но несет больше опасности для жизни. Причиной тому служит факт того, что она почти не дает симптомы на ранних стадиях развития. Потому же до 20% случаев заболевания диагностируются уже при наличии метастазов в теле.
Внешне бесцветная меланома выглядит как небольшое бугристое скопление меланоцитов на коже. Цвет белый, розовый или телесный. По мере разрастания покрывается шероховатыми чешуйками эпителия. Реже приобретает вид небольшого рубца в неровными краями. Именно поэтому на нее не обращают внимания сами больные, ее сложно определить амбулаторно в первой фазе. Отличается быстрым и агрессивным разрастанием.
Пораженные клетки вместе с током лимфы и крови разносятся по внутренним органам, где дают многочисленные метастазы. Чаще поражаются ткани печени, легких, костей.
Если на первой стадии есть много шансов вылечить заболевания, то на поздних сроках даже при агрессивной химиотерапии остаются риски рецидива и дальнейшего метастазирования.
Может быть выражена в разных формах:
- плоская,
- грибовидная,
- куполообразная,
- бугристая,
- узловая.
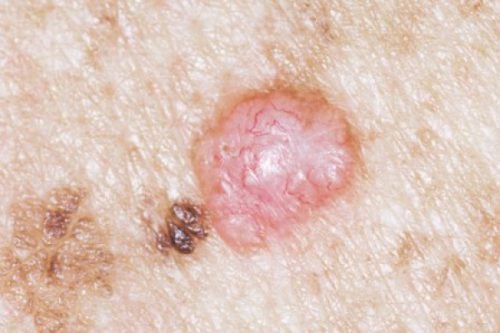
Ахроматическая меланома опасна, поскольку выявляется на поздних стадиях
Причины появления злокачественных меланом до сих пор точно не изучены. Главный сподвижник образования раковой опухоли — молекулярно-генетическая аномалия в здоровых клетках. Происходит нарушение в ДНК по типу генных мутаций, абберация хромосом, меняется количество генов, изменяется ферментная система ДНК. Это приводит к мутированию поврежденных клеток и повышению скорости их деления.
Практикующими врачами онкологами были выдвинуты условия подобных изменений. Выделены несколько факторов риска развития меланомы кожи, в том числе бесцветной.
Медицина выделяет следующие факторы риска, способствующие появлению и разрастанию ахроматической и прочих видов меланом:
- Низкий уровень пигментации. Меланома кожи чаще встречается у людей, у которых белая кожа, светлые волосы, голубые глаза и предрасположенность к появлению веснушек.
- Наследственность. Предполагается, что к появлению злокачественных меланом ведет определенный геном. И если в роду у кого-то были проблемы с подобным видом новообразований, потомки обязательно должны проходить регулярные проверки у дерматолога на предмет своевременного выявления заболевания.
- Расстройства эндокринной системы. В организме человека вырабатывается высокий уровень половых органов, в том числе эстрогена.
- Большой кожный покров. Риск развития заболевания повышается у людей с площадью кожи свыше 1,86 м².
- Низкий уровень иммунитета.
- Период беременности и кормления грудью. Перерождения пигментных пятен в меланому встречается чаще у женщин, первая беременность у которых наступила после 30 лет.
Внешние факторы риска:
- Ультрафиолетовое излучение. Влияние УФО на организм приводит к развитию новообразований как на открытых участках кожи, так и на недоступных прямым солнечным лучам. И тут важнее не количество УФО, а интенсивность излучения.
- Высокий фон радиации.
- Постоянная или частая подверженность электромагнитному излучению. В группе риска люди, работающие с телекоммуникационным оборудованием и на промышленных объектах по производству электроники.
- Влияние химии. Замечено, что работники химической, фармацевтической, угольной промышленности чаще обращаются в больницы с меланомами кожи.
- Механические травмы. Повреждение невусов и родинок на 40–80% повышает риск образования раковых опухолей.

Постоянный контакт с химикатами повышает риск развития новообразования
Существуют и биологические факторы, которые могут запустить процесс перерождения пятен в злокачественные меланомы. Среди них выделяют:
- Неправильное питание. Замечено, что при большом потреблении животных жиров и белков, а также ограниченное употребление растительной пищи, богатой на витамины А и С, также способствует возникновению рака кожи, особенно узловой формы.
- В группе риска находятся и те, кто регулярно принимает оральные контрацептивы и гормональные препараты для регуляции менструального цикла и лечения вегетативных расстройств.
Постоянно наблюдаться у врача, рекомендовано и тем, у кого есть:
- невусы темно-коричневого или черного цвета от 1,5 см в диаметре,
- количество родинок и пятен на теле превышает 50 шт,
- меланоз Дюбрейля, что представляет собой небольшое пигментное пятно на грудной клетке или руках, которое со временем разрастается и имеет неправильные контуры,
- высокочувствительная в ультрафиолетовому излучению пигментная ксеродерма.
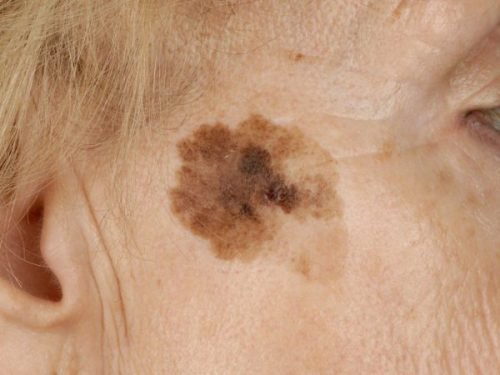
Меланоз Дюбрейля потенциально способен переродиться в рак
Амеланотическая меланома может быть долгое время незаметна носителю. Но безвредное пигментное пятно может переродиться в злокачественное образование, на что указывают следующие симптомы:
- увеличение в размерах,
- асимметричность и размытие границ,
- кровоточивость,
- уплотнение тела меланомы,
- зуд, жжение, болезненные ощущения,
- сочетание нескольких цветовых тонов на одном образовании,
- покраснение и припухлость вокруг образования,
- диаметр меланомы более 6 мм.
Сопутствующие симптомы к прогрессирующей меланоме:
- увеличение лимфатических узлов,
- изъявления,
- рост образований в количестве.
Диагностика злокачественной меланомы
Определение наличия злокачественных меланом начинают с визуального осмотра. Анамнез собирается изначально со слов пациента и только после этого назначаются лабораторные исследования: анализ на биохимию, биопсия, гистология и цитология тела меланомы. Параллельно назначаются МРТ, КТ, рентгенографию.
Такие сложные процедуры необходимы потому, что меланома такого типа сложно диагностируется на ранних стадиях. Потому важно провести комплексное исследование на наличие метастаз.
МРТ может назначаться для более точной диагностики
Лечение
Лечение назначается на основе полученных результатов при исследовании. На первой стадии возможно удаление лазером либо хирургическое (если узловая форма). Если же болезнь задела лимфоузлы, удаляют новообразование, узлы и проводят иммунотерапию.
Третья стадия требует более серьезных вмешательств:
- злокачественное образование, прилегающие лимфатические узлы и ткани удаляют хирургическим путем,
- лучевая терапия,
- терапия химией,
- иммунотерапия.
Неоперабельные меланомы лечат тремя последними перечисленными методами.
Риск рецидива
Меланома кожи относится к тяжелым раковым заболеваниям в виду того, что она имеет высокую склонность к рецидивам. Даже после оперативного вмешательства и полного удаления опухоли, беспигментная меланома может возрождаться в зоне шрамика. Потому очень важно регулярно приходить на обследования и контролировать состояние кожи. А также необходимо постоянно поддерживать иммунитет на высоком уровне.
Веретеноклеточная меланома кожи – это злокачественное образование, имеющее достаточно специфические по форме и размеру клетки. Эта форма патологии наиболее часто наблюдается у детей и подростков. В подавляющем большинстве случаев такая злокачественная опухоль появляется внезапно, причем увеличивается крайне быстро.

Активно развиваясь, веретеноклеточная меланома обычно быстро достигает своих предельных размеров, составляющих около 2 см. Никаких неприятных ощущений по мере своего развития у ребенка она не вызывает. Как и любое злокачественное образование, веретеноклеточную меланому обязательно нужно лечить.
Характерные черты развития веретеноклеточной меланомы
Свое название веретеноклеточная меланома получила из-за специфических форм и размеров патологических клеток, которые ее формируют. Ядра в них отличаются удлиненной формой, а по окраске являются полиморфными. Как правило, патологические клетки располагаются в виде тяжей и пучков. Несмотря на то что полиморфизм свойственен клеткам веретенообразной меланомы, все же выражен он достаточно незначительно, и в цитоплазме определяется мало пигмента. Из-за подобной структуры последняя имеет зернистый вид. Благодаря присутствующему в тканях меланомы пигменту ее можно достаточно легко отличить от более опасной саркомы или невриномы.
На веретенообразной невриноме никогда не наблюдается рост волос. По форме это образование более всего похоже на небольшой купол, возвышающийся над кожей. Как правило, поверхность опухоли имеет округлую и немного зауженную форму. Само новообразование может быть как гладким, так и бородавчатым. Следует учитывать, что на коже вокруг него способны располагаться телеангиэктазии. На ощупь злокачественная опухоль может иметь как мягкую, так и плотную консистенцию.

В настоящее время точные причины появления веретенообразных меланом не выявлены. Считается, что основным предрасполагающим фактором их развития является белая кожа, имеющая небольшое количество меланина. При длительной инсоляции риск возникновения веретенообразных меланом у белокожих детей существенно возрастает. К другим предрасполагающим факторам относится:
- проживание в экологически неблагоприятных зонах;
- длительное пребывание под искусственными источниками ультрафиолета;
- вредные привычки;
- врожденная предрасположенность.
В настоящее время известно, что более 90% выявленных веретенообразных меланом не являются следствием генетической предрасположенности. Кроме того, в настоящее время не выявлены дефектные гены, которые могли бы передаваться от родителей ребенку и становиться причиной появления патологии. Таким образом, в подавляющем большинстве случаев развитие веретенообразных меланом связано с влиянием неблагоприятных факторов внешней или внутренней среды.
Симптоматические проявления веретеноклеточной меланомы
В подавляющем большинстве случаев веретенообразные меланомы локализуются на руках, шее и лице человека. Подобные образования совершено безболезненны. В то же время они имеют крайне развитую кровеносную систему, поэтому при их травмировании могут наблюдаться обильные кровотечения, которые подручными средствами остановить достаточно сложно. В большинстве случаев такие образования крайне тяжело обнаружить, так как возвышающий бугорок опухоли достаточно незаметен, ведь он не отличается цветовой гаммой от окружающих его тканей.
Метастазы, как правило, начинают давать только опухоли, достигшие 1,5 см размера. В случае если опухоль была обнаружена до достижения ею данного показателя, прогноз благоприятен. Как правило, даже если новообразование до его непосредственного лечения успело дать метастазы, далеко не сразу из них появляются вторичные опухоли.

Известны случаи, когда после удаления первичного нароста вторичные образования развивались из некогда распространивших метастазов примерно через 10-15 лет. При таком отсроченном росте вторичных опухолей, которые могут располагаться в мозге, почках, печени, сердце и даже костях, прогноз, как правило, является неутешительным.
Диагностика и лечение веретеноклеточной меланомы
В случае если у ребенка на теле появилось непонятное образование, обязательно следует обратиться к дерматологу или онкологу. Для подтверждения диагноза не достаточно проведения внешнего осмотра места поражения. Необходимо осуществить забор тканей для гистологического исследования. Кроме этого делается МРТ всего тела для выявления возможных метастазов в отдаленных органах или тканях.
Первичная опухоль может быть удалена несколькими способами.
В большинстве случаев врачи рекомендуют проведение обычного хирургического иссечения образования посредством скальпеля, позволяющего захватить и небольшое количество здоровых тканей. Этот метод удаления позволяет значительно снизить риск рецидива развития меланомы. Кроме того, лечащим врачом может быть выбрано и устранение опухоли с помощью жидкого азота и лазерного воздействия. Такие способы являются менее травматичными, но их использование рекомендовано только в случае, если образование отличается незначительными размерами.
Если были выявлены метастазы в различных органах, также требуется использование токсичных лекарственных препаратов. Как правило, химиотерапия при веретеноклеточной меланоме проводится медикаментами на основе интерферона на протяжении 1 года. Если имеются близко расположенные к первичной меланоме опухоли, может быть показана паллиативная химиотерапия. Комплексное лечение способно улучшить прогноз выживаемости.
Веретеноклеточная меланома кожи представляет собой злокачественное новообразование, которое состоит из веретенообразных клеток, имеющих удлиненные ядра. Клеточные структуры располагаются в форме пучков или тяжей. Излюбленной локализацией патологии является кожа рук, ног, лица, шеи, головы.
Причины
На данный момент ученые не определили, что именно запускает развитие опухолевого процесса. Ими были установлены факторы, длительное влияние которых способно негативно отразиться на состоянии клеток и привести к их мутации в дальнейшем.
К подобным предрасполагающим факторам относятся:

- Наследственная предрасположенность.
- Светлый тип кожи.
- Контакт покрова с вредными веществами.
- Долгое пребывание под солнцем.
- Курение и злоупотребление алкоголем.
- Повреждения кожи, родинок, невусов.
Также спровоцировать патологическое изменение в клетках могут различные заболевания кожного покрова, которые долгое время остаются без внимания.
Симптомы и диагностика
В первую очередь врач всегда выясняет, что беспокоит пациента. При появлении злокачественной меланомы никаких выраженных симптомов не наблюдается. Распознать патологию можно только по появлению на кожном покрове уплотнения. Это может быть новое образование или перерождение обычной родинки.
В отличие от доброкачественного невуса злокачественная опухоль постоянно увеличивается в размерах, ее границы нечеткие, меняется ее цвет, наблюдается наличие изъявлений. Поверхность узла папилломатозная, гладкая либо бородавчатая. Боль при пальпации пораженного места не возникает. Веретеноклеточная меланома обладает хорошим кровоснабжением, поэтому при повреждении у больного начинается кровотечение.
При метастазировании на поздних стадиях общее состояние больного начинает ухудшаться. Появляются различные симптомы в зависимости от того, в каком органе развивается вторичный очаг. Метастазы могут образовываться в любых частях организма, к примеру, в легких, головном мозге, сердце, почках, печени.
Чтобы определить, какую природу имеет меланобластома – доброкачественную или злокачественную, назначают биопсию с гистологией.
Методы лечения
Лечение веретеноклеточной меланомы проводится с использованием разных методов. Назначение терапии зависит от стадии развития онкологии, общего состояния больного, особенностей локализации патологии. Основной способ борьбы с опухолью – хирургическое вмешательство. Доктор удаляет новообразование, захватывая часть здоровых тканей.
На ранних стадиях, когда в организме еще нет метастазов, операция помогает полностью избавиться от приобретенного поражения. Если же заболевание протекает на поздних стадиях, то вместе с оперативным лечением проводится химиотерапия и лучевая терапия. Данные методики помогают подавить размножение и рост опухолевых клеток.
Для поддержания работы иммунной системы пациентам назначают специальные стимулирующие препараты. Также рекомендуется прием витаминов, соблюдение диетического питания.
Прогноз при веретеноклеточной меланоме положительный, если удалить злокачественное новообразование до того, как оно даст метастазы. Вылечиться полностью на ранних стадиях удается практически всем пациентам. При наличии вторичных очагов выживаемость резко снижается.
Меланома – серьезное онкологическое заболевание, справиться с которым можно только на начальных стадиях развития. Для своевременного выявления патологии рекомендуется регулярно проверять кожу на предмет подозрительных образований и в случае их обнаружения срочно показаться специалисту.
Меланома (меланобластома) – это злокачественная пигментная опухоль чаще с неблагоприятным прогнозом. Обычно поражает кожу, но в некоторых случаях страдают органы зрения.
Меланома глаз
Точная причина возникновения этой опухоли неизвестна, она имеет нейроэктодермальное происхождение. Меланома глаз обычно наблюдается у пациентов старше 50 лет, в редких случаях выявляется и у детей. Мужчины заболевают чаще. В большинстве случаев поражается только один глаз.
Меланома может поражать веко, слизистую глаза – конъюнктиву или сосудистую оболочку (хориоидею, радужку). Течение ее тяжелое, опухоль быстро прорастает в соседние ткани, рано распространяется по организму лимфогенным и гематогенным путем.
Метастазы обнаруживают в следующих органах:
- Печени (наиболее часто).
- Селезенке.
- Легких.
- Лимфатических узлах.
- Коже и подкожно-жировой клетчатке.
- Костях.
Метастазы в печени могут выявить спустя 20 лет после радикального удаления меланомы. Нередко их принимают за новую опухоль. Также случается, что единичные метастазы существуют в других органах длительное время, не распространяясь по организму. По мнению онкологов, это свойственно именно меланоме глаза.
Злокачественность зависит от расположения новообразования. Наиболее опасна меланома века, самый благоприятный прогноз – у опухоли хориоидеи. Летальность – 50–60% и выше на поздних стадиях.
- Цвет радужки (болеют преимущественно голубоглазые и зеленоглазые люди).
- Повышенная светочувствительность кожи (для меланомы век). Чаще диагностируют опухоль у светлокожих, рыжеволосых пациентов или блондинов.
- Нарушенная пигментация органа зрения (меланоцитоз глазной).
- Невус в зоне глаза.
- Сопутствующая меланома кожи, в том числе после радикального лечения.
Чрезмерная инсоляция повышает общий риск заболеваемости меланомой, поражение глаз чаще наблюдают у людей, проводящих много времени на открытом воздухе, под солнцем.
Классификация

По локализации злокачественного новообразования выделяют следующие виды меланомы органа зрения:
- Века (высокая степень злокачественности).
- Конъюнктивы (рано распространяется и метастазирует).
- Сосудистой оболочки (увеальная меланома). Отдельно описывают поражение радужной оболочки, ресничного тела и хориоидеи (85%).
Также меланома глаз классифицируется по системе TNM – с учетом размера опухоли, метастазов в лимфатические узлы и другие органы.
Злокачественное поражение века встречается редко, провоцируется чрезмерной инсоляцией. Также онкологи изучают роль генетической предрасположенности в развитии этой болезни. Заболевают люди старше 30 лет, пол значения не имеет. Меланома может формироваться из невуса века или возникать на неизмененной коже.
Пациенты предъявляют жалобы на появление образования в области глаза, которое меняет свою окраску или увеличивается, кровоточит. В тяжелых случаях опухоль изъязвляется. Края образования неровные, пигментация неравномерная.
Онкологи дифференцируют меланому века от невуса и пигментированного базальноклеточного рака. Диагноз подтверждают при гистологическом исследовании. Лечение – только радикальная операция. Прогноз восьмилетней выживаемости колеблется от 93% при поверхностной меланоме до 33% — при глубоком прорастании опухоли.
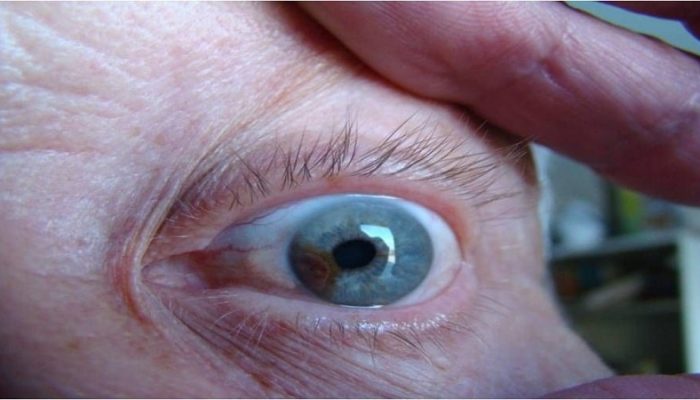
Меланома конъюнктивы – заболевание с неблагоприятным прогнозом. Встречается у молодых людей (20–30 лет) и даже у детей. Но чаще заболевают после 55 лет. К появлению злокачественной опухоли приводит перерождение клеток невуса или приобретенного меланоза (наиболее часто). В 5% случаев предшествующих заболеваний не выявляют.
Преимущественная локализация – конъюнктива глазного яблока (в 70% случаев). Обычно пигментирована, но встречаются и беспигментные опухоли. Чаще меланома конъюнктивы выглядит как узел, растет быстро. Реже – представлена множественными участками поражения, склонными к слиянию. Поверхность ее гладкая, блестит, заметны отложения пигмента в виде россыпи.
Конъюнктивальная меланома окружена сетью сосудов. Со временем на ее поверхности становятся заметны язвы, опухоль начинает кровоточить.
Для этой формы заболевания характерен отсев сателлитов (небольших опухолей). Если меланома беспигментная, они не видны при осмотре из-за маленьких размеров. Это ухудшает прогноз. В 50% случаев новообразование конъюнктивы распространяется на роговицу.
Для этой меланомы характерен экзофитный рост, поэтому пациенты предъявляют жалобы на ухудшение зрения, ощущение инородного тела в глазу, дискомфорт, боль, кровоизлияния. Диагноз устанавливают во время осмотра, для подтверждения используют радиофосфорную диагностику, УЗИ. Биопсию выполняют, если планируют удаление глазного яблока (энуклеацию).
Лечение зависит от размеров опухоли. Это может быть частичное удаление или энуклеация. Хирургическое вмешательство дополняется аппликационной лучевой терапией. Прогноз пятилетней выживаемости при комбинированном лечении и отсутствии метастазов – 95%.
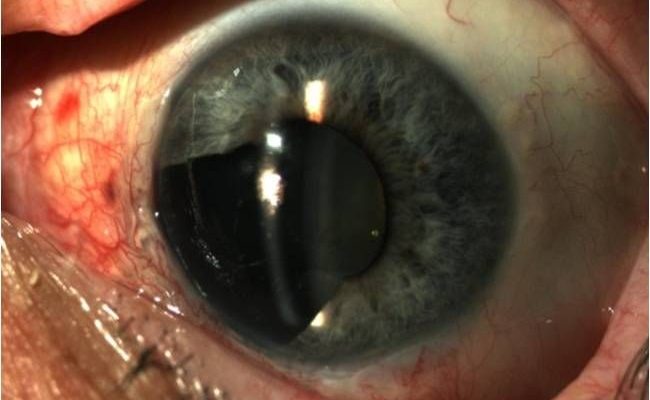
Эта опухоль чаще представляет собой узел без четких границ. Цвет варьирует от коричневого до светло-розового. На неровной поверхности новообразования заметны сосуды. Кроме узловой, выделяют смешанную форму. Ее рост – плоскостный, вокруг наблюдают распыление пигмента.
Если меланома распространяется на зрачок, его форма меняется. При прорастании в заднюю камеру глаза хрусталик смещается и мутнеет, в переднюю – повышается внутриглазное давление. Нередко обнаруживают опухолевые сателлиты на радужной оболочке.
Если опухоль диффузная, стойкая внутриглазная гипертензия развивается рано и является основным симптомом. Может наблюдаться гетерохромия – разный цвет радужки.
Редко встречается бессимптомная форма опухоли – меланома тапиока. Для нее характерен медленный рост. При осмотре офтальмолог видит сосуды новообразования, пигментные скопления по краю зрачка, узелки на радужной оболочке. Они могут сливаться. При меланоме тапиока нередко формируется гифема – скапливается кровь в передней камере.
Опухоль изредка поражает только ресничное (цилиарное) тело, чаще в процесс вовлекаются соседние структуры с формированием иридоцилиарной или цилихориоидальной меланомы. Встречаются две формы новообразования – беспигментная и пигментная.
Поражение цилиарного тела характеризуется медленным ростом, отсутствием симптомов. Иногда наблюдают гипотонию глазного яблока. По мере увеличения опухоли смещается и мутнеет хрусталик, из-за чего ухудшается зрение. Если она прорастает в переднюю камеру, радужка приобретает складчатую форму, меняется форма зрачка, снижается светочувствительность. Иногда реакция на свет полностью отсутствует.
На поздних стадиях развивается глаукома.
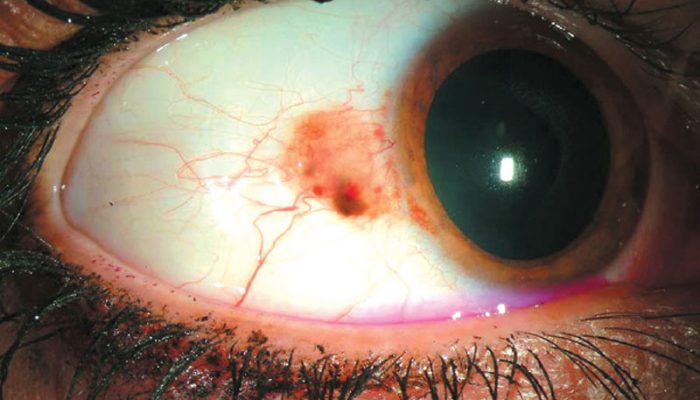
Опухоль (увеальная меланома) представлена двумя формами – узловой и диффузной. Может располагаться постэкваториально (более 50%) и в зоне экватора. К редким локализациям относят мультицентрические и бинокулярные варианты.
В начале роста опухоли обнаруживают серый, желто-коричневый или зеленый круглый очаг. По мере прогрессирования болезни разрастаются новообразованные сосуды, пигментация усиливается. Пропотевание жидкости из сосудов приводит к отслойке сетчатки.
Иногда опухоль напоминает гриб – из-за разрыва стекловидной пластинки, на ее поверхности видны геморрагии. Чем быстрее растет меланома глаза, тем выше риск кровоизлияний в окружающие ткани и сетчатку.
При осмотре окулист видит косвенные признаки злокачественного поражения:
Чаще всего заболевают люди в возрасте 60 лет. Диагностируют опухоль в следующих ситуациях:
- Случайно – во время осмотра глазного дна при профилактическом осмотре.
- При появлении снижения и искажения зрения, изменении полей зрения, жалобах на фотопсии – вспышки света, блестящие шары перед глазами.
- При развитии болевого синдрома – из-за вторичной глаукомы, увеита.
Морфологически (по клеточному строению) различают несколько вариантов увеальной меланомы.
Морфологические варианты
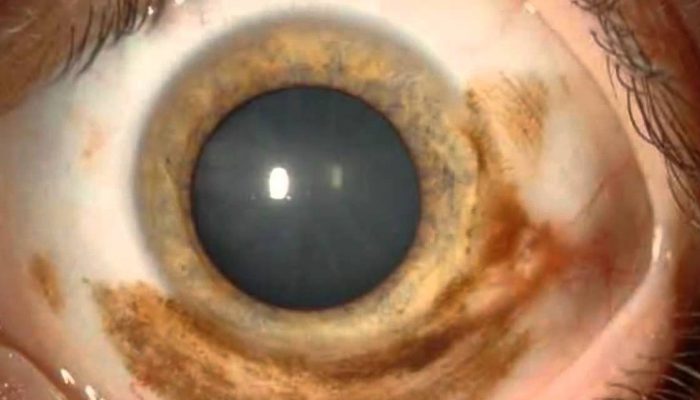
По своему клеточному строению опухоль представлена меланоцитами трех типов:
- Веретеноклеточный тип A (с веретенообразным продолговатым ядром).
- Веретеноклеточный тип B (с овальным ядром, с фигурами митозов).
- Эпителиоидные клетки (с большими ядрами, митотическими фигурами).
В практической деятельности онкологи выделяют два типа увеальной меланомы:
Степень пигментации увеальных опухолей может быть разной – от слабой (беспигментные) до ярко выраженной. Цвет их меняется по мере роста, чаще становится более насыщенным – коричневым. Но может сохраняться и желтая или светло-розовая окраска. Считается, что прогноз ухудшается при усилении пигментации опухоли.
Диагностика увеальной меланомы
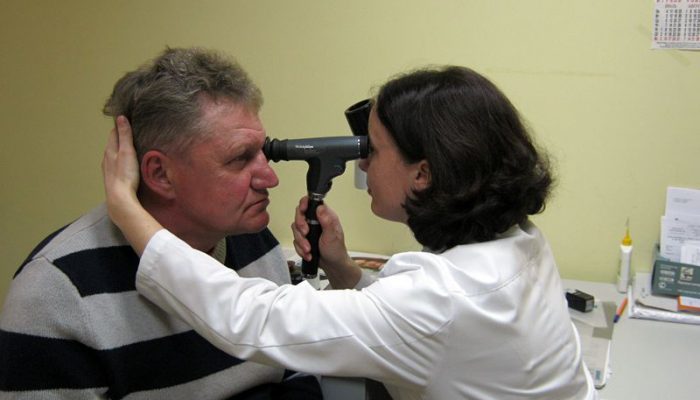
В диагностике злокачественного поражения используют следующие методы:
- Офтальмоскопию глазного дна и биомикроскопию при расширенном зрачке.
- Диафаноскопию, трансиллюминацию – при пигментированных меланомах. Это высокоинформативный метод, но он дает ложно-положительные результаты при кровоизлияниях.
- Флюоресцентную ангиографию. Информативность исследования высока, определяется пятнистое окрашивание новообразования.
- УЗИ с допплерографией. Позволяет подтвердить диагноз и определить степень васкуляризации образования.
- КТ, МРТ.
Перед обследованием пациента необходимо уточнить онкологический анамнез, в 0,37% случаев встречается семейная увеальная меланома глаз. Также опухоль сосудистой оболочки наблюдают при первично-множественном раке, поэтому диагностика должна быть комплексной.
Лечение
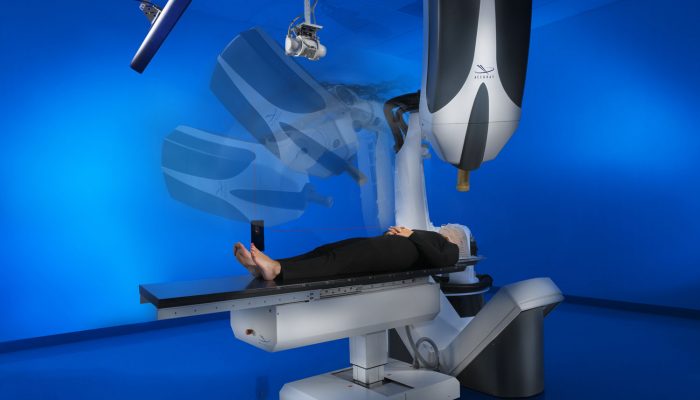
При данном заболевании по возможности используют органосохраняющие методы. К ним относят:
- Резекцию опухоли.
- Брахитерапию (контактное лучевое лечение).
- Гипертермию, термотерапию.
- Лазеркоагуляцию.
Органосохраняющая терапия возможна, если размер новообразования не превышает 14 мм в наибольшем диаметре, для некоторых локализаций эти параметры ниже. При больших меланомах показана энуклеация глаза.
Если в процесс вовлечена костная структура, и остановить прорастание невозможно при помощи радиотерапии, выполняют экзентрацию – удаляют глазное яблоко и все содержимое орбиты. Чем ниже стадия опухоли по системе TNM, тем благоприятнее прогноз для пациента.
Меланома глаз – чрезвычайно опасная болезнь. Своевременная диагностика и адекватное комбинированное лечение улучшают прогноз выживаемости. При появлении необычных симптомов со стороны глаз следует сразу обратиться к офтальмологу. При наличии пигментных пятен, меланоза в этой области ежегодные профилактические осмотры обязательны.
Читайте также:

