Что такое киста на кишечнике у плода

Каждая будущая мама мечтает о рождении здорового ребенка. Естественно, для беременной женщины становится настоящим потрясением обнаружение каких-либо отклонений в развитии малыша. Киста у плода встречается достаточно часто, и такой диагноз заставляет будущую маму изрядно поволноваться. Но насколько опасна такая патология? Рассмотрим, что собой представляют это образование на примере наиболее часто диагностируемых кист.
Киста сосудистого сплетения головного мозга у плода
Согласно медицинской статистике, киста сосудистого сплетения головного мозга у плода обнаруживается примерно у 1-3% беременных женщин. Сосудистые сплетения представляют собой густую сеть маленьких кровеносных сосудов, которые ответственны за выработку спинномозговой жидкости. Эта жидкость необходима для нормального функционирования центральной нервной системы. Сплетения сосудов относятся к тем структурам, которые первыми появляются в головном мозге плода. Для правильного развития обеих половин мозга необходимо наличие обеих сосудистых систем. В некоторых случаях жидкость скапливается внутри сплетений, и тогда говорят о кисте.
Кисту у плода выявляют с помощью УЗИ на сроке 18-22 недель. Важно понимать, что наличие кистозных образований не оказывает влияния на развитие ребенка. В 90% случаев кисты у плода рассасываются к 28-й неделе беременности. Даже если новообразование останется, оно не опасно для малыша ни во время внутриутробного развития, ни после рождения, ни в период взрослости. Впрочем, у взрослых людей киста сосудистого сплетения головного мозга встречается крайне редко.
У некоторых женщин возникает вопрос: если эта киста такая безопасная, почему же доктор обращает на нее внимание? Дело в том, что многие медицинские специалисты отмечают связь между формированием кисты и некоторыми врожденными патологиями, вызываемыми генетическими мутациями. К таким генетическим дефектам чаще всего относится синдром Эдвардса, или трисомия 18. Замечено, что у каждого третьего ребенка с синдромом Эдвардса есть киста сосудистого сплетения. Немного реже встречается эта киста у плода с синдромом Дауна. Однако необходимо понимать, что не киста сосудистого сплетения повышает риск развития генетических мутаций, а, наоборот, дефекты развития провоцируют образование кистозной полости.
Обычно кистозное образование сосудистого сплетения мозга обнаруживается на сроке, когда женщине уже был проведен скрининг первого триместра. Поэтому если результаты скрининга не указывают на вероятность развития генетических отклонений, у будущей мамы нет причин для волнений.
Киста яичника у плода
Киста яичника у плода – довольно частая патология. Образование, как правило, доброкачественное, в большинстве случаев одностороннее и однокамерное. Эти кисты обычно являются функциональными и формируются в результате стимуляции яичника плода материнскими гормонами. Их размеры колеблются от 1 до 12 см.
Специалисты отмечают, что такие кисты у плода чаще всего возникают после 26-й недели беременности. Их обнаруживают во время УЗИ: кистозные разрастания визуализируются в виде округлого образования, расположенного в нижнем отделе брюшной полости плода.
Киста яичника у плода может увеличиваться или уменьшаться в размерах либо оставаться без изменений. Заключение о наличии кистозного образования выносится только после установления пола плода (кисты яичников диагностируют только у девочек), а также при условии отсутствия функциональных и структурных изменений в органах мочевыделительной и пищеварительной систем.
Большинство таких кист рассасываются во время внутриутробного развития или же в течение первого года жизни ребенка. Тем не менее известны случаи разрыва кист большого размера в первые месяцы после рождения, что приводило к гибели малыша. Поэтому при наличии такой патологии женщине рекомендуется регулярное наблюдение за состоянием кисты.
Многие врачи отмечают, что окончательный диагноз можно поставить только после родов, если киста к этому времени не исчезнет. Однако если существует большой риск разрыва кисты у плода или трудности с родами по причине ее большого размера, проводят аспирацию содержимого кистозной полости еще до наступления родов. Наличие кисты яичника у ребенка не является показанием к оперативному родоразрешению (кесареву сечению).
В большинстве случаев киста у плода – временное явление, которое проходит без какого-либо вмешательства извне. Негативных последствий такие образования, как правило, не оставляют. Если же все-таки кистозная полость представляет определенную опасность для развития малыша или течения беременности, женщина должна довериться врачу и выполнять все его рекомендации. Своевременная терапия позволит предупредить возможные осложнения.
Патологии органов пищеварительной системы встречаются у плода нередко как самостоятельно, так и в комплексе с другими аномалиями внутренних органов. На них приходится до 21% пороков у новорождённых и 34% случаев младенческой смертности.
патологии жкт плода
Причины нарушений формирования органов ЖКТ у плода, статистика
Аномалии строения органов ЖКТ связаны с нарушением эмбриогенеза на стадии 4-8 недель беременности, когда идёт образование отверстия пищеварительной трубки. Изначально она заканчивается с обоих концов, однако к концу 8 недели происходит образование каналов, а слизистый эпителий закрывает просвет кишечной трубки.
Среди наиболее часто встречающихся патологий можно выделить стенозы (сужения или растяжки стенок) или атрезии (сращивания).
Больше всего страдает 12-перстная кишка, что связано с особенностями её эмбриогенеза. 1/2 случаев сопровождается пороками других внутренних органов — сердца, сосудов, прямой кишки, печени, желудка. Некоторые случаи настолько тяжёлые, что малышу при жизни придётся сделать множество операций, и они не будут являться гарантом его нормального существования.
Аномалии органов ЖКТ на УЗИ видны на сроке 11 недель. Ультразвуковая диагностика не является 100% гарантией того, что у малыша будут серьёзные отклонения, поэтому её результаты являются основанием для более детального обследования женщины.
Беременной делают кариотипирование на выявление хромосомных нарушений. Также она проходит анализ амниотической жидкости, и по результатам обследования (если они плохие и диагноз подтвердится) ей рекомендуют прервать беременность
Патологии кишечника
К аномалиям 12-перстной кишки относятся:
Атрезия. Встречается в 1 случае из 10 000. Заключается в полной непроходимости кишечника вследствие патологического сращения стенок органа. В 37% случаев сопровождается другими аномалиями — конской стопой, слиянием шейных позвонков, несимметричным положением рёбер и пр.
Ещё в 2% случаев атрезия кишечника сопровождается атрезией пищевода, гигромой заднего прохода, незавершённом поворотом желудка и т.п. В основном это типично для плода с хромосомными нарушениями, в частности с трисомией по 21 хромосоме.
90% беременностей заканчиваются выкидышем или замиранием развития в течение первых 2-х триместров. Остальные 10% беременностей с патологией 12-перстной кишки завершаются рождением детей, страдающих различными пороками: у 31% имеется обструкция дыхательных путей (закупорка инородным телом вроде кисты, опухоли), 24% — парез лицевого нерва (нарушением функциональности мимических мышц).
Только 1% малышей ведёт относительно нормальный образ жизни после проведения сложнейшей операции при условии отсутствия хромосомных нарушений.
Внутрикишечная мембрана . Это плёнка, перекрывающая просвет кишечника, появившаяся в результате нарушения разрастания внутреннего слоя 12-перстной кишки. Встречается в 1 случае из 40 000. На УЗИ визуализируется как слабоэхогенное образование. Просвет кишечника при этом сужен на несколько миллиметров, контуры слизистой оболочки чёткие.
Патология не является показанием для прерывания беременности. В зависимости от расположения мембраны она удаляется после рождения малыша методом дуоденотомии (вскрытием просвета кишечника с последующим удалением мембраны).
Мальротация. Заключается в нарушении нормального вращения и фиксации 12-перстной кишки. Если средняя кишка совершила полный оборот на кровоснобжающей ножке, это может привести к прекращению кровоснабжения и отмиранию средней кишки.
Пренатальный диагноз можно поставить с 24 недели, причём в 61,5% беременностей наблюдалось многоводие. На УЗИ выявляется анэхогенный double-buble 3 следствие расширение кишки и желудка.
Хотя даже незначительное расширение на сроке 16-22 недели должно вызывать тревогу. В норме 12-перстная кишка видна на УЗИ только с 24 недели. Дополнительно в 62% случаев выявляются у плода пороки развития сердца, мочеполовой системы, других органов ЖКТ. После исследования на кариотип в 67% случаев выявляются хромосомные отклонения, из которых на 1 месте стоит синдром Дауна.
Стеноз. Выявляется у 30% новорождённых, в основном у мальчиков. Это частичная непроходимость 12-перстного кишечника, локализованная в одном месте. В основном наблюдается в верхних отделах и сопровождается аномалиями поджелудочной железы. На УЗИ отчётливо виден на сроке от 24 недель при использовании допплеровского метода в изучении кровотока кишечника.
Стеноз успешно устраняется и имеет более благоприятные перспективы, чем атрезия. Не требует прерывания беременности.
Megaduodenum . Это увеличение размеров 12-перстной кишки до размеров, иногда превышающих размеры желудка. Встречается в 1 случае из 7500. Может являться следствием кольцевидной поджелудочной железы, когда головка органа кольцом окручивает кишечник, либо атрезии или стеноза 12-перстной кишки. На УЗИ диагностируется на 24 неделе. Верхняя часть брюшной полости вздута очень сильно, в то время как нижняя часть впалая.
Гиперэхогенность кишечника. Чем выше плотность исследуемой ткани, тем больше будет эхогенность. На УЗИ эхогенность кишечника плода должна быть ниже эхогенности костей, но выше, чем у таких пористых органов, как печень, лёгкие или почки. Когда эхогенность кишечника равна по плотности эхогенности костной ткани, говорят о гиперэхогенности.
Патология выявляется не ранее чем на 16 неделе. Она свидетельствует об отклонении в развитии плода. Повышенная эхогенность случается при преждевременном старении плаценты, внутренних инфекциях, несоответствии размеров плода сроку беременности, эндокринном заболевании муковисцидозе, кишечной непроходимости (стенозе).
УЗИ следует пройти в нескольких разных клиниках во избежание ошибки специалиста. Только при окончательном подтверждении диагноза женщину отправляют на более детальное обследование — биохимический скрининг, анализ на ТОРЧ-инфекции, кордоцентез и анализ амниотической жидкости. Окончательный диагноз ставится на основе комплексного анализа, а не только УЗИ обследования.
Дивертикулы (кисты). Они имеют разные названия — дупликационные кисты, удвоенная кишка, энтерогенная дивертикула. Заключается в отпочковании от стенок кишки образования в эмбриональный период. Образуются не только в кишечнике, но и по всему ЖКТ от гортани до ануса.
Считается, что причиной раздвоения стенок служит нарушение кровоснабжения пищеварительной трубки плода. Кисты на УЗИ гипоэхогенны, бывают как однокамерными, так и многокамерными. Стенки кист двухслойны и имеют повышенную перистальтику, имеют гиперэхогенность, если содержат кровь.
Визуализируются кисты кишечника на 2 триместре и часто сочетаются с другими патологиями. Точность визуализации кист кишечника у плода составляет 66,6%. Данная патология не является показанием к прерыванию беременности, потому что в неосложнённых случаях оперируется и устраняется.
Аномалия формы, размера, положения и подвижности кишечника. Ко 2 триместру беременности должен обратиться вокруг брыжеечной артерии против часовой стрелки на 2700. При нарушении эмбриогенеза можно выделить следующие патологии: отсутствие поворота, несостоявшийся поворот и неполный поворот.
На УЗИ при аномалиях поворота кишечника у плода отмечается многоводие и расширение петель кишечника без перистальтики. В случае перфорации кишечника возникает микониевый перитонит — заражение вследствие выхода наружу содержимого кишечника. Обнаруживается патология поздно, только на 3 триместре, что требует немедленной подготовки женщины к родоразрешению.
Патологии печени у плода
Печень визуализируется на ультразвуковом обследовании уже на 1-м скрининге. На сроке 11-14 недель можно увидеть в верхней части брюшной полости гипоэхогенное образование в виде месяца. К 25 неделе эхогенность повышается и становится такой же, как у кишечника, а перед родами превышает по плотности кишечник.
Очень важна оценка состояния кровотока печени. Вена пуповины плода входит в печень, во 2 триместре визуализируется воротная вена. Её диаметр в норме равен 2-3 мм, а к родам увеличивается до 10-11 мм. Желчные протоки в норме визуализироваться у плода не должны.
Одна из часто встречающихся патологий плода — гепатомегалия печени — увеличение размеров органа. Для выявления аномалии применяется 3D датчик, способный визуализировать срез в продольном, поперечном и вертикальном срезах. Также можно увидеть увеличение размеров печени и на обычном УЗИ аппарате по выступающему животику, охват которого значительно превышает норму.
Одновременно с этим на экране видны различные гиперэхогенные включения. Как правило, аномалия дополняется увеличением селезёнки.
Среди причин, приводящих к увеличению размеров органов пищеварения, выделяют скрытые инфекции (токсоплазмоз, сифилис, ветрянка), а также хромосомные мутации (синдромы Дауна, Зельвегера, Беквета-Видемана).
- При синдроме Зельвегера видны аномалии конечностей, искажение грудной клетки, кисты почек. Анализ амниотических вод выявляет нехватку дигидрокси-ацетон-фосфат-ацил-трансферазы.
- Ветряная оспа, герпес, цитомегаловирус вызывают кальцинирование тромбов печёночной вены, что отражается на экране УЗИ монитора гиперэхогенными кальцинатами круглой формы. Также они образуются при мекониевом перитоните — отравлении содержимым кишечника плода, которое попадает в результате повреждения стенок.
В 87,5% случаев причиной увеличения печени и образования кальцификатов являются внутриутробные инфекции. Также у большинства беременных диагностируется гиперэхогенный кишечник, изменение структуры плаценты, а также большие размеры селезёнки. Патология на 3 триместре возникает в случае резус-конфликта между матерью и ребёнком.
Также не исключены и метаболические нарушения. Увеличение печени встречается при галактоземии (генетическое нарушением углеводного обмена, из-за которого галактоза не преобразуется в глюкозу), трипсинемии (отсутствия выработки пищеварительного гормона трипсина), метилмалоновой ацидемии (отсутствии превращения D-метилмалоновой кислоты в янтарную кислоту), нарушениях выделения мочевины.
Одиночные гиперэхогенные включения большого размера гораздо лучше, чем множественные разрозненные образования в сочетании с другими патологиями. Практически в 100% случаев гиперэхогенные включения большого размера устраняются до рождения малыша или в первый год жизни.
В некоторых случаях порок органов брюшной полости ставится ошибочно. Такое бывает, если брюшная полость малыша сдавливается стенками матки, патологиях миометрия или других факторах.
Наша клиника имеет прекрасный 4D аппарат, оснащённый всеми современными возможностями, исключающими ошибки диагностики.
Желудок
На 16-20 неделе визуализируется желудок плода как анэхогенное образование круглой или овальной формы в верхних отделах брюшной полости. Если желудок не наполнен амниотическими водами, то можно говорить об атрезии пищевода (полном отсутствии просвета).
При диафрагмальной грыже желудок смещён и также не может быть определён на УЗИ. Также амниотическая жидкость отсутствует при поражении ЦНС у плода.
Если плод заглатывает вместе с жидкостью кровь, в желудке визуализируются гиперэхогенные включения. Они также видны при опухолях желудка, но они обычно сопровождаются другими пороками развития. Размеры органа увеличиваются при кишечной непроходимости, многоводии, утолщении стенок, отсутствии малой кривизны.
Уменьшение размеров желудка типично для микрогастрии, которая возникает на фоне отсутствия мочевого пузыря или неправильного положения печени. В 52% случаев плод погибает до 24-й недели беременности, ребёнок рождается нежизнеспособным.
Щелевидный желудок характерен для недоразвитии на ранних стадиях беременности. Данная патология исправляется после рождения малыша: ребёнку конструируют желудок из части тонкого кишечника. Операция крайне сложная, но аномалия не является показанием для выполнения аборта.
Атрезия желудка характеризуется отсутствием эхотени и предполагает образование плёнки с отверстием или без него, расположенной поперёк стенок желудка. Если это изолированная патология, то в 90% случаев она устраняется хирургически. Но обычно атрезия желудка сочетается со сращиванием пищевода, асцитом (излишним скоплением жидкости), недоразвитостью лёгких.
Агенезия желудка предполагает полное отсутствие органа. Это типично для тяжёлых хромосомных аномалий, от которых плод погибает в пренатальный период. Большое значение в диагностике имеет УЗИ на 22 неделе. некоторые отклонения исчезают сами собой, а некоторые требуют немедленного вмешательства.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Пороки, сопровождающиеся образованием дупликационных кист, могут развиваться во всех отделах ЖКТ плода. При ультразвуковом исследовании могут визуализироваться кисты, связанные с дупликациями пищевода, желудка и тонкой кишки, при этом кишечные кисты могут располагаться в забрюшинном пространстве и не иметь отчетливо определяемой связи с просветом нормального кишечника. В некоторых случаях только наличие признаков обструкции ЖКТ, вызванной кистой, позволяет заподозрить ее наличие.
Однако даже в случаях, когда дупликационная киста визуализируется, ультразвуковая картина обычно бывает неспецифична и дифференциальный диагноз будет основываться на ее локализации. Например, кисту при дупликации желудка следует дифференцировать с кистой холедоха и атрезией двенадцатиперстной кишки, а кисту при дупликации тонкой кишки — с кистой брыжейки, сальника или яичника.
Несмотря на то что в большинстве случаев кисты при дупликациях кишечника являются изолированными аномалиями, общая частота встречаемости сочетанных пороков при их наличии слегка повышена, особенно частота вертебральных аномалий.
Кисты брыжейки и сальника могут также потенциально выявляться в антенатальном периоде и должны входить в дифференциально-диагностический ряд при оценке кистозных образований, локализованных в брюшной полости плода. Эти кисты встречаются редко и могут быть однокамерными и многокамерными.
Наиболее часто выявляемыми пороками передней брюшной стенки плода являются омфалоцеле (эмбриональная грыжа) и гастрошизис. Оба эти порока сопровождаются выходом за пределы брюшной полости ее органов, но омфалоцеле формируется по средней линии, когда грыжевой мешок выпячивается через пупочное кольцо, а гастрошизис формируется в параумбиликальной области и сопровождается нарушением строения всех слоев передней брюшной стенки.
Дифференциальная диагностика между этими двумя состояниями имеет большое прогностическое значение и обычно может быть осуществлена при эхографии. Гастрошизис обычно является изолированным пороком и редко сочетается с другими аномалиями, за исключением незавершенного поворота кишечника и вторичных поражений желудочно-кишечного тракта.
Напротив, плоды с омфалоцеле имеют высокий риск наличия сочетанных аномалий, таких как пороки сердца, нарушения развития мочеполовой системы, пороки нервной трубки, ЖКТ и хромосомных анеуплоидий. Выявление омфалоцеле должно сопровождаться проведением тщательного обследования с целью исключения других мальформаций и принятием решения о необходимости кариотипирования плода.
Омфалоцеле входит в состав целого ряда врожденных синдромов, наиболее часто представленных синдромом Беквика-Видемана (Beckwith-Wiedemann) (омфалоцеле, макроглоссия, органомегалия, неонатальная гипогликемия), пентадой Кантрелла (Cantrell) (срединный супраумбиликальный дефект передней брюшной стенки, дефект грудины, недостаточность диафрагмальных отделов перикарда и пороки сердца), а также синдромом эстрофии клоаки (иначе называемым комплексом OEIS: омфалоцеле (omphalocele), экстрофия мочевого пузыря (extrophy of the bladder), неперфорированный анус (imprforate anus) и расщелина позвоночника (spina bifida).


Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Кишечные дупликационные (энтерогенные) кисты встречаются довольно редко. Они могут локализоваться в центральной нервной системе [1], перикарде [2], средостении [3], яичках [4], а также в любом месте по ходу желудочнокишечного тракта, преимущественно в области тонкой кишки [5, 6]. В литературе для обозначения такого состояния были предложены следующие термины: дупликация (удвоение), редупликация, двойная кишка, кишечная киста, гигантский дивертикул, энтерогенная киста [7]. В настоящее время наиболее часто используются два термина: энтерогенные кисты - для обозначения образований в центральной нервной системе [1] и кишечные дупликационные кисты -для обозначения кист, развивающихся по ходу кишечной трубки [8, 9]. Последние кисты обычно наблюдаются у детей [2, 3].
Кишечные дупликационные кисты - это врожденные аномалии, которые могут развиться в любом месте вдоль кишечного тракта, от ротовой полости до ануса. Такие кисты локализуются, как правило, в самой стенке или прилежат к стенке какой-либо части желудочно-кишечного тракта. H. Dardic и соавт. [10] предложили следующие диагностические критерии: наличие выстилки, соответствующей слизистой оболочке кишечника или желудка, гладкомышечного слоя и тесной связи с какой-либо частью желудочно-кишечного тракта. В то же время в литературе имеются описания кист, выстланных респираторным эпителием [5, 11] или многослойным плоским эпителием [12]. В отдельных наблюдениях отсутствовала связь кисты с желудочно-кишечным трактом [13].
Для объяснения патогенеза дупликационных кист было предложено несколько теорий. Теория аберрантной реканализации полостей объясняет удвоение тех участков желудочно-кишечного тракта, которые в своем развитии проходят солидную стадию (например, пищевод, тонкая кишка и толстая кишка) [14]. Существует мнение, что формированию изолированной полости предшествует скручивание или какая-либо сосудистая аномалия на проксимальном участке дивертикула. Такие полости могут полностью отделяться от стенки кишки, формируя изолированные дупликационные кисты [5, 9, 10]. Согласно теории внутриутробного нарушения кровоснабжения, дупликационные кисты развиваются в результате возникновения локальной сосудистой недостаточности при аноксии или какихлибо стрессовых ситуациях [15].
Кишечные дупликационные кисты обычно проявляются в течение первых лет жизни в виде пальпируемого образования, а также признаками кишечной непроходимости. У взрослых, помимо указанных симптомов, могут возникать аррозивные кровотечения при изъязвлении кист [16]. Кроме того, возможно озлокачествление дупликационных кист [5, 13, 17].
Лучевые методы исследования, как правило, подтверждают кистозную природу образования. При ультразвуковом исследовании (УЗИ) дупликационные кисты имеют вид гипоэхогенных масс с выраженными стенками и хорошей трансмиссией из-за наличия прозрачного жидкого содержимого или вид анэхогенных образований при кровоизлиянии или сгущении содержимого в просвете кисты.
Лечение заключается в полном хирургическом удалении таких кист [3, 5].
В качестве примера приводим собственные наблюдения.
Больная А., 33 лет, поступила в институт с жалобами на постоянные боли тянущего характера в эпигастральной области, голодные боли. По данным анамнеза, впервые стала отмечать голодные боли около 4 лет назад, в связи с чем проходила обследование в поликлинике по месту жительства. При эзофагогастродуоденоскопии установлен диагноз рефлюкс-эзофгита. Больной проводили курс антисекреторной терапии с временным положительным эффектом. Однако в последующем боли возобновились и постепенно усиливались, в связи с чем проводили повторное обследование, но никаких патологических изменений не было выявлено. Три года назад выполнено УЗИ брюшной полости, при котором обнаружено кистозное образование в области желудка и поджелудочной железы. При очередной эзофагогастродуоденоскопии выявлено пролабирующее в просвет желудка кистозное образование. Больная поступила в институт для дообследования и определения тактики лечения.
При поступлении общее состояние больной удовлетворительное, кожные покровы и видимые слизистые оболочки естественной окраски, чистые. Дыхание проводится во все отделы, хрипов не выслушивается, частота дыхания 16 в минуту. Границы сердца в пределах возрастной нормы, тоны сердца ритмичные, звучные. АД 120/80 мм рт. ст. Пульс 76 ударов в минуту, ритмичный, удовлетворительного наполнения и напряжения. Отеков нет. Язык чистый, влажный. Живот симметричный, участвует в акте дыхания всеми отделами. При пальпации в эпигастральной области чувствителен, симптомов раздражения брюшины нет. Перистальтика высушивается. Физиологические отправления в норме.
Данные лабораторных методов исследования в пределах нормы.
При УЗИ органов брюшной полости в эпигастральной области слева, в проекции желудка (в его просвете) определяется округлое образование, размером 53,1x49,6x45,6 мм, с четкими ровными контурами, по структуре анэхогенное, однородное, с наличием эхоплотной стенки толщиной до 4,1 мм. При наполнении желудка жидкостью создается впечатление, что образование исходит из его задней стенки, так как оно фиксировано к ней и не смещается при перемене пациенткой положения тела и кашлевом толчке (рис. 1). В режиме цветового допплеровского картирования данных о наличии кровотока в капсуле образования не получено. Заключение: киста (кистозное образование), исходящее из стенки или расположенное в полости желудка.
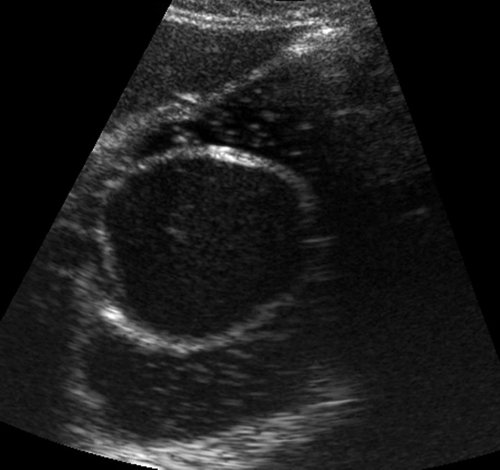
Рис. 1. УЗ-картина дупликационной кисты в просвете желудка, В-режим.
Больной поставили предварительный диагноз: кистозное образование желудка. С целью уточнения диагноза было решено произвести эндоскопическую диагностическую пункцию образования. Образование при инструментальной пальпации мягкое, создается впечатление, что оно имеет жидкостное содержимое. Произведена пункция образования с попыткой аспирации содержимого, однако густой его характер не позволил произвести данную манипуляцию через катетер. При помощи папиллотома произведена фенестрация кисты с аспирацией большого количества вязкого густого секрета цвета "кофе с молоком", без запаха. В процессе аспирации киста полностью спалась.
При цитологическом исследовании содержимого кисты обнаружен тканевой детрит, макрофагальная реакция, клетки плоского эпителия, преимущественно в состоянии деструкции.
Биохимическое исследование содержимого кисты: диастаза - 5 ед/л, CEA - 1887,6 нг/мл, СА 19-9 - 29707, 92 ед/л.
Таким образом, у больной имела место клинико-инструментальная картина дупликационной кисты желудка. В связи с чрезвычайно высоким уровнем онкомаркеров в содержимом кисты необходимо думать о ее малигнизации.
Больная была полностью информирована о характере заболевания, рисках и возможных осложнениях оперативного вмешательства, а также в случае отказа от него. От предложенного оперативного лечения, проведения эндоскопической биопсии стенки кисты пациентка воздержалась. В удовлетворительном состоянии она была выписана под наблюдение хирурга и онколога по месту жительства.
Больная З., 47 лет, поступила с жалобами на ноющие боли в верхних отделах живота. Считает себя больной с 17 лет, когда стали беспокоить периодические боли в верхних отделах живота, особенно после погрешностей в диете. Лечилась амбулаторно по поводу хронического гастрита. Три года назад развился приступ болей в эпигастральной области и больная была госпитализирована в городскую больницу, где при УЗИ диагностировано кистозное образование головки поджелудочной железы до 2 см в диаметре. Год назад у больной развился очередной приступ болей в эпигастральной области, сопровождавшийся однократным приступом рвоты и жидким стулом. По этому поводу она находилась на лечении в Институте гастроэнтерологии, где при УЗИ было установлено увеличение образования в головке поджелудочной железы до 3,3 см. Пациентка поступила в Институт хирургии им. А.В. Вишневского для обследования и лечения.
При поступлении состояние больной удовлетворительное, кожные покровы и видимые слизистые оболочки обычной окраски, чистые. Периферические лимфатические узлы не увеличены. В легких дыхание везикулярное, проводится во все отделы. Тоны сердца ритмичные, шумы не выслушиваются. Пульс удовлетворительного наполнения, 68 ударов в минуту. АД 110/70 мм рт. ст. Определяется варикозное расширение вен обеих нижних конечностей. Живот не вздут, симметрично участвует в акте дыхания, при пальпации мягкий, умеренно 67 болезненный в эпигастральной области. Симптомов раздражения брюшины нет. Перистальтика выслушивается. Физиологические отправления в норме.
При УЗИ и дуплексном сканировании сосудов брюшной полости печень не увеличена в размерах, переднезадний размер правой доли - 136 мм, левой доли - 66 мм, контуры четкие, структура паренхимы однородная, диффузно уплотнена. Желчный пузырь не увеличен, визуализируется с перегибом, стенки утолщены, содержимое однородное. Внутри- и внепеченочные желчные протоки не расширены. Гепатикохоледох определяется, диаметром 3,6 мм, просвет его свободный. Поджелудочная железа не увеличена в размерах, головка - 30 мм, тело - 11 мм, хвост - 18 мм. Контуры железы в проекции тело - хвост ровные, четкие, структура паренхимы однородная, диффузно уплотнена. Главный панкреатический проток не визуализируется. В проекции гепатодуоденальной связки определяется кистозное образование овальной формы, с четкими ровными контурами, размером 47,0x33,4 мм, по структуре анэхогенное, неоднородное с наличием эхоплотных, неравномерно выраженных перегородок в эхоплотной капсуле толщиной до 2,8 мм (рис. 2, а). При дуплексном сканировании данных о наличии кровотока в капсуле и перегородках образования не получено. По заднему контуру образования прослеживается ход общей печеночной артерии (рис. 2, б) без гемодинамически значимых изменений скорости кровотока.
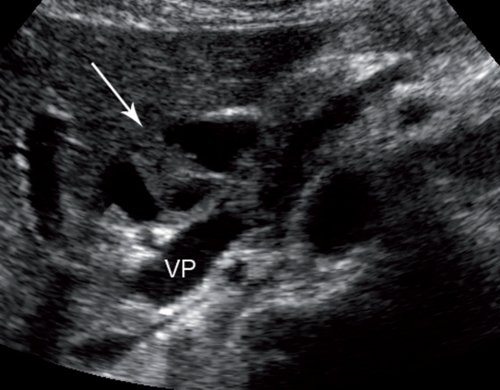
а) Киста (указана стрелкой) в В-режиме (VP - воротная вена).
Читайте также:

