Что такое диссеминированные опухоли
Диссеминация – это распространение возбудителя инфекции или клеток опухоли из первичного очага заболевания по всему органу или организму. Осуществляется это посредством кровотока и лимфатической системы. После диссеминации обычно происходит процесс генерализации, представляющий собой развитие множества очагов. Такие вторичные проявления называются метастазами.
Виды очагов заболеваний и их характеристика
Наличие в организме очагов с размерами патологических теней от 1 до 10 мм означает, что происходит диссеминация. Это могут быть участки, различные по патогенезу и морфологической структуре. Они бывают воспалительные и невоспалительные, фиброзированные. В целом, могут представлять собой скопление тканей и клеток. В области воспалительных очагов возникает процесс перифокального характера. Кроме того, такие участки имеют свойство сливаться. При этом они начинают напоминать инфильтративно-пневмонический процесс. При поражении легких отмечается двусторонняя патология. Здесь следует упомянуть о некоторых различиях в диагнозе. Раньше такие процессы принято было называть диффузными легочными заболеваниями. Однако не всегда может наблюдаться тотальное поражение. В связи с этим название "диссеминированный" в этом случае подходит больше. Изменения при этом могут не являться диффузными.
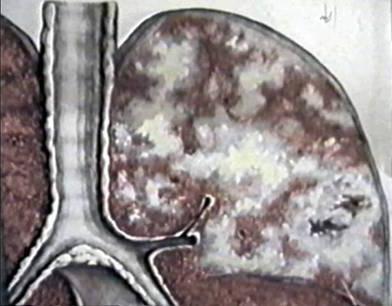
Симптомы
Диссеминация - это рентгенологическое определение, которое включает в себя около ста различных заболеваний. Они могут протекать со всевозможными симптомами. Диссеминация в легких обычно сопровождается воспалительным процессом плевры. Симптомы при этом носят двоякий характер. При воспалительных заболеваниях возникает синдром интоксикации и гипоксии. На фоне диссеминированного рака легких и карциноматоза – дыхательная недостаточность, прогрессирующая с дальнейшим развитием патологии. Легочная диссеминация трудно диагностируема. Именно поэтому существует большая вероятность ошибки. Для более точного диагноза необходимо полное обследование пациентов.
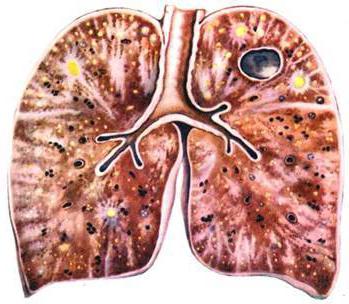
Классификация патологий
Заболевания, при которых происходит диссеминация, это:
- альвеолиты (токсический фиброзирующий, экзогенный аллергический альвеолиты, синдром Хаммена-Рича, микролитиаз, протеиноз);
- гранулематозы (пневмокониоз, саркоидоз, диссеминированный туберкулез, пневмомикозы, гистиоцитоз);
- воспаления, сопровождающиеся опухолевыми образованиями (карциноматоз, бронхоальвеолярный, метастатический рак);
- редкие заболевания (синдром Гудпасчера, идиопатический гемосидероз, лейомиоматоз);
- интерстициальные фиброзы, которые образуются при поражении иных органов и систем (коллагеноз, лучевые повреждения, кардиогенный склероз, а также склероз с заболеванием печени).
Признаки
Наряду с общими, наблюдаются и индивидуальные признаки, свидетельствующие о развитии диссеминированных процессов. Знание и умение распознавать их значительно облегчают диагностику. При фиброзе легких происходит умеренное сужение легочных полей. Также снижается их прозрачность. Изменения туберкулезной формы располагаются в верхних отделах легких. А вот пневмосклероз диффузного характера более выражен в нижней части. Метастазы рака располагаются поодиночке в среднем отделе легких, а при карциноматозе наблюдается большое количество узлов. При туберкулезе очаги имеют различные размеры, их локализация субплевральная. В случае пневмокониоза патологический процесс прогрессирует в нижних лимфатических узлах, потом возникают гранулемы, далее ткани склерозируются. Остальные процессы диссеминации значительно хуже диагностируются, поэтому необходим комплекс лабораторных обследований.
VI РОССИЙСКАЯ ОНКОЛОГИЧЕСКАЯ КОНФЕРЕНЦИЯ
ЛЕЧЕНИЕ ДИССЕМИНИРОВАННЫХ ГЕРМИНОГЕННЫХ ОПУХОЛЕЙ У МУЖЧИН
Герминогенные опухоли (ГО) представляют собой гетерогенную по гистологическому строению и месту возникновения группу опухолей, объединенную общим происхождением. Все они, несмотря на свое разнообразие, произошли из клеток-предшественников герминогенного эпителия, выстилающих канальцы яичка. Факторами, способствующими образованию ГО яичка, являются крипторхизм, дисгенезия гонад, синдром Кляйнфельтера, наличие в семье случаев заболевания ГО яичка у ближайших родственников. Еще одним фактором, способствующим развитию ГО яичка, является гормональный фон, в частности, продолжительный прием эстрогенов матерью в период беременности, что повышает риск развития рака яичка у сыновей. Крипторхизм, дисгенезия гонад, синдром Кляйнфельтера клинически сочетаются с атрофией гонад и нарушением сперматогенеза. У 75% больных ГО яичка в момент постановки диагноза определяется олиго- или аспермия. Атрофия гонад компенсаторно стимулирует продукцию и выброс гипофизом гонадотропина, что является мощным пролиферативным сигналом для клеток герминогенного эпителия. Длительная стимуляция пролиферации, возможно, является важным условием формирования ГО яичка.
Факторы инициации, равно как и механизм трансформации клеток герминогенного эпителия в опухолевые, остаются неизвестными. Это могут быть изменения генетической информации ДНК в результате воздействия карциногена, вируса или мутации, что делает активированную герминогенную клетку независимой от внешних факторов роста и регуляции. Одним из последних открытий в биологии ГО является обнаружение специфичного для этого заболевания хромосомного маркера. Практически у всех больных ГО в клетках опухоли определяется добавочная хромосома (изохромосома), представляющая собой короткую ветвь хромосомы 12 (12р). Проведенный анализ показал, что одним из генов, расположенных в изохромосоме и, возможно, участвующих в канцерогенезе ГО, является ген CCND2, отвечающий за продукцию циклина D2 - мощного стимулятора клеточной пролиферации. Циклин D2, наряду с другими циклинами, регулирует процесс фосфорилирования белка ретинобластомы (pRb), который является важнейшим фактором контроля сверочной точки G1 S клеточного цикла. Усиленная продукция циклина D2 приводит к усиленной фосфориляции pRb и утрате последним способности препятствовать вхождению клетки в процесс клеточного деления. Таким образом, происходит потеря контроля над пролиферативной активностью клетки герминогенного эпителия.
Появлению ГО яичка предшествует стадия carcinoma in situ, которая обнаруживается у 80% больных семиномой и у 100% больных несеминомными опухолями яичка. Клетки carcinoma in situ затем способны претерпевать изменения с образованием семиномы или эмбрионального рака. Клетки эмбрионального рака, в свою очередь, дают начало тератокарциноме - мультипотентной опухоли, родоначальнице как высоко злокачественных опухолей, таких как хориокарцинома и опухоль желточного мешка, так и опухоли с высокой степенью дифференцировки - тератоме. Для удобства клиницистами принято разделять ГО на семиному и несеминомы, что обусловлено различиями в течении, прогнозе и тактике лечения.
Семинома составляет около 50% всех герминогенных опухолей. Она характеризуется индолентным течением, появлением в более позднем возрасте (пик заболеваемости приходится на 35 лет), чувствительностью к лучевой терапии и большей чувствительностью к химиотерапии. 70-75% пациентов семиномой на момент диагностики не имеют отдаленных метастазов. У диссеминированных больных наблюдается, как правило, лимфогенное метастазирование в забрюшинные лимфоузлы, реже - в лимфоузлы средостения и надключичные лимфоузлы. Лишь у 10% пациентов имеются висцеральные метастазы.
В отличие от семиномы, к несеминомным ГО относится группа разнородных гистологических подтипов опухолей, начиная от низкодифференцированных и агрессивных форм, таких как хорионкарцинома, эмбриональный рак, опухоль желточного мешка и заканчивая тератомой в различных вариантах ее дифференцировки - от незрелой до зрелой формы, являющейся доброкачественной. Зачастую одновременно имеется сочетание нескольких вариантов ГО в первичной опухоли.
ГО характеризуются быстрым ростом и очень агрессивным течением. Лишь около 30% больных могут быть излечены с помощью хирургических методов лечения (орхфуникулэктомия ± профилактическая забрюшинная лимфаденэктомия). У подавляющего большинства пациентов в момент обнаружения опухоли в яичке либо уже имеются видимые метастазы в лимфоузлы забрюшинного пространства, средостения или во внутренние органы, как правило, в легкие, либо они проявят себя вскоре после выполнения орхофуникулэктомии. Поэтому проведение системной химиотерапии при лечении этого заболевания диктуется биологическими свойствами самой опухоли.
Еще в 60-х гг. подавляющее большинство заболевших ГО погибало от прогрессирования заболевания. В настоящее время благодаря развитию химиотерапии удается излечивать более 80% больных даже при наличии отдаленных метастазов. Высокая чувствительность герминогенных опухолей к современным противоопухолевым препаратам выделяет эту форму злокачественных новообразований из многочисленного ряда солидных опухолей, и предоставляет онкологам уникальное поле деятельности по разработке новых более эффективных лечебных подходов к лечению этой патологии.
Другой уникальностью ГО является их способность продуцировать онкофетальные белки, такие как ?-фетопротеин (АФП) и хорионический гонадотропин (ХГ), обнаруживаемые у 80% больных несеминомой. Повышенный уровень АФП при семиноме говорит о наличии нераспознанного несеминомного компонента в опухоли. Определение маркеров, кроме диагностического, имеет важное прогностическое значение, а также позволяет оценивать в динамике состояние болезни и эффективность проводимой терапии.
Чаще всего ГО образуются в яичке, однако около 6-10% больных имеют внегонадное происхождение заболевания. В последнем случае ГО может локализоваться в средостении, забрюшинных лимфоузлах, головном мозге без видимых проявлений заболевания в гонадах.
В лечении больных ГО яичка мы придерживаемся следующей тактики. На первом этапе с диагностической и лечебной целью выполняется орхофуникулэктомия, и определяется прогноз больного в соответствие с классификацией IGCCCG (табл. 1). При наличии признаков диссеминации процесса сразу после операции начинается индукционная комбинированная химиотерапия. Обязательным является мониторинг АФП, ХГ и ЛДГ перед каждым курсом химиотерапии. У больных с хорошим прогнозом проводятся 4 курса комбинацией EP. Другой альтернативой для этой группы больных является проведение 3 курсов химиотерапии комбинацией ВЕР. Пациенты из групп промежуточного и плохого прогноза получают комбинацию ВЕР. Обычно проводятся 4 курса химиотерапии с интервалом 3 недели, считая от первого дня лечения. У больных с исходным повышением маркеров (АФП, ХГ, ЛДГ) необходимо стремиться к их нормализации, после которой должны быть проведены 2 консолидирующих курса химиотерапии, поэтому у отдельных больных объем лечения может быть расширен до 6 циклов (если нормализация маркеров наступила только на 4 курсе). При достижении полного эффекта пациенты остаются под динамическим наблюдением. Если по окончании индукционной химиотерапии у больного с несеминомной опухолью сохраняются остаточные образования ?1 см, то производится их хирургическое удаление (забрюшинная лимфаденэктомия, удаление лимфоузлов средостения, резекции легких и печени).
Таблица 1.
Классификация International Germ Cell Collaborative Group (IGCCCG).
*ВГН - верхняя граница нормы
В случае роста опухолевых маркеров или замедления их снижения начинают химиотерапию второй линии (комбинации VeIP, TGP). При лечении больных несеминомой следует помнить о возможности синдрома "зрелой тератомы", когда на фоне снижения маркеров в процессе химиотерапии мы иногда видим увеличение размеров опухолевых очагов, часто с образованием кист. Это свидетельствует о созревании опухоли, а не о прогрессировании заболевания. Пациенты с семиномой даже при наличии остаточных масс дальнейшему лечению не подвергаются, так как в большинстве случаев эти массы представлены некрозом, и при наблюдении происходит их полная резорбция. Химио- или лучевая терапия возобновляются только при прогрессировании заболевания. Следует обратить самое серьезное внимание на строгое соблюдение интервалов между курсами химиотерапии, который не должен превышать 3 недели с момента начала предыдущего курса. При лечении больных ГО лейкопения и нейтропения не могут служить абсолютным противопоказанием к проведению очередного курса или снижению доз противоопухолевых препаратов!
Ниже приведены основные применяемые нами режимы химиотерапии:
Комбинация ЕР: цисплатин 20 мг/м 2 1-5 дни + этопозид 100 мг/м 2 1-5 дни каждые 3 недели;
Комбинация ВЕР: цисплатин 20 мг/м 2 1-5 дни + этопозид 100 мг/м 2 1-5 дни + блеомицин 30 мг 1, 3, 5 дни каждые 3 недели;
Комбинация VeIP: цисплатин 20 мг/м 2 1-5 дни + винбластин 0,11 мг/кг 1,2 дни + ифосфамид 1200 мг/м 2 с урометоксаном 400 мг/м 2 в/в 3 раза в день 1-5 дни каждые 3 недели.
Комбинация TGP: паклитаксел 135 мг/м 2 1 день + гемцитабин 1000 мг/м 2 1, 8 дни + цисплатин 80 мг/м 2 1 день каждые 3 недели.
Таблица 2.
Характеристика больных распространенными герминогенными опухолями, получавших химиотерапию первой линии в отделении клинической фармакологии и химиотерапии в 1987-2001 гг.
| Семинома | Несеминома | |
|---|---|---|
| Число больных | 118 | 482 |
| Медиана возраста, лет (ранг) | 35 (20-62) | 28 (14-64) |
| Локализация первичной опухоли | ||
| Яичко | 110 | 446 |
| Забрюшинное пространство | 2 (1,8%) | 17 (3,5%) |
| Средостение | 6 (5,5%) | 19 (3,9%) |
| Метастазы | ||
| Забрюшинные лимфоузлы | 112 (94,9%) | 358 (74,3%) |
| Лимфоузлы средостения | 8 (6,8%) | 49 (10,2%) |
| Надключичные лимфоузлы | 3 (2,5%) | 43 (8,9%) |
| Легкие | 4 (3,4%) | 205 (42,5%) |
| Нелегочные висцеральные (печень, кости, головной мозг) | 6 (5,5%) | 55 (11,4%) |
| IGCCCG прогноз | ||
| Хороший | 112 (94,9%) | 186 (38,6%) |
| Умеренный | 6 (5,1%) | 169 (35,1%) |
| Плохой | - | 125 (25,5%) |
| Неизвестен | - | 2 |
Как видно из представленной таблицы, у большинства больных (около 93%) имелась тестикулярная локализация первичной опухоли. Больные семиномой были в среднем на 7 лет старше своих "коллег" из группы несемином. Обращает на себя внимание тот факт, что подавляющее число больных семиномой (94,9%), в отличие от несемином (38,5%), принадлежат к группе хорошего прогноза, что является отражением более благоприятного течения этого заболевания. Этот же факт подтверждает и меньшая частота поражения висцеральных органов при семиноме (8,9%) в сравнении с несеминомой (53,9%). Медиана срока наблюдения за выжившими больными несеминомой составила 39 (8-168) мес., а за выжившими больными семиномой - 38 (10-124 мес.).
Данные по выживаемости больных ГО в зависимости от локализации первичной опухоли представлены в табл. 3.
Таблица 3.
Выживаемость больных ГО в зависимости от гистологического строения, локализации первичной опухоли и прогноза.
| Число больных | 4-летняя общая выжива- емость | P | |
|---|---|---|---|
| Гистологический вариант: семинома несеминома | 118 472 | 92% 71% | |
| Несеминомные ГО (локализация опухоли): - яичко - забрюшинное пространство - средостение | 446 17 19 | 73% 73% 33% | 0,0002 |
| Семинома (локализация опухоли): - яичко/забрюшинное пространство - средостение | 110/2 6 | 91% 100% | 0,47 |
| Несеминома (прогностические группы): - хорошая - промежуточная - плохая | 185 (39%) 170 (35%) 125 (26%) | 88% 71% 45% | Поделиться | |
ДИССЕМИНИРОВАННЫЙ ПРОЦЕСС В ЛЕГКИХ — ЧТО ЭТО ТАКОЕ?
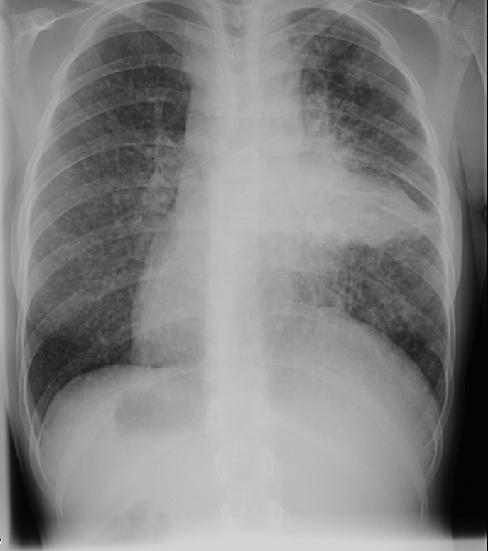
Диагностика диссеминированных процессов в легких – это самая сложная область пульмонологии. Диссеминированным называется заболевание, которое проявляется более-менее однотипным распространением (диссеминацией) патологического процесса на большую часть легочной ткани. Такое распространение процесса по легким, как правило в виде очагов, сетчатых изменений или смешанного типа, диагностируется как с помощью рентгенографии, так и с помощью компьютерной томографии (КТ).
Сложность диагностики диссеминированных заболеваний заключается в том, что похожая рентгенологическая картина может наблюдаться при огромном количестве болезней самого разного происхождения. До 80% пациентов с легочной диссеминацией получают при первичной диагностике неверные диагнозы. Кроме того, многие заболевания легких, сопровождающиеся диссеминацией, протекают бессимптомно, что также оттягивает верную диагностику. У некоторых пациентов между началом заболевания и правильно поставленным диагнозом проходит несколько лет, а кому-то правильный диагноз не выставляется вовсе.
ДИССЕМИНИРУЮЩИЙ ПРОЦЕСС В ЛЕГКИХ — ВАРИАНТЫ ПАТОЛОГИИ
Какие болезни легких способны проявляться диссеминацией на КТ и рентгенографии?
1. Альвеолиты
1. 1. Идиопатический фиброзирующий альвеолит
1. 2. Экзогенный аллергический альвеолит
1. 3. Токсический фиброзирующий альвеолит
2. Гранулематозы
2. 1. Саркоидоз легких
2. 2. Гематогенно — диссеминированный туберкулез легких
2. 3. Гистиоцитоз
2. 4. Пневмокониозы (силикоз, силикатозы, бериллиоз и др. )
2. 5. Пневмомикозы (актиномикоз, кандидоз, криптококкоз легких и др.)
3. Диссеминации опухолевой природы
3. 1. Бронхиолоальвеолярный рак
3. 2. Карциноматоз легких
3. 3. Раковый лимфангиит
4. Редкие формы диссеминированных процессов в легких
4. 1. Идиопатический гемосидероз легких
4. 2. Синдром Гудпасчера
4. 3. Альвеолярный протеиноз
4. 4. Лейомиоматоз легких
4. 5. Первичный амилоидоз легких
Как видите, список очень длинный, а ведь здесь далеко не все диссеминированные болезни!
О чем нужно задуматься, если у Вас в легких обнаружен диссеминированный процесс? Прежде всего, об исключении самых опасных болезней – туберкулеза и рака легкого! Не является ли диссеминация туберкулезной или опухолевой природы?
МНОЖЕСТВЕННЫЕ МЕТАСТАЗЫ В ЛЕГКИХ — САМЫЙ ОПАСНЫЙ ДИССЕМИНИРОВАННЫЙ ПРОЦЕСС
Прежде всего, врачам при обнаружении диссеминированного заболевания легких необходимо исключить злокачественную опухоль. Это может быть как метастатическая диссеминация рака (гематогенный, лимфогенный карциноматоз), так и первичная диссеминированная опухоль легкого — бронхиолоальвеолярный рак. Множественные метастазы в легкое чаще всего встречаются при раке молочной железы, почек, яичников, кишечника, желудка и матки. При правильном анализе результатов компьютерной томографии (КТ) врач-рентгенолог в большинстве случаев способен отличить метастазы от других вариантов диссеминации.
КАК ОТЛИЧИТЬ ОДНО ДИССЕМИНИРОВАННОЕ ЗАБОЛЕВАНИЕ ОТ ДРУГОГО?
ВТОРОЕ МНЕНИЕ ПРИ ДИССЕМИНИРОВАННОМ ПРОЦЕССЕ
Нередко возникает ситуация, когда даже КТ не вносит полной ясности в диагноз. Например, врачи могут сомневаться, что у пациента: саркоидоз или метастазы в легких, диссеминированный туберкулез или грибковая инфекция, и т.п. В таких случаях полезно получить дополнительное мнение высококвалифицированного рентгенолога, который повторно проанализирует снимки и выскажет свое мнение. Подобное экспертное мнение поможет Вашему лечащему врачу уточнить диагноз и назначить правильное лечение. Если Вы живете вдалеке от крупных центров, снимки можно отправить специализированному радиологу по интернету, например через службу Национальной телерадиологической сети. Полученное в результате второе мнение по КТ легких с подписью и печатью опытного специалиста снизит риск неверного диагноза.
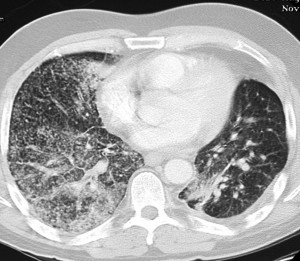
КТ при бронхиолоальвеолярном раке. Множественные хаотичные очаги, чередующиеся с участками уплотнения по типу матового стекла, фокусами альвеолярной консолидации.
Среди развивающихся и развитых стран планеты Российская Федерация прочно держится в пятерке государств, где заболеваемость и смертность от туберкулеза остается очень высокой.
Возбудитель заболевания – палочка Коха – приобретает черты, способствующие персистенции в организме и рефрактерности к лечению. Туберкулез характеризуется тем, что его сложно лечить.
Множественная и широкая лекарственная устойчивость микобактерии – серьезная проблема, ставящая под угрозу здоровье пациентов, имеющих различные формы патологии. Одной из наиболее тяжело поддающихся лечению форм является диссеминированный туберкулез.
Общая характеристика
Диссеминированный туберкулез легких характеризуется множественностью поражения, поэтому лечение этой формы сопряжено с большими трудностями. Что представляет собой диссеминированный (распространенный) туберкулез в плане клинических проявлений, особенностей диагностики и терапии?
Описываемая форма заболевания встречается довольно часто. При этом она может быть диагностирована как при первом обращении пациента, так и присоединяться, осложнять другие варианты болезни.
Диссеминация – термин, обозначающий распространение, дословно – рассеивание. Именно в результате распространения микобактерий из туберкулезных очагов развивается диссеминированный туберкулез.
Какими путями реализуется распространение палочек Коха? Это может быть:
- Гематогенное рассеивание бактерий – доминирующий вариант формирования диссеминированного процесса.
![]()
Лимфогенный путь, реализующийся с помощью лимфатических сосудов и коллекторов. Важный вспомогательный фактор – застой, лимфостаз.
Лимфогематогенное распространение – пограничный вариант, который сначала включает диссеминацию по лимфатическим сосудам, конечная точка – грудной проток.
Оттуда возбудители специфической инфекции устремляются через яремную вену и систему верхней полой вены по организму.
Очаги, которые являются источником генерализации процесса, обычно являются комплексами Гона. Это кальцифицированные участки легочной ткани, пораженной когда-то туберкулезной палочкой.
Существует несколько факторов, которые способствуют тому, что инфицирование происходит путем диссеминации.
- ослабление иммунитета,
- длительная инсоляция,
- иммуносупрессия, в том числе лекарственная,
- физиотерапевтические процедуры,
- иммунодефицитные состояния,
- ухудшение бытовых и социальных условий.
При наличии этих факторов ослабевает степень напряженности иммунитета к палочке Коха. Добавочная инфекционная нагрузка способствует тому, что инфекция снова развивается. На этот раз она протекает по более серьезному сценарию.
Распространяясь гематогенно (по кровеносным сосудам), диссеминированный процесс (туберкулез) в ткани легких проявляется очагами отсева, располагающимися симметрично. В то же время лимфогенный путь приводит к тому, что поражение легких асимметрично.
Острая форма диссеминированного туберкулеза
Иное название этой часто встречаемой формы – милиарный туберкулез. Острый диссеминированный туберкулез легких реализуется в условиях серьезного иммунодефицита и снижения напряженности специфического иммунитета, направленного на микобактерии и их компоненты. Вторая важная составляющая – большое количество палочек Коха в крови. Это состояние называют бактериемией.
Нечасто, но встречается острый туберкулезный сепсис, в большинстве случаев летальный. Острая диссеминация может сопровождаться туберкулезным инфицированием и специфическим воспалением оболочек головного мозга.
Проявления этой формы патологии очень яркие, но в то же время они могут стать причиной неправильного диагноза и госпитализации в другие отделения с неверно выбранной тактикой лечения. Симптоматика острой диссеминации микобактерий разворачивается в течение 4-5 дней, достигая своего апогея на 10 день.
Общеинтоксикационные проявления очень выраженные:
- температурная кривая гектического характера,
- тошнота и рвота,
- сильная головная боль,
- резко возникшая слабость, усталость,
- выраженный гипергидроз,
- быстрая потеря массы тела.
Очень важно обращать внимание на такие признаки, как боли в животе. Часто им сопутствует появление пятен на передней стенке живота и на коже грудной клетки. Морфологическая основа этого явления – воспаление сосудов и капилляров аллергического характера. Нередко при этом возможно развитие психотических проявлений, галлюцинаций и бредовых явлений.
Поэтому врач скорой помощи в первую очередь думает о том, что имеет место тиф. Госпитализация в инфекционную больницу исключает этот диагноз, и тогда больной лечится фтизиатром в профильном отделении. Описываемые синдромы характеризуют тифоидную форму острого диссеминированного туберкулеза.
Легочная форма патологии протекает с развитием непродуктивного кашля. Воспаление стенок бронхов с просовидными гранулемами обусловливает его надсадный характер.
Мокрота отходит редко. Возможно развитие болевого синдрома. Пациент жалуется на боли в грудной клетке при кашле. Еще один важный синдром – одышка. Он обусловлен развивающейся эмфиземой легочной ткани. Диспноэ носит смешанный характер.
Подострая форма
Подострый диссеминированный туберкулез легких развивается реже. Для его возникновения достаточно менее выраженной бактериемии. Снижение иммунитета тоже может быть не настолько сильным, как при остром рассеивании.
Отличие этой разновидности диссеминации в том, что очаги появляются в верхушке или средней доле, не повреждая нижние сегменты легких. Они крупные, чуть ли не в 5 раз больше по диаметру, чем участки пораженного легкого при милиарном туберкулезе.
Важная особенность – небольшое число очагов подвергается рассасыванию под действием специфической терапии. Развивается фиброз легочной ткани и эмфизема. При отсутствии лечения инфекция быстро распространяется на другие органы, приводя к потере их функции.
В отличие от острой формы, подострый вариант диссеминированного туберкулеза протекает не так ярко и выраженно. Явления интоксикации наблюдаются редко и на небольшой период времени. В связи с развивающейся своеобразной эйфорией эти симптомы игнорируются больным.
Довольно типично для больных туберкулезом с подострым течением диссеминированного процесса появление вегетососудистой дисфункции. Она протекает по гипертоническому или гипотоническому типу. Возможна церебральная форма дистонии. Такой сценарий характерен для женщин.
Диссеминированный туберкулез легких в фазе инфильтрации может проявляться следующими симптомами:
- ощущение дискомфорта в грудной клетке,
- непродуктивный кашель,
- легкая одышка,
- субфебрилитет,
- ночная потливость.
Но эти симптомы носят настолько незаметный характер для пациента, что диагностика этой формы патологии осуществляется уже при развитии осложнений.
- Плеврит.
- Специфическое воспаление гортаноглотки.
Именно по этой причине подострая форма чаще проявляется осиплостью голоса и выраженной болью в грудной клетке, облегчающейся при наклоне пациента кпереди. Диагностика осуществляется уже при осложненной форме патологии.
Хроническая диссеминация
При этом варианте заболевания симптомы редко бывают замеченными докторами. Они протекают слабовыраженно. Диссеминация носит волнообразный характер.
Хроническое течение протекает еще менее выраженно. Симптоматика зависит от того, в какой фазе сейчас находится диссеминированный туберкулез легких: фазе инфильтрации или фазе распада. Общим для этих стадий является развитие диспноэ. Оно усиливается по мере развития фиброза и эмфизематозной деформации легочной ткани. Одышка становится выраженной при эмоциональной или физической нагрузке.
Хронический диссеминированный туберкулез легких в фазе инфильтрации сопровождается упорным кашлем, возникновением боли в области грудной клетки при кашле.
Появляются симптомы интоксикации. В этой фазе патологический процесс легко спутать с обострением хронической обструктивной болезни легких. Диссеминированный хронический туберкулез в фазе инфильтрации или распада обоих легких поддается лечению. Фаза воспалительной инфильтрации, а иногда и туберкулезного распада не завершаются полным рассасыванием патологического очага. Но они заметно уменьшаются в размерах.
Хроническое течение диссеминированного процесса приводит к тому, что пациент становится раздражительным, быстро утомляющимся. В области над ключицей наблюдается западение. Хронический диссеминированный туберкулез легких вынуждает доктора назначить лечение с патогенетических позиций.
Осложнения этой формы могут сопровождать хронический диссеминированный туберкулез обоих легких. При этом диагностируется фаза воспалительной инфильтрации и, возможно, фаза распада. Очаги отсева можно обнаружить в костных образованиях, почках или серозных оболочках головного мозга.
Последняя ситуация носит название туберкулезный менингит. Она проявляется выраженной головной болью и невозможностью согнуть шею и достичь подбородком грудной клетки. Протекает это состояние тяжело и лечится с помощью больших доз антибиотиков в условиях реанимационного отделения, а потом в стационаре.
Подходы к диагностике
Для подтверждения диагноза следует обратиться к грамотному доктору. В план диагностических процедур входят:
![]()
общеклинический анализ крови с определением СОЭ, СРБ,- анализ мочи, включая пробу по Нечипоренко,
- рентгенография грудной клетки в нескольких проекциях,
- реакция Манту или Диаскинтест,
- ПЦР мокроты,
- посев выделяемой слизи при кашле.
Самые ценные данные предоставляет рентгенографическое исследование. При диссеминации рентгенолог обнаруживает множественные округлые очаги. Если они расположены в обоих легких, то процесс распространился гематогенно. В случаях, когда участки поражения носят симметричный характер, имеет место лифмогематогенное рассеивание. Когда очаги находят в одном легком, говорят о лимфогенном распространении инфекции.
Участки поражения расположены всегда в верхних и средних долях. Милиарный туберкулез в рамках острой диссеминации может захватывать и нижние сегменты.
Выявляется, кроме очагового поражения, эмфизематозный процесс, а при хронической форме – фиброз легочной ткани. При этом легочный рисунок деформирован, корни подтягиваются кверху, тени сердца и других средостенных структур сильно деформируются.

Чтобы определить, больной заразен или нет, необходимо исследовать мокроту на наличие в ней микобактерий туберкулеза. Альтернативный вариант – полимеразная цепная реакция для определения генетического материала возбудителя.
Для того чтобы назначить лечение, фтизиатры должны удостовериться в том, что у обнаруженного штамма палочек Коха нет множественной устойчивости к лекарственным препаратам. Для этого также проводится ПЦР. Этот же метод используется для оценки эффективности лечебных мероприятий.
С похожими симптомами протекает множество заболеваний легких. Среди них – саркоидоз легких и новообразования различной природы. Кроме того, со сходной клиникой развивается двухсторонняя пневмония.
Для того чтобы исключить эти болезни, необходимо пройти вышеописанный список обследований. Он должен быть дополнен биопсией тканей легкого и томографическим исследованием. При необходимости назначается консультация онколога и определение уровня онкомаркеров.
Диссеминированный туберкулез легких предполагает лечение, осуществляемое только врачами-фтизиатрами. Они назначают специфические препараты в виде стандартных схем. Предварительно они осуществляют проверку на наличие множественной лекарственной устойчивости.
После определенных сроков терапии фтизиатр назначает ПЦР для того, чтобы выявить эффективности терапии. Как правило, диссеминированная форма туберкулеза, при выполнении всех рекомендаций, хорошо поддается лечению.
Читайте также: