Что такое cr при опухолей
На основе гистологического заключения. Злокачественность опухоли напрямую влияет на исход болезни: чем выше степень, тем агрессивнее рак, и тем хуже прогноз для выздоровления.
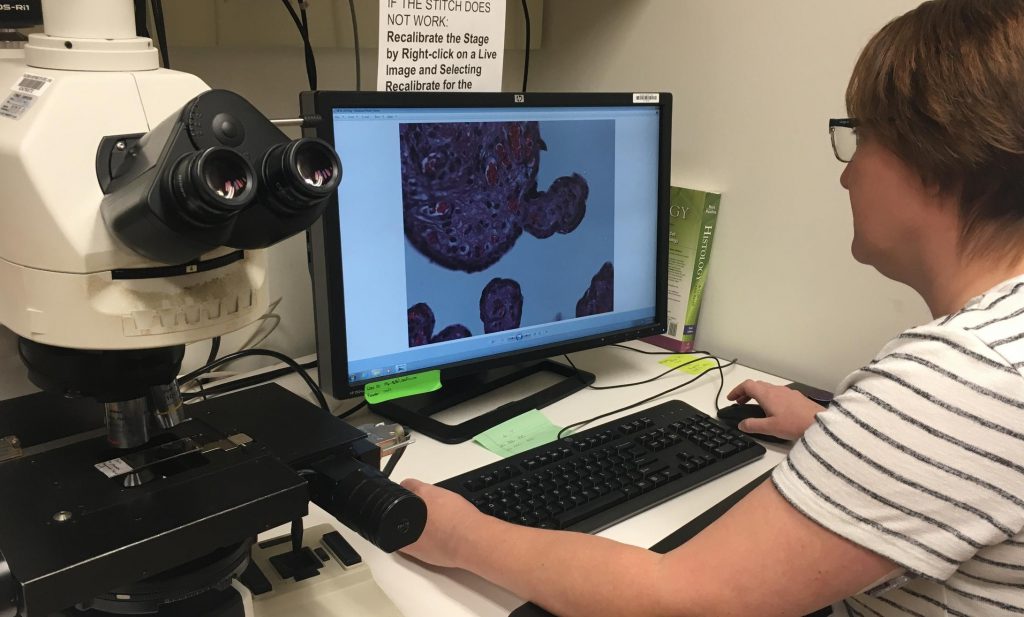
Врач-гистолог оценит степень злокачественности
Злокачественность опухоли
Морфологическое исследование удаленных раковых тканей, как обязательный этап диагностики, помогает определить злокачественность опухоли. В организме человека триллионы клеточных структур, основой которых являются около 100 различных типов клеток: каждая из них может переродиться в раковую. При этом результат перерождения-трансформации может быть морфологически очень близок к исходно нормальной клетке. Или настолько сильно отличаться, что, кажется, и сравнивать не с чем.
Злокачественность опухоли – это степень клеточных изменений, указывающая на агрессивность Карциномы: чем выше цифра после буквы G, тем сильнее отличается злокачественное новообразование от исходной ткани в месте возникновения рака.
Степени злокачественности
Гистологический диагноз – это морфологический вариант опухоли и степень злокачественности. Выделяют 3 степени:
- Высокая степень дифференцировки опухолевой ткани (G1) – клетки первичного очага отличаются от нормальных клеточных структур удаленного органа или ткани, но морфологически похожи: у врача-гистолога нет никаких сомнений в том, что основой злокачественного перерождения стали клетки именно из этого органа или ткани;
- Средняя степень дифференцировки (G2) – схожие черты исходной ткани сохраняются, но различий больше: гистологически опухоль сильно отличается от нормы, но отошла еще не так далеко;
- Низкая степень (G3) – раковые клетки имеют крайне мало сходства с органом или тканью в первичном очаге: гистолог сразу понимает, что это чужеродный и агрессивный зверь.
Необходимо обращать внимание на цифровое значение критерия G в диагнозе: низкодифференцированные опухоли всегда прогностически хуже, при G1 шансы на выздоровление значительно выше.
Значимость клеточных изменений опухоли
Важно понимать: злокачественность опухоли – это одно из значений диагноза, необходимое для реального понимания силы Карциномы. Это вовсе не означает, что при G3 нет никаких шансов для выживания, а при G1 можно радостно подбрасывать чепчики – типа, мы уже почти победили врага.
Высокодифференцированные опухоли – это:
- Сравнительно медленная скорость прогрессирования;
- Низкий риск быстрого и раннего метастазирования;
- Высокая чувствительность к лекарственной терапии;
- Высокие шансы на длительную ремиссию.
Низкодифференцированные раки – это:
- Быстрый рост первичного опухолевого очага;
- Ранние метастазы в лимфоузлы и отдаленные органы;
- Отсутствие положительного ответа на химиотерапию;
- Низкие шансы на выживаемость.
Казалось бы, все просто: G1 – это благоприятно, G3 – это плохо. Но в жизни все значительно сложнее, потому что на прогноз при онкологии влияют масса факторов. Злокачественность опухоли – это важный элемент диагностики, на который надо обращать внимание: низкая степень дифференцировки раковых клеток указывает на то, что враг силен, зол, беспринципен и агрессивен. Война будет изнурительно-длительной, не каждая битва будет успешной, после каждого боя будет казаться, что Карцинома становится сильнее, но, тем не менее, шансы на победу есть всегда.

Карцинома in situ (ин ситу) — рак в самой начальной стадии, когда есть только пласт злокачественных клеток, не выходящий за пределы слизистой оболочки и не проникающий в глубину стенки органа. Считается, что в этот период отдаленных метастазов не может быть, но иногда находят скопления раковых клеток в ближайших лимфатических узлах.
- Диагностика
- Чем опасна внутриэпителиальная карцинома
- Карцинома in situ шейки матки
- Карцинома in situ молочной железы
- Карцинома in situ пищевода
- Карцинома желудка in situ
- Рак in situ толстого кишечника
- Рак легкого in situ
- Рак кожи in situ
Диагностика
Начало процесса можно определить при наблюдении за течением предракового процесса, каковой установлен далеко не для всех органов. Официально признаны предраковые состояния кишечника — полипы, матки — дисплазия, пищевода — Баррета, болезнь Боуэна для кожи, поэтому их адекватное лечение исключает вероятность озлокачествления.
Фиброзно-кистозная мастопатия и другая доброкачественная патология молочной железы не относится к предраковому состоянию, потому что у этих патологий с карциномой общее только пролиферация — способность клеток к усиленному воспроизводству.
Официально не установлено облигатных предраковых процессов в желудке и поджелудочной, легком и многих других органах, поэтому ИС в них находят случайно.
Чем опасна внутриэпителиальная карцинома
Без лечения группа злокачественных клеток неуклонно увеличивается, при внутриэпителиальном росте деление и гибель клеток долгое время находятся в равновесии, но через какой-то срок любое равновесие нарушается. Обычно от состояния in situ до инвазивного рака проходит несколько лет, к примеру, при карциноме поджелудочной железы — почти 20 лет, при поражении шейки матки — около 12 лет.
Некоторые виды внутриэпителиального злокачественного процесса, как и обычный рак, имеют несколько градаций агрессивности — от высокодифференцированной до низкой степени дифференцировки, соответственно и скорость перехода от 0 стадии до 1-2 стадии сильно различается.
Предполагается, что у некоторых больных раком молочной железы 0 стадии болезнь никогда не сможет дорасти до клинически определяемой опухоли, поэтому лечить их — только портить женщине жизнь, но абсолютно неизвестно кого какая судьба ожидает, поэтому лечат всех.
Карцинома in situ шейки матки
Наиболее изученная патология, которую выявляют на этапе дисплазии — предрака и лечат. К развитию опухоли и дисплазии приводит деятельность определенных типов вируса папилломы человека, современное обследование легко их обнаруживает внутри клеток. Сегодня у каждой четвёртой пациентки заболевание выявляется на этапе 0 стадии, а можно микроскопический рак обнаруживать у всех 100%.
Дисплазия тяжелой степени часто неотличима от in situ даже при микроскопии, вместе они входят в группу цервикальной интраэпителиальной неоплазии или CIN 3, лечение обеих состояний очень серьезное — операция.
У клеток внутриэпителиальной опухоли уже имеются черты будущей морфологической принадлежности — плоскоклеточного рака или аденокарциномы in situ.
К сожалению, пока не найдено специфического противовирусного лекарства, которое могло бы пресечь прогрессию дисплазии, но у большинства женщин со временем вирус исчезает вместе с приютившей его клеткой слизистой оболочки, умирающей от старости. Только у 20% легкая дисплазия переходит в более тяжелую, если избегать лечения, то ещё у 20% средняя степень перейдет в тяжелую CIN.
У молодых женщин выполняют органосохранную электроконизацию шейки, позволяющую в дальнейшем выносить плод, у вышедших из репродуктивного возраста женщин предпочтительно удаление матки вместе с шейкой.
Карцинома in situ молочной железы
Тотальное маммографическое обследование женщин, начиная с 40-45 лет, позволяет обнаружить 0 степень заболевания, которая проявляется дуктальной (протоковой) или лобулярной (дольковой) неинвазивной карциномой. К сожалению, из двух сотен больных только у 3 процесс выявляют на 0 стадии.
Оперативное лечение обязательно и лучше выполнить мастэктомию, в некоторых ситуациях целесообразно удаление обеих желез или при наличии гормональной зависимости клеток — проведение гормонотерапии тамоксифеном для профилактики рака во второй груди.
Протоковый рак in situ или DCIS может манифестировать выделениями из соска, в том числе с обильной примесью крови. Возможно наличие опухолевого образования и даже нескольких очагов у каждой третьей женщины. Выделен агрессивный гистологический вариант — низкодифференцированный DCIS, с высокой вероятностью с течением времени прогрессирующий в инвазивный рак. Лечение процесса хирургическое — от резекции до мастэктомии, частота рецидива после органосохранной операции доходит до 30%.
Карцинома in situ пищевода
Предраковым процессом в пищеводе считается осложнение хронического заброса желудочного сока — гастроэзофагеальной болезни, так называемый пищевод Баррета, сопровождающийся частичной заменой клеток пищеводной слизистой на желудочные —метаплазией. По наблюдениям, у пациентов с метаплазией слизистой нижнего отдела пищевода чаще возникает аденокарцинома.
Обычно онкологи считают внутриэпительные скопления злокачественных клеток ранним раком пищевода, для лечения которого достаточно эндоскопической резекции в пределах слизистой или подслизистого слоя.
Карцинома желудка in situ
Внутриэпителиальную карциному в желудке обычно считают ранним раком, и разработаны детальные клинические рекомендации по его хирургическому лечению.
Как правило, для полного излечения достаточно эндоскопической резекции участка пораженной слизистой, без вскрытия остальных слоев желудочной стенки.
Рак in situ толстого кишечника
Рак легкого in situ
Морфологическая классификация опухолей легкого предусматривает группу преинвазивных новообразований, в том числе немуцинозную или муцинозную аденокарциному и плоскоклеточную карциному in situ.
В клинической практике выявления процесса на этой стадии — большая редкость, поскольку он не проявляется какими-либо симптомами, а для гистологического анализа необходимо выполнить бронхоскопию с биопсией.
Наиболее вероятно начальный злокачественный процесс выявить при регулярном наблюдении злостных курильщиков с хроническими заболеваниями бронхиального дерева, осложнившиеся развитием метаплазии многослойного плоского эпителия. Микроскопические очаги рака на этой стадии легко обнаруживает флюоресцентная эндоскопия.
В реальной жизни из десяти впервые выявленных больных раком легкого удается прооперировать только одного-двух, потому что основная часть имеет неоперабельный процесс.
Рак кожи in situ
Размеры поражения могут быть внушительными. Образования могут напоминать пигментный невус, воспаленную бородавку и даже меланому. Вероятность их перерождения в плоскоклеточный рак очень высока, поэтому необходимо удаление в пределах здоровых тканей: хирургическое иссечение, сжигание жидким азотом или электрическим током, хорошие результаты дает фотодинамическая терапия и лазерная деструкция.
После посещения врача у многих пациентов в результатах обследования указывают различные сокращенные обозначения, к примеру, CR простаты. Что это такое понимают не все. Подобным образом врачи обозначают наличие у пациента рака предстательной железы.
Что такое CR
Подобное сокращение говорит о наличии заболевания карцинома (carcinoma), отсюда и обозначение C R. Это синоним слова рак, который является злокачественным образованием, развивающимся в клетках эпителия.
Важно! Рак простаты очень распространен, и относится к частым заболеваниям онкоурологического типа у мужчин старше 40 лет.
Развивается болезнь в виде локального разрастания новообразования в течение нескольких лет, после чего оно начинается распространяться на другие органы. Из-за отсроченной поставки диагноза проведение лечения крайне затруднительно.
Причины
К факторам риска, которые приводят к этому, можно отнести хроническое воспаление простаты. Оно возникает из-за инфицирования, травмы или как следствие нарушения гормонального баланса.
Зачастую раковые образования являются чувствительными к гормонам, которые продуцируются железой.
Исходя из этого, гормональные нарушения также относятся к причинам возникновения рака предстательной железы.
Кроме обычной аденомы, существует ряд состояний как врожденных, так и приобретенных, наличие которых может закончиться C R простаты:
- неоплазия простаты;
- гиперплазия атипичного характера.
Но наличие таких пограничных состояний простаты не гарантирует развитие злокачественного новообразования. Однако их сочетание со следующими факторами существенно повышает шанс такого исхода:
- Возраст больше 40 лет.
- Нездоровое питание, состоящие из повышенного количества жирной еды, а также говядины.
- Продолжительный контакт с различными канцерогенами, в том числе их производными, что характерно для лиц, работающих на вредных производствах.
- Нерегулярная половая жизнь приводит к застойным явлениям и, как следствие, к раку.
- Длительные заболевания простаты, либо иных органов мочеполовой системы.
- Наличие заболеваний, передающихся половым путем.
Разновидности рака простаты
Чтобы определить точный тип C R предстательной железы проводится гистологическое исследование тканей новообразования. Это дает возможность корректно подобрать эффективную терапию для дальнейшего лечения. Существует несколько разновидностей патологии:
- Недифференцированная опухоль. В этом случае у клеток рака нет маркеров, которые определяют тканевую принадлежность.
- Малодифференцированная опухоль. Подобное образование состоит из анапластической аденокарциомы, а также скиррозного рака.
- Дифференцированная опухоль. Является новообразованием, состоящим из тканей железистых структур (характерно для аденокарциомы), плоского эпителия (при плоскоклеточном раке), а также тубулярного или альвеолярного рака, который появляется из клеток системы протоков.
Самым опасным является недифференцированный рак простаты, клетки которого могут проводить бесконечное деление. Однако для этого требуется наличие ряда негативных для человека условий.
Стадии и симптомы
Всего же любой рак, как и C R предстательной железы, принято разделять на 4 стадии развития, для которых характерны свои проявления и особенности:
- Первая стадия. В этом случае отсутствуют какие-либо видимые симптомы. Объем образования минимален из-за чего оно труднозаметно, а пальпация или УЗИ не позволяет выявить рак простаты. Определить наличие рака в этом периоде можно исключительно по проводимому тесту ПСА, за счет выявления специфического антигена. Когда удается выявить рак на начальном этапе развития – это огромная удача для пациента;
- Вторая стадия. Она обусловлена увеличением размера образования, что позволяет выявить его посредством УЗИ либо пальпации, однако, опухоль не распространяется на другие органы (метастазы отсутствуют). Также происходит появление и постепенное усиление симптоматики: частота мочеиспускания снижается, оно становится затруднительными, а порой и болезненными. Иногда для опорожнения мочевого пузыря может потребоваться посещать уборную до 5 раз. Симптоматика вызвана давлением, которое оказывает на уретру растущая опухоль, за счет чего и возникают симптомы.
- Третья стадия. Здесь опухоль обретает большие размеры, поэтому легко выявляется при проведении любого типа диагностики. При этом присутствует четкая и специфическая симптоматика в виде сильных болевых ощущений, локализованных в лобковой зоне, промежности и пояснице, а также болезненное или с чувством жжения мочеиспускание. Возможно присутствие крови в моче и семейной жидкости. Причина таких проявлений в выходе новообразования за пределы пораженного органа. В этом случае она распространяется на мочевой пузырь и более редко на уретру. В этот период начинают появляться локальные метастазы.
- Четвертая стадия. Финальный этап развития рака является наиболее агрессивным, когда патологические клетки разносятся по всему организму посредством кровотока и лимфатической системы. Это позволяет им закрепляться в разных органах, где появляться вторичные очаги, то есть метастазы.
Последний этап проявляется крайне сильными болевыми ощущениями, сильной интоксикацией организма, существенной потерей веса и стремительным угасанием пациента. Вылечить рак на этой стадии уже невозможно, поэтому все принимаемые меры направлены на снижение страданий пациента, а также попытки максимально продлить ему жизнь.
Полезное видео: все о раке простаты
Диагностика
Чтобы поставить диагноз наличия C R предстательной железы используют различные варианты диагностики.
Ультразвуковое исследование позволяет оценить, где находится патологическое образование, а также дает возможность выявить метастазы опухоли, локализованные в лимфатических узлах органов нижнего таза. Для получения более точных данных, обследование проводится при полном мочевом пузыре.
Не применяется у людей, живущих с искусственными элементами сердца (водитель ритма) и любыми металлическими протезами. Это обусловлено тем, что аппарат МРТ – это большой магнит.
Используя КТ, врачи выявляют, в каком состоянии находятся лимфоузлы в тазовой области.
Чтобы поставить точно наличие рака простаты, врачи должны провести биопсию простаты. Это позволяет им убедиться, что опухоль является злокачественной. В этом случае клетки патологии требуется исследовать под микроскопом, для чего после взятия проб их отправляют на гистологический анализ.
Сегодня существует специальный генетический тест, который позволяет выявить предрасположенность человека на генетическом уровне к определенному типу рака.
Более совершенным является радиологический метод, который начали недавно использовать в целях поиска повторно возникшего новообразования в простате – это ПСМА-ПЭТ/КТ. Такой способ заключается в использовании радиоактивного изотопа галия в качестве индикатора, что позволяет повысить точность диагностики. Это обусловлено тем, что данный изотоп проводит маркировку фермента ПСМА, который благодаря высокой чувствительности позволяет выявлять рак простаты и назначать вовремя терапию.
Особые белки, которые выявляются в крови, а также моче больного раком человека, называются онкомаркерами. Проведения анализа для их выявления позволяет диагностировать C R простаты, а также оценить качество проводимой терапии, и найти рецидивы. Для этого используют в основном исследование на ПСА и СА простаты. Кроме этого, онкомаркерами также являются:
- Раково-эмбриональный антиген, при увеличении уровня которого речь идет о метастазах в ЖКТ, легких либо яичниках.
- Хромогранин А, указывающий на наличие неопластических процессов, локализованных в желудке, кишечнике либо надпочечниках.
Лечение
При выявлении рака в предстательной железе терапия состоит из комплекса традиционных мер: хирургия, химическая, а также лучевая терапия и назначение гормональных препаратов. Соотношение, необходимость и пропорции во всех случаях подбираются индивидуально, основываясь на множестве показателей.
Операция применяется для устранения хирургическим путем опухоли. Её проводят через разрез, в области брюшной полости либо промежности. В этом случае требуется удаление всей простаты и, исходя из локализации образования, возможно еще и части рядом расположенных тканей, кости, а также лимфоузлов. Используется этот способ на ранних стадиях рака, когда патология еще не проросла в расположенные рядом ткани.
Смысл этого действия в уничтожении ядра патогенных клеток.
Терапия эффективна на начальных этапах развития онкологии, при которых удаление хирургическим путем пораженных тканей невозможно.
Длительность курса таких препаратов в среднем составляет полгода и при потребности может быть назначена повторно.
Воздействие на ткани опухоли посредством жесткого их облучения рентгеновскими лучами – это лучевая терапия. Ее действие направлено на поражение клеточной структуры ДНК патологических образований. Это приводит к прекращению их размножения, что останавливает рост и развитие опухоли. Для этой терапии используется специальный аппарат, называющийся линейным лучевым ускорителем. Он создает направленный пучок гамма- и бета-излучения для внешнего воздействия на опухоль. Длительность курса подобной терапии составляет в среднем 2 месяца. Облучение проводится 5 раз в неделю длительностью по 15 минут.
Благодаря этому был разработан специальный способ лечения рака простаты – гормональная терапия.
Суть её действия сводилась к снижению выработки гормона, за счет чего его уровень снижался в организме.
Применяется данный метод в виде следующих типов лекарственных препаратов:
- Гонадотропины – медикаменты, уменьшающие уже имеющийся уровень тестостерона в организме. К подобным препаратам относят Фирмагон, Диэтилстильбэстрол, а также иные.
- Гипофизоподобные гормоны, эффект от которых заключается в остановке выработки мужских гормонов, что приводит к эффекту кастрации. Для этого применяется Диферелн, Декапептил и другие средства.
- ·Противоандрогенные, назначающиеся вместе с гипофизными, что дает возможность осуществить тотальную андрогенную блокаду в организме. Такими средствами являются Флуцинон и Анандрон.
Последствия
При выявлении у человека рака простаты, он должен знать не только, что это такое, но и какими это ему грозит физическими, социальными, а также эмоциональными последствиями. Прежде всего, важно понимать, что длительное время онкология простаты протекает бессимптомно и проявляется на поздних стадиях. Это приводит к серьезным нарушениям функционирования мочеполовой системы:
- Эректильная дисфункция, которая наблюдается у мужчин из-за снижения функционирования железы и после проведенного лечения, когда возникает по причине приема лекарств.
- Импотенция, появляющаяся практически в 90% случаев после хирургического устранения образования.
- Недержание мочи. Она возникает как побочный эффект одного из применяемых методов лечения, но с возможностью дальнейшего восстановления контроля мочи.
- Метастазы, локализованные в костях. Онкология простаты на определенном этапе способна перебраться на другие органы, в том числе на кости, что делает их хрупкими и вызывает болевые ощущения.
Профилактика
С целью недопущения развития у мужчины рака простаты, требуется проводить профилактические мероприятия:
- соблюдать правильное и сбалансирование питание;
- вести здоровый образ жизни;
- постоянно принимать витамины;
- вести регулярную половую жизнь.
Важно! Дополнительно необходимо регулярно проходить профилактические обследования в виде УЗИ, сдачи крови на ПСА.
Рекомендовано проведения мультифокальной биопсии. Для этого минимум 1 раз в сезон требуется проходить обследования у врача уролога, особенно лицам старше 40 лет.
Полезное видео: что такое рак простаты, причины и как развивается
Вывод
CR простаты – это злокачественное образование в железе. Оно может при развитии распространиться на другие органы. Является смертельно опасным недугом, который требуется своевременно выявить и начать лечение. Если на поздних стадиях удается побороть недуг, это приводит к удалению самого органа.
Рак прямой кишки – злокачественное новообразование, связанное с повышенным риском местного рецидива. Большая сложность объясняется непростыми анатомическими особенностями прямой кишки:
- Ограничением костными структурами таза;
- Расположением вблизи от мышц тазового дна и других органов;
- Наличием анального сфинктера, нескольких уровней кровоснабжения и оттока лимфы в различных направлениях.
Это ухудшает прогноз после лечения заболевания.
Врачи Юсуповской больницы проводят диагностику рака прямой кишки, ранних метастазов и рецидивов с помощью новейшей аппаратуры ведущих мировых производителей. Онкохирурги выполняют радикальные операции, иссекают опухоль в пределах здоровых тканей.
После операции назначают новейшие химиотерапевтические препараты, которые уничтожают раковые клетки. Первичный очаг и пути метастазирования облучают с помощью современных аппаратов для радиотерапии. Всё это в комплексе позволяет улучшить прогноз выживаемости после операции по поводу рака прямой кишки 2,3 и 4 стадии.
Особенности лечения рака прямой кишки
Врачи Юсуповской больницы проводят мультидисциплинарное лечение рака прямой кишки. Проводится радикальное или местное лечение, выполняются сфинктеросохраняющие операции или брюшно-промежностная экстирпация прямой кишки с открытого доступа или лапароскопическим путём. Для прогноза заболевания имеют значение следующие факторы:
- Опыт хирурга;
- Хирургическая техника;
- Оценка распространённости опухоли на предоперационном этапе.
Хирурги Юсуповской больницы имеют большой опыт выполнения оперативных вмешательств на прямой кишке, виртуозно выполняют все разработанные сегодня операции. До начала хирургического лечения проводится комплексное обследование пациента. Оно включает анализ жалоб и истории развития болезни, пальцевое исследование прямой кишки, ректороманоскопию. Для определение регионарных и отдалённых метастазов выполняют ультразвуковое исследование, компьютерную и магнитно-резонансную томографию.
В соответствии с рекомендациями Национального Института Рака проводят предоперационную или послеоперационную лучевую терапию, в основном в комбинации с химиотерапевтическим лечением. Она улучшает локальный контроль над опухолью, несмотря на то, что не всегда увеличивает общую выживаемость при раке прямой кишки.
Для того чтобы улучшить прогноз выживаемости при раке прямой кишки в Юсуповской больнице во время операции определяют проксимальную границу прямой кишки (место слияния теней). Эндоскопическое определение наиболее важно для назначения неоадъювантной терапии в случае, если опухоль находится на расстоянии 15 см над краем анального канала по отметкам на ригидном ректоскопе.
Классификация рака прямой кишки tnm
В России принята TNM классификация рака прямой кишки. Выделяю 4 стадии рака прямой кишки.
На стадии Т4 новообразование прорастает в окружающие органы и ткани или серозную оболочку при локализации в верхнеампулярном отделе прямой кишки и ректосигмоидном отделах ободочной кишки (покрытых брюшиной). Т4а обозначает прорастание висцеральной брюшины, Т4б – прорастание в другие органы.
Критерий N – лимфатический узел. Nх говорит о том, что недостаточно данных для оценки регионарных лимфатических узлов. Если нет поражения регионарных лимфатических узлов, состояние обозначают как N0. При N1имеются метастазы в 1-3 регионарных лимфатических узлах:
- N1а – в одном регионарном лимфатическом узле;
- N1б – в двух или трёх лимфатических узлах;
- N1с – имеются диссеминаты в брыжейке без поражения регионарных лимфатических узлов;
- N2 – метастазы в более чем трёх регионарных лимфатических узлах;
- N2а – поражено 4-6 лимфатических узлов;
- N2б – метастазы в семи и более лимфатических узлах.
Критерий M обозначает наличие метастазов:
- МО – отсутствуют признаки отдалённых метастазов;
- М1 – есть отдалённые метастазы;
- М1а – наличие отдалённых метастазов в одном органе;
- М1б – отдалённые метастазы присутствуют более чем в одном органе или по брюшине.
Нулевая стадия рака прямой кишки устанавливается в случае Тis, N0, M0. Первая стадия определяется как T, N0, M0. При IIA стадии ситуация выглядит как Т3, N0, M0, IIB –Т4а, N0, M0, IIC – Т4б, N0, M0. Рак прямой кишки 3 стадия имеет 3 варианта течения:
- IIIA – Т1 – Т2, N1/ N1с M0 или Т1 N2а M0;
- IIIB –Т3 – Т4а N1/ N1с, M0, Т2 – Т3 N2а M0 или Т1 – Т2 N2б M0;
- IIIС – Т4а N2а M0, Т3 - Т4а N2б M0 или Т4б, N1 – N2, M0.
Симптомы рака прямой кишки
На начальной стадии заболевания рак прямой кишки имеет бессимптомное течение. Его выявляют во время рутинного обследования. Наиболее частыми признаками злокачественной опухоли прямой кишки являются следующие симптомы:
- Примесь крови в кале;
- Изменение частоты, консистенции и формы стула;
- Запоры, чередующиеся с поносами;
- Боль в животе;
- Тенезмы (постоянные, режущие, тянущие, жгущие боли в области прямой кишки, без выделения кала).
Боль в прямой кишке полости таза является грозным симптомом. На поздней стадии развития рака прямой кишки возникают осложнения:
- Массивное кровотечение;
- Толстокишечная непроходимость;
- Прободение;
- Прорастание в другие органы;
- Формирование ректовагинального, прямокишечного или ректопузырного свища.
Лимфоваскулярная инвазия, периневральная инвазия, наличие депозитов опухоли вне лимфоузлов относятся к отрицательным прогностическим факторам. При раке прямой кишки 4 стадии продолжительность жизни небольшая.
Прогноз выживаемости при раке прямой кишки
Определение стадии рака прямой кишки имеет первостепенное значение для выработки показаний к оперативному вмешательству, поскольку лучшего способа лечения не существует. Для локализованных опухолей вероятность излечения выше. Вовлечение в патологический процесс регионарных лимфатических узлов резко снижает благоприятный прогноз. Важными показателями являются размер новообразования и глубина его прорастания. Некоторые факторы взаимосвязаны: чем больше размер опухоли, тем более вероятен риск метастазирования в регионарные лимфоузлы.
При выявлении рака прямой кишки первой стадии, или стадии IIA вероятность полного излечения составляет 90%. При стадии II B прогноз пятилетнее выживаемости ухудшается до 70%. Если диагностирован рак прямой кишки 3 стадия, излечиваются 50% больных. Даже при наличии опухоли четвёртой стадии имеют шанс излечиться от 10% до 20% больных. Если вторичные очаги поражения образовались в лёгких или костях, прогноз будет чрезвычайно неблагоприятным. Рак прямой кишки обычно распространяется сначала в лимфатические узлы, а затем – в печень. Если в печени определяется единственный метастаз, его удаляют хирургическим путём. Когда у пациента выявлена высокодифференцированная аденокарцинома прямой кишки, прогноз оптимистичный.
Лечение рака прямой кишки
Когда диагноз и стадия рака прямой кишки не вызывают сомнений, профессора и врачи высшей категории на заседании экспертного совета принимают решение о тактике лечения. Применяют хирургическое лечение, облучение новообразования до и после операции. Химиотерапию проводят в соответствии с международными общепринятыми стандартами.
Пациентам Юсуповской больницы доступны все самые современные методы лечения рака прямой кишки, включая такие, как брюшно-промежностная экстирпация прямой кишки лапаротомическим или лапароскопическим методом, колостомия, хирургическое удаление метастазов в печени.
Брюшно-промежностная экстирпация прямой кишки выполняется под общей анестезией. Сначала хирург-онколог выполняет рассечение передней брюшной стенки и производит отсечение сигмовидной кишки на 10-15 см выше новообразования. Затем нисходящий участок сигмовидной кишки выводит наружу и подшивает к брюшной стенке, формируя колостому для последующего вывода каловых масс.
Затем накладывает швы на рану и выполняет доступ через промежность. Сначала выполняется круговой разрез тканей вокруг заднего прохода, потом удаляет прямую кишку и окружающие её ткани. Промежность наглухо ушивает. После операции прогноз пятилетней выживаемости хороший.
Колостомия – операция, при которой формируется специальное отверстие, которое называется колостома. Через него из организма удаляются каловые массы. Оперативное вмешательство производится после удаления прямой кишки. При необходимости, выполняется пластика прямой кишки. Операции проводят (в абсолютном большинстве случаев) малотравматичным лапароскопическим методом.
Паллиативные резекции выполняются при наличии отдалённых метастазов рака. Они помогают предупредить в послеоперационном периоде такие осложнения, как кровотечения из распадающейся опухоли, выраженный болевой синдром, зловонные, раздражающие ткани кишечные выделения. Тем самым улучшается качество жизни запущенных онкологических больных.
Химиотерапия является одним из методов комбинированного лечения рака прямой кишки. Пациентам проводят адъювантную (дополнительную) химиотерапию после операции при поражении опухолью регионарных лимфатических узлов. Иммуномодулирующая терапия заключается в назначении пациентам после хирургического лечения при отсутствии метастазов в регионарных лимфоузлах цитостатика и иммуномодулятора.
Лучевая терапия используется в качестве предоперационного метода лечения рака прямой кишки (для уменьшения стадийности рака). Облучение проводят после операции для сокращения частоты рецидивов. Радиотерапию используют в качестве основного метода лечения местнораспространённого неоперабельного рака прямой кишки.
Полную информацию о диагностике и лечении этого вида рака Вам предоставят специалисты контакт центра. Звоните по телефону Юсуповской больницы, клиника работает ежедневно и круглосуточно. Вас запишут на консультацию онколога в удобное для вас время.
Читайте также:

