Что такое бластоз при лейкозе
Гемобластозы – это большая группа злокачественных опухолей, возникающих из кроветворных клеток. Устаревшее название этой категории болезней – лейкемия, симптомы которой впервые описал немецкий врач Вирхов еще в 1845 году. В переводе с латыни, лейкемия означает белокровие. С тех пор представления о том, что такое лейкемия, сильно изменились. Современная медицина чаще оперирует наименованием лейкоз крови. Эта группа заболеваний чаще встречается у детей, составляя до 30% всей педиатрической онкопатологии. У взрослых лейкоз (в быту известный как рак крови), встречается не более чем в 5% случаев всех злокачественных опухолей, но прогноз гораздо хуже, чем у детей.
Причины лейкоза
Как при любой злокачественной опухоли, причины рака крови – изменения генома клетки, которые вызывает активное деление и рост злокачественной опухоли. В этом плане лейкоз крови ничем не отличается от других злокачественных опухолей. Только при гемобластозах злокачественно изменяются клетки – предшественники крови. ДНК изменяется под воздействием канцерогенных факторов, которые можно разделить на 3 большие группы:
- Химические. Всего известно более 1500 канцерогенных химических соединений: афлатоксины (продукты жизнедеятельности плесеней), соли тяжелых металлов, некоторые лекарства (например, средства, используемые для высокодозной химиотерапии).
- Физические. Рентгеновское излучение и проникающая радиация.
- Биологические, или онкогенные вирусы. Это вирус Эпштейна-Барр, вирус Т-клеточного лейкоза и другие.

На самом деле, однократный контакт с канцерогеном не означает немедленного и непременного развития той или иной формы лейкоза. Они увеличивают вероятность изменения генома клетки, но нормальная иммунная система обычно успевает обнаружить злокачественное перерождение и справиться с опухолью. Онкологические болезни, в том числе лейкемия, появляется, когда таких мутаций становится слишком много или иммунная система ослаблена и не способна своевременно отреагировать. Как правило, рак крови развивается не только под воздействием одной причины возникновения, при лейкемии играют роль и различные предрасполагающие факторы.
Виды лейкозов
Все предшественники клеток крови делятся на лимфоидный росток и миелоидный росток. Лимфоидный росток крови – это предшественники лимфоцитов и сами лимфоциты на ранней стадии развития. Миелоидный росток – предшественники гранулоцитов, нейтрофилов, эритроцитов и тромбоцитов. Соответственно, первая классификация лейкозов, по виду измененных клеток, делит их на лимфоидные и миелоидные. У детей преобладают лимфоидные, у взрослых – миелоидные.
Если обычные болезни делятся на острые и хронические исходя из того, насколько долго они протекают, лейкемии подразделяют на острые и хронические исходя из того, успевают ли созревать клетки крови.
- При хронических лейкозах в крови выявляются весь нормальный ряд созревающих клеток крови, но бластных (самых юных) форм намного больше нормы. Чаще встречается у взрослых.
- Для острых лейкозов характерен лейкемический провал: много бластных клеток, есть зрелые клетки, но переходные формы исчезают. Чаще возникает у детей.
И те и другие, в свою очередь делятся на различные виды лейкозов по происхождению:
1. Костномозгового происхождения:
a. острые лейкозы (острый лимфобластный, острый нелимфобластный).
b. хронические лейкозы (хронический миелолейкоз, идиопатический миелофиброз, эритремия, тромбоцитемия, хронический лимфолейкоз).
c. парапротеинемические гемобластозы (миеломная болезнь, болезнь Вальденстрема).
2. Внекостномозгового происхождения:
b. неходжкинские лимфомы.
Также лейкемии подразделяются по видам измененных клеток и их генетическим особенностям, точнее, тем изменениям в генотипе, которые объединяют всю массу лимфоидно измененных клеток. Эта классификация делит лейкозы на несколько десятков подвидов, поэтому подробно воспроизводить ее нет смысла.

Симптомы лейкемии
Если говорить в общем, то проявления болезни связаны с тем, что такое лейкоз. Нормальное кроветворение угнетается, и преобладать начинают бластные клетки, которые неспособны выполнять свои функции. Симптомы лейкоза у взрослых, равно как и у детей зависят не от возраста, а от формы заболевания.
Симптомы можно объединить в несколько групп – синдромов:
- Гиперпластический. Увеличиваются в размерах лимфоузлы, миндалины, печень и селезенка, иногда на коже появляются лейкозные инфильтраты, которые выглядят как красновато-синеватые бляшки.
- Интоксикационный. Повышается температура до 37-38 ( у детей возможно и выше), появляется ломота в костях и мышцах, пропадает аппетит. Считается, что проявления интоксикационного синдрома – это первые признаки рака крови, но они возникают далеко не у всех больных. У детей интоксикация обычно выражена ярче, чем аналогичные признаки лейкоза у взрослых.
- Анемический. Лейкозные клетки заполоняют собой кроветворные органы и нарушают производство и развитие нормальных клеток крови. Уменьшается гемоглобин и количество эритроцитов. У30% пациентов, имеющих острый лейкоз, гемоглобин падает ниже 60 г/л, при норме у взрослых 120-140. Рак крови вызывает такие же симптомы анемии, как и пищевой дефицит железа: бледность, общая слабость, головокружение. Поскольку женщины легче переносят анемию, эти симптомы рака крови у женщин могут долго оставаться незамеченными.
- Геморрагический. Страдает и выработка тромбоцитов, из-за чего нарушается свертывание крови. Могут проявляться как мелкоточечными кровоизлияниями (так называемой геморрагической сыпью), так и обильными кровотечениями: носовыми, желудочно-кишечными. Признаки лейкемии у женщин могут выглядеть как обильные маточные кровотечения. Кровоизлияние может произойти и в мозг, в этом случае появятся симптомы геморрагического инсульта: расстройства чувствительности, параличи, потеря сознания.
- Инфекционных осложнений. Среди функций клеток крови – борьба и чужеродными агентами, этим занимаются лимфоциты. Поскольку нормальных клеток становится все меньше, снижается и сопротивляемость инфекции. Инфекционные осложнения возникают у 80-85% больных и проявляются пневмониями, гнойными процессами, вплоть до сепсиса. Возможны и тяжелые вирусные инфекции, в том числе генерализованные формы герпеса, цитомегаловирус.
- Нейролейкоза. Как и любая раковая опухоль, лейкоз формирует метастазы – лейкемические инфильтраты. Они не разрушают собственные ткани органов, но раздвигают их, вызывая сдавление. Формируясь в замкнутой полости черепа, лейкемические инфильтраты проявляются симптомами, схожими с признаками опухоли мозга. Сдавление крупных нервов вызывает боли, нарушения чувствительности. Встречается у 50% пациентов.
Диагноз острого лейкоза выставляют после пункции костного мозга, главный признак – более 30% бластных клеток.

Часто проявления болезни стерты, невыражены, из-за чего визит к врачу порой откладывается на много лет, в течение которых человек страдает лейкемией, сам не зная об этом. Среди всего многообразия видов чаще всего встречаются хронический миелоидный лейкоз и хронический лимфолейкоз.
Хронический миелоидный лейкоз проявляется:
- анемией;
- болями в костях;
- общей слабостью;
- увеличением печени и селезенки;
- признаками общей интоксикации,
- лейкоцитоз (избыток лейкоцитов крови) со сдвигом формулы влево – увеличением количества незрелых форм; часто увеличенное количество тромбоцитов.
Опухолевый субстрат при этом – зрелые лимфоциты. На ранних стадиях проявляется неспецифическими признаками интоксикации – общая слабость, недомогание, температура около 37, потливость, исхудание. Далее присоединяется желтуха, геморрагические проявления. Становится заметно увеличение лимфоузлов. В крови уменьшается количество эритроцитов и тромбоцитов, зато количество лейкоцитов может достигать 600х10*9/л, при норме 4-6х10*9/л. Причем 80-95% из них – зрелые лимфоциты. Они заполняют не только кровь, но и лимфоузлы, печень и селезенку.
Лечение
Кроме этого, лечение лейкемии дополняется симптоматической терапией. Проводится дезинтоксикация, инфекции уничтожаются антибиотиками и противовирусными, при угрозе кровотеченией переливают тромбоцитарную массу, и так далее. В целом, лечение рака крови любой разновидности – это сложный и длительный процесс.
Эффективней всего лечить рак крови получается у пациентов до 30 лет, в более старшем возрасте лечение имеет сомнительную результативность.
Профилактика лейкоза не разработана.
Запись интервью
Острый миелобластный лейкоз (ОМЛ) – это злокачественный процесс в костном мозге, нарушающий функцию кроветворения. Заболевание поражает миелоидный росток. Здоровая клетка лейкоцит не созревает и выходит в кровоток в изменённом виде. Начинается неконтролируемое деление. Лейкоциты лишены способности защищать организм от микроорганизмов и инфекций. Угнетается производство эритроцитов и тромбоцитов. Начинает развиваться анемия и тромбоцитопения. Изменяется состав периферической крови.
Причины, провоцирующие развитие болезни, до конца не изучены. Учёные связывают ряд факторов с мутациями кроветворной системы, к примеру, наследственность, облучения или генетические аномалии.
Миелоидная лейкемия наиболее часто диагностируется у взрослых пациентов. Болезнь поражает людей после 50 лет. Пик развития рака приходится на 63 года. Миелоидному лейкозу больше подвержены пожилые мужчины. Среди молодого поколения одинаково страдают представители обоих полов.
У детей заболевание носит первичный характер. Ребёнок подвергается лейкозу при аномалиях в генетическом коде, при контакте матери с тяжёлыми отравляющими веществами (радиация, канцерогены) или если история болезней кровных родственников содержит онкологические патологии. Симптомы болезни как у взрослых.
В начале заболевания клиническая картина смазана. Постепенно больной замечает необычные изменения в состоянии. При остром течении болезни пациент отмечает симптомы самочувствия:

- Утомляемость;
- Одышка;
- Синяки и мелкие кровоподтеки;
- Кровоточивость слизистой ротовой полости;
- Инфекционные поражения организма, не поддающиеся классическому лечению и имеющие ярко выраженную симптоматику.
Для лейкозов терминальной стадии развития костный мозг лишается работоспособности, метастазы поражают органы и системы человеческого тела. Для этого характерны признаки:
- Значительное снижение веса;
- Бледность кожных покровов;
- Желудочно-кишечные и носовые кровотечения;
- Слабость;
- Боль и ломота в костях;
- Обмороки;
- Рвота с кровью;
- Чёрный стул;
- Боли в животе;
- Если поражается мочеполовая система, отмечается частичная или полная задержка мочи.
Лечением занимаются онкогематологи. Код по МКБ-10 миелолейкоза С92.
Классификация онкологической патологии
Нелимфобластный лейкоз представляет группа подвидов болезни. Для каждого вида шансы выживаемости и тактика лечения подбираются индивидуально.
Система ФАБ состоит из 9 разновидностей острого миелоидного лейкоза. Формы отличаются по типам предшественников лейкоцитов и степеням их зрелости. Клетки определяют при проведении микроскопического и цитогенетического исследования.
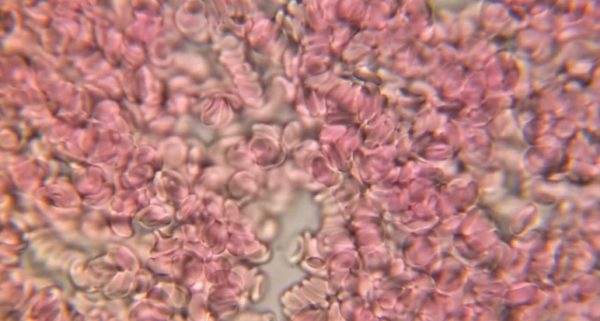
- Показатель М0 означает минимально-дифференцированную острую миелоидную лейкемию.
- М1 характеризует миелоцитарный лейкоз без созревания. В единичных бластах обнаруживаются азурофильные гранулы и палочки Ауэра.
- При М2 для лейкоза характерно созревание. Бласты преимущественно с палочками Ауэра и азурофильными гранулами.
- М3 обозначает острую форму промиелоцитарного рака крови. Клетки гипергранулированы. Палочки Ауэра присутствуют множественно.
- М4 представляет острый миеломонобластный онкологический процесс.
- При М4ео наблюдается миеломоноцитарная патология с повышенным уровнем эозинофилов в костном мозге.
- М5 определяет острый монобластный (-цитарный) лейкоз.
- М6 характеризует острые эритроидные заболевания крови.
- М7 означает мегакариобластную лейкемию.
- Подвид М8 представляет базофильное малокровие.
Исследования при лейкозах
Диагностика лейкозов заключается в изучении состава крови и костного мозга. Точный диагноз определяется только после забора биоптата из бедра или ребра для дальнейшего исследования.
Вначале проводят анализ крови. Наблюдаются отклонения в показателях лейкоцитов. Результат может быть представлен от 0,1*109/л до 10*100*109/л. Небольшие нарушения свидетельствуют о монобластной лейкемии или о эритромиелозе. В сыворотке крови не обнаруживаются базофилы. Скорость оседания эритроцитов (СОЭ) увеличена.
Эритроциты представлены низкими показателями. В крови преобладают бласты и клетки зернистого ряда. Отмечаются созревшие моноциты. Снижен уровень гемоглобина.
С помощью биохимического исследования определяется количество общего белка, билирубина, альбумина, мочевины и креатинина.

Для острого лейкоза первой фазы анализ крови может иметь следующую картину:
- Показатели общего белка – 78 ммоль/л.
- Общего билирубина – 14-17 ммоль/л.
- Прямого билирубина – 3,5-4,5 ммоль/л.
- Уровень креатинина – 108 мкмоль/л.
Благодаря цитохимическим показателям изучается активность ферментов, состав крови, костного мозга и других тканей организма.
Иммунологический тест является комплексным исследованием нарушений в работе иммунитета. Для анализа используют венозную кровь. Определяются иммунные клетки, их функции, активность и способность уничтожать бактерии.
Для выявления метастазов в миокарде используют электрокардиограмму и эхокардиографию.
Ультразвуковая диагностика выявляет отклонения во внутренних органах человека. Метод позволяет изучить печень, органы желудочно-кишечного тракта и мочеполовой системы, лимфатические узлы.
Вариант глобальной диагностики всех органов и систем представлен проведением магнитно-резонансной и компьютерной томографии. Методы послойно сканируют участки тела. Выявляются даже незначительные изменения в тканях.
Лечебная тактика
На первом этапе лечения назначенные препараты без разбора убивают здоровые и раковые клетки. Развиваются побочные явления:
- Тошнота;
- Рвота;
- Вялость;
- Язвенные поражения полости рта;
- Назальные кровотечения;
- Организм больного подвержен присоединению опасных инфекций.
На втором этапе назначают несколько курсов цитостатиков. Для уничтожения рака важен приём высокой дозы цитозин-арабинозида. Препарат препятствует созданию частиц, переносящих наследственную информацию. При печёночной и почечной недостаточностях или угнетении костного мозга приём препарата запрещен.
Для угнетения функций костного мозга и борьбы с опухолевыми клетками назначают Идарубицин.
Митоксантрон подавляет иммунитет и уничтожает опухоли.
Для достижения максимальной эффективности используют протоколы с тремя блоками постремиссионной химии.
Прогноз жизни на фоне химиопрепаратов значительно улучшается.
При поражении органов центральной нервной системы рекомендована лучевая терапия. Ионизирующее излучение вступает в реакцию с аномальными клетками, нарушает их структуру и провоцирует гибель.
Среди людей ходят истории об исцелении рака крови с помощью народной медицины. Однако ни один метод или препарат не показал 100% эффективности. Отказываясь от врачебного вмешательства, больной позволяет лейкозу стремительно развиваться и нарушать работу жизненно важных органов! Лечением может заниматься только квалифицированный врач онколог после проведения тщательной диагностики. Нетрадиционные методы обычно только усугубляют течение болезни.
Полное выздоровление наступает после пересадки костного мозга. Метод имеет нюансы и последствия:
- До начала проведения операции (вливание донорского материала через установленный в артерию катетер) больному уничтожают костный мозг с помощью ударных доз химиотерапии.
- При отсутствии иммунитета любые инфекции и болезни, к примеру, ОРЗ или царапина могут привести к летальному исходу.
- Трансплантируемый материал может не взаимодействовать с организмом пациента:
- В первом случае чужой костный мозг организм человека воспринимает за чужеродный и отторгает его. Нарушается работа всех органов. Иммунные клетки убивают все на своем пути. Однако при этом окончательно уничтожаются раковые клетки без возможности развиться снова. Иммуносупрессивная терапия помогает наладить нормальный кроветворный процесс.
- Организм пациента отвергает введенные стволовые клетки. Иммунитет не формируется. Выработка кровяных телец не начинается.
- При введении биоматериала развивается аллергия или анафилактический шок.
- Половина пациентов умирают в первый месяц после операции.
Подходящий костный мозг трудно достать. Лучшими донорами являются однояйцевые близнецы, родные братья и сестры. Материал родителей подходит очень редко.
Стволовые клетки могут быть взяты у самого пациента в период ремиссии или у постороннего человека.
Прогнозы на жизнь
Шанс на полное выздоровление имеют 90% пациентов до 60 лет. Пожилой организм не справляется с раком и нагрузками при химиотерапии. Пациент до конца жизни использует паллиативное лечение. Пятилетняя выживаемость пожилых людей составляет 12-25%.
Шанс на выживаемость снижается при наличии сопутствующих онкологических проблем или заболеваний генетического типа (болезнь Дауна). Рецидив развивается в любой момент. Вторичное заболевание не поддаётся лечению.
Если больной в течение 5 лет не отмечал симптомы лейкоза и не обращался за помощью, его снимают с онкологического учёта и считают здоровым.
Специфическая профилактика лейкемии отсутствует.
При подозрении на лейкоз врачи назначат анализ крови на бласты. Это исследование помогает своевременно выявить опасное заболевание и приступить к лечению как можно раньше. Как правильно подготовиться к взятию пробы? И как расшифровать результаты анализа? Эти вопросы мы рассмотрим в статье.
Что это такое?
Бласты представляют собой незрелые кровяные клетки, которые продуцируются в костном мозге. В дальнейшем они преобразуются в эритроциты, лейкоциты и тромбоциты. Бластные клетки являются предшественниками зрелых кровяных телец.
У здорового человека бласты в костном мозге составляют не более 5 % клеток. При инфекционных заболеваниях их концентрация может возрастать до 10 %. Однако в норме незрелые клетки не должны попадать в кровоток. Они могут находиться только в пределах костного мозга.
При тяжелых гематологических патологиях у пациента появляются бласты в крови. Что это значит? Такой результат анализа указывает на онкологические болезни системы кроветворения. При этих патологиях в костном мозге образуется чрезмерное количество незрелых элементов. Избыток бластов выбрасывается в кровоток. Их наличие в анализе является тревожным признаком.
В начальной стадии рака крови в костном мозге может находиться около 40 % бластных клеток. В дальнейшем из этих незрелых элементов образуется злокачественная опухоль.
Анализ крови
Как выявить присутствие в кровотоке бластов? Это можно сделать с помощью общего анализа крови. Это исследование показывает количество зрелых и незрелых клеток.
Для пробы берут кровь из пальца или из вены. Биоматериал изучают под световым микроскопом. Это устройство имеет специальную сетку для подсчета кровяных клеток. С ее помощью и определяют концентрацию бластов. В расшифровке анализа количество незрелых клеток указывается в процентах.
Показания к исследованию
В каких случаях врачи назначают анализ на бласты? Это исследование показано, если у пациента отмечаются следующие симптомы:
- увеличение лимфатических узлов;
- беспричинное повышение температуры;
- увеличение печени и селезенки;
- слабость;
- воспаление миндалин в тяжелой форме;
- красные точки на коже;
- повышенная кровоточивость.

Очень часто пациенты принимают эти проявления за признаки ангины и других инфекционных болезней. Однако такие симптомы могут свидетельствовать о наличии тяжелой патологии костного мозга. С целью дифференциальной диагностики врачи назначают анализ на наличие бластов в крови.
Подготовка к анализу
Пробу на бластные клетки обычно берут утром, натощак. Результаты анализа чаще всего бывают готовы уже на следующий день.
Какие правила нужно соблюдать перед взятием биоматериала на бласты? Это исследование не требует сложной подготовки. Нужно придерживаться следующих рекомендаций:
- прекратить прием еды за 8 часов до теста;
- не употреблять алкоголь накануне исследования;
- за 2 часа до взятия крови исключить курение.
Рекомендуется также прекратить прием лекарств за 3 дня до анализа. Если же больной не может прервать курс медикаментозного лечения, то нужно рассказать врачу обо всех принимаемых препаратах.
Расшифровка
В норме бласты должны отсутствовать в анализе. В этом случае в результатах исследования указано, что их показатель равен 0 %. У здорового человека в крови могут находиться только зрелые элементы.
Если в анализе присутствует даже малый процент бластов, то это является опасным признаком. Результаты пробы нужно обязательно показать врачу и немедленно приступить к лечению.

Причина отклонений: лейкоз
Основной причиной появления в пробе бластных клеток является лейкоз. Это заболевание иначе называется лейкемией или раком крови. Патология сопровождается неконтролируемым делением незрелых клеток в костном мозге, которые в дальнейшем образуют опухоль.
Врачи выделяют две формы лейкоза:
- острую;
- хроническую.
При острой лейкемии в крови обнаруживается огромное количество бластных клеток. Их концентрация может быть более 20 %. При хронической форме рака крови показатель незрелых элементов обычно не превышает 5-10 %.
Другие показатели крови
При изучении результатов анализа врач обязательно обращает внимание и на другие показатели клинического исследования. Наличие бластных клеток в биоматериале всегда рассматривается в сочетании с другими параметрами крови. На наличие лейкоза могут указывать следующие данные:
- Лейкоцитоз. Примерно у 15 % больных острой формой лейкемии показатель белых кровяных телец превышает норму в десятки раз.
- Низкий гемоглобин. У пациентов с раком крови отмечается тяжелая анемия и снижение числа эритроцитов.
- Падение уровня тромбоцитов. По этой причине у больных лейкемией отмечается повышенная кровоточивость.
- Снижение ретикулоцитов. Эти клетки являются молодыми формами эритроцитов. Их малое количество приводит к анемии.
- Полное отсутствие эозинофилов и базофилов. Это становится причиной резкого снижения иммунитета.
Вышеперечисленные признаки вместе с появлением бластных клеток в крови позволяют врачу поставить диагноз "лейкоз".
Исследование костного мозга
Если у пациента в крови обнаружены бласты, то врачи обычно назначают пункцию костного мозга. Исследование проводят под местным обезболиванием. Специальной длинной иглой делают прокол в области грудины или позвоночника и берут на исследование кусочек ткани костного мозга.
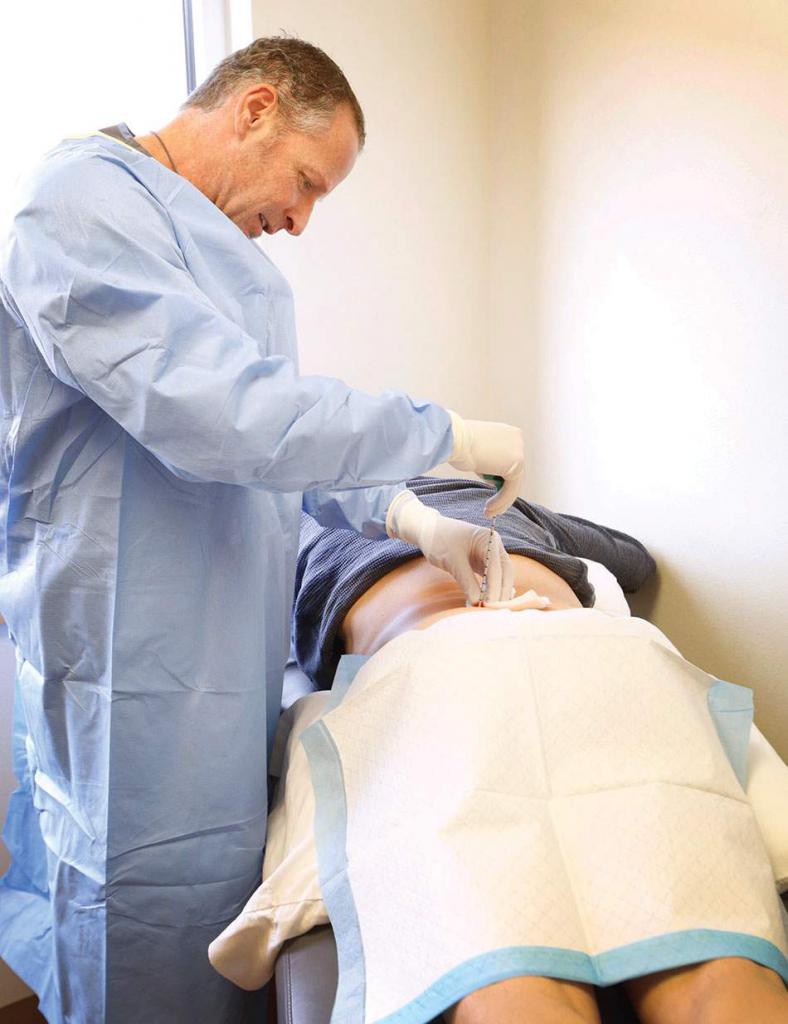
Пунктат исследуют при помощи микроскопа. В биоматериале определяют количество зрелых и незрелых элементов крови. Повышение бластных клеток до 10 % не всегда указывает на лейкемию. Такой результат исследования возможен при сильном стрессе или инфекционном заболевании. Если же концентрация бластов превышает 30 %, то это чаще всего является признаком рака крови. При этом у больного уменьшается количество эритроцитов, тромбоцитов и лейкоцитов в пункционном материале.
При подозрении на лейкоз также проводят цитохимический анализ пунктата. Он позволяет выявить уровень ферментов бластных клеток. Эти вещества вступают в реакцию с некоторыми красителями, что и используется при лабораторном исследовании. Положительные результаты пробы указывают на лейкоз. С помощью измерения уровня каждого бластного фермента можно определить форму рака крови.
Лечение
Что делать, если анализ крови показал наличие бластных клеток? В этих случаях врач обычно назначает ряд дополнительных анализов. Самым информативным из них является пункция костного мозга. Чрезмерно высокое количество бластов в пунктате является признаком лейкемии.
Если диагноз "лейкоз" подтвердился, то необходимо немедленно приступать к лечению. Важно помнить, что на ранних стадиях рака крови вполне возможно достичь полной или частичной ремиссии. В наши дни применяются следующие методы лечения лейкемии:
- Химиотерапия. Пациенту назначают цитостатики, которые подавляют рост новообразования в костном мозге. Такое лечение может занимать довольно длительное время.
- Переливание крови. Пациенту вводят внутривенно эритроциты и тромбоциты, полученные от донора. Это помогает поднять уровень гемоглобина и уменьшить кровоточивость.
- Радиотерапия. Такой вид лечения показан при хроническом лейкозе. Пациенту облучают увеличенные лимфоузлы и область селезенки.
- Антибактериальная терапия. Пациенты с лейкозом очень подвержены инфекционным патологиям. С целью предотвращения таких заболеваний назначают курсы приема антибиотиков.
- Пересадка костного мозга. Такая операция помогает полностью избавиться от лейкоза. Сложность трансплантации заключается в том, что чужой орган кроветворения не всегда приживается.
После комплексной терапии проводят повторную пункцию костного мозга. Если концентрация бластов снизилась до 5 %, то врачи говорят о полной ремиссии. Если же показатель незрелых клеток не превышает 20 %, то ремиссия считается частичной. В любом случае пациенту необходимо пожизненно соблюдать рекомендации врача. Лейкоз относится к опасным и тяжелым заболеваниям. Даже при полной ремиссии нельзя исключать рецидивы патологии.

Что такое бластный криз?

Хронический миелолейкоз в мазке крови
Бластный криз (БК) — самая тяжёлая стадия хронического миелоидного лейкоза. Характеризуется массивным размножением бластных клеток в органах кроветворения и их распространением в кровеносном русле. Состояние пациента значительно ухудшается, развивается резистентность к проводимой терапии. Течение болезни сходно с агрессивным острым лейкозом.
Хронический миелоидный лейкоз (ХМЛ) — заболевание, при котором происходит прогрессирующее разрастание незрелых клеток кровяной системы в органах гемопоэза. В основе патологии лежит перестройка 9-й и 22-й хромосом, они меняются местами, образуя гибридный ген BCR-ABL 1, который провоцирует синтез гибридного белка BCR-ABL. Гибридный белок является по сути активной тирозинкиназой, продуцирующей процесс канцерогенеза. Клетки начинают делиться независимо от естественных факторов роста, происходят нарушения в их развитии, активации, дифференцировке и апоптозе.
Механизм развития

Бластный криз в мазке крови
Выделяют 3 этапа ХМЛ:
- хронический;
- акселерация (прогрессия);
- БК.
Хроническая стадия обычно длится несколько лет, характеризуется постепенным, доброкачественным течением болезни. По мере развития патологии перетекает во вторую фазу, во время которой развивается анемия, ускоряются процессы роста числа лейкоцитов, уровень мутировавших клеток растёт, количество незрелых форм гранулоцитов увеличивается в несколько раз, число тромбоцитов уменьшается, клетки теряют способность к дифференцировке, чувствительность к терапии падает.

Прогрессирование приводит к изменению генетического аппарата
Прогрессирующая стадия может протекать в течение нескольких месяцев, если усиленное лечение не даёт результатов, механизм развития дополняется последующими изменениями хромосом. Чаще всего выявляется изменение структуры гена Р53, трисомия хромосомы 8, множественные аберрации на фоне делеции 17р, дупликация Ph-хромосомы; могут встречаться аномалии в гене RB1, MYC и генах RAS, трисомии хромосом 10, 17, 19, 21, моносомии хромосом 7, 18. В некоторых случаях отмечена модификация ДНК гена BCR-ABL 1.
Всевозможные мутации неизменно приводят к терминальной стадии – БК. Происходит быстропрогрессирующее истощение, могут развиваться опухоли, состоящие из миелобластов — миелоидные саркомы. Они локализуются в любой ткани организма, но преимущественно поражают кожные покровы и дёсны. В ряде случаев болезнь переходит из хронической стадии в финальную, минуя фазу акселерации. Принцип перехода из одной стадии ХМЛ в другую, а также образование новых мутировавших клонов и субклонов до конца не изучен.
Формы бластного криза

Вид криза определяет поражение клетки-предшественницы
Для идентификации бластных клеток терминальной стадии ХМЛ используют цитохимические методы, морфологические способы диагностики и иммунофенотипирование.
Выделяют 4 формы БК:
- миелобластная (55%) — преобладают предшественники миелоидного ряда.
- лимфобластная (25%) — наличие лимфоидных бластных клеток.
- эритробластная (10%) — выявляются клетки, относящиеся к эритроидному ряду.
- недифференцированная (10%) — классифицировать не представляется возможным.
Как проявляется бластный криз?

Бластный криз характеризуется устойчивостью к лечению
Характерные показатели перехода ХМЛ в стадию БК:
- отсутствие ответа на терапию;
- увеличение размеров селезёнки и печени, иногда до аномально больших форм;
- симптомы общей интоксикации, потеря аппетита, снижение массы тела;
- нарастающая слабость, головокружения, выраженная бледность;
- периодическое повышение температуры более 38-39 градусов;
- спонтанные кровотечения;
- ноющие либо резкие боли в костях;
- поражения кожных покровов опухолевыми образованиями зеленоватого, серого, фиолетового оттенков;
- инфекционные заражения, резистентные к лечению, склонные к быстрому развитию осложнений;
- редкие проявления: инфаркт либо разрыв селезёнки.
Диагностика

Физикальное исследование — начальный этап диагностики
В лабораторной диагностике выявляют характерные для всех форм ХМЛ показатели: транслокация 9-й и 22-й хромосом (филадельфийская хромосома); гибридный ген BCR-ABL 1. Цитогенетический анализ позволяет диагностировать переход в стадию БК раньше других исследований. Дополнительные аномалии хромосом, выявленные при данном анализе, могут указать на приближающуюся терминальную стадию ХМЛ.
Характерные особенности финальной стадии ХМЛ:
- бластные клетки в крови и костном мозге составляют > 30%;
- наличие осколков ядер мегакариоцитов в крови;
- скопления бластов в биоптате костного мозга;
- образование очагов саркомного характера;
- тромбоцитопения;
- увеличение размеров селезёнки и печени.
В чем заключается опасность для жизни

Бластный криз влечет за собой снижение иммунитета
Опасность для жизни заключается в замещении здоровых клеток клонами, быстро прогрессирующем разрастании злокачественных образований. Из-за выраженного снижения тромбоцитов происходят кровотечения, которые тяжело остановить, повышается риск внутренних кровоизлияний. Снижение эритроцитов приводит к анемии, упадок числа лейкоцитов — к незащищённости организма от патогенных микроорганизмов. Пациента сопровождают инфекционные заболевания, характеризующиеся тяжёлыми осложнениями.
Лечение бластного криза

При лечении бластного криза применяется химиотерапия
Благодаря выявлению гибридного белка BCR-ABL было создано эффективное средство для борьбы с ХМЛ — ингибиторы тирозинкиназ. Первое средство, применяемое в лечебной практике с начала XXI века — Иматиниб, позже были зарегистрированы его комбинации. Применяются на всех этапах заболевания, при БК в некоторых случаях удаётся продлить жизнь пациента.
При лечении БК учитываются препараты, принимавшиеся в предыдущих стадиях. Если Иматиниб уже использовался перед переходом болезни в БК, его рекомендуется заменить одним из ингибиторов второго поколения. При образовании резистентности и к этому средству, заменяют следующим. Дозировка на этапе БК обычно в 2 раза выше, чем при хроническом течении. Терапия ингибиторами позволяет достичь у некоторых пациентов большого и полного цитогенетических ответов, но они не стабильны.
Параллельно во многих случаях назначают химиотерапию, которая оказывает больший эффект для лимфобластной формы. Также применяются противоопухолевые препараты (Цитозар, Алексан). Пациенту может быть проведена трансплантация стволовых клеток. Однако риск осложнений очень высок. Если было принято решение провести трансплантацию, предварительно обязательно назначают высокую дозу химиотерапии или лучевой терапии.
Прогноз
Прогноз БК неблагоприятный, патология развивается бурно, затрагивая многие ткани организма. Продолжительность жизни составляет несколько месяцев. При лимфобластной форме БК пациенты имеют шанс на несколько более длительный срок жизни, средняя выживаемость в этом случае составляет до 6 месяцев.
Читайте также:

