Меланоцитарный невус это меланома
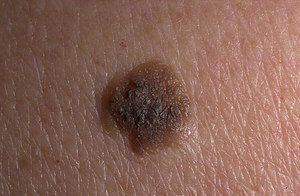
Родинкой или меланоцитарным невусом называют доброкачественное новообразование, которое часто является врожденным пороком кожи. На маленьком участке возникает скопление особых клеток — невоцитов, содержащих в большом количестве пигмент меланин. Невоциты — это патологически измененные клетки-меланоциты, которые синтезируют меланин и окрашивают кожу. Невоклеточный невус то же самое что и пигментный невус.
- Меланин и меланоциты
- Причины возникновения невусов
- Симптомы и виды невусов меланоцитарных
- Осложнения меланоцитарных невусов
- Профилактика озлокачествления
Меланин и меланоциты
Природным пигментом (красителем) является меланин. У человека он присутствует в волосах, коже, сетчатке и радужной оболочке глаза, в головном мозге. От количества меланина зависит интенсивность окраски кожи, цвета глаз, способность воспринимать загар.
Существует три вида меланина:
- Коричневую или черную окраску имеет эумеланин.
- Желтый цвет у феомеланина.
- Особой разновидностью пигмента является нейромеланин, он содержится в головном мозге.
В коже меланин образуется благодаря меланоцитам — специальным клеткам, имеющим много отростков. Щитовидная железа выделяет тироксин, который ими захватывается и преобразуется после окисления в меланин. С помощью отростков меланоцитов он попадает в клетки кожи и откладывается в них.
Меланин не только пигмент, он несет много функций. Среди них:
![]()
Антиоксидантные. Защищает клетки от разрушающего действия некоторых токсических веществ, радиоактивного излучения.- Повышает сопротивляемость организма стрессам.
- Делает стабильнымыми эмоции, препятствуя излишней эмоциональности.
- Регулирует процессы сна и бодрствования.
Тело человека совсем лишено меланина при наследственном заболевании — альбинизме. Известно, что альбиносы чаще других страдают от различных заболеваний.
Причины возникновения невусов
Большинство исследователей уверены, что все меланоцитарные невусы, включая те, которые возникают на протяжении жизни человека имеют врожденную основу появления. Нарушения развития кожи, приводящие к их образованию происходят еще в эмбриональном периоде.
До сих пор еще хорошо не изучены все причины возникновения диспластических невусов. Но в качестве основных источников можно назвать:
- Различные колебания гормонов в организме беременной женщины: эстрогенов и прогестинов.
- У беременной есть инфекции мочеполовой системы.
- Во время беременности оказывают влияние неблагоприятные факторы, например, токсичные вещества и излучения.
- Наличие генетических нарушений.
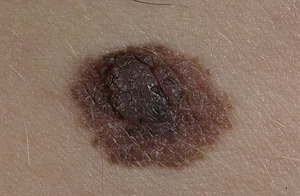
Все эти факторы не лучшим образом влияют на развитие особых клеток — меланобластов, которые должны преобразоваться в меланоциты. А вместо этого приводит к тому, что меланобласты откладываются в определенных участках кожи и переходят в клетки-невоциты.
У невоцитов есть две особенности, которые отличают их от нормальных меланоцитов:
- Они не имеют отростков, благодаря которым мог бы распространяться пигмент в другие клетки.
- Диспластические невусы не в состоянии хорошо подчиняться общим системам организма, но не полностью утратили эту способность, в отличие от клеток рака.
Считается, что на протяжении жизни не появляются новые меланоцитарные невусы, а возникают лишь те, которые небыли видны, но существовали с рождения.
Новые меланоцитарные невусы могут возникнуть по ряду причин:
- Гормональные изменения в организме. В подростковом периоде чаще всего возникает большая часть невусов.
- Пигментные пятна возникают под воздействием ультрафиолетовых лучей. Поэтому частые солнечные ванны и солярии приводят к росту меланоцитарных невусов.
- Беременность. Как уже было сказано, в этот период происходят колебания уровня половых гормонов.
- Менопауза.
- Употребление контрацептивов.
- Заболевания кожи, воспалительные и аллергические высыпания, например, при угрях, дерматите.
Симптомы и виды невусов меланоцитарных
![]()
Сосудистыми опухолями являются гемангиомы. Она часто бывает красного цвета, встречается у многих новорожденных малышей, но исчезает за первый год жизни. Многие врачи называют ее еще сосудистым невусом.- Невусы сальных желез. Большая их часть находится на голове, они не содержат меланина. Данное новообразование чаще называют сальный невус.
- Тератомы (гамартомы) являются врожденными невусами, которые по существу являются врожденными опухолями. Состоят из кожи и других тканей.
- Анемичный невус — это вид сосудистой родинки. Это участок с недоразвитыми сосудами, отсюда более светлая его окраска.
Настоящим меланоформным невусом называется образование, состоящее из измененных клеток — невоцитов.
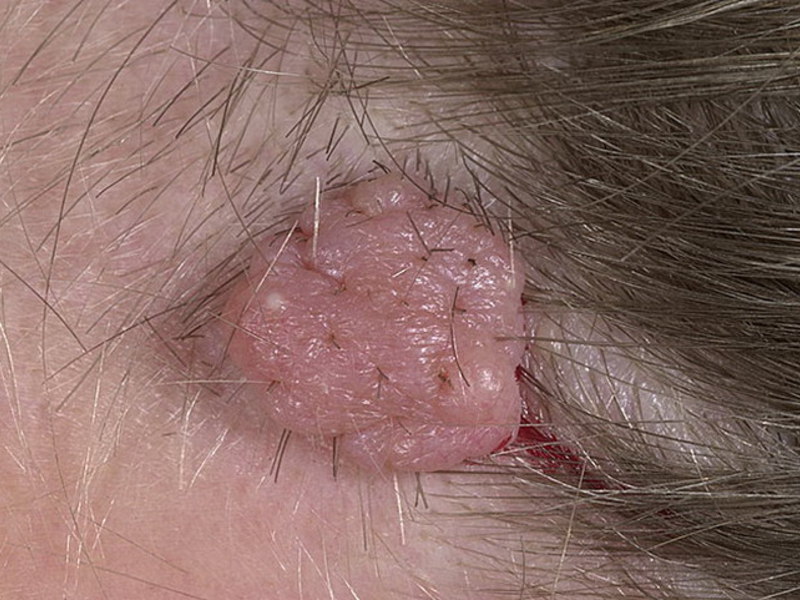
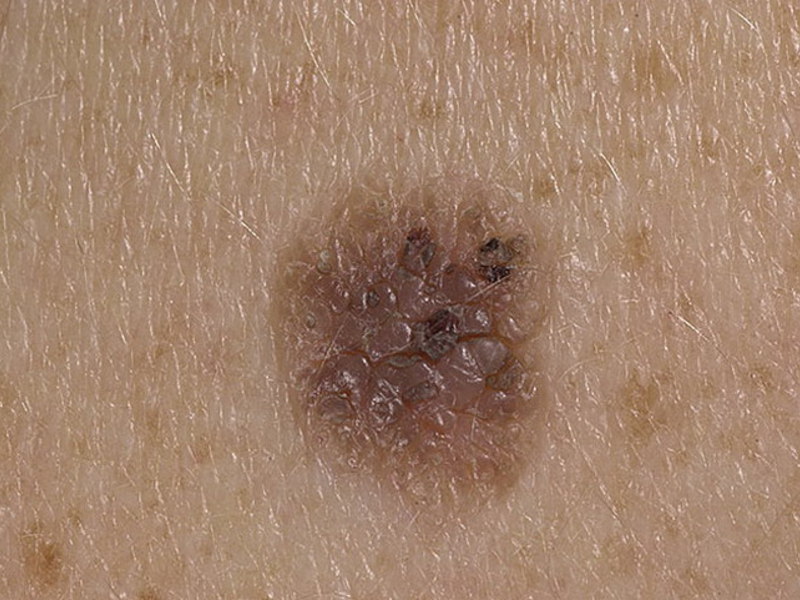
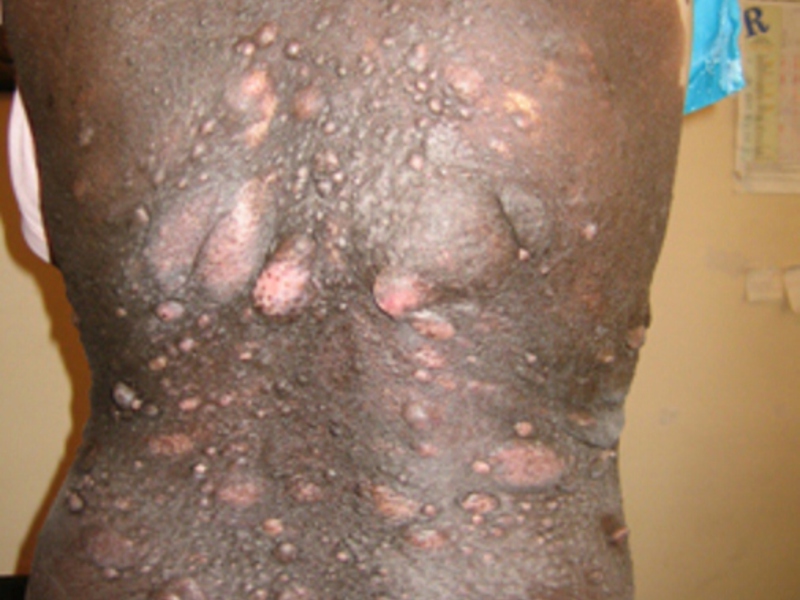
Существует ряд видов меланоцитарных невусов:
Осложнения меланоцитарных невусов
Наиболее опасным для здоровья является перерождение в злокачественную форму. Родинка превращается в опухоль (меланому), которая, если нет лечения превращается в самую опасную.
Все выше описанные виды невусов могут развиться в злокачественную опухоль, но самыми опасными являются синий, пограничный, Ота.
Факторами риска развития меланомы являются:
- Крупные с рождения родинки.
- Появление их в среднем и старческом возрасте.
![]()
Гигантские пятна. Чем больше размер, тем выше вероятность возникновения меланомы.- Большое количество, более 50, неводермальных невусов.
- Постоянное появление новых родинок
- Невусы, испытывающие постоянное трение и воздействие одеждой.
- Частое травмирование и воспаление кожи в зоне родинки.
Симптомами начала перерождения родинки в меланому могут служить:
- Стремительный рост.
- Появление неприятных ощущений, например, зуда, боли, раздражения и др.
- Быстрое изменение окраски и приобретение черного или синего цвета.
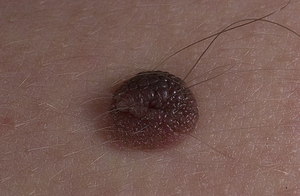
- Изменение кожи: появилась бугристость, начался интенсивный рост волос.
- Изменение формы пятна с размытостью контуров.
- Родинка постоянно мокнет, или периодически кровоточит.
- Появилось шелушение непонятного происхождения.
Если появился один из перечисленных симптомов, то следует немедленно обращаться к врачу.
Профилактика озлокачествления
На данный момент не существует специфических способов профилактики перерождения невусов в меланому. Но соблюдать некоторые правила тем, кто входит в группу риска, все же нужно:
![]()
Не следует долго находиться на улице в период с 11 до 17 часов. В этот промежуток кожа испытывает сильное воздействие солнечного излучения.- Сильный загар исключить в местах нахождения крупных невусов. Помните о том, что летом даже в пасмурную погоду происходит поглощение кожей до 85% солнечного излучения.
- Родинки невозможно защитить развития меланомы с помощью специальных кремов от загара.
- Солярий также вреден для кожи, так как имеет аналогичное воздействие. Лицам до 28 лет эта процедура особенно противопоказана, особенно если на теле имеются пигментные пятна.
- Если имеющиеся родинки ведут себя подозрительно или возникли в большом количестве новые, то нужно обратиться за помощью к медику для осмотра и контроля.
Сегодня из-за неблагоприятной экологической ситуации отмечается рост частоты преобразования родинки в меланому, особенно это касается развитых стран. В России злокачественная опухоль встречается в 4 случаях из 100 тысяч. Таким образом, чтобы предотвратить перерождение невуса, нужно своевременно проводить профилактику заболевания и отправляться к врачу в случае подозрения на меланому.

- Причины
- Классификация
- Эпидермальный невус
- Дермальный невус
- Внутридермальный невус
- Меланоформный невус
- Галоневус
- Диспластический невус
- Голубой невус (синий невус Ядассона-Тиче)
- Возможные осложнения ⚠️
- Диагностика
- Лечение
- К какому врачу обратиться? ?⚕️
- Видео по теме ?
Меланоцитарные невусы (родинки) есть практически у всех людей и имеют множество разновидностей, по статистике, у 3/4 людей мира они выявляются. Данные образования являются доброкачественными опухолями. В последнее время, из-за роста количества пациентов больных онкологическими заболеваниями кожи, специалисты рекомендуют более серьезно относиться к привычным для нас родинкам. Невусы могут быть как врожденными так и приобретенными, изменяя свой внешний вид и размер со временем. По причине влияния некоторых факторов, клетки из которых состоят родинки способны трансформироваться в раковые.
Код по Международной классификации болезней 10-го пересмотра (МКБ-10) — Меланоформный невус (D22). Включены: морфологические коды M872-M879 с кодом характера новообразования и невусы (БДУ, волосяной, пигментный, голубой).
Причины
Во время перемещения меланобластов из нейроэктодермальной трубки в меланоциты происходят нарушения и возможно скопление в одном месте. Таким образом возникают невусы. В злокачественные образования они могут преобразиться только с возрастом.
Спровоцировать их образование могут такие изменения в организме как гормональный сбой или беременность, а также ультрафиолетовое излучение и постоянные воспалительные заболевания кожи.
Классификация
Меланоцитарные невусы бывают различного окраса, формы и размера. Рассмотрим основные разновидности:
Представляет собой округлую либо овальную форму. На внешней части такого новообразования могут быть волоски. Невусы эпидермиального происхождения можно разделить на группы:
- Интрадермальный.
- Пограничный. Представляет собой пятно черноватого либо коричневатого цвета на коже, его величина составляет не более 15 миллиметров. Появляется он, как правило, впервые дни жизни и, чаще с характерными чёткими краями. Увеличивается в соответствии с ростом человека.
- Сложный пигментный. Коричневого цвета с наличием нимба такого же цвета. На первый взгляд очень подобен пограничному, однако имеет отличие в том, что он имеет выпуклость.
У детей, как правило, случаются пограничные, которые могут обнаружиться на подошвах и ладонях, а также половых органах, с темным оттенком.
Такие невусы чаще бывают врожденными. С телесным оттенком и внешностью бляшек и одиночных папул. Такой вид очень редко говорит, о каких либо болезнях, из-за чего их можно смело удалять по показаниям косметологов.
Представляет собой выпуклость телесного либо светло-коричневого цвета. Такому типу характерен вид в форме купола или ежевики. В размере составляет до 10 миллиметров. Появление характерно у подростков.
Является образованием доброкачественным, которое формируется из особых клеток, которые являются источником меланина, из-за чего с коричневым оттенком с разной степенью насыщенности. Зачастую они врожденные, но в детском возрасте их распознать очень сложно, и выявляются уже в подростковом возрасте. На протяжении всей жизни они могут возникать и пропадать, изменяясь в размере.
Это образование пигментного вида по описаниям похожее на сложный. Около него имеется ободок пигментного типа. Как правило, имеется у женщин и подростков, в редких случаях является врожденным.
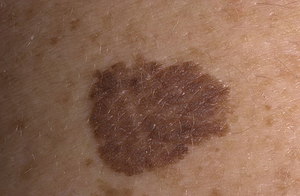
Образовывается самостоятельно либо же преобразовывается из образования другого вида. Имеет различную форму и различный цвет и границы. Его необходимо в обязательном порядке удалять, поскольку такая разновидность может перерасти в злокачественное образование.
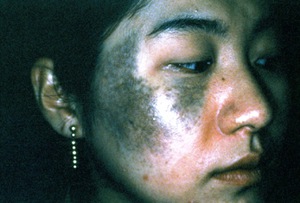
Ггладкий — появляется на лице и шее; клеточный — занимает большую поверхность, за частую на нижней части тела. Клетчатый разделяется на такие под виды как монгольское пятно и юношеское лентиго.
Возможные осложнения ⚠️
С течением времени под воздействием определенных факторов, появляется риск малигнизации клеток кожи под воздействием ультрафиолетовых лучей — меланоцитарные невусы могут трансформироваться в злокачественные образования.
Такая трансформация может сопровождаться симптомами:
- изменение контуров родинки;
- слишком быстрый рост;
- яркий и насыщенный цвет;
- появляется темный ободок;
- воспаление кожи по кругу родинки;
- появление выделений;
В случае если вы обнаружили такие признаки малигнизации, рекомендуем немедленно обратиться к специалисту: дерматологу или онкологу.
Диагностика
При осуществлении диагностики первые шаги состоят в том, чтобы определить какой именно у вас тип невуса, и вероятность его малигнизации. Обращается внимание на срок появления образования, были ли изменения внешнего вида, была ли ранее проведена терапия или диагностика.
Диагностика проводится разными способами, это осмотр, взятие мазка на определение злокачественного образования, а также осуществление исследования с применением дерматоскопа. В результате проведенных исследований назначается лечебная программа.
Лечение
Методика лечения меланоцитарных невусов зависит от:
- Клинической картины невуса — размера, вида, риска малигнизации.
- Оснащена ли клиника необходимым оборудованием.
Некоторые лечебные учреждения по причине отсутствия нужной аппаратуры предлагают пациентам классическое удаление невуса с помощью хирургии. В подобных случаях рекомендуем обратиться за консультацией в специализированный дерматологический или онкологический центр.
В большинстве случаев для удаления меланоцитарных невусов применяются методики:
- Электрокоагуляция. Производится путем воздействия высокой температуры. Путем прижигания происходит остановка выделения крови в кругу невуса, что позволяет не удалять кожу вокруг.
- Криодеструкция. Проводится путем применения угольной кислоты, а также жидкого азота, осуществляя заморозку невуса. Такая процедура абсолютно безболезненна, однако после нее возможно необходимо повторное проведение.
- Лазерное удаление. Безболезненная процедура, не оставляющая рубцов. Но, тем не менее, участок кожи после удаления значительно светлее.
- Радиохирургическое лечение. Процедура проводится при помощи радионожа, под воздействием которого происходит деструкция тканей невуса.
- Хирургическое удаление. Применяется, как правило, в тех случаях, когда происходит возникновение большого количества невусов на теле.
После процедуры удаления меланоцитарных невусов пациенту назначаются перевязки и обработка мест удаления антисептиками. До полного заживления нельзя допускать контакт ранки с водой.
К какому врачу обратиться? ?⚕️
При обнаружении меланоцитарных невусов следует обращаться к дерматологу. В случаях если родинки проявляют симптомы малигнизации, ни в коем случае нельзя откладывать визит к врачу. После осмотра, возможно перенаправление к дерматоонкологу.
Как выглядит внутридермальный невус
Среди меланоцитарных новообразований внутридермальные родинки – это самый распространённый вид. Такие пятна можно обнаружить на любом участке тела. Вокруг этого типа родинок отсутствует воспаление. Новообразование окрашено чаще всего в коричневый (тёмно-коричневый) цвет, но иногда его оттенок светло-розовый или телесный, реже – чёрный.
У такого вида невуса имеются отличия:
- на ощупь образование мягкое;
- границы чёткие;
- структура однородная;
- округлой (иногда овальной) формы.
Обычно образование возвышается над кожей. Его размеры разные – от 2 до 50 мм.
Внутридермальные невусы кожи обычно проявляются между 10 и 30 годами жизни человека. Иногда у образования, которое расположено на теле, со временем появляется ножка, а само оно становится похожим на бородавку. Для интрадермальных родимых пятен инволюция (или перерождение) не характерна.
Диагностика и лечение
Для постановки диагноза проводятся инструментальные и лабораторные исследования. На первичном осмотре врач собирает анамнез, обследует кожный покров. При проявлении признаков малигнизации применяется КТ, МРТ. Если невус кровоточит, необходимо взять соскоб. Дополнительно пациент сдает кровь на онкомаркеры.
Болезнь дифференцируется от всех остальных пигментированных опухолей кожного покрова. Образования отличаются от себорейного кератоза. Они не имеют грубой поверхности и роговых кист. В отличие от дерматофибром, невусы обладают плотной консистенцией. Для нейрофибром характерен телесный оттенок и наличие ножки. Типичная форма отличается от диспластического образования размерами, симметричностью.
Тактика лечения определяется некоторыми параметрами:
- Клиническая картина: вид, размер, риск малигнизации невуса.
- Наличия медицинского оборудования для проведения лечебных манипуляций. У некоторых клиник нет аппаратуры для удаления новообразований по современному методу. В таких учреждениях проводится классическая операция.
Чтобы удалить меланоцитарную родинку, применяется криодеструкция. Заморозка образования осуществляется жидким азотом либо угольной кислотой. После обработки проблемного участка появляется корка, под которой растёт здоровая кожа. Криодеструкция считается малоинвазивной методикой лечения невуса, поэтому она не вызывает дискомфорта.
Можно удалить родинку лазерными лучами. Процедура считается безболезненной. После операции невус устраняется полностью. Рубцов не остается, но эпидермис под родинкой будет более светлым, чем оттенок кожного покрова.
Причины появления внутридермального невуса
Почему появляются родимые пятна, учёные от медицины ещё точно сказать не могут. Однако известно, что большинство невусов врождённые. Это означает, что у новорождённого в ДНК о них уже заложена информация. При этом проявиться на теле они могут в любое время. В то же время по наследству приобретённые родимые пятна не передаются.
Причина появления на теле новых родинок неясна, но есть известные факторы, влияющие на процесс их развития. Меланотропный гормон (вырабатываемый гипофизом) – регулятор уровня меланина в организме. Поэтому появление нового образования во многих случаях – следствие повышенного количества этого гормона. Содержание меланотропного гормона может изменяться из-за таких факторов:
- Дисбаланс в работоспособности эндокринной системы. Это состояние проявляется у женщин в период вынашивания ребёнка, во время родов и перед климаксом. У мужчин уровень гормона изменяется, например, при травме яичек.
- Частые стрессы.
- Тяжёлые болезни.
- Вирусные инфекции.
- Изменения в функционировании гипофиза.
Новые внутридермальные родимые пятна появиться могут и вследствие укуса насекомых или из-за полученной ссадины.
В образовавшуюся после этого ранку способна проникнуть инфекция. Из-за этого в этом месте скапливается меланин.
Имеется ещё одна причина появления невусов. Процесс старения организма. При этом существует теория, согласно которой большое количество родинок снижает биологический возраст, а наличие таких образований – фактор защиты организма. Однако это только не подтверждённое предположение. Тот факт, что обилие родинок (в том числе и интрадермальных) повышает возможность возникновения рака кожи, является доказанным.
Признаки заболевания
Меланоцитарный невус на ладони и подошве часто выглядит как темное пятно и лишь слегка возвышается, имеет правильные, хорошо определимые края и однородную коричневую окраску. Невус ногтевого ложа представлен однородно окрашенной светло или темно-коричневой продольной полосой с правильными различимыми границами.
Важным аспектом меланоцитарного невуса является отношение с меланомой. Значительный процент пациентов с меланомой сообщают о длительном присутствии меланоцитарного невуса на участке кожи где впоследствии развилась меланома. Гистологические исследования находят остатки меланоцитарного невуса в трети удаленных меланом.
Повышенное количество меланоцитарных невусов означает повышенный риск меланомы. В большей степени это утверждение относится к диспластическим разновидностям.
Существует мнение, что в период беременности невусы увеличиваются в размерах и темнеют. Однако это лишь предположения. Ввиду того, что гормональный фон претерпевает изменения, необходимо тщательно следить за любым новообразованием и видоизменением существующих невусов. В случае каких-либо перемен, немедленно проконсультироваться с врачом.
Риск перерождения родинок особенно велик для тех людей, у которых близкие родственники страдали от меланомы, а также для рыжеволосых, голубоглазых и светлокожих. Опасность малигнизации подстерегает обладателей веснушек и тех людей, у которых было 3 и более солнечных ожогов в жизни.
Этапы развития внутридермального невуса
Всё развитие внутридермальной родинки считается благоприятным процессом, не зависящим от возраста человека. Малигнизация возможна примерно в 10% случаев.
Расположена интрадермальная родинка в дерме – это средний слой кожи. На начальном этапе развития она не возвышается над окружающей её поверхностью. Впоследствии пятно проявляется на коже в виде округлых образований, которые мягкие на ощупь, чаще всего тёмного окраса и имеют размеры в несколько миллиметров. В дальнейшем гормональные изменения могут приводить к изменению цвета пятна.
Разновидности внутридермального невуса
Чаще пятна интрадермального невуса можно обнаружить на теле у людей зрелого или уже пожилого возраста. Они бывают как одиночные, так и множественные. Обычно выглядят как узелковое новообразование. Однако родимое пятно может выглядеть и как внутридермальная бородавка. Это папилломатозный невус. У него бугристая поверхность и тёмно-коричневый (иногда чёрный) цвет, размер может достигать в диаметре до нескольких сантиметров. Доброкачественную форму образований чаще замечают у женщин.
Пигментный невус получил своё название из-за большого количества меланина, содержащегося в нём. Это приводит к тому, что окрас образования ярко выраженный. Со временем цвет не изменяется. По форме, размеру, а также наружной поверхности такие родимые пятна бывают разными. Зачастую их обнаруживают в подмышечных впадинах, в паху или у женщин под грудью.
Родинки невоклеточного типа обычно расположены на шее или лице и выглядят как коричневый бугорок. Такие невусы в злокачественную опухоль перерождаются редко, поэтому удаляют их обычно в случае выраженного косметического недостатка.
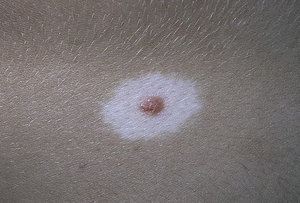
В классификации кроме папилломатозного внутридермального невуса к смешанному типу относятся и галоневусы. Это обычно множественно расположенные на руках или теле родинки (редко на лице). Разновидность является сочетанием витилиго (нарушенная пигментация, которая проявляется из-за отсутствия меланина) с интрадермальным родимым пятном. Внешне выглядит как узелки, возвышающиеся над кожей, овальной (округлой) формы размером около 4 мм, а вокруг них депигментированное кольцо светлого цвета.
Профилактика
Специальных мер профилактики, помогающих не допустить развития меланоцитарного невуса, не существует. Для снижения вероятности развития недуга необходимо:
- не допускать длительного контакта кожи с солнечными лучами или ультрафиолетовым излучением;
- обрабатывать кожный покров специальными средствами, предназначенными для его защиты во время загара;
- не посещать солярий лицам, обладающим множественными пигментными пятнами;
- ежегодное обследование у дерматолога.
Прогноз меланоцитарного невуса в подавляющем большинстве случаев благоприятный, даже после проведения операции по удалению злокачественной родинки.
Методы удаления внутридермального невуса
Чаще всего внутридермальные образования приходится удалять из-за того, что они являются косметической проблемой или сильно выступают над кожей. Последнее приводит к повышению возможности травматизации родимого пятна с последующим его перерождением. Процедуру можно выполнить с помощью следующих методик:
Для избавления от слишком выступающего образования можно воспользоваться любым из методов, Однако при выборе способа лучше проконсультироваться с врачом. При этом не надо забывать, что методы народной медицины использовать нельзя. Если же внешний вид невуса вызывает подозрение на злокачественное перерождение, то надо использовать хирургическое иссечение. В этом случае криодеструкция или электрокоагуляция не используются.
Как вовремя обнаружить внутридермальный невус
Появление на теле нескольких новых родинок – это не повод для беспокойства. Однако если их рост сопровождается болевыми ощущениями, пятно быстро разрастается, изменяется окрас или беспокоит зуд, кровоточивость, то это непосредственное указание на посещение врача. Кроме того, к дерматологу при появлении таких симптомов надо обращаться и в следующих случаях:
- Наличие повышенной светочувствительности кожи.
- У ближайших родственников была меланома.
- До этого на теле имелись врождённые пигментные пятна.
- Родинки появились сразу после окончания пубертатного периода (полового созревания).
При осмотре родинки врач одновременно проводит опрос. Основной прибор, которым пользуется дерматолог – дерматоскоп. Процедура проводится быстро и безболезненно. Диагноз может указывать на перерождение пятна. При необходимости дополнительных исследований берут мазок с наружной поверхности образования. Биопсия не применяется.
Есть и другие методы исследования родимых пятен. Это эпилюминисцентная микроскопия и компьютерная диагностика. Однако эти способы исследования дорогие. Это мешает им широко распространиться в качестве основных методик.
Клиническая картина
Кроме пятен, невус не имеет других клинических симптомов. Он не вызывает боли и жжения, отсутствует дискомфорт. На теле могут появляться множественные либо единичные волоски плотнее волосяного покрова туловища. Образования, которые склонны к злокачественному процессу, приобретают следующие симптомы:
- быстрый рост пятен;
- изменение очертаний родинок;
- формирование тёмного ободка вокруг образований;
- воспаление, покраснение и отек кожи;
- покалывание с зудом;
- шелушение кожи.
Факторы, которые могут спровоцировать раковый процесс, связаны с травмой, термическим либо химическим поражением невуса. Самым опасным осложнением болезни считается меланома с метастазированием. В 70% случаев меланома возникает в результате перерождения родинки. Лица с меланомоопасными невусами обязаны избегать факторов, которые стимулируют их злокачественное преобразование. Входят в группу риска развития болезни те лица, у которых имеются:
- гигантские врожденные невусы;
- многочисленные родинки на коже;
- появление невусов в местах, подвергающихся инсоляции и механическому влиянию;
- новообразования у пожилых лиц.
Необходимо постоянно обследоваться, чтобы своевременно выявить раковый процесс. При выявлении признаков, которые указывают на рак, необходимо проконсультироваться с дерматологом либо онкологом.
Виды меланоцитарных невусов
Приобретённые меланоцитарные образования обычно развиваются после того, как ребёнку исполняется 3 года.
По размерам такие новообразования бывают:
- мелкими – не превышать 15 мм;
- средними – величиной до 100 мм;
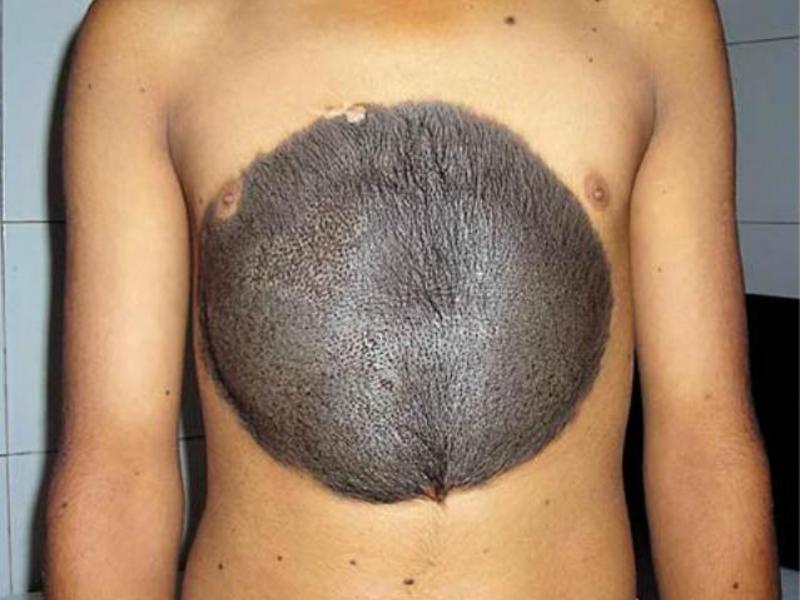
- гигантскими (крупными).
Диаметр последних из них – более 10 см. При этом врождённые образования с ростом ребёнка также становятся больше. Наименее опасные мелкие родинки. Средние, а также крупные пятна чаще перерождаются в новообразование злокачественного характера. Причины появления врождённых крупных родимых пятен пока полностью не выяснены. Родители малышей с врождёнными гигантскими невусами должны помнить, что пройти консультацию у специалиста надо обязательно.
Медицинские названия родимых пятен не всегда понятны обычному человеку. Однако эта терминология основана на следующих логических выводах. Кожный покров у человека включает следующие слои:
- эпидермис – этот слой располагается непосредственно на поверхности;
- дерма – является, средним слоем (при этом самым толстым);
- гиподерма – располагается наиболее глубоко.
Скопления меланоцитов могут располагаться в любом из этих мест. От того, как глубоко месторасположения клеток, различают такие разновидности пигментных пятен:
При определении этой разновидности образования учитывается то, что невусные клетки располагаются в зоне, являющейся пограничной. Их обнаруживают между наружным слоем (эпидермисом) и более глубоким – дермой. Большинство родимых пятен, расположенных на половых органах, а также подошвах или ладонях, относят к пограничным невусам. Они зачастую проявляются на теле в качестве пятна, иногда узелка, имеющего овальную или округлую форму. Размер – от нескольких миллиметров до 1 сантиметра (редко – до 5 см).
Сложный меланоцитарный невус обычно формируется при переходе части меланоцитов в следующий слой – дерму. При этом некоторое их количество остаётся в верхнем слое.
Меланоцитарный невус у детей
Признаками, указывающими на необходимость врачебной консультации, являются:
- появление новой родинки у ребёнка до исполнения одного года;
- врождённый невус растёт очень быстро;
- ребёнка беспокоят покалывания, зуд или боль;
- родинка приобрела синий или чёрный цвет;
- на пигментном пятне начали расти волосы или оно стало бугристым;
- контуры родинки стали нечёткими, размытыми;
- невус постоянно мокнет или периодически кровоточит;
- поверхность пятна начинает шелушиться.
Меланоцитарный невус у беременных
Кожа является одновременно как гормон — продуцирующим, так и гормон — зависимым органом. Регулятором деятельности этого покрова является нейрогуморальная система. В медицинской литературе имеются работы, которые указывают на повышающийся риск перерождения меланоцитарных образований при беременности. Это происходит из-за существенных изменений в функционировании гормональной системы. Казалось бы, что это утверждение имеет правильное обоснование. Однако исследованиями оно не подтверждено. Работ по сравнению факторов роста родимых пятен и клеток меланомы с локальной насыщенностью гормонами не проводилось.
Какой врач и как лечат меланоцитарные невусы
При появлении опасных признаков, указывающих на возможное перерождение меланоцитарного невуса, необходимо посетить дерматолога (дерматоонколога). Это в особенности необходимо, если родинка начала болеть, появился зуд или произошло изменение цвета образования.
Для постановки диагноза врач проводит осмотр, а при необходимости назначает сиаскопию (новый метод, позволяющий исследовать родимые пятна), УЗИ или биопсию.
В случае если гигантский невус расположен на лице, дерматолог иногда рекомендует метод обесцвечивания. Процедура выполняется с помощью лазера. Когда родинка на любых частях тела имеет бугристую поверхность, а также тёмный цвет, то зачастую врач рекомендует удаление, которое производится скальпелем.
Возможно использование метода криодеструкции (с применением жидкого азота). Электрокоагуляция подразумевает иссечение пятна с помощью высокой температуры. Небольшие родинки на шее и лице предпочтительней удалять с помощью лазера. Применяется и методика радиохирургии. В этом случае используется радиоактивное излучение в виде пучка. Читайте также: ТОП- 5 методов удаления родинок.
Диагностическим методом, позволяющим исследовать кожное новообразование, является дерматоскопия. Это безболезненный и не имеющий существенных противопоказаний способ исследования.
Читайте также: