Что снижает риск рака яичников
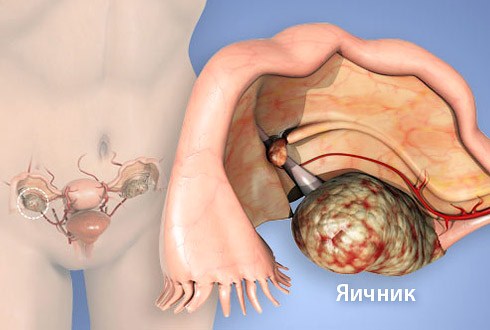
Вид рака, развивающийся в яичниках – парных органах, которые вырабатывают яйцеклетки и женские половые гормоны. эстроген и прогестерон. В последние годы лечение рака яичников стало более эффективным, и лучше всего болезнь поддается лечению на ранних стадиях.
Диагностировать злокачественную опухоль яичников бывает сложно. Врачи общей практики и сами женщины часто ошибочно истолковывают симптомы на ранних стадиях заболевания.
Ранние симптомы рака яичников можно спутать с синдромом раздраженной толстой кишки. Женщин часто направляют на исследование желудочно-кишечного тракта, и пока врачи понимают, что проблемы находятся в другой области, рак успевает распространиться. Почти 69% терапевтов не знали, что симптомы рака яичников носят более частый, внезапный и длительный характер, чем симптомы синдрома раздраженной толстой кишки. Поэтому поход к гинекологу никогда не будет лишним.
Рак яичников развивается, как правило, у женщин в возрасте между 50 и 70 годами, в среднем он возникает приблизительно у 1 из 70 женщин. До 45 лет рак яичников встречается довольно редко. Это третий по распространенности тип рака органов женской половой системы, но умирают от рака яичника больше женщин, чем от любой другой злокачественной опухоли половых органов.
Яичники состоят из различных тканей, клетки каждой из них могут быть источником развития того или иного типа злокачественной опухоли. Выделяют, по крайней мере, 10 типов рака яичников, которые соответственно имеют различные особенности лечения и перспективы выздоровления.
Клетки рака яичников могут внедряться непосредственно в окружающие ткани и через лимфатическую систему в другие органы малого таза и брюшной полости. Раковые клетки могут также попадать в кровоток и обнаруживаться в отдаленных органах, главным образом в печени и легких.
Сегодня у больных с этим диагнозом появились более обнадеживающие перспективы. Для пациенток с пограничными опухолями 5-летняя выживаемость составляет 77-99%. Широкий диапазон вероятности выживания отражает различия в агрессивности конкретных злокачественных опухолей и в интенсивности иммунного ответа различных женщин.
Злокачественная опухоль яичника может достигнуть значительной величины, прежде чем возникают какие-либо симптомы. Первым симптомом может быть неопределенный дискомфорт в нижней части живота, как при поносе (диспепсии). Маточное кровотечение не является часто встречающимся симптомом. Увеличение яичников у женщины после менопаузы может быть ранним признаком рака, хотя оно обычно связано с развитием доброкачественных новообразований или с появлением других нарушений. В брюшной полости иногда накапливается жидкость (асцит ). Постепенно живот увеличивается в объеме из-за увеличения яичников или скопления жидкости. На этой стадии заболевания женщина часто чувствует боль в области таза, у нее развивается анемия и происходит потеря веса тела. В редких случаях злокачественная опухоль яичников вырабатывает гормоны, которые вызывают чрезмерный рост слизистой оболочки матки, увеличение молочных желез или усиление роста волос. Наблюдается сильный и частый метеоризм, боль в брюшной полости или в области таза, слишком быстро приходящее ощущение насыщения во время приема пищи, частое мочеиспускание. Увеличение и вздутие живота, запоры. тошнота, потеря аппетита или быстрое насыщение – симптом характерный для поздних стадий заболевания.
Внимание! Вышеперечисленные симптомы могут указывать и на многие другие болезни.
Риск заболеть повышается, если близкие родственницы болели раком яичников, молочной железы или толстой кишки. В 10% случаев заболевания раком вызваны наследственными генетическими изменениями, такими как мутация генов, которые имеют отношение к раку молочной железы. Женщинам, имеющим родственников с этим заболеванием, следует обратиться к врачу, чтобы оценить необходимость более серьезного обследования.
Обычно это заболевание развивается после менопаузы. Риск увеличивает постклимактерическая гормонотерапия. Наибольшая вероятность заболеть раком яичников в пожилом возрасте появляется у женщин, которые принимают эстроген без прогестерона на протяжении от 5 до 10 лет.
У женщин, страдающих ожирением. риск заболеть раком яичников повышается. Кроме того, процент смертности в результате этого заболевания по сравнению с пациентками, не страдающими ожирением, также выше. Чем больше вес, тем больше риск.
Диагностика рака яичников на ранних стадиях его развития часто затруднена, поскольку симптомы обычно не появляются, пока опухоль не распространится за пределы яичников, и поскольку многие другие, менее опасные заболевания сопровождаются сходными симптомами.
Если подозревается рак яичников, следует проводить ультразвуковое исследование (УЗИ) или компьютерную томографию (КТ), чтобы получить необходимую информацию об опухоли яичника.
Иногда яичники рассматривают непосредственно с помощью лапароскопа - волоконно-оптической системы, введенной в брюшную полость через маленький разрез в брюшной стенке.
Если в результате обследования установлена доброкачественная киста яичника. женщине следует периодически проходить гинекологическое обследование, до тех пор, пока киста сохраняется. Если данные исследования неопределенны и сохраняется подозрение на рак яичников, то проводится хирургическое вмешательство, чтобы установить точный диагноз и распространение злокачественной опухоли (определить стадию развития рака) для выполнения операции в соответствующем объеме. Если в брюшной полости скопилась жидкость, ее можно удалить через прокол в брюшной стенке с помощью иглы (врач проводит аспирацию) для проверки на наличие раковых клеток.
Снимки, получаемые при УЗИ или компьютерной томографии, могут выявить объемные образования в яичниках. Однако на них не видно, является ли образование раковым. При подозрении на рак следующий шаг обычно – операция по удалению подозрительных тканей. Затем образец отправляется на биопсию. Иногда образец, который берут при помощи иглы, используется для постановки диагноза.
Есть два способа пройти тест на рак яичников, прежде чем болезнь проявит симптомы или будет выявлена при гинекологическом осмотре. Первый способ – анализ крови на выявление повышенного уровня протеина CA-125. Второй способ – УЗИ яичников. К сожалению, эти способы подходят только пациенткам группы повышенного риска.
Стадия I: Поражение одного или обоих яичников
Стадия II: Заболевание распространяется по матке или другим соседним органам
Cтадия III: Поражение лимфоузлов или брюшины
Стадия IV: Распространение на отдаленные органы, такие как легкие или печень.
Рак яичников лечат хирургически. Объем операции зависит от типа злокачественной опухоли и стадии ее развития. Если опухоль ограничена яичником, возможно удаление только пораженного яичника и соответствующей маточной трубы. Когда опухоль распространяется за пределы яичника, должны быть удалены оба яичника и матка, а также близлежащие лимфатические узлы и окружающие ткани, в которые, как правило, рак метастазирует.
После хирургической операции часто назначаются лучевая терапия и химиотерапия, чтобы разрушить небольшие очаги злокачественной опухоли, которые могли остаться. Трудно вылечить рак яичников, который распространяется (метастазирует) за их пределы.
Операция при раке яичников
Операция позволяет диагностировать рак яичников, определить стадию, а также является первым этапом лечения. Цель операции – удалить максимальное количество раковой опухоли. При этом на первой стадии может быть удален один яичник и расположенная вокруг него область. На более поздних стадиях может потребоваться удалить оба яичника, а также матку и прилегающие ткани.
На всех стадиях рака яичников после хирургического вмешательства назначается химиотерапия. Пациентки принимают препараты, которые обнаруживают и уничтожают оставшиеся раковые клетки. Препараты принимаются перорально, путем инъекции или вводятся непосредственно в живот (внутрибрюшинная химиотерапия). Женщины с пограничными опухолями нуждаются в химиотерапии только при повторном появлении опухолей после операции.
Исследователи разрабатывают виды терапии, при которой лекарственные средства направленного действия влияют на пути роста рака яичников, блокируют антиогенез (фактор роста, который стимулирует развитие новых сосудов в опухоли) и останавливают развитие опухоли. Ученые до сих пор тестируют этот вид терапии, стремясь выявить возможные побочные эффекты.
Когда у женщины удаляют оба яичника, ее организм перестает вырабатывать эстроген. Это приводит к менопаузе, вне зависимости от возраста пациентки. Падение уровня гормонов также повышает риск появления других заболеваний, в том числе остеопороза. Очень важно, чтобы пациентка проходила плановые проверки после лечения рака яичников.
Жизнь после лечения продолжается! Пациентки часто жалуются на то, что процесс восстановления сил после лечения занимает много времени. Быстрая утомляемость – наиболее распространенный побочный эффект курса лечения от рака. Выполнение несложных физических упражнений является наиболее эффективным способом восстановить силы и улучшить настроение. Степень физической нагрузки определяет лечащий врач.
- Снизить риск заболевания может беременность, так как у рожавших женщин меньше шансов заболеть раком яичников, чем у женщин, которые не рожали. По нынешним данным риск заболевания снижается после каждой беременности, а грудное вскармливание может обеспечить дополнительную защиту.
- Женщины, которые принимали противозачаточные таблетки в течение как минимум пяти лет, имеют примерно в два раза меньше шансов заболеть раком яичников. Как и при беременности, противозачаточные средства предотвращают овуляцию. Некоторые исследователи полагают, что при более редких овуляциях снижается риск заболевания.
- Перевязка маточных труб может обеспечить некоторую защиту от появления рака яичников. Тот же эффект можно получить при ампутации матки с сохранением яичников.>
- Ампутация яичников может потребоваться женщинам с генетическими мутациями, из-за которых они попадают в группу риска. Эта операция может быть рекомендована женщинам старше 40 лет, которым ампутировали матку.
- Согласно исследованиям, у женщин, которые по меньшей мере четыре года придерживались диеты с пониженным содержанием жиров, меньше вероятность заболеть раком яичников. Утверждение, будто рак реже встречается у женщин, которые потребляют большое количество овощей, требует дополнительных подтверждений.
Специфической профилактики не существует, рекомендуются систематические профилактические гинекологические осмотры, чтобы в случае возникновения заболевания выявить его как можно раньше и начать лечение.
Сегодня для того, чтобы удалить яичник, пораженный раком, достаточно сделать 4 маленьких прокола. Уже на 3 день после проведения операции женщину выписывают домой. При удалении одного яичника женщина может иметь детей!
Любое явление, которое влияет на вероятность развития того или иного заболевания, называется фактором риска. Различные факторы риска характерны для разных видов рака.
Например, воздействие на незащищенную кожу сильного солнечного излучения может привести к меланоме. Фактором риска многих видов рака является курение. Однако определяющим фактор риска не является. Наличие данного фактора, и даже нескольких подобных факторов, вовсе не означает развитие заболевания. У многих заболевших людей могут вообще отсутствовать известные факторы риска.
Даже если какой-либо фактор риска имеется у женщины с раком яичников, о степени его влияния на развитие опухоли очень трудно сказать. Несколько особых факторов, которые изменяют вероятность развития эпителиального рака яичников выявили недавние исследования. К менее распространенным видам опухолей, таким как герминогенные и стромальные опухоли, данные факторы риска не применимы.
Возраст
С возрастом риск развития рака яичников увеличивается. Рак крайне редко развивается у женщин моложе 40 лет. Рак яичников, в большинстве случаев, возникает после наступления менопаузы. У женщин старше 63 лет выявляются около половины случаев рака яичников.
Ожирение
В различных исследованиях была изучена взаимосвязь между раком яичников и ожирением. В целом, показано, что риск развития рака яичников у женщин с ожирением (когда индекс массы тела превышает 30) выше. Также исследование Американского общества злокачественных новообразований выявило, что вероятность гибели от рака яичников у женщин с ожирением выше. Этот риск увеличивается на 50% у крайне тучных женщин.
Репродуктивная функция
Гинекологические операции
Снизить риск развития рака яичников на 67% может лигирование (перевязка) маточных труб. Также вероятность рака примерно на треть снижает гистерэктомия (удаление матки с сохранением яичников).
Лекарственные препараты для лечения бесплодия
В некоторых исследованиях было показано, что риск развития рака яичников увеличивает прием препарата для лечения бесплодия под названием кломифена цитрат (Кломид) более одного года. Считается, что риск еще больше увеличивается, если женщина не забеременела на фоне приема препарата.
Вероятность возникновение опухолей с низким потенциалом злокачественности повышают лекарства для лечения бесплодия. Следует обсудить возможные риски с врачом, если вы принимаете подобные препараты. Тем не менее, не способные зачать и не принимающие лекарства от бесплодия женщины, могут даже иметь больший риск развития рака яичников.
Частично это обусловлено отсутствием приема контрацептивов, которые оказывают защитное действие, а также отсутствием беременностей и родов. Сейчас проводятся различные исследования для уточнения этих моментов.
Андрогены
Мужские половые гормоны называются андрогены. Препарат Даназол, который повышает уровень андрогенов, также увеличивает и риск развития рака яичников, как было выявлено в небольшом исследовании.
Данная взаимосвязь не была подтверждена в более обширном исследовании, однако установлено, что риск рака прием андрогенов действительно увеличивает.
Гормональная заместительная терапия эстрогеном
Прием эстрогена после наступления менопаузы увеличивает риск развития рака яичников, как было показано в некоторых недавних работах. Причем, данный риск возрастает, если женщина принимает препараты без прогестерона и длительно (от 5 до 10 лет). Если женщина получает эстрогены совместно с прогестероном, то вероятность появления опухоли менее отчетлива.
Наличие рака яичников, молочной железы или колоректального рака у членов семьи
Рак яичников может наследоваться. Если рак яичников был/есть у вашей дочери, сестры, матери, то это увеличивает риск развития опухоли и у вас. Чем больше родственниц страдают раком яичников, тем риск выше и для вас. Это не обязательно должны быть родственницы по материнской линии. Рак яичников может наследоваться и по линии отца.
В 10% случаев рак яичников имеет наследственную природу. Семейный характер рака яичников обусловлен наследственной мутацией (изменением) ряда генов, что увеличивает вероятность опухоли. Также в развитии рака молочной железы участвуют мутации некоторых из этих генов (под названием BRCA1 и BRCA2). А поэтому наличие данной опухоли у родственниц также увеличивает и риск рака яичников. За развитие рака толстого кишечника отвечает набор других генов.
Вероятность рака яичников у вас выше, если среди ваших родственников есть пациенты с данной опухолью. С наследственными генными мутациями, которые можно выявить при генетическом тестировании, связано большинство случаев семейного эпителиального рака яичников. А поэтому у пациенток с неотягощенным семейным анамнезом прогноз для жизни может быть несколько хуже, чем у женщин, у которых рак яичников связан с некоторыми из данных генетических мутаций,.
Наличие рака молочной железы у самой женщины
Шансы на развитие рака яичников увеличиваются, если пациентка страдает или страдала раком молочной железы. Есть несколько причин этому. На вероятность появления рака молочной железы также влияют некоторые факторы риска развития рака яичников со стороны репродуктивной системы.
У тех женщин, у которых в семье отмечались случаи рака молочной железы, риск развития рака яичников после перенесенного рака груди выше. Наследованием мутантных генов BRCA1 или BRCA2 может быть обусловлен четкий семейный характер злокачественных опухолей груди. Также данные мутации отвечают и за развитие рака яичников.
Порошок талька
Ранее считалось, что вызывать рак яичников может нанесение талька непосредственно на область наружных гениталий или гигиенические прокладки. Риск рака яичников у женщин, которые применяют тальк, лишь немного выше обычного, как было показано в некоторых исследованиях.
Порошок талька в прошлом нередко содержал примесь известного канцерогена (то есть вещества, которое вызывает рак) - асбеста. Этим можно объяснить обнаруженную в некоторых работах взаимосвязь между раком яичников и тальком.
Однако, согласно законам, вот уже более 20 лет косметические порошковые продукты для тела и лица не должны содержать асбест. Тем не менее, их безопасность для женщин, которые долгие годы ими пользуются, еще должны доказать исследования.
На данный момент отсутствуют свидетельства взаимосвязи между раком и применением косметических порошков.
Питание
Уменьшение риска рака яичников выявило исследование, в котором женщины получали питание с пониженным содержанием жира в течение как минимум четырех лет.
Как было показано в некоторых работах, частота развития опухолей яичников у тех женщин, которые потребляют много овощей, ниже. Однако другие ученые не уверены в этом.
Питание должно быть максимально здоровым, с акцентом на растительные продукты. В день необходимо съедать несколько порций цельнозерновых продуктов, таких как рис, злаковые каши, хлеб, а также бобовые или макаронные изделия, а также не менее пяти порций овощей и фруктов. Следует ограничить прием мясных обработанных продуктов и красного мяса.
Подобная диета способна предотвратить развития ряда заболеваний, в том числе, и некоторых видов рака, несмотря на то, что вопрос остается открытым о влиянии на риск рака яичников данных рекомендаций по питанию.
Обезболивающие препараты
Ацетаминофен (парацетамол) и аспирин снижают риск развития рака яичников, как было показано в некоторых исследованиях. Но сведения эти несколько противоречивы. Если данные препараты женщина не принимает по поводу других заболеваний, их использование в попытках предотвратить рак начинать не нужно.
Курение и алкоголь
Употребление алкоголя и курение риск большинства видов рака яичников не увеличивают. Однако, как было показано в некоторых работах, вероятность опухолей муцинозного типа они повышать могут.
+7 (495) 50 254 50 - ГДЕ ЛУЧШЕ ЛЕЧИТЬ РАК ЯИЧНИКОВ

- Факторы, которые связаны с низким риском развития рака яичников
- Симптомы рака яичников
- Диагностика рака яичников
- Лечение рака яичников
- Хирургическое лечение рака яичников
- Системное лекарственное лечение (химиотерапия) рака яичников
- Наблюдение пациенток с раком яичников
- Цены в Европейской онкологической клинике на лечение рака яичников
Этиология развития опухолей яичников, как и для большинства опухолей человека, до конца неизвестна. Но существуют определенные факторы риска развития данного заболевания у женщин:
- До 10% случаев рака яичников являются семейными. Риск рака яичников повышен при наличии родственницы, больной раком молочной железы или яичников, особенно выявленным в детородном возрасте. Генетическая предрасположенность у женщин, носительниц мутаций генов BRCA1 или BRCA2. Поэтому при подозрении на генетическую предрасположенность к развитию опухолей молочной железы или яичников проводится генетическое обследование на наличие/отсутствие мутаций генов BRCA1 или BRCA2.
- Также считается, что раннее наступление менархе и позднее наступление менопаузы увеличивает риск развития рака яичников.
Факторы, которые связаны с низким риском развития рака яичников
- Использование оральных контрацептивов,
- Кормление грудью,
- Двусторонняя перевязка труб.
Симптомы рака яичников
Коварство рака яичников заключается в том, что на ранних стадиях он протекает бессимптомно, либо симптомы незначительные и пациентки не обращают на них внимание. Чаще всего первые признаки рака яичников обнаруживаются, когда процесс уже на 3-4 стадии.

Чаще других встречаются следующие симптомы:
Диагностика рака яичников
В качестве диагностических методов используют метод трансвагинального ультразвукового исследования (трУЗИ) и определение маркера СА 125 в сыворотке крови. Комбинация этих двух методов обладает высокой специфичностью в отношении диагностики рака яичников.
Дополнительные методы исследования, такие как магнитно-резонансная томография (МРТ) или позитронно-эмиссионная томография (ПЭТ) могут дать дополнительную информацию, но не являются необходимыми исследования в рутинной практике при проведении предоперационной подготовки. При сомнительных результатах по данным трУЗИ, использование МРТ может помочь нам в правильной диагностике опухолей яичника (злокачественная/доброкачественная опухоль). Окончательный диагноз рака яичников ставится только после проведения морфологического (исследование клеточного/тканевого состава) исследования.

СА 125 (карбогидратный антиген 125) — основной маркер рака яичников. Нормальное содержание в сыворотке крови до 35 МЕ/мл. В большинстве случаев рака яичников концентрация его увеличивается в 5 и более раз. Концентрация СА 125 в сыворотке крови может повышаться и при различных неопухолевых заболеваниях: воспалительные изменения в брюшной полости, малом тазу, менструация, доброкачественные опухоли женской репродуктивной системы (кисты яичников). Однако в большинстве таких случаев концентрация СА 125 в сыворотке крови не превышает 100 МЕ/мл.
Лечение рака яичников
Объем хирургического вмешательства, необходимость проведения неоадъювантной (предоперационной) / адъювантной (послеоперационной) химиотерапии зависит от стадии болезни, а также других факторов.
Хирургическое лечение рака яичников
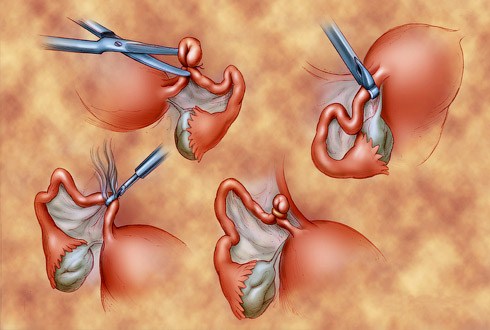
Целью хирургического лечения является удаление максимально возможного объема первичной опухоли и ее метастазов. Операция, которой отдается предпочтение при раке яичников, является экстирпация матки с придатками и резекция большого сальника (т.е. полное удаление матки, маточных труб и яичников с двух сторон). Пациенткам, которые хотят сохранить детородную функцию, возможно выполнение одностороннего удаления придатков при адекватном стадировании и отсутствии изменений в сохраняемых структурах.
Для рака яичников существует такое понятие, как циторедуктивная операция, те операция, которая проводится с целью уменьшения объема опухоли. Она может быть оптимальной (когда объем остаточной опухоли не превышает 1 см в наибольшем измерении) и не оптимальной (объем остаточной опухоли более 1 см). Пациенткам, которым на первом этапе не выполнили максимальную циторедукцию, возможно выполнение промежуточной циторедуктивной операции при наличии положительной динамики или стабилизации на фоне химиотерапии.
Системное лекарственное лечение (химиотерапия) рака яичников
При раке яичников возможно использование различных вариантов проведения химиотерапии в зависимости от стадии заболевания.
Неоадъювантная химиотерапия — предоперационная химиотерапия, проводится пациенткам, которым на первом этапе невозможно выполнить хирургическое лечение. При достижении желаемого эффекта в последующем пациентка подвергается хирургическому лечению.
Адьювантная химиотерапия — послеоперационная химиотерапия, проводится в послеоперационном периоде у пациенток в зависимости от стадии заболевания; на ранних стадиях проводится у пациенток с промежуточным и высоким риском (определяется лечащим врачом-онкологом в зависимости от определенных характеристик).
Лечебная химиотерапия проводится в случае исходно распространенного заболевания или наличия рецидива заболевания.
При рецидиве заболевания после ранее проводимой химиотерапии на основе препаратов платины обращают внимание на время с момента окончания лечения и до возникновения рецидива. Если прошло менее 6 месяцев от момента окончания химиотерапии или рецидив возник во время проведения химиотерапии, опухоль признается не чувствительной к препаратам платины (платинорезистенстной), и в дальнейшем лечении данные препараты не используются. Химиотерапия пациентов с платинорезистенстным течением болезни обычно характеризуется низким противоопухолевым эффектом и короткой продолжительностью жизни.

Если прошло 6 месяцев и более — опухоль чувствительна к препаратам платины (платиночувствительная). При развитии стойкого и длительного эффекта после проведения платиносодержащей химиотерапии высока вероятность повторного ответа на режимы лечения с платиновыми производными.
В качестве терапии 1 линии (т.е. то, что используется в первую очередь) при отсутствии противопоказаний используют комбинации на основе препаратов платины, например, паклитаксел в дозе 175мг/м2 с карбоплатином AUC6 каждые 3 недели в течение 6 курсов лечения. Также карбоплатин может сочетаться с гемцитабином, доцетакселом, липосомальным доксорубицином, но в соответствии с Европейскими рекомендации комбинация карбоплатина с паклитакселом по уровню доказательности стоит на первом месте.
Наблюдение пациенток с раком яичников
Динамическое наблюдение после проведенного лечения должно включать в себя:
- сбор анамнеза,
- осмотр и обследование (выполнение УЗИ органов малого таза, брюшной полости,
- сдача анализов крови для определения концентрации СА 125 в сыворотке.
Периодичность — 1 раз в 3 месяца на протяжении первых двух лет, далее 1 раз в 4 месяца в течение третьего года, 1 раз в 6 месяцев в течение 4 и 5 года или до прогрессирования заболевания.



Что такое рак яичников
Причины рака яичников
Пока не найдены точные причины возникновения рака яичников. Рак развивается тогда, когда нормальные клетки под действием различных мутаций приобретают способность к бесконтрольному агрессивному росту и устойчивость к апоптозу.
Факторы риска, увеличивающие вероятность возникновения рака яичников:
- пожилой возраст;
- наследственные мутации генов (BRCA1/BRCA2 и другие, например, MLH1/MSH2, связанные с синдромом Линча);
- наследственность, если в роду был/есть рак у мамы, бабушки, сестры;
- применение заместительной терапии эстрогенами (в постменопаузе, длительно, высокие дозы);
- раннее наступление менструального цикла и позднее наступление менопаузы;
- отсутствие беременностей, бесплодие;
- ожирение;
- эндометриоз.
Симптомы рака яичников
«Есть несколько симптомов, которые могут указать на болезнь:
Стадии рака яичников
Как и других видов рака, у рака яичников четыре стадии:
- Первая стадия – в этом случае поражены только яичники;
- Вторая стадия – опухоль распространяется по малому тазу;
- Третья стадия – заболевание распространяется на брюшину, появляются метастазы в печень и другие органы в пределах брюшной полости, поражение паховых лимфоузлов;
- Четвертая стадия – отдаленные метастазы.
Лечение рака яичников
Лечение рака яичников зависит от стадии заболевания. Чаще всего требуется хирургическая операция и химиотерапия на основе платины (в соответствии с полученными после операции данными о стадии и морфологии опухоли).
Хирургическое лечение включает в себя удаление матки с придатками (двухсторонняя сальпингоофорэктомия), удаление большого сальника, тазовая и парааортальная лимфодиссекция. Матку и один яичник в основном сохраняют только молодым пациенткам, которые в будущем планируют беременеть.
Используется также гормональная терапия в том случае, когда случается рецидив стромальных опухолей (низкой степени злокачественности).
Лучевая терапия первой линии практически не применяется, поскольку доказательств ее эффективности недостаточно.
Чтобы выявить рак яичника как можно раньше, нельзя пропускать профилактические осмотры у гинеколога.
Диагностика рака яичников проводится на основании жалоб пациентки:
- гинекологический осмотр (пальпация органов малого таза);
- трансвагинальное УЗИ (УЗИ малого таза);
- КТ брюшной полости и/или малого таза или МРТ брюшной полости и/или малого таза (с контрастом);
- общий анализ мочи, клинический и биохимический анализ крови, анализ крови на опухолевый маркер CA-125, анализ крови на АФП и бета-хорионический гонадотропин, анализ крови на ингибин, определение опухолевого маркера НЕ4 в сыворотке крови.
После того, как врач-онколог получит все диагностические данные, он определит стадию заболевания.
Прогнозы зависят от множества факторов – когда именно поставили диагноз, как чувствует себя женщина, есть ли у нее сопутствующие болезни.
Профилактика рака яичников в домашних условиях
- Женщина должна следить за своим женским здоровьем, посещать гинеколога, делать УЗИ;
- Употреблять в пищу полезную еду: фрукты, овощи, белки, жиры;
- Следить за своим весом;
- Вести активный образ жизни. 30 минут физических упражнений 3-4 раза в неделю уменьшат риск возникновения онкологических заболеваний;
- Не злоупотреблять спиртными напитками, это может привести к необратимым разрушительным процессам;
- Отказаться от курения.
Популярные вопросы и ответы
На сегодняшний день есть несколько факторов, которые повышают риск развития рака яичников:
- гормональный;
- генетический;
- алиментарный (экология, питание, социальный факторы).
Эпидемиологические исследования доказали, что пациентки с гормональными факторами риска – это те, у кого очень рано началась менструация, либо поздно наступила менопауза. В развитии рака яичников и рака молочной железы участвует повышенное количество эстрогенов.
Беременность и грудное вскармливание уменьшают количество овуляции в жизни пациентки, и с этим связано предположение, что материнство снижает риск развития рака яичников. Важным фактором в развитии рака яичника в последние годы считают генетический. К генам, которые участвуют в восстановлении ДНК и сдерживают развитие опухолевого процесса, относятся BRCA1 и BRCA2. Если в генах имеются мутации, то механизм, который восстанавливает поврежденный ДНК, не работает, количество мутаций в ДНК накапливается, и появляются злокачественные опухоли.
По статистике частота мутаций гена BRCA среди больных раком яичников превышают 15%. Эти мутации наследуемые, часто встречаются в семьях, где кто-то болел или болеет онкологией, необязательно именно раком яичников, это может быть и рак груди, и предстательной железы и даже рак желудка.
Читайте также:

