Что делать если лопнула парауретральная киста
В урологической практике встречается такое заболевание, как киста парауретральная. В основе недуга лежит закупорка желез, локализующихся возле мочеиспускательного канала у женщин. Такая патология встречается крайне редко. Именно поэтому недуг часто вызывает множество вопросов как при постановке диагноза, так и в методах борьбы с ним.

Описание заболевания
Чтобы понять, что представляет собой киста парауретральная, необходимо рассмотреть анатомию женского организма. Уретра (мочеиспускательный канал) окружен множеством желез. Их называют парауретральными. В медицинской практике их нередко именуют железы Скина, по фамилии ученого, который их детально описал.
Они обладают гроздевидной формой. По своему строению напоминают мужскую простату. Многочисленные пазухи, протоки формируют обширную сетку трубчатых каналов. Они окружают уретру по боковым и задней стенкам. Протоки желез полностью опорожняются в мочеиспускательный канал. Секрет, который ими вырабатывается, защищает уретру от патогенных микроорганизмов. Кроме того, он играет роль барьера при половом контакте.
В процессе жизни железы Скина подвергаются некоторым изменениям. При беременности они увеличивается до максимальных размеров. После родов подвергаются инволюции. Для климакса характерно их атрофирование. Именно поэтому киста чаще всего наблюдается у женщин детородного возраста.
Иногда выход железы забивается. В этом случае секрет скапливается в них, и не выходит в уретру. Именно так формируется киста парауретральная. Данное образование представляет собой небольшое по размерам круглое уплотнение. Оно достаточно эластично на ощупь. Чаще всего киста локализуется возле выхода уретры, у поверхности кожи. Однако существуют случаи, когда образование обнаруживалось и в глубоких слоях.

Причины недуга
Известно множество источников, из-за которых образуется парауретральная киста у женщин.
В основе развития патологии могут лежать:
- воспалительные недуги мочеиспускательного канала;
- родовая травма, спровоцированная эпизиотомией (рассечением промежности);
- ушибы, разнообразные травмы мочеиспускательного канала;
- микротравмы уретры, спровоцированные грубым половым актом;
- хронические патологии, провоцирующие снижение иммунитета;
- повреждения во время родовой деятельности;
- сахарный диабет;
- некоторые средства интимной гигиены;
- инфекции, проникающие в организм половым путем.
Характерная симптоматика
Патология может протекать совершенно бессимптомно. Это наблюдается в том случае, если диагностируется маленькая по размерам парауретральная киста. Симптомы больших образований более выражены, и доставляют женщинам серьезный дискомфорт.
Чаще всего возникают жалобы на следующие явления:
- опухание в районе образование кисты;
- дизурия;
- разнообразные нарушение мочеиспускания;
- дискомфорт при хождении, половом акте;
- недержание мочи;
- боль при мочеиспускании, иногда возможна резь;
- отечность уретры;
- гематурия (наличие в моче крови);
- ощущение жжения, боль в районе образования;
- недержание мочи;
- чувство распирания в районе кисты;
- струя мочи ослабляется;
- ощущение инородного тела в зоне мочеиспускательного канала;
- высокая чувствительность парауретральной зоны, вызванная уплотнением;
- инфекционные процессы в районе кисты, которые способны спровоцировать нагноение;
- формирование дивертикула уретры;
- наличие выделений (слизистых либо гнойных);
- изменения кист (гиперпластические, неопластические);
- формирование злокачественной опухоли (крайне редкое явление).
Если наблюдаются описанные выше неприятные ощущения в мочеиспускательном канале у женщин, то следует знать, что регрессия и самостоятельное рассасывание для недуга нехарактерно. Поэтому необходимо обращаться за помощью к врачу.
Классификация заболевания
Для патологии характерны две формы:
- Скиневые кисты. Они формируются вследствие закупорки желез, локализующихся в районе мочеиспускательного канала. По внешнему виду они напоминают мешочек.
- Кисты Гартнерового прохода. Такие образования формируются в результате аномального развития мочеполовой системы. В основе их появления лежит сращивание стенки влагалища и мочеиспускательного канала. Это приводит к скоплению секрета, на фоне которого развивается киста.
Независимо от формы заболевания, образование самостоятельно рассосаться не может. Врачи утверждают, что длительное нахождение кисты возле уретры достаточно опасно. Патология способна привести к развитию воспаления или нагноению. Следует не забывать, что парауретральная киста – это благоприятная среда, в которой скапливается застойная моча. Конечно же, на фоне такой клиники происходит размножение бактерий. Воспалительный процесс может спровоцировать абсцесс. И крайне неприятно, если лопнула киста. В этом случае гнойное содержимое вскрывается в мочеиспускательный канал и развивается дивертикулит.
Стадии прогрессирования
Врачи выделяют несколько степеней развития недуга:
- Первая стадия. Происходит инфицирование желез. В результате начинают развиваться нарушения в мочеполовой системе. Иногда они протекают бессимптомно. Но чаще всего именно на этой стадии могут появляться первые неприятные ощущения в мочеиспускательном канале у женщин. Как правило, пациентки жалуются на выделения, боль при мочеиспускании.
- Вторая стадия. Киста начинает увеличиваться в размерах. К вышеописанным признакам заболевания присоединяется боль в зоне таза, дискомфорт при половом акте. Вокруг образований могут присутствовать очаги хронического воспаления.
Методы диагностики
Если возникает неприятный дискомфорт в районе малого таза, то необходимо безотлагательно отправиться на прием к гинекологу. Доктор проведет осмотр, и если он обнаружит патологию, то вам будет порекомендовано обращение к врачу-урологу.

Но будьте готовы к тому, что любая урологическая клиника, чтобы подтвердить диагноз, предложит пройти обследования, такие как:
- анализ мочи;
- УЗИ органов малого таза;
- посев мочи (бактериологический);
- МРТ;
- цитология мочи;
- урофлоуметрия;
- мазок из мочеиспускательного канала;
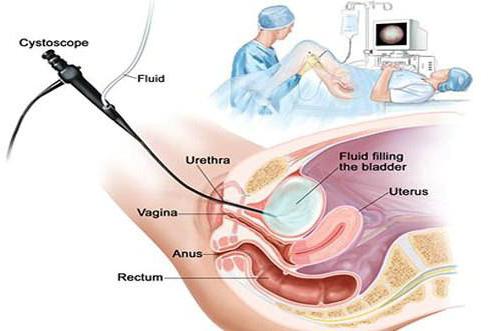
- уретроцистоскопия.
Лечение недуга
Киста не способна самостоятельно уменьшиться. Не обеспечит этого и медикаментозное лечение. И при этом следует помнить, что образование достаточно опасно. Ведь в любую минуту может начаться нагноение. И, конечно, совершенно не желательно дождаться того момента, чтобы лопнула киста.
Учитывая все сказанное выше, следует строго уяснить, что с подобным образованием, необходимо безотлагательно обратиться к компетентному специалисту. Четко уясните: единственный метод борьбы с парауретальной кистой – это хирургическое вмешательство. Другими способами лечить недуг невозможно.
Операция подразумевает небольшое вмешательство. Во время нее удаляется киста, осторожно иссекаются ее стенки. Через несколько дней послеоперационная рана заживает. Пациенткам, перенесшим данное вмешательство, рекомендуется воздержаться от половой жизни на протяжении 2 месяцев.
Независимо от того, какая будет выбрана урологическая клиника, для удаления кисты предпринимается только хирургическое вмешательство. К сожалению, электрокоагуляция, разнообразные пункции, лазерное воздействие не позволяют достигнуть полного исцеления. Такие способы только на время избавляют больного от неприятной симптоматики.

При наличии инфекции либо воспалений пациентке назначается медикаментозное лечение перед операцией и после нее.
Возможные последствия
Необходимо сказать, что киста парауретральная способна привести к появлению крайне негативных осложнений даже после хирургического вмешательства.
Вероятность появления негативных последствий полностью зависит от самого образования, его размеров, наличия инфекционно-воспалительных процессов, места локализации.
Неприятными осложнениями, возникающими в результате операции, могут стать:
- рецидивирующая инфекция;
- болевой уретральный синдром;
- гематома;
- кровотечение;
- рецидив кисты;
- стриктура уретры (такое сужение сопровождается воспалением);
- уретро- и пузырно-влагалищные свищи.
Профилактика недуга
Конечно, следует не забывать о тех мерах, которые позволяют избежать возникновения патологии. Значительно легче предупредить кистозное образование, чем потом бороться с ним.

Врачи рекомендуют следующую профилактику:
- своевременное лечение воспалений мочеиспускательного канала, половых органов, пузыря;
- избавление от инфекций, передающихся половым путем (хламидиоз, уреаплазмоз, микоплазмоз, трихомониаз);
- соблюдение гигиенических правил;
- использование только натурального нижнего белья;
- профилактические осмотры у уролога и гинеколога.
Своевременное обращение к специалистам позволит значительно легче и быстрее перенести оперативное вмешательство. Поэтому при наличии неприятной симптоматики не стоит откладывать визит к доктору. Помните, чем быстрее вы избавитесь от патологии, тем выше шансы избежать развития неприятных последствий.

Парауретральные кисты у женщин представляют собой полостные образования сбоку от уретры. Часто имеют осложненное течение, например, возникают свищи. Причины возникновения кист следующие:
- Это следствие закупорки одноименных желез, после ряда изменений в которых устанавливается связь с мочеиспускательным каналом. В первую очередь это связано с тем, что кисты часто располагаются именно в зоне локализации парауретральных желез.
- Травмы самого мочеиспускательного канала, которые приводят к нарушению оттока секрета парауретральных желез. Например, в родах. Однако до сих пор не понятно, почему выявляются кисты у женщин, которые еще не рожали и не имели травмирующих факторов в прошлом.
- Существуют врожденные парауретральные кисты, например, гартнерова хода, клоакогенные. Они появляются вследствие незаращения эмбриональных протоков между влагалищем и уретрой.
- Наличие аномальной дополнительной уретры. В этом случае кисты выявляются при рождении, так как уже имеют значимые размеры из-за скопления жидкости внутри.
- Эндометриоидные эктопии. Наличие очагов эндометриоза в малом тазу, а также скрытое его течение может быть в виде образований.
- Гормональные колебания. Во время беременности парауретральные железы значительно увеличиваются в размерах, а после родов вновь атрофируются. Это может дать толчок кисте.
Если кисты обнаруживаются у женщин репродуктивного периода, активно живущих половой жизнью, они имеют воспалительную природу. Часто возникают после гонорейной инфекции.
Женщины из группы риска:
- страдает хроническими воспалительными заболеваниями мочевыделительных органов;
- после трав, ушибов в области гениталий (при грубых половых контактах, после родов);
- если ранее были эпизоды половых инфекций;
- чрезмерное или недостаточное соблюдение правил личной гигиены;
- если есть иммунодефицитные или эндокринные заболевания, например, сахарный диабет.
Классификация кист:
Если кисты возникают уже во взрослой жизни, выделяют стадии:
- Первая. Образование не мешает женщине, периодически возникают эпизоды цистита. В это время диагноз кист часто не устанавливается, а лечение проводится от хронической инфекции мочевыводящих путей.
- Вторая. Кисты увеличиваются в размерах, их можно пропальпировать. Помимо симптомов хронического цистита, присоединяются боли, в том числе при сексе.
Все проявления данных кист носят неспецифический характер, поэтому часто лечение и диагноз проходят по другому заболеванию.
Симптомы наличия парауретральных кист могут различаться у разных желез:
- частое мочеиспускание, боли как в клинической картине острого цистита или уретрита;
- патологические выделения из уретры;
- припухлость и болезненность в этой области;
- боли внизу живота, в области уретры, в пояснице, при половых контактах;
- выделения гноя из уретры;
- чувство давления во влагалище;
- появление примеси крови в моче.
Во многих случаях возникает уретральный синдром, который включает:
- жжение и боли в мочеиспускательном канале;
- дискомфортные ощущения в области промежности и над лобком;
- некоторые затруднения при мочеиспускании, чувство неполного опорожнения мочевого пузыря;
- позывы в туалет при ненаполненном мочевом пузыре.
Если парауретральные кисты достигают значимых размеров (5 мм и более), они пальпируются как опухоли в виде шариков, с четкими границами, мягкоэластичной консистенции, располагаются ближе к наружному отделу уретры. Их легко нащупать со стороны влагалища, при этом во время надавливания из уретры может выходить секрета, в том числе гнойный. В кистах могут формироваться конкременты.
До 20% обнаруженных параутрелаьных кист протекает бессимптомно. Отсутствие каких-либо жалоб – показания для динамического наблюдения за образованиями, а не их удаления.
В целом это доброкачественное образование, однако среди осложнений можно выделить:
Меньше всего вызывают проблем парауретральные кисты гарнерова хода, поэтому к их иссечению прибегают редко. Если они даже достигают 3-4 см в диаметре, они не мешают женщине жить половой жизнью и даже родить через естественные родовые пути.
Из-за небольших размеров и плотной капсулы киста редко лопается даже при регулярных физических нагрузках. Если это случилось, женщина ощущает следующее:
- усиление боли в области уретры, низа живота, поясницы;
- если это произошло на фоне формирования абсцесса, может повышаться температура;
- жжение, зуд, частое болезненное мочеиспускание.
Диагностика образования:
- Осмотр и пальпация. Если образования более 3-4-х мм, их можно определить на ощупь. Это будут округлые опухоли вокруг наружного отверстия уретры, подвижные, могут быть чувствительными при касании.
- Исследование мочи. При общем анализе могут быть выявлены признаки воспаления – лейкоциты, белок, появляются эритроциты, если в кистах есть камни. При посеве мочи обнаруживаются различные бактерии.
- Уретроскопия. Позволяет визуализировать уретры изнутри. Не всегда удается обнаружить маленькие протоки на фоне общей воспаленной слизистой мочеиспускательного канала.
- УЗИ. В зависимости от размеров кист и их нахождения датчик можно располагать во влагалище, над лоном, а также на наружных половых органах в области уретры. Также существуют микродатчики для осмотра внутри уретры.
- Уретрография предполагает введение рентгеноконтрастного вещества в уретру и последующее выполнение рентгеновских снимков.
- МРТ позволяет четко визуализировать все структуры.
Эффективного консервативного лечения парауретральных кист медикаментозными средствами нет. Терапия препаратами сводится только к борьбе с воспалением образований при наличии активных жалоб наподобие уретрита или цистита.
Радикальный и надежный метод лечения – удаление кисты хирургическим путем. Однако из-за анатомического расположения и малых размеров есть определенные трудности в проведении.
Возможно проведение операции по удалению парауретральных кист при помощи коагулятора. В этом случае под местным обезболиванием в протоки через уретру вводятся специальные игольчатые электроды, проводится прижигание. Иногда для полного эффекта и удаления всех кист необходимо несколько процедур.
Также возможно прижигание капсул кистозных разрастаний после выполнения небольшого надреза над ними раствором азотнокислого серебра. После процедуры в месте обработки формируется струп, который самостоятельно отпадает в течение недели.
Существуют операции с использованием эндоскопа. В этом случае вскрытие кистозных полостей проводится через уретры, а внутрь их заливаются различные склерозирующие растворы.
Подступиться к парауретральной железе можно и со стороны влагалища. Для этого проводится разрез на слизистой вагины, рассекается сама киста и ее полость с последующим удалением содержимого. В качестве предоперационной подготовки часто используются различные гели для их наполнения и некоторого увеличения, что помогает обнаружить все образования и иссечь их.
Важно во время операции удалить всю капсулу кисты для исключения последующей малигнизации остатков.
На этапе восстановления назначается местная терапия (повязки с мазями, обработка раны), общая антибактериальная для профилактики воспаления, обезболивающая и другая при необходимости. Период реабилитации составляет не менее 2-3-х недель.
В 15-17% случаев возникают различные осложнения. Среди наиболее частых:
- появление новых кистозных разрастаний;
- часто возникают свищи между влагалищем и уретрой, мочевым пузырем;
- сужения уретры;
- недержание мочи;
- хроническая мочевая инфекция;
- образование гематом.
Предупредить образования парауретральных кист у девочек и женщин не всегда возможно, особенно если это особенности эмбрионального развития. Меры профилактики:
- Соблюдать правила гигиены и не усердствовать с мылами, гелями и другими средствами.
- Избегать травм, в том числе во время половых контактов.
- Своевременно выявлять и лечить половые инфекции, использовать надежные средства защиты от них.
- Отдавать предпочтение белью из натуральных тканей.
Читайте подробнее в наше статье о парауретральных кистах.
Причины появления парауретральной кисты
Существует несколько теорий по поводу возникновения парауретральных кист у женщин. В целом же они представляют собой полостные образования сбоку от уретры. Как известно, мочеиспускательный канал (уретра) буквально лежит на передней стенке влагалища, поэтому такие кисты часто имеют осложненное течение в этом направлении (например, возникают свищи). Причины возникновения кист следующие:
- Это следствие закупорки одноименных желез, после ряда изменений в которых устанавливается связь с мочеиспускательным каналом. В первую очередь такое мнение обусловлено тем, что кисты часто располагаются именно в зоне локализации парауретральных желез у женщин.
- Травмы самого мочеиспускательного канала, которые приводят к нарушению оттока секрета парауретральных желез. Например, в родах при рождении крупного ребенка, когда он сдавливает окружающие ткани, после применения различных акушерских пособий, а также после операций на уретре или смежных тканях (например, после TVT-операций).
Однако до сих пор непонятно, почему выявляются парауретральные кисты у женщин, которые еще не рожали и не имели каких-либо травмирующих факторов в прошлом.
- Существуют врожденные парауретральные кисты, например, гартнерова хода, клоакогенные. Они появляются вследствие незаращения эмбриональных протоков между влагалищем и уретрой.
- Наличие аномальной дополнительной уретры. В этом случае кисты выявляются при рождении, так как уже имеют значимые размеры из-за скопления жидкости внутри.
- Эндометриоидные эктопии. Наличие очагов эндометриоза в малом тазу, а также скрытое его течение может быть в виде парауретарльных кист.
- Гормональные колебания. Во время беременности парауретральные железы значительно увеличиваются в размерах, а после родов вновь атрофируются. Считается, что подобные изменения провоцируют образование в них кист.
Мнение большинства исследователей сходиться в том, что если кисты обнаруживаются у женщин репродуктивного периода, активно живущих половой жизнью, они имеют воспалительную природу. Часто возникают после гонорейной инфекции.
Таким образом, можно выделить группы риска женщин, у кого вероятность образования подобных кист выше. К ним относятся те, кто:
- Страдает хроническими воспалительными заболеваниями мочевыделительных органов ̶ циститами, пиелонефритами и т.п.
- После травм, ушибов в области гениталий, в том числе при грубых половых контактах, после родов.
- Если ранее были эпизоды половых инфекций.
- Чрезмерное или недостаточное соблюдение правил личной гигиены.
- Если есть иммунодефицитные или эндокринные заболевания (например, сахарный диабет).
А здесь подробнее о видах и симптомах параовариальной кисты яичника.
Виды образования
Исходя из причин формирования парауретральных кист происходит их классификация.
Выделяют следующие:
- Врожденные. Как правило, это кисты гартнерова хода.
- Приобретенные вследствие травм, воспалительных процессов и т.п.
Если кисты возникают уже во взрослой жизни, выделяют стадии:
- Первая. Образование не мешает женщине, периодически возникают эпизоды цистита. В это время диагноз парауретральных кист часто не устанавливается, а лечение проводится от хронической инфекции мочевыводящих путей.
- Вторая. Кисты увеличиваются в размерах, их можно пропальпировать. Помимо симптомов хронического цистита присоединяются боли, в том числе при половых контактах.
Симптомы у женщин и девочек
Все проявления данных кист носят неспецифический характер, поэтому часто лечение и диагноз проходят по другому заболеванию.
Симптомы наличия парауретральных кист могут различаться у разных желез. Чаще всего наблюдается следующее:
Во многих случаях возникает уретральный синдром, который включает в себя следующие признаки:
- жжение и боли в мочеиспускательном канале;
- дискомфортные ощущения в области промежности и над лобком;
- некоторые затруднения при мочеиспускании, чувство неполного опорожнения мочевого пузыря;
- позывы в туалет при ненаполненном мочевом пузыре.
Если парауретральные кисты достигают значимых размеров (5 мм и более), они пальпируются как опухоли в виде шариков, с четкими границами, мягкоэластичной консистенции, располагаются ближе к наружному отделу уретры. Их легко нащупать со стороны влагалища, при этом во время надавливания из уретры может выходить секрет, в том числе гнойный. В кистах могут формироваться конкременты.
Таким образом, клиническая картина наличия параутрельаных кист в 2/3 случаев протекает под маской хронического цистита. Связано это с тем, что в этой области происходит застой мочи ̶ благоприятное условие для размножение бактерий. Причем даже если причиной формирования образования стала какая-то специфическая флора (например, после гонореи), в посевах мочи обнаруживаются только стандартные для мочевой инфекции патогенны ̶ стрепто- и стафилококки, кишечная палочка и т.п.
Чем опасна парауретальная киста
В целом это доброкачественное образование, однако может приносить женщине немало неудобств. Среди осложнений можно выделить следующие:
Меньше всего вызывают проблем парауретральные кисты гарнерова хода, поэтому к их иссечению прибегают редко. Если они даже достигают 3-4-х см в диаметре, они не мешают женщине жить половой жизнью и даже родить можно без осложнений через естественные родовые пути.
Как понять, что лопнула
Из-за небольших размеров и плотной капсулы такое осложнение встречается редко даже при регулярных физических нагрузках. Если все-таки парауретральная киста лопнула, женщина ощущает следующее:
- усиление боли в области уретры, внизу живота, в пояснице;
- если это произошло на фоне формирования абсцесса, может повышаться температура тела;
- жжение, зуд, частое болезненное мочеиспускание.
Диагностика образования
Для обнаружения парауретральных кист используются следующие методы:
Смотрите в этом видео о диагностике парауретральных кист:
Лечение парауретральной кисты препаратами
Эффективного консервативного лечения парауретральных кист медикаментозными средствами нет. Терапия препаратами сводится только к борьбе с воспалением образований при наличии активных жалоб наподобие уретрита или цистита. Основное лечение ̶ хирургическое. Причем многие исследователи даже отмечают, что маленькие и не приносящие никаких жалоб кисты также необходимо иссекать, так как существует риск развития в них злокачественной опухоли.
Иссечение с помощью операции
Радикальными методами борьбы с парауретральными кистами считается их удаление хирургическим путем. Однако из-за анатомического расположения и малых размеров есть определенные трудности в проведении подобных операций.
Возможно проведении операции по удалению парауретральных кист при помощи коагулятора. В этом случае под местным обезболиванием в протоки через уретру вводятся специальные игольчатые электроды и проводится прижигание. Иногда для полного эффекта и удаления всех кист необходимо несколько процедур.
Также возможно прижигание капсул кистозных разрастаний после выполнения небольшого надреза над ними. Для этого используются растворы азотнокислого серебра. После процедуры в месте обработки формируется струп, который самостоятельно отпадает в течение недели.
Существуют операции с использованием эндоскопа, который помогает увидеть всю слизистую уретры. В этом случае вскрытие кистозных полостей проводится через уретру, а внутрь их заливаются различные склерозирующие растворы.
Подступиться к парауретральной железе можно и со стороны влагалища. Для этого проводится разрез на слизистой вагины, рассекается сама киста и полость ее с последующим удалением содержимого. Так как кистозные разрастания маленькие, в качестве предоперационной подготовки часто используются различные гели для их наполнения и некоторого увеличения, что помогает обнаружить все образования и иссечь их.
Существуют различные модификации разрезов и способов удаления кист таким доступом.
Восстановление после
Для профилактики послеоперационных осложнений необходимо строго соблюдать все рекомендации врача. Как правило, назначается местная терапия (повязки с мазями, обработка раны), общая антибактериальная для профилактики воспаления, обезболивающая и другая при необходимости. Период восстановления составляет не менее 2-3-х недель.
- появление новых кистозных разрастаний;
- часто возникают свищи между влагалищем и уретрой, мочевым пузырем, что сопровождается постоянными воспалительными процессами;
- сужения уретры;
- недержание мочи;
- хроническая мочевая инфекция;
- образование гематом.
Профилактика появления
Предупредить образования парауретральных кист у девочек и женщин не всегда возможно, особенно если это специфика эмбрионального развития. Рекомендуется следующее:
- Соблюдать правила гигиены и не переусердствовать с мылами, гелями и другими подобными средствами.
- Избегать травм, в том числе во время половых контактов.
- Своевременно выявлять и лечить половые инфекции, а еще лучше ̶ использовать надежные средства защиты от них.
- Отдавать предпочтение белью из натуральных тканей.
А здесь подробнее о причинах и методах лечения разрыва кисты яичника.
Кистозные изменения парауретральных желез ̶ достаточно частые образования у женщин, которые могут маскироваться под хронический цистит, уретрит. Причин формирования несколько, в том числе кисты могут быть следствием нарушения эмбрионального развития, воспаления мочеполовых органов, травм и т.п.
Лечение заключается в удалении образований, однако к выполнению операции следует подходить, взвесив все за и против, так как в 15-17% случае такие вмешательства сопровождаются различными осложнениями для жизни женщины.
Полезное видео
Смотрите в этом видео об удалении парауретральных кист электрокоагулятором:

Парауретральная киста – нечасто диагностируемое доброкачественное новообразование близ боковых стенок мочеиспускательного канала. Наиболее распространенная причина появления кистозной полости – сужение/закупорка протоков парауретральных (Скиновых) желез. В зависимости от локализации патология может давать выраженную, но неспецифическую симптоматику, либо не проявлять себя вовсе. Обнаружить и дифференцировать новообразование часто удается лишь при помощи МРТ. Для удаления кисты применяют как щадящие прижигание и склерозирование, так и радикальное иссечение.
Парауретральная киста что это такое?
Новообразования этой локализации – женская патология, согласно статистике выявляемая у 1–3% пациенток. Более 80% кист приходится на женщин в возрасте от 20 до 50 лет.

Уретра (мочеиспускательный канал) у женщин представляет собой трубчатый орган длиной 3–5 см, расположенный спереди влагалища и открывающийся в его преддверие. В окружающих канал мягких тканях на расстоянии 5–30 мм расположены железы Скина (парауретральные).
Скиниевы железы у женщин близки по структуре к мужской предстательной железе и развиваются из сходных эмбриональных зачатков. Их функция – выделение слизи для увлажнения мочеиспускательного канала и создания защитного барьера, исключающего проникновение в уретру болезнетворной флоры из влагалища.
Среди полостей выделяют:
- Врожденные – обычно имеются в виду кисты Гартнерова хода (канала, тяжа), расположенного параллельно маточной трубе и продолжающегося вдоль шейки матки и влагалища. Если заращения канала не происходит (у 25% пациентов), может развиваться киста участка протока от шейки матки вдоль боковой стенки влагалища. Она может достигать значительных размеров, выпячиваться в сторону уретры и ошибочно определяться как дивертикул.
- Приобретенные – развивающиеся во взрослом возрасте вследствие сужения/закупорки протока железы. Это полости ретенционного типа, заполненные смесью слизи и воспалительного отделяемого.
Приобретенные кисты уретры чаще располагаются у наружного отверстия, реже – глубже, на стенках мочеиспускательного канала.
Причины развития

Врожденные кисты возникают в результате нарушения эмбрионального развития. Незаросший Гартнеров тяж (ход) выстлан цилиндрическим эпителием, выделяющим слизистый секрет. Гипервыработка слизи растягивает незаросший участок хода и провоцирует образование опухоли.
Кисты Гартнерова хода встречаются крайне редко, могут сочетаться с другими аномалиями мочевыводящих путей (недоразвитие почки, смещение мочеточника).
Приобретенные кисты – это скопление секрета в растянутом протоке Скиниевой железы, происходящее на фоне:
- Воспаления – слизистую уретрального канала заселяет патогенная флора, проникающая в проток и полость железы Скина. Воспаленный проток отекает, а устье закрывается. Внутри скапливается секрет и воспалительные выделения. Постепенно железа превращается в кисту, выпячиваясь во влагалище и/или уретру.
- Повреждения протока при травме или операции – механизм аналогичен, но закупорка вызвана разрушением тканей и воспалением (без первичной инфекции).
Среди причин закупорки железы:
Можно выделить факторы, повышающие риск развития кисты:
- Воспалительные процессы мочеполовой сферы (в том числе с присоединением инфекций, передающихся половым путем – ЗППП) – вульвовагинит, аднексит, бактериальный вагиноз, кольпит – острые и хронические.
- Наличие очагов эндометриоза – разрастание внутреннего маточного слоя за пределами матки вызывает ежемесячные (в соответствии с циклом) локальные воспаления в окружающих тканях органа. Организм может реагировать на воспаление образованием кистозных капсул в области влагалища и уретры.
- Иммунодефицитные состояния – в том числе на фоне приема иммуносупрессоров (препаратов, подавляющих иммунитет).
- Эндокринные заболевания (сахарный диабет) – ведут к повышенной выработке и изменению консистенции секрета.
- Чрезмерное увлечение средствами интимной гигиены, которые могут раздражать слизистую или, напротив, игнорирование гигиенических норм.
Симптомы патологии

Приобретенные кисты обычно проходят две основные стадии развития. На начальном этапе симптоматика может отсутствовать либо (у 80% женщин) опухоль провоцирует проявления, сходные с нетяжелым рецидивирующим циститом:
- частые позывы в туалет;
- чувство распирания и жжения в уретре;
- рези при мочеиспускании;
- боли в мочевом пузыре и пояснице.
Дальнейший рост (2 стадия заболевания) нередко сопровождается развитием уретрального синдрома, включающего:
- Дискомфорт в промежности или надлобковой области – возникает/усиливается при ходьбе или половых контактах. Это не всегда боль – иногда ощущение инородного тела, припухлости.
- Выделения из уретры – слизистые, гнойные.
- Затрудненное мочеиспускание.
- Ощущение неполного опорожнения мочевого пузыря.
- Ложные позывы.
В моче может присутствовать кровь, однако, это обычно выявляется только по результатам анализов.
У 75% женщин кисты от 5 мм прощупываются со стороны влагалища, как мягкоэластичные шарики с четкими контурами. Выделение из уретры секрета при надавливании – признак того, что полость уже достигла стадии дивертикула.

Кисты Гартнерова хода могут не ухудшать качество жизни, даже достигнут 30–40 мм в диаметре – они не препятствуют интимной жизни и родам без кесарева сечения.
- усиливаются боли в области мочеиспускательного канала, отдающие в низ живота или поясницу;
- появляются признаки интоксикации – повышение температуры, слабость головная боль – при присоединении инфекции.
Эти симптомы редко требуют неотложной помощи, но и тянуть с посещением врача не стоит – инфекция может распространяться на близлежащие органы.
Диагностика
Пятая часть всех обнаруженных кист не дает какой-либо симптоматики – такие полости обнаруживаются на плановом гинекологическом осмотре. Неспецифические жалобы побуждают женщину обратиться к гинекологу/урологу для диагностики.
При осмотре с пальпацией у кисты, расположенной у выхода уретры, определяют:
- размеры;
- особенности консистенции (мягкоэластичная);
- наличие/отсутствие четких границ;
- подвижность;
- чувствительность (до легкой болезненности).
Если опухоль расположена глубже, а также для уточнения природы новообразования могут использоваться:
- УЗИ – чаще с применением трансвагинального датчика. Кисты визуализируются на экране, как круглые образования с четкими контурами, не сообщающиеся с уретрой. При необходимости проводят УЗИ мягких тканей промежности.
- Уретрография – выполнение серии рентген-снимков после введения в мочеиспускательный канал контрастного вещества. Исследование позволяет дифференцировать кисту (изолированную от уретры) от дивертикула (имеющего сообщение с каналом). Аналогом уретрографии может быть микционная уретроцистография – когда органы мочевыделительной системы исследуют в ходе акта мочеиспускания.
- Уретроскопия – эндоскопическое исследование канала. Помогает выявить отек слизистой над предполагаемым местом локализации полости (в половине случаев) либо показывает лишь общее воспаление. Надавив на кисту эндоинструментом можно обнаружить наличие работающего соустья с уретрой.
- Трансуретральное УЗИ – инвазивная процедура, предполагающая введение микродатчика в уретру. Исследование высокоинформативно (превосходит эндоскопию), но сопряжено с риском повреждения уретры.
- МРТ – наиболее информативный метод, применяется для точной оценки анатомических особенностей, новообразований, камней. Позволяет выявить наличие связи кисты с соседними тканям, распространение опухоли (предположить некистозную структуру), выявить расширение протоков, которые в будущем могут стать кистами, уяснить объем будущего вмешательства.

Урофлоуметрия применяется при выраженных дизурических расстройствах, однако их информативность при кистозе не высока. Некоторую информацию может дать профилометрия давления по всей длине уретры – у некоторых пациенток на уровне кисты имеется заметный скачок давления выводимой жидкости.
Из клинических анализов требуются:
- Общий анализ мочи – позволяет выявить воспаление с повышенными белками и лейкоцитами, наличие примесей крови и бактериурию.
- Исследование урины на бакпосев – для точного определения возбудителей инфекции – стафилококки, кишечную палочку, канлиды.
- Мазок на флору – может браться сразу из трех точек – уретры, влагалища и шейки матки. Дает информацию об очаге воспаления, состоянии нормальной флоры и наличии бактериальной.
Кисту уретры у женщин необходимо дифференцировать от:
- воспалений – желез Скина, бартолиновых желез, уретритов и циститов (в том числе цистита после интимной близости), пиелонефритов;
- уретероцеле (внутрипузырной кисты мочеточника);
- болезней женской репродуктивной системы (воспалений яичников и маточных труб, кист влагалища и эндометриоза);
- злокачественных процессов – инвазивного рака, аденокарциномы.
Методы лечения

Бессимптомные полости допускается наблюдать, отслеживая процесс в динамике.
Устранить сформированную кисту при помощи медикаментов невозможно. Однако прием противовоспалительных и антибактериальных препаратов:
- в состоянии подавить воспаление в расширенном протоке (который выявлен на МРТ), устранить симптоматику – боли, жжение и снизить выраженность расстройств мочеиспускания;
- необходим при подготовке к операции или при восстановлении после нее.
Объем вмешательства определяют исходя из таких факторов, как:
- локализация;
- размер полости;
- наличие осложнений – нарушений мочеиспускания или нагноения;
- рецидивы кисты в прошлом.
Среди щадящих операций при парауретральной кисте применяют:
- Пункционное дренирование и заполнение полости йодсодержащими или иными растворами, вызывающими склеивание стенок. Методика часто требует нескольких процедур, может приводить к рецидивам, усложняющим радикальную операцию.
- Электрокоагуляция – ввод в уретру игольчатых электродов и прижигание кист. Эффективно при множественных мелких кистах. Для устранения проблемы нужно несколько процедур. Как и дренирование, требует местного обезболивания.

В случаях, когда проведение радикального вмешательства невозможно (при обострении воспаления, задержке мочи – в экстренном порядке) допускается лечение в 2 этапа:
- Дренирование – откачивание содержимого, облегчающее состояние пациентки в остром периоде. Процедура осуществляется на фоне антибиотикотерапии.
- Радикальное иссечение – проводить после стихания воспаления, позволяет удалить капсулу полностью и избежать рецидивов.
Существует две основных методики радикального удаления (экстирпации) парауретральных кист вместе с железой:
- Эндоскопическое удаление – проводится с вводом инструментов чрез уретру (если киста расположена в глубине канала) или влагалище (чаще). Менее инвазивно, нежели открытое иссечение, однако не столь доступно и не всегда осуществимо.
- Передняя кольпотомия или уретротомия – удаление кисты с рассечением влагалища или уретры. Это более травматичное вмешательство, предполагающее установку катетера на 2 суток и длительное восстановление.
Период реабилитации после радикального вмешательства составляет не менее 21 дня, из них до 7 дней пациентка проводит в стационаре.
После операции женщине рекомендуют на 2 месяца отказаться от физических нагрузок и интимной близости.
Возможные осложнения

Радикальное иссечение в исключительных случаях осложняется:
- сужением мочеиспускательного канала (стриктурами);
- повреждением тканей уретры;
- появлением уретровагинальных свищей;
- усугублением болевого синдрома;
- кровотечениями и гематомами;
- хронической инфекцией.
Вероятность осложнений повышается при запущенных кистозных воспалениях.
Также киста может:
Прогноз и профилактика
Прогноз после радикальной операции благоприятный – более чем в 85% случаев наступает полное излечение. Основная мера профилактики кистозных изменений парауретральной зоны – своевременная диагностика и лечение воспалений мочеполовой сферы. Также следует:
Киста не всегда требует операции. Если же такая необходимость возникает, имеются отработанные методики щадящих, экстренных и радикальных вмешательств, дающих хорошие результаты.
Читайте также:

