Чем снять опухоль с колена после пункции
В лечении заболеваний опорно-двигательного аппарата в современной медицине применяют комплексный подход. Комбинации препаратов различных групп отлично сочетают с физиопроцедурами, механотерапией, народными средствами и хирургическими вмешательствами. Пункция, артроскопия и протезирование в настоящее время широко используются для восстановления функции движения.

Пункция любого сустава – это прокол внутрисуставной оболочки через кожу иглой с проникновением в полость, который проводят с диагностической или терапевтической целью.
Техника проведения артропункции требует аккуратности и профессионализма, чтобы не повредить нервные окончания — это может вызвать сильную боль и ограничение движений. Поэтому такая манипуляция выполняется только специалистом (травматологом, хирургом) в лечебном учреждении.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Большую роль играет анатомическое строение суставов и окружающих тканей. Например, на предплечье крупные нервы и сосуды расположены поверхностно, поэтому пункция локтевого сустава проводится с особой осторожностью. Развитые мышцы конечностей, с одной стороны, защищают сочленения от травм, с другой — усложняют оперативный доступ к ним. Так, пункция тазобедренного сустава имеет сложную технику выполнения и требует специальных инструментов.

Эта манипуляция достаточно распространена в травматологии и хирургии. С лечебной или диагностической целью пункция коленного сустава назначается:
Очень важно перед введением любых препаратов сообщать об аллергии или других принимаемых лекарствах, чтобы не вызвать медикаментозных осложнений.
Проведение артроцентеза (пункции) ограничено при наличии в месте предполагаемого прокола раны, кожной сыпи, псориатической бляшки, различных острых гнойно-воспалительных процессов – все это может привести к инфицированию сустава.
Категорически противопоказана пункция коленного сустава при гемофилиях (когда нарушается свертывание крови) – у таких пациентов необходимо проведение специальной предварительной медикаментозной подготовки.
Техника выполнения манипуляции идентична на любом из суставов. Рассмотрим проведение процедуры на коленном суставе.Благодаря простому анатомическому строению, артропункция колена является наиболее простой. Техника проведения пункции коленного сустава:

Необходимо помнить, что каждый прокол суставной стенки — это травма сустава. При недостаточной обработке кожных покровов или нарушении техники выполнения артроцентеза, появляется риск инфицирования сустава.
Применение несоответствующего инструмента (большой размер и диаметр пункционной иглы) может привести к повреждению нервов, костных структур, связок или мышц (пункция локтевого сустава).
Иногда возникает местное раздражение кожи в области обработки йодом. Именно поэтому рекомендуется использовать современные средства-антисептики. Частое введение гормональных препаратов может приводить к разрушению внутрисуставного хряща.
Очень важно точно соблюдать инструкцию по применению любого лекарственного препарата. Например, сочетание некоторых лекарств при сопутствующем сахарном диабете, гипертонии, поражении печени или почек может значительно ухудшить состояние пациента.
Выполнение пункции коленного сустава специалистом способствует быстрейшему выздоровлению и восстановлению нормального образа жизни.
Содержание:
- Разрыв связок коленного сустава: чем это опасно
- Почему важно обратится к врачу
- От чего зависит скорость заживления
- Сколько заживает
Опасность разрыва связок сустава колена в том, что человек теряет способность нормально передвигаться. Боль не только мешает ходьбе, но и снижает эффективность работы, не дает спокойно спать. Чаще всего такая травма возникает у спортсменов и активных детей. Травмирование связок приводит к защемлению нервных волокон. Это способствует снижению чувствительности и подвижности нижней конечности.

Несвоевременное обращение к врачу и отсутствие грамотного лечения способны спровоцировать такие последствия:
- Раннее вынужденное завершение спортивной карьеры.
- Риск утратить чувствительность ноги навсегда.
- Развитие бурсита или артрита.
- Полная обездвиженность.
- Инвалидность.
Избежать нежелательных последствий разрыва связок коленного сустава можно только путем своевременного и правильного лечения. Поэтому при подозрении на надрыв или разрыв связок, следует сразу посетить доктора-травматолога.
Врач-травматолог проведет опрос, осмотр. Чтобы уточнить диагноз, специалист направит пациента на магнитно-резонансную томографию, рентген, УЗИ или компьютерную томографию. После получения и изучения результатов исследования травматолог составит эффективную терапию.

Многих пациентов, которые в результате падения или сильного удара получили разрыв связок коленного сустава, интересует, как долго им придется восстанавливаться, когда можно будет вернуться к привычному образу жизни и в спорт.
Длительность реабилитационного периода зависит от ряда факторов:
- Возраст пациента.
- Состояние здоровья.
- Наличие хронических патологий.
- Образ жизни, который ведет человек.
- Тяжесть повреждения (разрыв или надрыв).
- Как быстро больной обратился к доктору-травматологу.
- Квалификация и опыт специалиста.
- Эффективность подобранной схемы лечения.
- Выполнение пациентом всех предписаний врача-травматолога.
В среднем период восстановления после разрыва связок сустава колена длится от нескольких месяцев до полугода. Если случился надрыв, повреждено около 10% связок, то человек может восстановить функциональность конечности за несколько недель. Это при условии, что больной принимает определенные медикаменты, выполняет специальный лечебный комплекс упражнений, посещает сеансы мануальной терапии, носит бандаж для фиксации сустава колена.
При более сильном повреждении связок (когда они надорваны, но полностью не разорваны), реабилитация может занимать несколько месяцев. При этом пациенту следует принимать назначенные доктором-травматологом анестезирующие и противовоспалительные медикаменты, проходить курсы физиотерапевтических процедур и массажа, а также носить фиксирующие повязки. Восстановление после полного разрыва длится около 6 месяцев. Такой тип повреждения важно лечить комплексно и своевременно.

Реабилитационный период после проведения операции может длиться до 6 месяцев при соблюдении таких условий:
- Передвижение без опоры с целью профилактики атрофии мышечных волокон.
- Посещение занятий лечебной физической культуры.
Чтобы сократить период восстановления народные целители советуют использовать методы нетрадиционной медицины. Народные способы нужно сочетать с основным лечением. Тогда эффективность терапии будет максимальной.
Существует немало средств нетрадиционной медицины. Одним из действенных считается такой рецепт: 30-33 лавровых листьев залить стаканом горячей воды и прокипятить пять минут. Снять с огня и настоять пять часов. Настойку выпить за несколько часов мелкими глотками. Проводить такую процедуру рекомендуется на протяжении трех дней. Это укрепляет организм и ускоряет восстановление всех тканей.
Перед применением определенного народного метода пациенту лучше проконсультироваться с лечащим врачом касательно целесообразности применения рецепта. Адекватное лечение способен подобрать только специалист.
Ускорить процесс восстановления можно путем лечения в условиях санатория. Такая реабилитация стоит дорого, но дает быстрый и хороший эффект.
Препараты для лечения остеоартроза коленного сустава.
Хирургия при остеоартрозе находится на подъёме. Кажется логичным разрубить клубок порожденных им проблем с помощью эндопротезирования. Но оперативное лечение необходимо на поздних стадиях, когда человек лишается возможности нормально передвигаться. А боли, воспалительные явления, нарушения ходьбы присущи любому, в том числе и начальному периоду заболевания.
Препараты для лечения остеартроза коленного сустава, позволяют если не избежать операции, то отложить её на более поздний период. Они улучшают состояние колена, замедляют его старение и позволяют длительно полноценно жить и трудиться. Следует принимать комплекс различных лекарств, направленных на противодействие всем звеньям разрушительного процесса.
При остеоартрозе ведущая роль в цепи деструктивных изменений принадлежит постепенному разрушению гиалинового хряща. Хрящевая ткань не имеет в своем составе сосудов, лишена кровоснабжения и питается за счет диффузии питательных веществ. С этим связана чувствительность к повреждающим факторам и неспособность её к полноценной регенерации.

Главным строителем хрящевого покрова являются хондроциты, синтезирующие его компоненты. Условием замедления дегенеративных процессов являются: наличие способного к регенерации хряща и полноценных хондроцитов. Поэтому хондропротекторы при остеоартрозе коленного сустава помогают в начале и бесполезны при поздних стадиях заболевания.
Группы препаратов, рекомендованных при остеоартрозе:
- Ненаркотические и наркотические;
- НПВС (нестероидные противовоспалительные средства).
- Препараты на основе глюкозамина;
- Препараты на основе хондроитина;
- Комбинированные препараты.
3)Препараты гиалуроновой кислоты.
4)Стероидные препараты (глюкокортикоиды).
Лекарства, применяемые при остеоартрозе коленного сустава, решают несколько задач:
- Замедление разрушения суставного хряща и прилежащей к хрящу кости;
- Избавление больного от боли;
- Предупреждение развития синовиита, сохранение вязкостно-эластичных и питательных свойств синовиальной жидкости;
- Способствование сохранению и поддержанию работоспособности колена.
- Комплексность (назначение двух и более препаратов разных групп);
- Длительность (обоснованная и необходимая для получения достаточно стойкого эффекта от лечения);
- Систематичность (соблюдение сроков, кратности курсов лечения и очередности введения препаратов).
Таблетки при остеоартрозе коленного сустава наиболее распространенная лекарственная форма аналгетиков и нестероидных противовоспалительных средств. Эти препараты оказывают быстрое обезболивающее действие. А НПВС обладают ещё противоспалительным и противоотечным эффектами.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
К сожалению, эта группа препаратов вызывает осложнения со стороны желудка и кишечника. Они должны применяться короткими курсами во время обострений под врачебным контролем. Допустимая продолжительность лечения около 7 дней, возможно продление до двух недель.
Из простых аналгетиков чаще всего при болях следует начинать лечение с парацетамола. Препарат показан при умеренных болях, допускается прием не более 3-4 грамм в сутки. При длительном приеме и передозировке он токсичен для печени, особенно у злоупотребляющих алкоголем лиц.
Если парацетамол перестает помогать при остеоартрозе, врачом назначаются нестероидные препараты, а при непереносимости последних или интенсивных болях в запущенных стадиях применяется трамадол, приравненный к наркотическим аналгетикам.
- Подбор минимальной, терапевтически достаточной дозы;
- Не допускается одновременное применение нескольких препаратов этой группы;
- Если нет положительных изменений от лечения, то следует сменить препарат не позже 7 дней использования;
- Отдавать предпочтение современным, наименее токсичным препаратам.
Следует знать, что в рекомендуемых дозах лечебный эффект НПВС практически одинаковый. А вот индивидуальная реакция и обезболивающий результат весьма отличаются. Поэтому следует для каждого больного отдельно и кропотливо подбирать наиболее подходящий препарат.
Дозировка (мг в сутки)
Кратность приема в день
Мазь при остеартрозе коленного сустава, свечи для ректального введения, кремы, гель и пластыри, содержащие в своем составе НПВС, помогают избежать осложнений со стороны желудка и других органов.
Иногда лечение не может надежно купировать боль и воспалительные симптомы. Тогда на помощь приходят стероидные препараты. Они обладают самым выраженным местным действием. Предпочтение следует отдавать лекарственным формам в виде суспензии, которые действуют пролонгировано, что обусловлено их длительным рассасыванием. Наиболее целесообразно внутрисуставное введение глюкокортикоидов.
Для стероидов характерно иммуннодепрессирующее, подавляющее регенерацию действие при длительном применении. Поэтому в течение года возможно не более одной-двух инъекций раз в 6 месяцев. Этим требованиям лучше всего соответствуют Дипроспан или Кеналог 40. Для коленного сустава достаточно 1-2 инъекций по 1,0 мл, с интервалом в 1-2 недели.

Лечение заключается в одно или трехкратной внутрисуставной инъекции лекарства раз в неделю. Такие курсы в зависимости от результата используют один-два раз в год. Обязательно тщательное соблюдение принципов асептики при этой процедуре. Широко применяются следующие препараты гиалуроновой кислоты: синвиск, гилард, ферматрон, вискосил, хай-флекс, остенил и другие.
- положительные симптомы отмечаются не ранее 3-4 недель после начала применения;
- самый действенный результат заметен через 3 месяца систематического приема препаратов;
- достигнутый лечебный эффект обычно держится не менее 3 месяцев.
Одними из самых распространенных лекарств, имеющими в составе глюкозамин является ДОНА.

Принимаются внутрь в виде порошков или внутримышечных инъекций. Курс лечения порошками ДОНА: 1500мг х 1 раз в день 2-3 месяца. Хондроитин содержат капсулы структума. Его следует принимать по 500мг х 2 раза в день 3-6 месяцев. Терафлекс и артра комбинированные препараты, которые также принесут пользу только в случае длительного курсового применения.
Какие хондропротекторы лучше, на основе хондроитина или глюкозамина, при остеоартрозе коленного сустава достоверных сведений нет. Но считается логичным, что эффективнее применение комбинированных препаратов, так как действие каждого из них взаимно дополняется.
Ушиб – это повреждение мягких тканей коленных суставов. Патология распространяется на мягкие ткани, кровеносные сосуды, подкожную жировую клетчатку, связки и сухожилия. Если пациентка жалуется на то, что упала на колени, удается понять причину патологии и возникновения неприятных симптомов. К ушибам приводят травматические повреждения колен, поэтому достаточно порой упасть или удариться для появления отека, гематомы, покраснения и других нежелательных симптомов.
Симптоматика ушиба колен
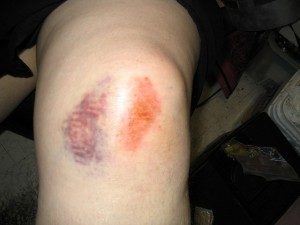
Колено – это уязвимый сустав в плане осложнений ушибов. Кости, хрящи практически не защищены подкожным жиром и мышцами. По данной причине ушиб осложняется трещинами в костях и хрящах, инфекционным поражением в полости коленного сустава. Поставить правильный диагноз просто.
Признаки ушибленного колена:
- кровоподтек в виде синяка, обусловленный травматическим повреждением сосудов;
- нарушение функциональности коленного сустава;
- ярко выраженный болевой синдром;
- увеличение объема сустава или появление отека с четко очерченными или размытыми формами.
Опухоль колена проявляется редко, поэтому символизирует о сложной травме и обязательном начале лечения под контролем врача. Ушиб грозит воспалительными процессами: синовит, бурсит. Некоторые люди страдают от сложных дегенеративных патологий, требующих хирургического вмешательства.
Первая помощь при ушибе колен
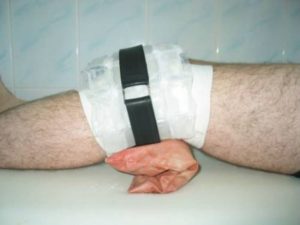
Если появился отек колена после ушиба, требуется позаботиться об оказании первой помощи.
- Иммобилизация коленного сустава. Процедура предотвращает лишнюю нагрузку на коленные суставы и защищает от травматических повреждений. Для полного покоя используют фиксирующие изделия (например, лангету). На ногу при ходьбе нельзя опираться.
- Охлаждение. На травмированную ногу накладывают компресс со льдом или бутылку с холодной водой. Обязательно требуется тканевая прослойка между холодным компрессом и коленом. Охлаждение устраняет воспаление, уменьшает синяк и отек. Охлаждение – это первая помощь после сильного удара.
- Обезболивание. При боли в колене принимают анестетик или НПВС. Медикаментозный курс проводится только с тщательным врачебным контролем и после назначения подходящих медикаментов.
Основное лечение при ушибе коленного сустава проводят под контролем травматолога. Самостоятельные действия грозят осложнениями.
Особенности лечения ушиба
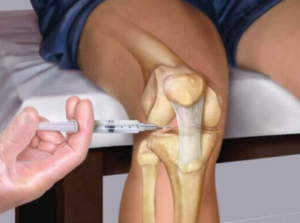
Лечение колена предполагает обязательное своевременное обращение к врачу. Боль и другие симптомы нельзя терпеть, поэтому рекомендуется принять обезболивающий препарат или сделать инъекцию анальгетика. Ушиб грозит развитием воспалений и осложнений, поэтому рекомендуется обратиться в отделение больницы или в травматологический пункт.
Домашнее лечение возможно после постановки точного диагноза и решения специалиста. В сложных случаях требуется госпитализация для проведения комплексного обследования и определения эффективного способа лечения.
Пункцию сочетают с артроскопией для визуализации внутрисуставных элементов, диагностирования повреждений. В дальнейшем проводится лечение для устранения нежелательной симптоматики. Делать артроскопию и пункцию желательно после получения врачебного направления, так как процедуры помогают понять, как лечить коленки. От грамотной диагностики зависит правильность подбора лечения и последствия травмы.
Если опухло колено после удара и начинает болеть, врач назначает обезболивающие средства. В период после пункции дополнительно назначаются мазь при ушибе коленного сустава. Препараты для обезболивания и устранения других симптомов назначаются лечащим врачом на основе результатов обследования пациентов, сложность травмы, наличия или отсутствие противопоказаний к назначению определенного медикамента.
Опухлое и поврежденное колено предполагает обязательное проведение медикаментозных курсов и дополнительных мероприятий.
- НПВС местного действия, гарантирующие устранение нежелательной симптоматики.
- Компресс, приготовленный в домашних условиях.
- Для восстановления прежних функций колен рекомендуется курс физиотерапии. Такая реабилитация позволяет вернуться к привычному образу жизни и предотвратить нежелательные осложнения.
- Народные средства рекомендуются для лечения ушибленных колен.
Комплексный подход к лечению колен гарантирует устранение нежелательной симптоматики и восстановление прежней функциональности.
Развитие гемартроза
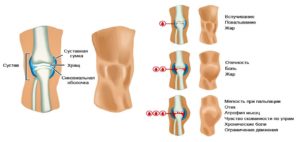
После разрывов сосудов начинается гемартроз коленного сустава. Состояние приводит к кровоизлиянию в область колен. Дополнительные признаки – это увеличение размеров и изменение формы суставов, появление болезненных ощущений. Горячее колено может свидетельствовать о кровоизлияниях, при которых кожа приобретает синий оттенок.
При развитии гемартроза требуется обращение к врачу для консультации и лечения.
- На первом этапе симптомы (отечность, боль) проявляются минимально.
- На втором этапе происходит увеличение отечности и сустав становится округлым. Контуры сустава перестают быть заметными. При наличии крови сустав становится опухлым.
- На третьей стадии колени может раздуть окончательно. Шишка приобретает синюшный оттенок. Мягкие ткани напрягаются, вследствие чего функциональность колена снижается до минимального уровня.
При подозрении на развитие патологического процесса проводят обследование с рентгеном и КТ.
Когда требуется хирургическое вмешательство
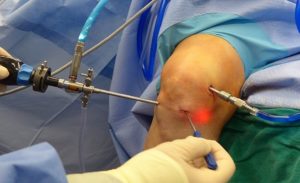
Если человек ушиб колени, опухли и болят, жидкость в суставной полости образуется, возникает вопрос о проведении операции. Оперативное вмешательство требуется при повреждении мягких тканей или внутрисуставных структур:
- разрыв мениска, бурсы или связок;
- перелом или трещина костей.
При сильных повреждениях кожа становится синюшной и горячей. При кровоизлиянии в суставную полость требуется малоинвазивное хирургическое вмешательство, представляющее собой пункцию для откачивания крови.
Прогноз и возможные осложнения
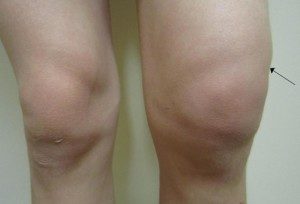
При первых признаках ушиба и ухудшении состояния здоровья рекомендуется доставить больного к врачу для проведения обследований и понимания состояния коленного сустава, отсутствия или наличия воспалительного процесса. В дальнейшем врач определяет лечение и контролирует последствия выполнения всех предписаний, так как при необходимости подход к лечебному курсу меняется.
Комплексная диагностика требуется, если пациент жалуется на интенсивные отеки, болевой синдром и другие признаки, свидетельствующие об осложнении. Диагностические мероприятия позволяют выявить последствия ушиба колена и предотвратить нежелательное развитие осложнений. В некоторых случаях ушиб сопровождается повреждением хрящевую ткань, которую потребуется частично удалить.
Больное и горячее колено после ушиба требует обязательного проведения диагностики для последующего эффективного лечения. Ушиб коленного сустава – это травма, которая кажется несерьезной и в действительности способная привести к нежелательным осложнениям при отсутствии правильного лечения.
Когда у людей возникает небольшая боль в коленном суставе, не многие поначалу обращают на нее внимание. А зря. Это может быть первым звоночком серьезного заболевания. Синовит – коварная болезнь. Резкая боль поражает коленный сустав. Пункция – один из видов лечения данного недуга. Многие бояться выполнять данную хирургическую операцию, но врачи уверяют, что ничего страшного в ней нет. Есть ли риски на неблагоприятный исход после пункции? Как правильно ее проводить? На эти вопросы постараемся ответить в статье.
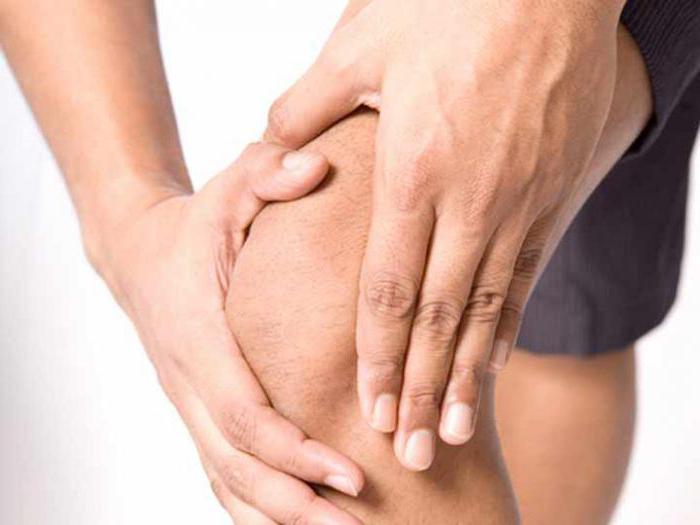
Чем коварна болезнь синовит?
Если в коленном суставе локализуется боль, необходимо немедленно обратиться к врачу. Это могут быть первые признаки синовита. Данное заболевание может появиться в любом возрасте. Возникает оно вследствие травм, артрита, аллергических реакций.
Вокруг коленного сустава начинает в больших количествах накапливаться жидкость, вследствие чего любое движение ногой вызывает острую боль. Есть основные симптомы, по которым можно определить данное заболевание:
Колено увеличивается в размерах.
Вокруг сустава появляется краснота или синюшность.
Повышение температуры тела (в редких случаях).
Что делать, если болит коленный сустав? Пункция поможет справиться с болезнью. Врач удаляет лишнюю жидкость, после в ногу вводится антибиотик, пациент сразу же ощущает облегчение.
Болезнь опасна тем, что если вовремя не устранить проблему, коленный сустав может разрушиться, задев при этом мениск. Чтобы справиться с этой проблемой, понадобится хирургическое вмешательство и длительное лечение.
Причины возникновения болезни
Столкнувшись с острой болью в колене, пациент должен незамедлительно обратиться к хирургу. В 90 % случаев будет диагностировано заболевание синовит. Возникнуть оно может по нескольким причинам. Выделяют следующие виды болезни:
Инфекционный. Возникает довольно часто у тех людей, которые болеют серьезными недугами, например, СПИДом или туберкулезом. Инфекция проникает в коленный сустав, вследствие чего образуется жидкость.
Асептический. Очень часто встречается среди спортсменов. Возникает в результате ушибов и травм колена, мениска, связок. Также довольно распространен среди людей, страдающих артритом.
Аллергический. Врачи отмечают, что процент возникновения подобного вида синовита довольно низок.
Если врач поставил диагноз синовит, лечение должно последовать незамедлительно. В противном случае возможны осложнения.
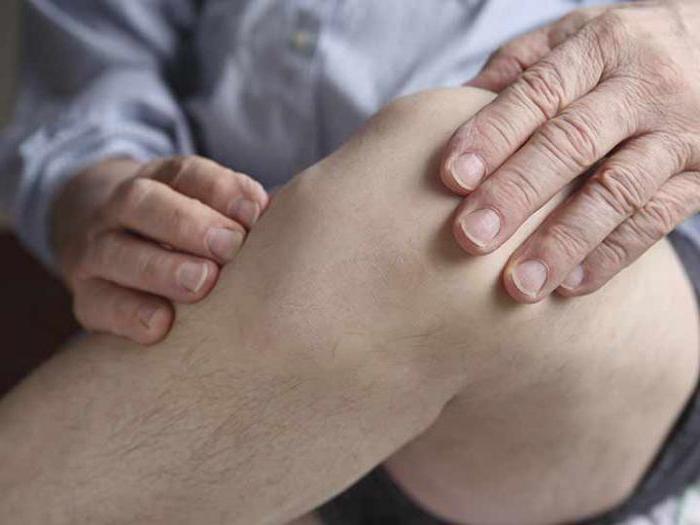
Необходима ли пункция?
Некоторые пациенты с опаской относятся к пункции, считая, что врач может допустить ошибку и надколоть кость. Данная манипуляция является обыденной для травматолога или хирурга. Данный процесс нельзя отнести к операции. Проводится процедура без наркоза, по времени занимает не более 7-10 минут.
Если у пациента жидкость в колене, что делать, подскажет врач. Главное правило - вовремя обратиться за помощью к специалисту, чтобы не допустить осложнения.
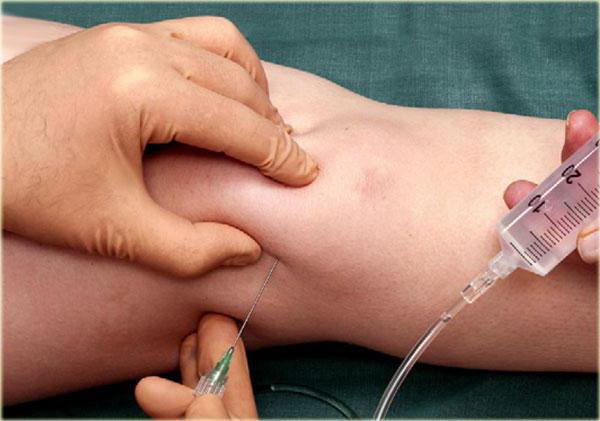
Лечение сложной болезни
После того как врач поставил диагноз синовит, лечение начинается в этот же день. На самом деле оно несложное. Первое, что делают специалисты – удаляют лишнюю жидкость. Манипуляция проводится в кабинете, на кушетке. Для этого в коленный сустав вводится тонкая игла, с помощью шприца откачивается жидкость. Образовавшуюся полость заполняют антибиотиком, чтобы убрать инфекцию.
После проделанной процедуры пациенту необходимо обеспечить полный покой. Лучше проводить лечение в стационаре. Коленный сустав фиксируют эластичным бинтом, назначают прием антибиотиков и применение мазей.
Чтобы болезнь не возникла вновь, необходимо выяснить причину появления недуга. Этим занимается ревматолог или хирург.

Как проводят пункцию
Есть определенные точки пункции коленного сустава. Врач мысленно делит надколенник на несколько частей, игла вводится сбоку в мягкую зону. Если специалист чувствует, что уперся в кость, необходимо отсоединить шприц и немного сместить иглу.
Важное правило: процедура должна проводиться, когда пациент находится в лежачем положении, конечности разогнуты.
При лечении синовита пункция выполняется только один раз. Во время процедуры извлекается вся лишняя жидкость и начинается процесс лечения антибиотиками и мазями для наружного применения.
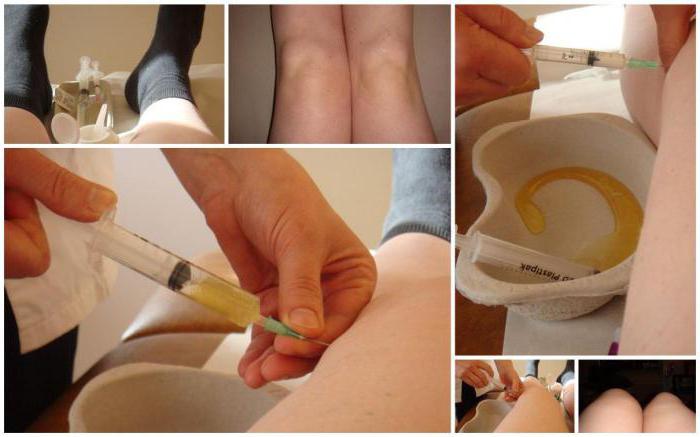
Когда от процедуры следует отказаться
Есть ситуации, когда от пункции следует отказаться:
Повышенная свертываемость крови.
На коже находятся раны или гнойники.
Пациент болен псориазом.
Во всех остальных случаях процедуру моно проводить. Главное - выбрать опытного специалиста, чтобы манипуляция была сделана правильно.
Пункция сустава – это его прокол, который может осуществляться с целью удаления крови, промывания суставной полости или введения лекарственных средств. Процедура может выполняться врачами разных специализаций, но обязательно в асептических условиях, с обработкой кожи антисептиками и желательно с адекватным обезболиванием. Манипуляция выполняется в чистой перевязочной или малой операционной. Госпитализация пациента обычно не требуется.
Пункция сустава – это его прокол, который может осуществляться с целью удаления крови, промывания суставной полости или введения лекарственных средств. Процедура может выполняться врачами разных специализаций, но обязательно в асептических условиях, с обработкой кожи антисептиками и желательно с адекватным обезболиванием. Манипуляция выполняется в чистой перевязочной или малой операционной. Госпитализация пациента обычно не требуется.
- Недорого прием травматолога-ортопеда, к.м.н. от 4000 рублей
- Срочно Быстрая запись на прием в день обращения
- Близко 12 минут от метро Фонвизинская и Улица Милашенкова
- Удобно Индивидуальный прием по предварительной записи
Показания
Для пункции коленного сустава показания могут быть разными. Процедура проводится с лечебной или диагностической целью. Диагностические пункции суставов выполняются для того, чтобы:
определить характер накапливающейся внутри колена жидкости (кровь, воспалительный экссудат);
подтвердить факт наличия гемартроза или выпота;
взять материал для последующего исследования (определение кристаллов уратов говорит о подагре, посев внутрисуставной жидкости помогает выявить возбудителей инфекционных заболеваний);
определить причину увеличение объема сустава.
Процедура выполняется и с целью лечения некоторых заболеваний. Для выполнения пункции сустава показания могут быть следующими:
гемартроз – процедура выполняется для удаления крови из суставной полости;
воспалительные процессы (реактивные, аутоиммунные артриты, псориаз, подагра), при которых внутри колена скапливается жидкость;
необходимость введения медицинских препаратов (глюкокортикоидов при сильном воспалении, гиалуроновой кислоты, богатой тромбоцитами плазмы).
Если осуществляется пункция жидкости из колена, перед этим доктор клиническими и инструментальными методами пытается установить сам факт её присутствия. Клиническими показаниями для осуществления прокола с целью удаления крови или экссудата считаются:
увеличение окружности колена на 2 см и более;
определение свободной жидкости внутри сустава по данным МРТ или других инструментальных исследований.

Как делают?
Перед тем как берут пункцию из коленного сустава проводится обработка кожи антисептиками. Обычно это делают три раза. Первый раз кожу обрабатывают йодсодержащим препаратом. Затем ещё дважды выполняют обработку 70% этиловым спиртом. Он смывает остатки йода, тем самым снижая риск воспаления суставной капсулы.
Затем врач проводит обезболивание. Если игла имеет небольшой диаметр, а пациент не слишком остро реагирует на боль, возможно проведение пункции коленного сустава и без анестезии. Если она выполняется, то для обезболивания врач использует растворы лидокаина, прокаина или других местных анестетиков. Он вводит их в кожу, подкожную клетчатку и суставную сумку за 5 минут до проведения пункции колена.
Врач вводит иглу, ощущая при этом сопротивление тканей. Когда это сопротивление резко ослабевает, это означает, что он проник в суставную полость. После этого доктор выполняет необходимые манипуляции. Если это диагностическая пункция коленного сустава, он берет жидкость для последующего исследования:
одна капля сразу наносится на предметное стекло, если исследование будет проведено немедленно;
доктор может помещать экссудат в пробирку и отправлять в лабораторию для цитологического исследования, которое должно быть выполнено в сроки, не превышающие 4 часов с момента пункции;
для микробиологического исследования часто материал отправляют в лабораторию непосредственно в шприце, при помощи которого была осуществлена пункция сустава.
Если манипуляция проводится с лечебной целью, после взятия анализов может осуществляться введение препаратов внутрь сустава. Это могут быть местные анестетики для обезболивания после травмы, глюкокортикоиды, гиалуронат. Препараты вводятся медленно. После извлечения иглы кожу протирают спиртом и заклеивают пластырем.

Анестезия
Процедура неприятная, но сильной боли не вызывает, так как делают пункцию коленного сустава с использованием инфильтрационной анестезии. Самым болезненным участком считается капсула. В эту зону препарат для обезболивания вводят в первую очередь. Если же говорить о чувствительности кожи, то она выше на медиальной поверхности колена, поэтому лучше делать прокол с наружной стороны.
Принципы обезболивания:
1. Анестетик вводится медленно, по мере продвижения иглы вглубь тканей. Очень важно ввести первую порцию непосредственно под кожу. Это нужно не только для уменьшения боли, но и для снижения риска инфицирования сустава. В процессе прокола внутрь иглы попадает кожа, которая не является стерильной даже после антисептической обработки. Введение анестетика позволяет выдавить эти ткани из иглы под кожу. Таким образом, эти фрагменты не попадают внутрь сустава.
2. У некоторых пациентов бывает аллергия на местноанестезирующие средства. Для них препаратом выбора является лидокаин. Он реже провоцирует аллергические реакции.
3. После забора местного анестетика из ампулы иглу меняют. Это снижает риск инфекционных осложнений пункции колена.
5. Местный анестетик набирают в шприц только после обработки кожи антисептиками. Это связано с тем, что они не убивают микробов на коже мгновенно. Должно пройти не меньше 1 минуты. Пока доктор набирает препарат в шприц, кожа продолжает обеззараживаться.

Бывают ли осложнения?
Некоторые пациенты интересуются, сколько раз можно делать пункцию коленного сустава, чтобы это не привело к развитию осложнений. Некоторые риски действительно присутствуют. Каждая процедура связана с определенной вероятностью инфицирования. Встречаются и другие осложнения:
повреждение хрящевой ткани иглой;
аллергия на анестетики;
побочные эффекты введенных в сустав глюкокортикоидов;
внутрисуставное кровотечение и формирование гематомы.
Риск осложнений зависит от того, как часто делают пункцию коленного сустава. Чем чаще её выполняют, тем вероятность нежелательных реакций и симптомов выше. Поэтому врач всегда стремится проводить процедуру как можно реже. Она выполняется, только если во введении иглы в суставную полость действительно есть необходимость.
Тем не менее, строгих ограничений, как часто можно делать пункцию коленного сустава, нет. Процедура выполняется каждый раз, когда она необходима. С диагностической целью она обычно проводится однократно. Если врач при помощи пункции откачивает жидкость, то процедура проводится при её повторном накоплении. В случае введения препаратов частота уколов в колено определяется особенностями применения того или иного лекарственного средства.
Чтобы снизить риск осложнений, лучше лечиться в хорошей клинике. Многое зависит от квалификации врача, точности соблюдения протоколов и рекомендаций выполнения процедуры. Иногда цена пункции коленного сустава у авторитетного врача выше, чем у молодого и неопытного ортопеда-травматолога. Но обращение в хорошую клинику несомненно имеет преимущества: это адекватное обезболивание, идеальное соблюдение правил асептики и антисептики, правильная техника пункции, при которой врач не занесет инфекцию, не повредит хрящи внутри колена и не спровоцирует кровотечение.
Читайте также:

