Частота встречаемости рака желудка
Рак желудка был основной причиной смерти от рака в Великобритании пятьдесят лет назад. Частота его встречаемости резко снизилась, но этот тип рака продолжает занимать важное место среди причин смерти в мире. Рак желудка стоит на втором месте по распространенности после рака легкого, по оценкам, ежегодно выявляется 790 000 его новых случаев. Уровень заболеваемости высок (30-80 на 100 000) на Дальнем Востоке, в России и Восточной Европе. Суммарная частота случаев в Великобритании составляет 29 на 100 000 (у мужчин) и 19 на 100 000 (у женщин).
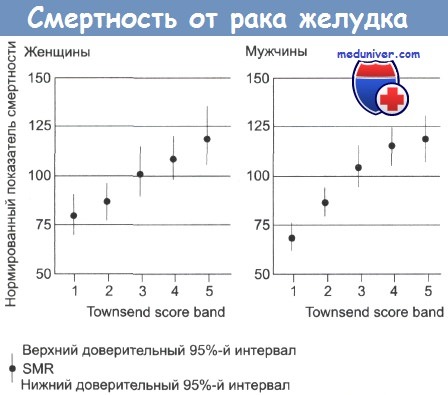
Частота случаев рака желудка резко увеличивается с возрастом, до 200 на 100 000 среди мужчин старше 80 лет. В Великобритании и США за последние 20 лет отмечено постепенное снижение уровня смертности. Частота случаев в других странах значительно выше, к примеру 80 случаев на 100 000 в Японии и Корее и 70 на 100 000 в Чили. Предполагают влияние окружающей среды на уровень заболеваемости, так как частота случаев у мигрантов из Японии в США снижается, но остается выше, чем у коренного населения. Вероятность развития рака желудка также связана с социально-экономическим положением: этот рак встречается в два раза чаще в 4 и 5 классах, по сравнению с 1 и 2 классами.
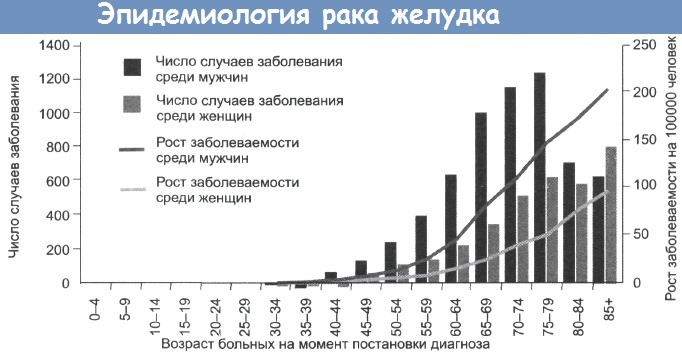
Число новых случаев заболевания раком желудка среди мужчин и женщин в зависимости от возраста и пола.
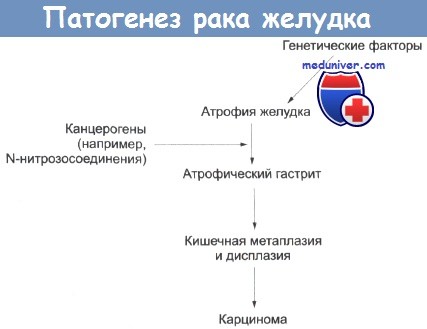
Причины карциномы желудка не известны, однако вовлечены генетические, экологические факторы, особенности питания, инфекции и предраковые факторы. Карцинома желудка встречается в три-шесть раз чаще у больных со злокачественной анемией, являющейся наследственным нарушением. Этот рак несколько чаще отмечается у людей с группой крови А, чем в общей популяции, и, возможно, у больных, перенесших Polya-резекцию желудка. У больных с наследственной гипогаммаглобулинемией риск развития рака желудка значительно увеличен.
Частота встречаемости карциномы желудка повышена у больных с хроническим атрофическим гастритом. Риск заболеть раком желудка у больных со злокачественной анемией и атрофическим гастритом выше приблизительно в три раза. Атрофия желудка может повлечь за собой кишечную метаплазию, есть предположение, что способствовать такому изменению могут диетические канцерогены. С высоким риском рака желудка связаны следующие особенности питания: повышенное потребление соли, нитратов, крахмала и углеводов; недостаточное употребление сырых овощей, салатов, свежих фруктов и белка животного происхождения.
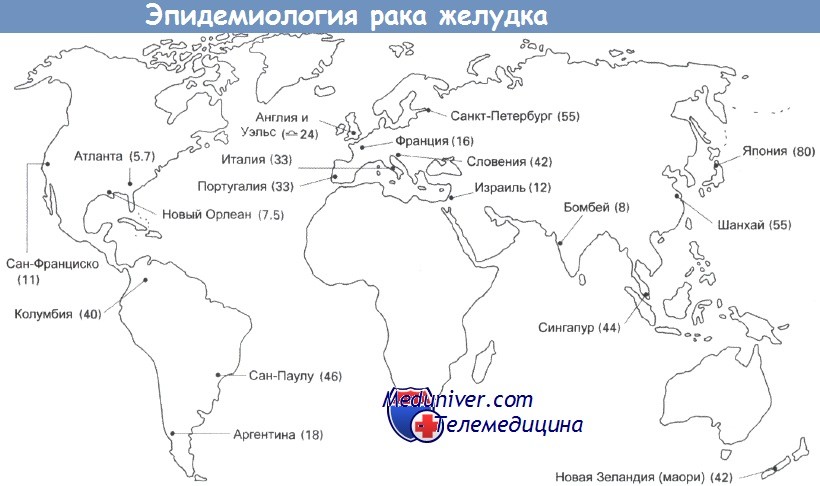
Заболеваемость раком желудка в разных географических областях, данные представлены на 100 000 мужчин.
Значения по США приведены только для белого населения; уровень среди темнокожих больных приблизительно в два раза выше.
Рак желудка, вероятно, остается на втором месте по распространенности во всем мире, несмотря на недавнее снижение числа его случаев.
На рисунке представлена гипотеза последовательных причинных связей для развития рака желудка и сведения об известных этиологических признаках. Можно предположить, что при атрофическом гастрите рН в желудке повышается, после этого возможна его бактериальная колонизация, которая не могла бы произойти при низких значениях рН. Атрофический гастрит, видимо, связан с недостаточным питанием в тех странах, где риск рака желудка высокий. Бактериальная колонизация желудка встречается значительно чаще у людей моложе 50 лет в таких регионах.
Злокачественная анемия также сопровождается атрофическим гастритом, а после частичной Polya-резекции желудка в нем может возникнуть понижение кислотности, — в обеих ситуациях риск рака желудка может быть увеличен. В результате бактериальной колонизации желудка может происходить восстановление пищевых нитратов (присутствующих в воде, овощах и мясных консервах) до нитритов, реагирующих с аминокислотами с образованием N-нитрозосоединений. Они являются канцерогенами у животных (вызывают интестинальную метаплазию слизистой оболочки желудка крыс) и могут иметь такой же эффект у человека.
Продолжает вызывать большой научный интерес существование связи между раком желудка и инфекцией Helicobacter pylori. Эта инфекция — важный фактор риска карциномы желудка, она была официально признана как точный этиологический фактор Международной организацией по исследованию рака (International Agency for Research on Cancer). Использование такой связи, если это будет подтверждено, в профилактических целях имеет потенциально большую важность, так как данной инфекцией поражено 30-50% взрослого населения в Европе и более 80% в развивающихся странах.
Эти цифры не объясняют того факта, что во всем мире заболеваемость раком желудка выше среди мужчин. На основании последних данных можно предполагать, что при успешном подавлении хронической инфекции Н. pylori снижается риск рака желудка.
Связь между раком желудка и пептической язвой, а также между полипами желудка и злокачественностью остается не ясной. Полипы желудка встречаются сравнительно часто, в 10% случаев имеются признаки карциномы in situ. Такое изменение имеет сомнительное прогностическое значение и нарушение, которое с высокой вероятностью кажется предраковым, — это ворсинчатая аденома.
1. Питание как фактор риска рака желудка:
- Пониженное потребление жиров и белков животного происхождения
- Повышенное потребление углеводов, главным образом из зерновых и крахмала
- Повышенное потребление соли
- Повышенное потребление нитратов (с водой или пищевыми продуктами)
- Пониженное потребление свежих фруктов
- Пониженное потребление сырых овощей и зелени
- ?Курение
- ?Спиртное
2. Социально-экономические факторы риска рака желудка:
- Проживание в перенаселенной квартире
- Низкий социально-экономический статус
- Низкий уровень дохода
- Большие семьи
- Проживание на загрязненной территории, например у керамического завода
3. Географические факторы:
- проживание в Японии и т.д.
4. Генетические факторы риска рака желудка:
- Группа крови А
- Наследственный неполипозный рак толстой кишки
5. Медицинские факторы риска рака желудка:
- Злокачественная анемия
- Хронический атрофический гастрит
- Инфекция Helicobacter pylori
- Операция на желудке
- Гипогаммаглобулинемия
Повреждения обычно являются аденокарциномами с признаками, похожими на рак продвинутой стадии.
Самый распространенный тип рака желудка — это язвенно-инфильтративная форма, размер которой может варьировать от 1 см до опухоли, занимающей почти весь желудок. Часто опухоль проникает сквозь стенку желудка, захватывает поджелудочную железу и сальник, дает метастазы в регионарные лимфатические узлы, печень и полость брюшины. Некоторые опухоли обладают полиповидным ростом, выступая в просвет желудка, уже позднее захватывая его стенку и прилегающие ткани.
Другие опухоли могут распространяться поверхностно по слизистой оболочке, обходя регионарные лимфатические узлы до поздних этапов болезни, такие опухоли имеют лучший прогноз. В других случаях присутствует диффузный склероз всей стенки желудка (linitis plastica — линит, диффузный рак желудка). Желудок при этом маленький, сокращенный и не расширяется. Такие опухоли имеют особенно плохой прогноз. Опухоли чаще возникают в антруме или нижней трети желудка, наиболее часто на малой кривизне.
Некоторые из таких опухолей многоцентровые. Их локализация, видимо, меняется со временем, с увеличением проксимальных опухолей и снижением их в антруме, как на Западе, так и в Японии.
На микроскопическом уровне наиболее полезное разделение проведено между карциномами, клетки которых похожи на клетки кишечника, при этом опухоль окружена интестинальной метаплазией (кишечный тип), и теми, которые имеют тенденцию к инфильтрированию стенки желудка и окружены нормальной слизистой (диффузный тип). Опухоли кишечного типа связывают с лучшими показателями выживаемости, они больше встречаются у больных пожилого возраста, наиболее вероятно, что им предшествовал атрофический гастрит.
В популяциях с высоким риском заболевания раком желудка (таких, как в Японии) большинство опухолей относятся к этому типу. Карциномы диффузного типа чаще возникают у женщин, связаны с группой крови А, показатели суммарной выживаемости при них хуже. Опухоли из париетальных клеток являются редкими.
В Японии в результате скрининговых программ большое число опухолей диагностировано на ранних стадиях. Термин начальный рак желудка введен для опухолей, расположенных только в слизистой или подслизистой оболочках. Такие опухоли могут относиться к кишечному или диффузному типу с разной степенью дифференцировки. На этой стадии прогноз великолепный, более 90% больных живут более 5 лет. Лимфатическое распространение опухоли идет через поверхностную лимфатическую сеть в узлы левой желудочной цепи, в селезеночную и печеночную цепи вдоль основных сосудов, питающих желудок.
Далее распространение продолжается в узлы чревного ствола, в селезеночную цепь и печеночную цепь вокруг ворот печени. Иногда отмечается увеличение узлов в левой надключичной области глубоко к грудинному месту прикрепления (узел Вирхова). Рак желудка также локально распространяется сквозь стенку желудка в сальник, печень и поджелудочную железу. Фрагменты опухоли могут обрываться и рассеиваться широко по перитонеальному пространству, вызывая злокачественные асциты и опухоли Крукенберга на поверхности яичников. Метастазы, переносимые с кровью, особенно часты в печени, но также встречаются метастазы в легких. Нечасто происходят метастазы в кости, метастазы в центральную нервную систему являются редкими.
Одной из основных проблем современной медицины является распознавание и эффективное лечение рака желудка. Рак желудка по частоте заболеваемости и смертности занимает одно из первых мест среди всех злокачественных новообразований человеческого организма. Так, по современным статистическим данным, умершие от злокачественных новообразований составляют примерно 1 /6 всех умерших.
На долю рака желудка приходится около 30% всех умерших от злокачественных новообразований. Все это свидетельствует о большой социальной значимости раковых заболеваний вообще и рака желудка в частности. Разлитие в частоте заболеваемости и смертности от рака желудка в разных странах земного шара позволяет предполагать, что образ жизни и характер питания населения имеют определенное значение в возникновении этого заболевания.
Рак желудка может развиться в любом из его отделов, однако наиболее часто карциномы возникают в пилороантральном отделе. На втором месте оказывается тело желудка, а на третьем - верхний его отдел. Выделяются следующие гистологические типы рака желудка: адено-карцинома, солидный рак, медуллярный, слизистый, фиброзный (скирр), недифференцированный, редкие типы и смешанные раки.
Чем ниже морфологическая дифференцировка типа рака желудка, тем выше его злокачественность. Вместе с тем современные данные свидетельствуют о том, что для определения степени дифференцировки недостаточно знать тип карциномы. Необходимо уточнить
функциональные свойства опухолевых клеток гистохимическими методами исследования.
Само собой разумеется, что результативность лечения рака желудка в первую очередь зависит от своевременного его распознавания. Успехи современной онкологии и хирургии позволяют утверждать, что оперативное лечение рака желудка оказывается наиболее обнадеживающим в тех случаях, в которых не имеется метастазов опухоли в других органах, а также прорастания новообразованания в соседние ткани. В большинстве случаев отсутствие метастазов при раке желудка наблюдается на той стадии развития, на которой опухоль инфильтрирует только слизистый или и подслизистый слои желудка.
При расположении рака желудка в пределах слизистой оболочки выживаемость радикальной операции доходит до 100%, а при прорастании опухоли и в подслизистый слой этот показатель снижается до 75%, при инвазии рака в мышечную оболочку желудка и серозную оболочку выживаемость соответственно составляет не более 50 и 25 %. Следовательно, только рак желудка, выявленный на той стадии развития, которой он еще не дал метастазов и инфильтрировал только внутренние слои желудка или, в крайнем случае, дал метастазы в 1-2 регионарных лимфатических узлах, может называться ранним.
При локализации рака только в пределах слизистой оболочке желудка метастазы в 1-2 регионарных лимфатических узлах выявляются почти в 6% случаев, при проникновении опухоли в подслизистый слой частота метастазирования доходит до 21% и более. Глубина проникновения рака в стенку желудка далеко не всегда определяется размерами. Нередки случаи, когда новообразование достигает 10 см в диаметре и не распространяется за пределы слизистой оболочки желудка.
Количество больных раком ежегодно неумолимо растет. По прогнозам ученых-медиков, не за горами то время, когда число смертности от онкозаболеваний превысит патологии сердечно-сосудистой системы, и рак станет главной причиной смерти во всем мире. Каждый год диагноз ставят 10 миллионам человек, более 8 миллионов из которых заканчиваются летальным исходом. Среди раковых заболеваний далеко не последнее место отводится опухолевым образованиям пищеварительной системы, в том числе — раку желудка.
Положительный результат лечения рака желудка практически на 100% зависит от того, насколько рано было диагностировано заболевание. При обнаружении злокачественного образования вовремя вероятность полного излечения довольно высока, тогда как на последней стадии, когда метастазы распространяются по всему организму, шансы ничтожно малы. Парадокс в том, что в наше время заболевания пищеварительной системы настолько стали обыденны, что боли в животе, изжога и прочие неприятные моменты редко кого взволнуют и заставят идти к врачу. А ведь иногда именно эти незначительные симптомы могут стать ключевыми в выявлении болезни вовремя.
Еще одним затруднительным моментом в своевременном обнаружении рака является то, что первые признаки не всегда связаны с нарушением ЖКТ. Иногда это может быть банальное снижение иммунитета.
Симптомы рака желудка следующие (по мере прогрессирования заболевания):
- Стремительное снижение веса;
- Отсутствие аппетита;
- Постоянное чувство усталости, апатия к происходящему;
- Высокая утомляемость;
- Болезненно бледная кожа;
- Появление дискомфорта в области брюшины, боли и колики, ощущение распирания и наполненности желудка;
- Тошнота и рвота;
- Изменение вкусовых предпочтений;
- Небольшое повышение температуры;
- Быстрая насыщаемость, вызываемая дискомфорт в желудке;
- Изменение цвета кала вплоть до черного, примеси крови;
- Изменение частоты и консистенции кала (диарея, запоры);
- Дискомфорт в грудной клетке, не вызванный приемом пищи;
- Обильное слюноотделение;
- Затрудненное глотание;
- Отрыжка, изжога, вздутие, метеоризм;
- Продолжительные ноющие, тянущие боли в левом боку после еды.
Большинство из этих симптомов характерны для многих заболеваний пищеварительной системы, например, гастрита. Неудивительно, что предшественником рака во многих случаях он и является: нарушения в слизистой оболочке желудка приводят к атрофии клеток и разрастанию стенок слизистой, образованию опухолей.
ВАЖНО! Рак желудка занимается 4-ое место по частоте встречаемости среди всех онкологических заболеваний.
Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Причины возникновения заболевания
Точной причины возникновения карциномы еще не выявлено. К факторам риска появления рака желудка относится:
- вредные привычки;
- неправильное питание;
- генетическая предрасположенность;
- размножение Хеликобактер Пилори;
- хронические воспаления слизистой;
- появление опухоли в любом отделе ЖКТ;
- употребление канцерогенов;
- предраковое состояние – кишечная метаплазия, анемия, поллипоматозное разрастание.
В группе риска находятся пациенты, которые злоупотребляют жареной, жирной, острой и копченой пищей. Также к причинам карциномы относится распития спиртных напитков и табакокурение.
Нейроэндокринные опухоли
Образуются в желудочно-кишечном тракте, в тканях которые вырабатывают гормоны. Этот вид относится к злокачественным опухолям, но встречается крайне редко. На фотографии мы видим, как выглядит участок некроза, будто очаги размягчения.
Фото: Нейроэндокринная опухоль
Первые симптомы при раке:
- беспричинная усталость;
- длительная изжога;
- стремительная потеря в весе при обычном питании;
- продолжительная тошнота и рвота;
- бессонница;
- снижение аппетита;
- бледность кожи;
- кровотечение;
- анемия.
Физические симптомы определяются при осмотре, при этом стоит отметить, что язык при раке желудка иногда может оставаться совсем чистым, без явных признаков болезни.
Классификация и стадии развития карциномы
Карцинома (фото заболевания есть в данной статье) может развиваться длительно или скоротечно. Классификация заболевания (код по МКБ-10 – С16) определяется по TNM, где Т – характеристики размеров опухоли, N – поражение лимфосистемы, М – наличие метастазов. Заболевание делится на три вида:
Наиболее опасна и агрессивная недифференцированная карцинома. Встречается чаще всего, характеризуется атипичностью раковых клеток. Опухоль быстро растет и даже при первичной диагностике нередко обнаруживаются метастазы.
Недифференцированная карцинома может быть перстневидноклеточной, когда новообразование прорастает внутрь желудка и отличается стремительным развитием патологии. Другая особенность – такая разновидность патологии часто диагностируется в молодом возрасте и в большинстве – у женщин.
Карцинома имеет несколько стадий развития:
- На нулевой здоровые клетки только начинают мутировать. В этот период симптоматики не наблюдается, что сильно усложняет диагностику. Раковые клетки находятся только на слизистой желудка и не затрагивают другие области.
- На первой стадии патологические очаги могут быть только на слизистой либо проникать в мышечные ткани органа и лимфоузлы, расположенные рядом с желудком.
- Для второй характерно распространение раковых клеток по стенкам желудка, его мышечным тканям и проникновение в дальние лимфоузлы.
- На третьей стадии опухоль поражает почти всю площадь органа, затрагивает все слои. Поражается больше 15 лимфоузлов. Новообразование постоянно растет.
Последняя стадия, четвертая, – самая тяжелая. Она отличается активным метастазированием. Раковые клетки проникают во все органы, независимо от их удаленности от желудка. Человек не может самостоятельно есть, его мучают сильные боли и вскоре наступает летальный исход.
Понятие и статистика
Раковое поражение желудка у большинства подверженных этому заболеванию людей начинается из железистых клеток эпителиального слоя. Постепенно новообразование распространяется вглубь и вдоль стенок органа.
Злокачественная форма желудка имеет несколько форм, чаще всего у больных выявляется аденокарцинома.
Обследование пациентов с раком желудка позволили установить, что:
- Это заболевание больше характерно для мужчин.
- Средний возраст болеющих людей – 65 лет. Риск развития новообразования повышается по достижении 40 летнего возраста и снижается после 70 лет.
- Больше больных выявляется в странах Азии. Связано это с некоторыми особенностями жизни и рациона питания, а также с тем, что при низком уровне социальной культуры и доходов люди реже проходят профилактические осмотры.
- Рак, охватывающий стенки желудка, быстро метастазирует. Сквозь стенки органа опухоль может прорастать в кишечник и ткани поджелудочной железы, с током крови раковые клетки попадают в ткани легких и печень. По лимфатическим сосудам клетки с атипичным строением переходят в лимфоузлы.
- Рак желудка стоит на втором месте по смертности, первое место занимает злокачественное поражение легких.
Согласно статистическим данным в России выявляется 19 человек со злокачественным поражением желудка на 100 тысяч населения, но по некоторым данным в настоящее время эта цифра доходит до 30 человек.
Почти в 90% случаев при выявлении раковой опухоли в желудке обнаруживается и такая бактерия как Helicobacter Pylori, что позволяет предполагать ее определенное участие в перерождении нормальных клеток в атипичные.
На картинке изображена кишечная бактерия Хеликобактер Пилори, которая может привести к раку желудка
До появления первых признаков, указывающих на патологию может пройти от 11 месяцев и иногда до 6 лет.
Симптомы карциномы желудка
При появлении карциномы желудка симптомы идентичны с признаками многих патологий ЖКТ, что затрудняет своевременное выявление заболевание. Проявления онкологического поражения зависят от их размеров и стадии.
Меняются вкусовые пристрастия. Человека отворачивает от любой пищи, содержащей животные белки.
· рвота приобретает постоянный характер;
· желтеет кожа и глазные белки.
Нарушается работа всех органов. В брюшной полости скапливается жидкость, что провоцирует асцит.
Из-за неявной и размытой симптоматики на первых стадиях заболевания оно может развиваться десятилетиями. Активное проявление карциномы характерно уже для окончательно сформировавшейся патологии.
Симптомы у детей
Рак желудка встречается и у детей. Признаки болезни нарастают постепенно и начальных этапах их часто путают с проявлениями энтероколита, гастрита, дискинезии желчевыводящих путей.
Часто назначается обычное лечение, которое несколько сглаживает симптоматику болезни.
Симптомы, указывающие на рак желудка у ребенка, принято делить на три группы:
- Ранние признаки — ухудшение самочувствия, плохой аппетит, слабость.
- Типичные симптомы, они нарастают постепенно. Это боли, дискомфорт в желудке, ребенок предъявляет жалобы на отрыжку, вздутие живота, колики. Иногда бывает жидкий стул с примесью крови.
- Развернутая картина раковой опухоли появляется на последней стадии. У ребенка появляется практически постоянная боль в животе, аппетит практически полностью отсутствует, может быть продолжительный запор. Нередко возникает клиника острого живота, с которой ребенок поступает в больницу. У детей большую по размерам опухоль можно прощупать через брюшную стенку.
Современная диагностика
Заболеваниями ЖКТ занимается гастроэнтеролог. Можно сразу записаться к нему на прием либо получить направление от терапевта. Диагностика начинается с жалоб пациента, внешнего осмотра, пальпации. Затем забирается на анализ кровь:
- общий позволяет определить ускорение СОЭ, уровень гемоглобина, оценить работу почек;
- биохимический показывает функционирование поджелудочной и печени для исключения метастазирования в эти органы;
- иммунологический показывает антитела к микроорганизму Хеликобактер Пилори;
- онкомаркеры показывают уровень раковых клеток, реакцию неоплазии на лечение.
Затем следуют инструментальные методы диагностики:
- С помощью верхней эндоскопии исследуется слизистая желудка на наличие злокачественных образований. Во время процедуры пациент заглатывает эндоскоп, оборудованный мини-видеокамерой. Данный способ является наиболее оптимальным.
- Рентген с бариевый раствором. Он вводится перорально в качестве контрастного вещества и помогает улучшить качество снимков. В результате выявляется точная локализация карциномы и ее протяженность. Во время процедуры учитывается наполняемость органа в месте неоплазии, оценивается перистальтика в пораженной области, эластичность и рельеф в патологической зоне.
- С помощью КТ делаются послойные снимки и их оцифровка. Это помогает определить точное месторасположение карциномы, размеры неоплазии, ее распространенность, наличие (или отсутствие) метастазов.
- Во время УЗИ сканируется брюшная полость, ближайшие к желудку лимфоузлы и пространство за брюшиной. Процедура помогает обнаружить распространение метастазов.
Наиболее точные данные получаются при биопсии. Материал для анализа забирается во время верхней эндоскопии и затем отправляется на гистологию.
После химиотерапии
Данный вариант лечения рака желудка предполагает последующую реабилитационную терапию наиболее пострадавших отделов ЖКТ. Убивая злокачественные клетки, препараты, к сожалению, негативно отражаются на здоровье человека, вызывая ряд осложнений.
Ощущение может возникнуть сразу после проведения сеанса, а может, спустя некоторое время – иногда первые симптомы появляются только через несколько суток. Это зависит от того, насколько организм человека истощен основным заболеванием.
Стенки желудка очень уязвимы к раздражающему эффекту, возникающему от действия противораковых препаратов. Минимизировать дискомфорт можно обильным питьем, если это не помогает – доктор назначит таблетки, купирующие тошноту.
Расстройство стула присуще 80% больных, перенесших химиотерапию. Является следствием токсического воздействия препаратов цитастатической группы на внутренние стенки органа. Это мешает нормальному функционированию пищеварительных процессов и провоцирует диарею. Она может быть слабой, умеренной и частой.
Требует обязательного лечения, поскольку может привести к обезвоживанию, и как следствие, летальному исходу.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Современные способы лечения
Основным методом лечения является хирургическая операция – частичная или полная гастрэктомия, когда частично или полностью удаляется желудок, региональные лимфоузлы и селезенка. Однако при метастазировании этот метод не подходит, и используются другие методы.
При химиотерапии больным перорально либо внутривенно в опухоль вводятся сильные химические препараты, препятствующие делению и росту раковых клеток. Однако вместе со злокачественными уничтожаются и здоровые ткани.
С помощью радиотерапии (лучевой метод) на раковую опухоль воздействуют пучком радиации, направленным на пораженные клетки. В результате прекращается рост новообразования и его распространение. Это стабилизирует онкологический процесс. Для радиотерапии не нужно контакта с кожными покровами и подведение пучка радиации непосредственно к опухоли. Существенный плюс метода – обрабатываются только пораженные ткани, а здоровые не затрагиваются.
Медикаментозное лечение при раке является вспомогательным. Такая терапия направлена на облегчение или купирование симптоматики – тошноты, рвоты, болей и т.д. Прием обезболивающих начинается со слабых анальгетиков, потом назначаются все более сильные – вплоть до наркотических. Стабилизировать пищеварение помогают противорвотные средства. Витаминные препараты необходимы для общего укрепления организма.
Так как во время карциномы нарушается нормальное питание, то неприятие пищи компенсируется введением в организм глюкозы, белка, жировых эмульсий и воды. Элементы поступают с помощью инъекций, внутривенно. При карциноме необходимо соблюдать диету. Предпочтение отдается продуктам, в которых много витаминов, магния и белка.
Лечение рака желудка
СПРАВКА! Вероятность благоприятного исхода при обнаружении рака на нулевой или первой стадии близка к 80-90%.
Единственный метод лечения, при котором возможно полное избавление от опухоли, остается оперативное вмешательство.
Возможности профилактики, прогноз и выживаемость при карциноме желудка
В качестве профилактики заболевания необходимо избавиться от вредных привычек, проходить ежегодное обследование, вовремя лечить имеющиеся заболевания (особенно ЖКТ). Желательно как можно меньше употреблять жирные, острые, копченые и маринованные продукты, исключить те, в которых много консервантов и красителей. Не рекомендуется злоупотреблять жареной пищей.
Карцинома – не приговор, если заболевание вовремя обнаружено. Для предотвращения нужно соблюдать правила профилактики, при настораживающих симптомах сразу обращаться к врачу. Без своевременного лечения качество жизни стремительно снижается.
Сколько живут после рака желудка
Продолжительность жизни, как уже неоднократно говорилось выше, зависит от своевременной диагностики и правильного лечения, а также от возраста и состояния здоровья в целом. Не всегда рак является приговором, и иногда даже с тяжелой формой люди могут жить годами.
Если говорить об общих показателях, выживаемость при раке в течение 5 лет составляет 15%. Еще меньший показатель — 11% — это те люди, кто прожил более десяти лет.
Если онкология диагностирована на начальной стадии, вероятность успешного лечения и выздоровления без рецидивов достигает 95%.
Около 50-60% случаев диагностики рака 2-ой стадии приводят к тому, что пациенты проживают более 5 лет. Вероятность полного излечения не более 6%.
При третьей стадии вероятность пятилетней выживаемости варьируется от 15 до 38%.
На четвертой стадии, которая, к сожалению, обнаруживается чаще других, шансы на то, что человек проживет 5 и более лет, всего 5%. Остальные не живут больше двух лет.
Что же касается оперативного вмешательства, после него лишь 12% живут дольше 5 лет. Но и показания к хирургическому лечению имеются примерно у 40% больных. Если операция сделана при поверхностной опухоли, шансы достигают 70%.
Читайте также:

