Аппендицит и рак толстой кишки
Рак аппендикса является редким типом рака, и зачастую на ранних стадиях протекает бессимптомно.
Аппендикс (червеобразный отросток) представляет собой трубчатый мешочек длиной около 10 см, который соединяется с первым отделом толстого кишечника. Ученые до конца не понимают точное назначение этого органа. Люди могут жить нормальной и здоровой жизнью без него. Рак аппендикса встречается крайне редко. По статистическим данным , этот тип рака поражает от 2 до 9 человек на 1 миллион.
Рак аппендикса — типы
Аппендицит может быть первым признаком рака аппендикса. Рак аппендикса включает несколько типов опухолевых клеток, которые могут поражать различные части червеобразного отростка. Некоторые опухоли аппендикса являются доброкачественными. Другие опухоли являются злокачественными и, следовательно, могут распространяться на другие органы.
Опухоль аппендикса может быть одним из следующих типов:
- Нейроэндокринная опухоль . Также известная как карциноидная опухоль, этот тип обычно начинается на кончике червеобразного отростка и составляет более половины злокачественных опухолей аппендикса.
- Муцинозная цистаденома . Это доброкачественная опухоль, начинающаяся в слизистых оболочках, которые представляют собой заполненные слизью участки отека или мешочков в стенке аппендикса. Муцинозная цистаденома является доброкачественной и не распространяется на другие органы.
- Муцинозная цистаденокарцинома (МЦАК) . Этот тип опухоли также начинается в слизистых оболочках, но он злокачественный. На его долю приходится около 20% всех случаев рака аппендикса.
- Аденокарцинома толстой кишки . Около 10% всех опухолей червеобразного отростка представляют собой аденокарциномы, и обычно они начинаются у основания червеобразного отростка. Они могут распространяться на другие органы и области организма.
- Опухоль из бокаловидных клеток . Этот тип опухоли, также известный как аденонейроэндокринная карцинома, имеет сходные характеристики как с нейроэндокринной опухолью, так и с аденокарциномой. Карцинома бокаловидной клетки может распространяться на другие органы и имеет тенденцию быть более агрессивной, чем нейроэндокринная опухоль.
- Карцинома клеточной кольцевой клетки толстой кишки . Редкая и трудно поддающаяся лечению злокачественная опухоль, клеточная аденокарцинома растет быстро и ее труднее удалить, чем другие аденокарциномы.
- Параганглиома . Этот тип опухоли обычно доброкачественный. Однако в медицинской литературе сообщается об одном редком случае злокачественной параганглиомы аппендикса.
Рак аппендикса — симптомы
Рак аппендикса зачастую не вызывает никаких симптомов на ранних стадиях. Врачи диагностируют людей с этим состоянием на поздних стадиях, когда рак распространился на другие органы.
Признаки и симптомы рака аппендикса часто зависят от воздействия опухоли:
Некоторые типы опухолей червеобразного отростка могут вызывать псевдомиксому брюшину, которая возникает, когда разрыв червеобразного отростка и опухолевые клетки проникают в брюшную полость. Опухолевые клетки выделяют белковый гель, называемый муцин, который может накапливаться в брюшной полости и продолжать распространяться. Без лечения его накопление может привести к проблемам с пищеварительной системой и кишечными заворотом. Муцинозные цистаденомы и муцинозные цистаденокарциномы червеобразного отростка могут вызывать псевдомиксому брюшины. Симптомы включают в себя:
- боль в животе, которая может приходить и уходить;
- опухший или увеличенный живот;
- потерю аппетита;
- чувство сытости после употребления небольшого количества пищи;
- тошноту или рвоту;
- паховую грыжу.
Аппендицит — воспаление червеобразного отростка, может быть первым признаком рака. Это происходит главным образом потому, что некоторые опухоли могут блокировать аппендикс, приводя к тому, что бактерии, которые обычно находятся в кишечнике, попадают в ловушку и размножаются внутри аппендикса. Наиболее распространенным методом лечения аппендицита является экстренная операция по удалению аппендикса. Как только хирург удаляет аппендикс, биопсия ткани может показать, что у человека рак аппендикса.
Симптомы аппендицита обычно включают сильную боль в животе, которая:
- локализуется между пупком и нижней правой части живота;
- усиливается от движения или глубоких вдохов;
- приходит внезапно и быстро ухудшается.
Аппендицит также может вызывать:
- раздражение брюшины;
- тошноту или рвоту;
- запор или диаре ю;
Не все виды рака аппендикса вызывают аппендицит. Например, большинство нейроэндокринных опухолей образуются на кончике аппендикса, поэтому они вряд ли станут причиной закупорки, которая может привести к аппендициту.
Также важно отметить, что многие люди, у которых аппендицит, не имеют рак аппендикса. Другие факторы, такие как травма живота и воспалительные заболевания кишечника, могут вызвать аппендицит. Многие случаи аппендицита не имеют известных причин.
В некоторых случаях люди с раком аппендикса могут обнаружить твердую опухоль в области живота или таза. У них также могут быть боли в животе. У женщин рак аппендикса может быть принят за рак яичников.
Если рак червеобразного отростка злокачественный, раковые клетки могут распространяться на поверхности других органов брюшной полости и слизистой оболочки брюшной полости. Этот процесс также называют перитонеальный карциноматоз (одна из форм метастазирования). Если его не предотвратить, то у человека нарушается функция кишечника или возникает закупорка кишечника.
Злокачественный рак червеобразного отростка чаще всего распространяется на поверхности:
- печени;
- селезенки;
- яичника;
- матки.
- слизистой оболочки брюшной полости и брюшины.
Как правило, рак аппендикса не распространяется на органы вне брюшной полости, за исключением аденокарциномы.
Причина рака аппендикса
Ученые пока точно не знают, что вызывает рак червеобразного отростка. Они не обнаружили никаких связей между раком аппендикса и генетическими или экологическими причинами. Рак червеобразного отростка одинаково поражает мужчин и женщин и редко встречается у детей. Средний возраст диагностики рака аппендикса составляет от 40 до 59 лет.
Диагностика рака аппендикса
Врачи диагностируют многие виды рака аппендикса после того, как человек перенес операцию по аппендициту или когда опухоль распространяется на другие органы. Врачам сложно диагностировать рак аппендикса с помощью таких визуальных тестов, как УЗИ, МРТ или КТ. Анализы крови также не являются надежным показателем рака аппендикса. Зачастую врач может диагностировать у человека рак аппендикса после биопсии опухоли.
Лечение рака аппендикса
Лечение рака аппендикса может включать хирургическое вмешательство и химиотерапию. Врачи определят лечение рака аппендикса на основе нескольких факторов:
- типа опухоли;
- куда рак распространился;
- любые другие проблемы со здоровьем.
Если рак не распространился за пределы червеобразного отростка, человеку может потребоваться только операция. Если он распространился на другие органы, хирург может удалить пораженные органы, чтобы полностью устранить рак. Это может включать часть кишечника, яичников и брюшины. Большинство людей получают пользу от хирургического лечения, при которой удаляется аппендикс и правый отдел толстой кишки, особенно если опухоль больше 2 сантиметров. Эта процедура известна как правосторонняя гемиколэктомия .
Некоторые люди могут также пройти химиотерапию после операции, чтобы убить раковые клетки. Процедура, известная как гипертермическая интраоперационная внутрибрюшная химиотерапия , может быть эффективной против рака аппендикса, который распространился в брюшную полость. Хирург заполняет брюшную полость подогретым химиотерапевтическим раствором и оставляет на 1,5 часа. Эта техника может устранить раковые клетки, которые врачи могут не увидеть. Внутрибрюшная химиотерапия является новым методом лечения и может иметь длительное время восстановления, от 8 недель до нескольких месяцев.
Показатели выживания при раке аппендикса
Коэффициент выживаемости при раке аппендикса зависит от типа опухоли, распространилась ли она и где находится. Врачи считает, что человек будет жить в течение 5 лет после постановки диагноза рака.
По данным Американского общества клинической онкологии ( American Society for Clinical Oncology ), 5-летняя выживаемость нейроэндокринных опухолей аппендикса составляет:
- Почти 100%, если опухоль менее 3 см и без метастазов.
- Около 78%, если опухоль меньше 3 см и распространилась на близлежащие лимфатические узлы.
- Около 78%, если опухоль больше 3 см, независимо от того, распространилась ли она на другие части тела.
- Около 32%, если рак распространился на другие части тела.
- При опухолях из бокаловидных клеток 76% людей будут жить в течение 5 лет после постановки диагноза.

Приглашаем подписаться на наш канал в Яндекс Дзен
Рак аппендикса — редкая локализация злокачественной опухоли, регистрируется в 0,3-0,5% случаев онкологии кишечного тракта и его сегментов. Коварство болезни заключается в продолжительном бессимптомном течении.
В отличие от рака кишечника любой другой локализации, рак аппендикса проявляется при формировании регионарных и отдаленных метастазов. Сегодня принципы ранней диагностики рака аппендикса не разработаны, поэтому заболевание чаще выявляют случайно.
- Описание патологии
- Классификация и виды рака аппендикса
- Причины и факторы риска
- Основные симптомы
- Диагностические мероприятия
- Особенности течения заболевания в зависимости от стадии
- Методы лечения
- Осложнения
- Прогноз жизни и профилактика
- Меры профилактики
- Что говорят врачи
- Заключение
Описание патологии

Рак аппендикса — злокачественная опухоль, произрастающая из атипичных клеток органа. Учитывая, что червеобразный отросток — это дистальный отдел толстой кишки, гистологическая картина опухоли практически одинакова. В большинстве случаев рак аппендикса выявляют в ходе срочного хирургического вмешательства по поводу аппендицита — воспаления червеобразного отростка.
Онкологический процесс долго и бессимптомно прогрессирует. Рак аппендикса успешно лечится, терапия заключается в удалении опухоли вместе с рудиментарным отростком. При отдаленных метастазах прогноз ухудшается.
Коды заболевания по МКБ-10:
- C46.0 (аденокарцинома аппендикса);
- C46.1 (муцинозная аденокарцинома аппендикса);
- C46.2 (нейроэндокринные новообразования аппендикса);
- C46.Y (другие уточненные злокачественные новообразования аппендикса);
- C46.Z (неуточненные злокачественные новообразования аппендикса).
Классификация и виды рака аппендикса
Важное клиническое значение имеет классификация по гистологическому типу.
Существует несколько видов злокачественных опухолей:
- истинный рак — редкая форма морфопатологии;
- карциноид — встречается в большинстве случаев среди всех заболеваний органов ЖКТ, размер редко превышает 2 см;
- ретикулобластома.
Вне зависимости от гистологической структуры опухоль выглядит как полип, постепенно разрастается и формируется в полноценную опухоль. По мере роста новообразования происходит закупорка просвета аппендикса, повышается риск воспаления.
По направлению роста различают эндофитную опухоль (растет внутрь просвета), экзофитную (в глубину оболочек аппендикса), смешанную. Классификация помогает определиться с тактикой лечения.
Причины и факторы риска

Возникновение рака аппендикса обусловлено целым рядом факторов:
- плохое питание;
- инфекции органов брюшной полости и мочеполовой системы;
- нарушение функций энтерохромаффинных клеток;
- различные геномные мутации.
Большое значение имеют наследственность, возраст, онкология кишечника любой другой локализации. Спровоцировать рак аппендикса способны травмы, оперативное вмешательство, частые эндоскопические исследования.
Основные симптомы

Клинические проявления выражены слабо, многие даже не обращают внимания на первые симптомы рака аппендикса.
Внимательные пациенты все же чувствуют изменения:
- частые периодические боли внизу живота, в кишечнике;
- нарушение стула;
- плохая проходимость кишечника;
- вздутие живота, газообразование, метеоризм;
- увеличение объемов грыжи (при наличии).
Развитие онкопроцесса приводит к опухолевой интоксикации, метастазам. Особенность прогрессирующего рака аппендикса — стимуляция выработки серотонина с характерными симптомами: диарея, приступы астмы, покраснение лица.
Диагностические мероприятия
Диагностика включает те же исследования, что и при кишечном раке любой локализации:
- анализы крови, мочи, каловых масс;
- эндоскопические исследования (колоноскопия, ректороманоскопия);
- УЗИ органов брюшной полости;
- магнитно-резонансная томография и компьютерная позитронная томография.
После удаления опухоли проводится биопсия — гистология образцов новообразования. Рак обязательно дифференцируют от полипов, хронического и острого аппендицита, других неуточненных преобразований оболочек рудиментарного органа, псевдомиксомы брюшины.
При появлении первых настойчивых симптомов рекомендуется обратиться к врачу-хирургу, проктологу, гастроэнтерологу.
Особенности течения заболевания в зависимости от стадии
Важным прогностическим критерием считается стадийность патологического процесса.
Рак аппендикса развивается согласно следующим последовательным этапам:
- 0 стадия — начало атипизации клеток, опухоль расположена на поверхности оболочек.
- 1 стадия — поражение охватывает весь слизистый и немного подслизистого слоя.
- 2 стадия — опухоль охватывает подслизистые слои.
- 3 стадия — новообразование прорастает в регионарные лимфоузлы, поражает сальник, яичники, кишечник, часть брыжейки.
- 4 стадия — опухоль метастазирует в отдаленные органы и ткани.
В большинстве случаев больные попросту не замечают первых симптомов рака аппендикса, обращаются к врачу только при постоянных клинических проявлениях, сопутствующих метастатическому процессу.
Методы лечения

Основной адекватный метод лечения рака червеобразного отростка — хирургическое вмешательство. Операция позволяет удалить не только опухоль, но и регионарные лимфоузлы при начале метастатического процесса.
Существует два основных метода вмешательства:
- Аппендэктомия. Классическое удаление проводится при отсутствии отдаленных метастазов, заключается в иссечении отростка слепой кишки. Некоторые специалисты считают аппендэктомию неэффективной из-за возможного неполного удаления злокачественной опухоли.
- Правосторонняя гемиколэктомия. Радикальное вмешательство, которое заключается в иссечении не только аппендикса, но и всей правой половины толстой кишки вместе со слепой, ободочной, поперечной и восходящей кишкой. Одновременно происходит частичное удаление подвздошной кишки. Это повышает шансы на безрецидивное восстановление.
Операция осуществляется эндоскопическим или лапароскопическим методом. При полном удалении правой части кишечного тракта проводится лапаротомия. После операции назначается химио- или лучевая терапия для стабилизации результатов, усиления противоракового лечения.
Радикальное вмешательство предпочитают ведущие мировые клиники. На раннем этапе удаления злокачественной опухоли возможно полное выздоровление.
Обратите внимание! Реабилитация включает тщательное соблюдение диеты, исключение алкоголя, курения, организацию здорового образа жизни. Обязательно посещение врача не менее двух раз в год, антисептика раневой поверхности в ранний реабилитационный период.
Осложнения
Осложнения при раке аппендикса выражаются в прогрессии опухоли, метастазах, присоединении инфекционного процесса. Растущая опухоль провоцирует аппендицит, абсцесс или перитонит, асцит (скопление жидкости в брюшной полости). Клинически осложненный рак хуже поддается лечению, шансы на благоприятный исход снижаются.
Прогноз жизни и профилактика
Прогноз при раке аппендикса и срок жизни зависят от своевременности обращения к врачу, объема медицинского вмешательства.
Пятилетняя выживаемость при раке аппендикса определяется статистикой Американского общества клинической онкологии:
- 95-100% — при опухоли менее 2,5-3 см без метастазов;
- до 80% — при опухоли менее 2,5 см с метастазами в ближайших лимфоузлах;
- около 65% — при новообразовании более 3 см;
- менее 45-30% — при отдаленных метастазах.
Важно! Терминальная стадия рака приводит к истощению, поражению большей части внутренних органов. Нарушается работа печени, почек, головного мозга, легких. Больные испытывают сильнейшие боли, организм истощается, наступает смерть.
Меры профилактики

Профилактические мероприятия заключаются в соблюдении здорового образа жизни, исключении алкоголя и табакокурения, своевременном лечении инфекционных заболеваний кишечника и других органов ЖКТ. Рекомендуется курсовой прием витаминно-минеральных комплексов, иммуностимуляторов, абсорбентов.
Врачи советуют проходить регулярные обследования, особенно при наследственной отягощенности (случаи колоректального рака у родственников). Обязательно обращают внимание на первые симптомы, которые со временем становятся навязчивыми.
Что говорят врачи
Рак аппендикса сегодня успешно лечится в клиниках России и за рубежом.
Традиционная тактика лечения — хирургическое вмешательство с дополнением в виде химио- или лучевой терапии.
Прогноз на жизнь определяется стадией онкологического процесса, размером опухоли и наличием метастаз: чем раньше выявлено заболевание, тем выше шансы на успех терапии.
Заключение
Рак аппендикса — редкое онкологическое заболевание кишечной локализации. Прогрессирующее развитие опухоли напоминает течение хронического аппендицита, поэтому так важно провести масштабную дифференциальную диагностику во избежание жизнеугрожающих последствий.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.

- В каких отделах толстой кишки может развиваться рак?
- Кто чаще страдает раком кишечника?
- Возможно ли что-то сделать для предупреждения развития рака толстой кишки?
- Какие симптомы должны насторожить в отношении злокачественной опухоли толстого кишечника?
- История пациентки с заболеванием толстой кишки
- Существуют ли методы, на 100% гарантирующие точность диагностики рака толстой кишки?
- Диагностика рака кишечника по анализу онкомаркеров
- Особенности болезни при раке прямой кишки
- Разновидности рака толстой кишки
- Цены в Европейской онкологической клинике на лечение рака толстой кишки
Толстая кишка (термин толстый кишечник некорректен с точки зрения хирургии и топографической анатомии, однако широко используется в литературе) – это протяженный отрезок желудочно-кишечного тракта, включающий в себя:
- слепую кишку с аппендиксом,
- восходящую ободочную кишку,
- поперечную ободочную кишку,
- нисходящую ободочную кишку
- и сигмовидную кишку до прямой кишки.
Общая длина толстой кишки взрослого человека составляет от 1,5 до 2 метров. Злокачественные онкологические заболевания толстой кишки занимают третье место по распространенности среди раковых заболеваний.
Опухоли обычно называемые раком кишечника или колоректальным раком, включают несколько различных по строению, преимущественному расположению и течению злокачественных новообразований. Как правило, они представляют собой аденокарциномы - новообразования из клеток слизистой оболочки, продуцирующих слизь. Хирургическое лечение опухолей толстой кишки проводится врачами - колопроктологами, онкологами, хирургами.
В каких отделах толстой кишки может развиваться рак?
Начальной частью толстой кишки является слепая кишка. Слепая кишка имеет вид купола, направленного вниз, от которого отходит червеобразный отросток — аппендикс. Немного выше в слепую кишку впадает конечный отдел тонкого кишечника — подвздошная кишка.
Слепая кишка находится в брюшной полости внизу справа — в подвздошной области. В месте впадения тонкой кишки слепая кишка заканчивается, и начинается восходящая ободочная кишка. Она имеет длину примерно 12 см, поднимается вверх до печени и делает изгиб, переходя в поперечную ободочную кишку.
Поперечная ободочная кишка расположена горизонтально, имеет длину 25–30 см. Она проходит справа налево, после чего делает изгиб и переходит в нисходящую ободочную кишку.
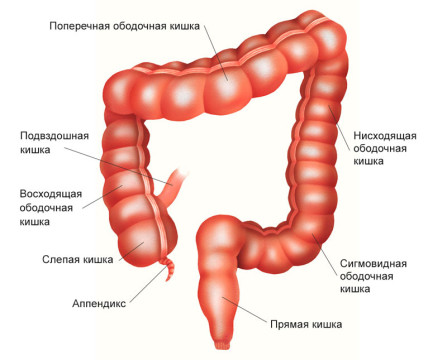
Нисходящая ободочная кишка имеет длину 10-30 см, проходит сверху вниз в левой части брюшной полости и переходит в сигмовидную ободочную кишку. Последняя, изгибаясь, переходит в прямую кишку — конечный отдел толстого кишечника.
Ширина просвета толстой кишки в разных отделах различается. В слепой кишке она в среднем составляет 7 см, а в сигмовидной — 4 см. Поэтому симптомы опухоли в конечных отделах толстого кишечника обычно нарастают быстрее.
Кто чаще страдает раком кишечника?
Чаще колоректальный рак (рак кишечника) встречается у людей старше 50-60 лет с примерно одинаковой частотой у мужчин и женщин. Наиболее часто поражается ободочная кишка. Повышают риск развития опухолей толстой кишки высококалорийная диета с большой долей животных жиров и небольшим содержанием грубой клетчатки и пищевых волокон, курение, хронические запоры, постоянный многомесячный прием нестероидных противовоспалительных средств, длительно существующие хронические воспалительные заболевания толстого кишечника – неспецифический язвенный колит, болезнь Крона, аденоматозный полип. Пациенты с имевшейся ранее злокачественной опухолью также имеют риск развития второй опухоли толстой кишки.
Метаболический синдром (комбинация артериальной гипертензии, висцерального ожирения, нарушений липидного и углеводного обмена) у мужчин способствует развитию рака толстого кишечника из-за нарушения гормонального баланса и процесса эпителизации толстой кишки. Около 10% случаев толсто-кишечных опухолей составляют наследственные формы, среди которых синдром наследственного неполипозного рака, обусловленный мутациями генов, отвечающих за репарацию ДНК, семейный аденоматозный полипоз, связанный с потерей гена FAP, и ряд других заболеваний.
Возможно ли что-то сделать для предупреждения развития рака толстой кишки?
Чтобы предупредить развитие злокачественной опухоли толстой кишки, особенно лицам старшей возрастной группы, рекомендуется вести здоровый образ жизни и придерживаться универсальных профилактических мероприятий – проходить ежегодное обследование (ректальное обследование, анализ кала на скрытую кровь, колоноскопия). На нашем сайте мы разместили подробный материал о скрининге рака толстой кишки.
Выявление предраковых изменений и злокачественных опухолей толстой кишки на ранних стадиях позволяет своевременно начать лечение. Ранняя диагностика и активное лечение, широко внедренные в широкую клиническую практику, позволили добиться высоких показателей пятилетней выживаемости – при первичном выявлении колоректального злокачественного новообразования на 1 стадии этот показатель составляет 90-93%, на 2 стадии – около 70-75%, на 3-й стадии – 40-48%. И несмотря на совершенствование методов лечения, выживаемость при первичном выявлении рака на 4-й стадии не превышает 5-9%.


Какие симптомы должны насторожить в отношении злокачественной опухоли толстого кишечника?
- Как правило, на ранних стадиях заболевания симптомы скудные: хроническая усталость, вялость, потеря интереса к жизни, общий дискомфорт в животе, необъяснимая потеря веса, гипохромная нормоцитарная анемия.
- На более поздних стадиях могут появиться упорные запоры, отвращение к пище, недержание газов или фекалий, кровь в стуле (могут быть как прожилки, так и существенное количество алой крови), болезненные позывы на неэффективные испражнения (тенезмы).
- При далеко зашедших опухолях может развиться хроническая или острая непроходимость кишечника. Симптомами этого опасного для жизни осложнения являются рези в животе, тошнота, рвота, иногда даже каловая, невозможность испражнения в сочетании с болезненными позывами на дефекацию.
- При распространении процесса по брюшине – канцероматозе брюшины — развивается асцит. При этом в брюшной полости накапливается жидкость, которая сдавливает внутренние органы и усугубляет тяжелое состояние больного.
В возрасте старше 50 лет сочетание даже невыраженного дискомфорта в области живота с гипохромной анемией (снижение гемоглобина и эритроцитов в общем анализе крови) в сочетании с повышением СОЭ и уровня лейкоцитов, а также положительным анализом кала на на скрытую кровь и повышением свертываемости крови должны в обязательном порядке повлечь за собой эндоскопическое исследование кишечника.
История пациентки с заболеванием толстой кишки

Существуют ли методы, на 100% гарантирующие точность диагностики рака толстой кишки?
Современный уровень эндоскопической техники при своевременном проведении позволяет диагностировать и типировать опухоли кишечника на самых ранних стадиях, при необходимости данные ректороманоскопии или колоноскопии с биопсией подозрительных участков могут быть дополнены проведением ректального УЗИ, ирригоскопии, УЗИ брюшной полости и малого таза. Эти исследования позволяют уточнить локализацию опухоли, степень её прорастания в близлежащие органы и ткани, наличие воспаления в окружающих тканях. Для получения всей полноты картины проводят МРТ и компьютерную томографию. Современные технологии позволяют при психологической невозможности выполнения колоноскопии провести так называемую виртуальную колоноскопию. Для диагностики наличия и локализации отдаленных метастазов используется ПЭТ-КТ (позитронно-эмиссионная томография).
Диагностика рака кишечника по анализу онкомаркеров
Онкомаркеры СА 19,9 и раково-эмбриональный антиген (РЭА) используются для скрининговой диагностики рака толстой кишки. Определение РЭА бывает полезным для предоперационного стадирования и наблюдения за больными с колоректальным раком после хирургического лечения. Как правило, на фоне прогрессирования болезни концентрация РЭА в сыворотке неуклонно растет.
Однако, повышение уровня онкомаркеров в скрининговом анализе крови не всегда означает наличие опухоли кишечника. Описаны многочисленные случаи впервые выявленного колоректального рака на поздних стадиях без существенного повышения этих показателей. Ведущими методами диагностики колоректального рака являются эндоскопические методы, а онкомаркеры используются в комплексе с другими лабораторными и клиническими показателями для оценки стадии процесса, эффективности лечения и стабильности ремиссии.
Согласно исследованиям, представленным 1 июля 2015 года на конгрессе Европейского общества медицинской онкологии (European Society for Medical Oncology World Congress on Gastrointestinal Cancer), при раке ободочной кишки средняя выживаемость среди пациентов с лишним весом на 2,5 месяца выше, чем у людей с субтильным телосложением и больных ожирением.
Особенности болезни при раке прямой кишки
Разновидности рака толстой кишки
Цены в Европейской онкологической клинике на лечение рака толстой кишки
- Консультация онколога — 4500 руб.
- Консультация химиотерапевта — 6900 руб.
- Восстановление непрерывности толстой кишки после ранее наложенной колостомы — 119700 руб.
- Фотодинамическая терапия при опухолевом стенозе толстой кишки (без стоиомости фотосенсибилизатора) — 178300 руб.
- Эндоскопическая резекция слизистой толстой кишки — 69000 руб.
В отдельном материале сайта мы подробно рассматриваем вопросы лечения рака толстой кишки.
Читайте также:

