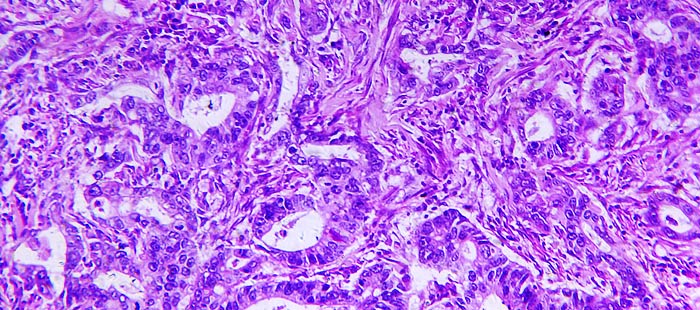
Аденокарцинома печени при раке желудка
Аденокарцинома желудка — это одна из наиболее часто встречающихся разновидностей рака данной локализации. На ее долю приходится до 95% всех злокачественных новообразований желудка. Заболевание коварно тем, что на начальных стадиях никак себя не проявляет, затем возникают боли, тошнота, потеря аппетита, на фоне этих симптомов нарастает слабость и потеря веса. Единственный на сегодняшний день радикальный метод лечения аденокарциномы это хирургическая операция. Лучевая терапия и химиотерапия назначаются в качестве дополнительного лечения или при невозможности хирургического вмешательства.
- Причины развития
- Виды аденокарциномы желудка
- Симптомы
- Диагностика аденокарциномы желудка
- Стадии аденокарциномы
- Диагностика
- Метастазирование аденокарциномы желудка
- Лечение аденокарциномы желудка
- Прогноз аденокарциномы желудка
- Профилактика
Причины развития
Причина злокачественной трансформации клеток слизистой оболочки до конца не выявлены, но ученые определили несколько факторов, которые достоверно повышают такую вероятность:
- Хронический атрофический гастрит. На его фоне развивается до 60% всех случаев рака желудка. При локализации атрофического процесса в теле желудка, риск увеличивается в 3-5 раз, в антральной его части — в 18 раз, а если поражен весь желудок — в 90 раз.
- Нарушение питания — употребление большого количества острых и соленых продуктов, маринадов, копченостей, вяленого мяса, а также жиров, особенно подвергшихся термической обработке. Имеет значение характер приема пищи. Переедание, недостаточно тщательное пережевывание пищи может привести к хронической травматизации стенки желудка и на этом фоне — к злокачественному перерождению клеток.
- Инфицирование бактерией Хеликобактер пилори увеличивает риски в 3-4 раза.
- Курение и злоупотребление алкоголем.
- Наличие в анамнезе операций на желудке. Риск развития рака увеличивается в 4 раза.
- Пернициозная анемия — злокачественная анемия, связанная с невозможностью усвоения витамина В12. На этом фоне происходит снижение иммунитета, что в 10% случаев приводит к развитию рака.
- Иммунодефицитные состояния, в том числе СПИД.
- Наследственная предрасположенность по данным разных авторов увеличивает риск на 5-20%. В научной литературе описаны случаи наследования аденокарциномы желудка.
- Работа с вредными производственными факторами (никель, асбест).
- Язва желудка. При ее расположении в теле желудка, риски малигнизации увеличиваются в 2 раза, а при поражении антрального отдела данной закономерности не отмечается.
Виды аденокарциномы желудка
Согласно современной классификации выделяют следующие виды аденокарцином, поражающих желудок:
- Папиллярная — визуально напоминает полип.
- Тубулярная. Произрастает из клеток кубического или цилиндрического эпителия.
- Муцинозная. Произрастает из слизисто-продуцирующих клеток.
По степени дифференцировки выделяют следующие формы:
Симптомы
- Потеря аппетита.
- Явления диспепсии — вздутие живота, тошнота, отрыжка, чувство тяжести. Если опухоль имеет большие размеры, она может перекрывать просвет желудка, что вызывает рвоту при приеме пищи, но это происходит уже на последних стадиях.
- Слабость и апатия.
- Боль. Как правило, она возникает не сразу, а преимущественно на распространенных стадиях. В это время она носит постоянный характер и не зависит от приема пищи. Возникает без видимых причин и часто усиливается после еды. На последних стадиях она настолько сильная, что не купируется привычными анальгетиками.
Как мы видим, эти симптомы неспецифичны, и человек может долгое время пытаться купировать их самостоятельно.
Диагностика аденокарциномы желудка
Своевременная диагностика рака желудка имеет важнейшее значение, поскольку прогноз на ранних стадиях заболевания куда более благоприятен, чем при распространенном опухолевом процессе. Но аденокарцинома на начальных стадиях характеризуется либо бессимптомным течением, либо ее симптомы воспринимаются как признаки другого заболевания, например, гастрита, язвы, желчнокаменной болезни, панкреатита. В результате пациенты не обращаются к врачу, купируя симптомы самостоятельно с помощью препаратов, купленных в аптеке.
Стадии аденокарциномы
- 0 стадия или рак in situ. Злокачественные клетки не распространяются на пределы эпителиального слоя.
- 1 стадия. Опухоль прорастает эпителий и распространяется на другие слои стенки желудка, но не выходит за ее пределы.
- 2 стадия. Опухоль увеличивается в размерах и дает метастазы в регионарные лимфатические узлы.
- 3 стадия. Аденокарцинома прорастает в соседние органы (поджелудочная железа, печень) и/или дает метастазы в несколько групп лимфатических узлов.
- На четвертой стадии, аденокарцинома дает метастазы в отдаленно расположенные органы и лимфатические узлы.
Диагностика
Диагностика аденокарциномы желудка носит комплексный характер и включает ряд обследований, которые не только помогают определить тип опухоли, но и стадию заболевания:
- ФГДС — обследование, которое осуществляется с использованием специального прибора — гибкого эндоскопа. С его помощью производится визуальный осмотр слизистой оболочки желудка, причем прибор транслирует увеличенное изображение исследуемого участка на монитор, что позволяет обнаружить незначительные изменения слизистой. Во-вторых, эндоскоп оснащен специальной манипуляционной системой, с помощью которой можно взять кусочек ткани на гистологический анализ и точно определить вид опухоли и степень дифференцировки ее клеток.
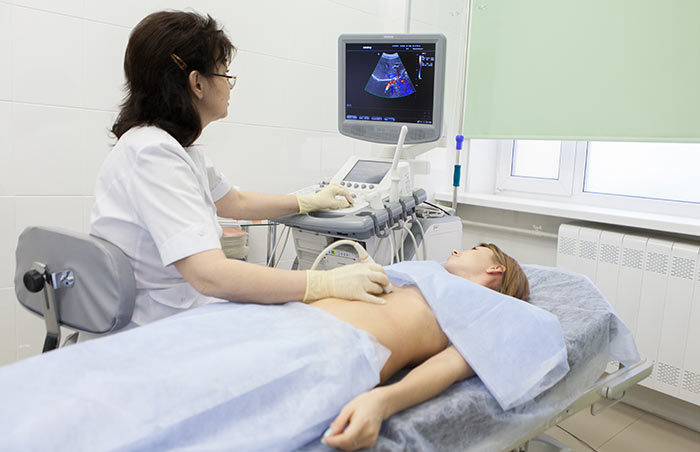
- УЗИ. Этот метод исследования позволяет уточнить размер опухоли, ее соотношение с соседними органами, наличие метастазов в регионарные лимфатические узлы.
- КТ и МРТ также помогают верифицировать размеры злокачественного новообразования и его врастание в окружающие ткани, но главной целью является поиск метастазов в лимфоузлы и отдаленные органы (например, легкие).
- ПЭТ-КТ (позитронно-эмиссионная компьютерная томография) позволяет обнаружить отдаленные метастазы размером до 1 мм.
- Определение онкомаркеров РЭА, СА72-4, СА19-9. При раке желудка эти маркеры не имеют диагностического значения как такового, но при исходном повышении нормы, их можно использовать в качестве контроля лечения и возникновения рецидива. После операции уровень онкомаркеров должен снизиться, он может достичь нормы. При возникновении рецидива или прогрессирования заболевания, он будет опять нарастать.

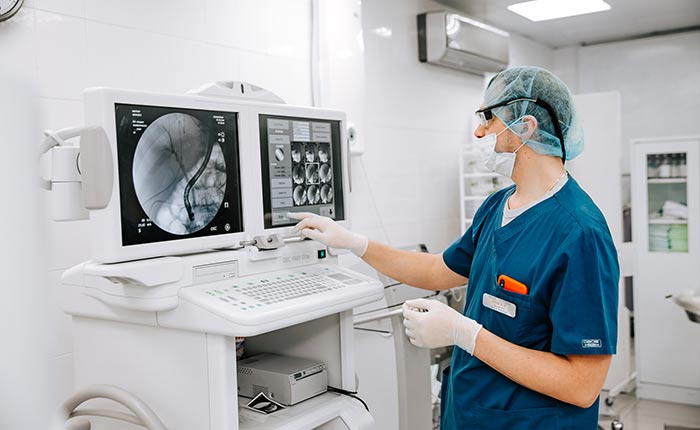
Доктор М.С. Бурдюков проводит диагностическое обследование желудка - ФГДС
Метастазирование аденокарциномы желудка
Для аденокарциномы характерно лимфогенное, гематогенное и имплантационное метастазирование.
Имплантационное метастазирование предполагает распространение клеток посредством контакта опухоли с воспринимающей поверхностью. В случае рака желудка такой поверхностью может быть брюшина, плевра, перикард, диафрагма. На четвертой стадии часто обнаруживается канцероматоз (массивное метастазирование в различные ткани).
Лимфогенное метастазирование подразумевает распространение опухоли по лимфатическим сосудам. Сначала поражаются близлежащие лимфатические узлы, а потом и более отдаленные. При раке желудка существуют специфические формы лимфогенных метастазов:
- Поражение узлов левой надключичной области — метастазы Вирхова.
- Поражение параректальных ЛУ — метастазы Шницлера.
- Поражение подмышечных ЛУ — метастазы Айриша.
Гематогенное метастазирование предполагает перенос раковых клеток по кровеносным сосудам. Чаще всего поражается печень в результате миграции клеток по воротной вене. Также возможно поражение легких, почек, головного мозга, костного мозга.

Лечение аденокарциномы желудка
Лечение аденокарциномы зависит от стадии заболевания и гистологического типа опухоли. Как правило, оно носит комплексный характер и предполагает сочетание хирургической операции с химио- или лучевой терапией. Хирургический компонент здесь является ключевым фактором.
В рамках лечения может проводиться удаление всего желудка (гастрэктомия), или его части (резекция желудка). Одновременно удаляются ткани, пораженные злокачественными клетками — регионарные лимфатические узлы, части органов, куда проросла опухоль (печень, тонкая кишка, брюшина и др).
Химиотерапия и лучевая терапия могут применяться в дооперационном (неоадъювантный режим) и послеоперационном периоде (адъювантный режим). В первом случае их целью является уменьшение размеров опухоли, чтобы ее можно было удалить с наименьшим объемом тканей, а во втором — уничтожение оставшихся раковых клеток. Кроме того, применение химиотерапии и лучевой терапии может уменьшить выраженность болевого синдрома.
Если радикальное удаление образования невозможно, проводится паллиативное лечение. В этом случае оно направлено на устранение осложнений, вызванных аденокарциномой, и улучшение качества жизни больного. Например, если опухоль перекрыла просвет желудка, накладываются обходные анастамозы или выводится гастростома, благодаря чему пациент сможет питаться.
Прогноз аденокарциномы желудка
Прогноз при аденокарциноме зависит от стадии заболевания. Чем раньше начать лечение, тем более эффективным оно будет:
- При первой стадии пятилетняя выживаемость достигает 80%. Причем высоки шансы на полное выздоровление. К сожалению, на этой стадии рак желудка выявляется очень редко, как правило, случайно.
- На второй стадии пятилетняя выживаемость приближается к 55%. Половина из этих людей имеет шансы на полное излечение. Согласно данным литературы, менее 10% злокачественных опухолей желудка выявляются на второй стадии.
- При третьей стадии пятилетняя выживаемость находится на уровне менее 40%, а при четвертой — не превышает 5%. К сожалению, до 75% аденокарцином выявляется именно на четвертой стадии.

Профилактика
Профилактика рака желудка направлена на предотвращение или снижение воздействия факторов риска, приводящих к развитию данного заболевания:
- Нормализация питания. Употребление в пищу достаточного количества пищевых волокон (овощи, фрукты, каши), ограничение употребления соли, пряностей, маринадов и копченостей.
- Отказ от курения и злоупотребления алкоголем.
- Лечение инфекций и предраковых заболеваний — хронический гастрит, полипы желудка.
- Поддержание достаточного уровня физической активности

Сегодня раковые патологии поражают все большее количество людей, их вполне можно считать бичом нашего времени. Среди общего количества пациентов, страдающих от злокачественных заболеваний, пострадавшие от метастазов в печени составляют примерно 30%. Чаще всего метастазы – вторичные раковые опухоли – проникают в печень при раке желудка, легких и кишечника, причем количество пострадавших может возрастать до 50%.
Если рассматривать рак желудка как одну из наиболее частых причин появления метастазов в печени, то распространение раковых клеток происходит при задействовании лимфатических путей, реже – кровеносных. Также рак желудка характеризуется способность прорастания в расположенные рядом органы – печень, поджелудочную кишку, брюшную стенку.
Метастазы, проникая в печень, нарушают ее функциональность. Вторичные опухоли рака желудка выделяют токсичные вещества, разрушающие ткани и отравляющие организм. Локализуясь в печени, они способны поражать сразу несколько ее участков. Это неудивительно, учитывая, что данный орган обладает высокой пропускной способностью относительно крови, а потому именно в нем создаются практически идеальные условия для размножения злокачественных клеток.
Метастазирование онкологии желудка в печень
Распространение вторичных опухолей в орган при раке желудка в основном происходит посредством крови. Основная опасность при этом состоит в отсутствии симптомов при протекании процесса. Только когда опухоль начинает активное распространение, пострадавший ощущает тяжесть в подреберье с правой стороны. Рассмотрим симптомы, которые дает рак желудка при распространении метастаз в печени: 
Рак желудка, давший метастазы в орган, в конечном итоге нарушает обмен жидкости желудочной полости, где скапливаются большие объемы жидкости. Как результат развивается асцит.
Прогнозирование того, сколько живут при метастазах зависит от степени поражения печени и стадии развития патологии. Вне зависимости от того, где локализован источник метастаз, пострадавших делят на две группы:
- С наличием единичных метастазов, при этом симптоматика напоминает первичное поражение печени – орган увеличен в размерах, наблюдается боль в подреберной области справа.
- С множественными вторичными новообразованиями, когда их количество превышает три метастазов. При этом симптоматика более очевидна, наличествуют осложнения.
Диагностика патологии
Для определения локализации метастазов используют иммунохимические онкомаркеры. При помощи методов УЗИ определяют их размеры, связь с кровеносными сосудами, печеночными протоками. Использование ультразвука показано и при хирургическом вмешательстве, поскольку такая методика позволяет обнаружить дополнительные центры патологии. 
Могут быть применены методы КТ или МРТ – с их помощью определяется возможность проведения оперативного лечения. В тех случаях, когда природа вторичных новообразований вызывает сомнения, может быть применена пункционная биопсия. Ангиография позволяет не только уточнить места скопления метастазов, но и определить их происхождение.
Лечение, применяемое при метастазах
Достаточно тяжело определить, сколько живут пациенты, у которых диагностированы метастазы рака желудка в печени, да и лечение метастазов отлично от методик, применяемых к первичной опухоли. В данном случае используют:
- Лучевую терапию – методика позволяет облучать исключительно новообразования, не затрагивая здоровые ткани.
- Хирургическое вмешательство назначается достаточно редко для продления жизни либо облегчения состояния.
- Химиотерапию – препараты вводятся в печень посредством катетера через сосуды для замедления роста новообразования и избавления от мелких опухолей. Основной недостаток метода – негативные последствия, среди которых потеря волос, тошнота, переходящая в рвоту, головокружение и ухудшение общего самочувствия.
При раке желудка и метастазах в печени необходима жесткая диета, исключающая алкогольные напитки, газировку, консервацию, жиры и копчения, вредные добавки. Приветствуется употребление овощей и фруктов, нежирных продуктов. Также необходимо установить правильный режим питания.
Прогноз при вторичных новообразованиях
Метастазы, попавшие в орган, становятся причиной нарушения его работы. Печеночные ткани не получают необходимый объем глюкозы, затрудняется трансформация микроэлементов, витаминов, а также синтез белков, жиров, ферментов, гормонов. Протекающие перечисленные процессы начинают сопровождаться болевым синдромом, ухудшается общее самочувствие, прогноз жизни также оставляет желать лучшего. Иногда становится необходимым срочное хирургическое вмешательство для предотвращения летального исхода.

Теперь более конкретно о том, сколько живут при наличии в органе вторичных новообразований. Если игнорировать лечение, то срок составляет порядка полугода. Если же назначено грамотное лечение, период увеличивается 1–1,5 года, возможно несколько больше. Применение химиотерапии обеспечивает увеличение срока жизни примерно на 9–12 месяцев, при этом большое значение имеет вид основной патологии. Скажем, при раке желудка период увеличивается на год.
После частичного иссечения органа или при удалении новообразования пятилетняя выживаемость наблюдается в 30–40% случаев. Трансплантация на ранней стадии образования метастаз обеспечивает еще примерно два года жизни в 75%. Но следует понимать, что такое вмешательство невозможно в ряде случаев, к примеру, при IV стадии онкологии или при множественных вторичных опухолях.
Карцинома желудка — это рак и второй по частоте из всех злокачественных опухолей, ежегодно он поражает почти 36 тысяч россиян. За последнее десятилетие заболеваемость существенно снизилась, но доля женщин возросла. Сегодня на четырёх больных мужчин приходится три женщины. В большинстве случаев болезнь развивается у переживших 50-летие.
- Причины возникновения и факторы риска
- Симптомы желудочной карциномы
- Классификация и разновидности
- Стадии развития карциномы желудка
- Профилактика
- Диагностика
- Методы лечения и прогнозы
Причины возникновения и факторы риска
Причины злокачественного новообразования слизистой желудка окончательно не выяснены.
Несомненна роль генетической предрасположенности в сочетании с определённой моделью питания, поскольку опухолевый процесс часто поражает целые народы: японцев, чилийцев, китайцев и корейцев. Американцы и австралийцы, наоборот, болеют нечасто. Россияне тяготеют к группе часто болеющих.
Замечено повышение частоты желудочной карциномы у долго страдающих атрофическим или гиперпластическим гастритом и некоторыми видами полипов, в инициации которых замечена хеликобактерная инфекция — заражение бактерией H.Pylori.
Часто новообразование развивается при длительном дефиците витамина В12, как правило, проявляющемся специфической пернициозной анемией и гастритом.
Не доказана пагубная роль вредных привычек — курения и употребления алкоголя, но они способствуют развитию фоновых процессов, к коим причислены все выше описанные заболевания желудочной слизистой.
Симптомы желудочной карциномы
Ранние стадии рака вызывают такие же симптомы, что и любая доброкачественная или воспалительная патология желудочно-кишечного тракта, не вынуждая испытывающего дискомфорт человека обратиться к врачу.
Зачастую вообще нет ни единого признака недуга, поэтому так важно при фоновых процессах регулярно выполнять эндоскопическое обследование ЖКТ.
Желудок растягивается, маскируя уменьшение своей вместимости растущей опухолью, а симптомы не отличаются от банального обострения хронического гастрита, насторожить может только прогрессирующая потеря массы тела при увеличении объёма живота — свидетельство канцероматозного обсеменения брюшной полости с образованием асцита.
Боли типичны для язвы, при раке желудка боли возникают, когда в опухолевый конгломерат запаиваются нервные стволы брюшной полости или вовлекаются соседние органы. Больше половины больных замечают признаки распространённого злокачественного процесса:
- снижение веса,
- увеличение размера живота,
- рвоту после еды,
- появление лимфатических узлов над ключицей или прощупывая уплотнение в подложечной области.
Классификация и разновидности
По клеточному строению подавляющая доля новообразований желудка представлена аденокарциномой, что характерно для всего желудочно-кишечного тракта. Возможны морфологические варианты в виде папиллярной или тубулярной, муцинозной или перстневидно-клеточной аденокарциномы.

Инвазивная карцинома желудка не отдельная болезнь, это естественный процесс развития опухоли, когда она уже не изолированная колония раковых клеток на отдельном участке слизистой оболочки, а внедряется в окружающие ткани, разрушая всё мешающее для её продвижения вглубь и вширь, и обрела способность к метастазированию.
Стадии развития карциномы желудка
- Начальные этапы развития, когда раковые клетки не проникли дальше слизистой оболочки, обозначают как ранний рак желудка, то есть карцинома первой стадии или меньше — in situ.
- Метастазы в лимфатические узлы даже при крошечной опухоли, как минимум, вторая стадия.
- Выход карциномы через желудочную стенку в брюшную полость — третья стадия.
- Метастазы рака в другие органы — четвертая.
Профилактика
Профилактика возможна только при ясности причин, приводящих к карциноме. Сегодня онкологам известен список заболеваний, при которых повышена вероятность развития новообразования в слизистой оболочке, но сама первопричина злокачественного перерождения неизвестна.
Профилактика ограничена лечением фоновых болезней желудка и регулярным наблюдением за течением доброкачественных процессов. Ведущий способ скрининга — гастроскопия, позволяющая оценить состояние слизистой оболочки и взять её на анализ.
Для пациентов, перенесших первичное лечение желудочной карциномы, профилактика — это регулярное обследование для раннего обнаружения рецидива опухоли и метастазов.
Диагностика
- Наиболее информативна эндоскопия — эзофагогастроскопия, позволяющая сразу взять для исследования не менее 6 кусочков повреждённой ткани.
- Дополнение гастроскопии УЗИ-исследованием — эндосонография достаточно чётко определит глубину проникновения ракового процесса в желудочную стенку.
- Протяженность поражения стенок органа выясняется при полипозиционном рентгеноконтрастном исследовании.
- КТ брюшной полости выявит метастазы в лимфатической системе и уточнит вовлечение в злокачественный процесс окружающих тканей и органов.
- Обязательное исследование перед операцией — лапароскопия, при которой выявляют канцероматоз брюшины.
Методы лечения и прогнозы
Хирургическое вмешательство при желудочной карциноме — единственный метод радикального лечения. Сегодня предпочтение отдано операциям, позволяющим максимально сохранить органы при безоговорочном удалении всех очагов рака.
Лапароскопические вмешательства по результатам равноценны классическому подходу и позволяют сократить период восстановления.
При раннем раке проводится небольшая эндоскопическая операция, 99% пациентов живут долго и без онкологических проблем.
При первой-второй стадии выполняется резекция. Подавляющее большинство больных с маленькой опухолью проживёт 5 — 10 лет без рецидива заболевания, при второй стадии 5 лет переживает почти две трети оперированных.
При распространении рака за пределы желудка и возможности удаления всего ракового конгломерата проводятся комбинированные операции, включающие резекцию части органа или полное удаление — гастрэктомию. К сожалению, вероятность развития рецидива в этой стадии болезни достаточно высока, поэтому через месяц-полтора после операции начинается профилактическая химиотерапия, длящаяся не менее полугода.
При отсутствии отдалённых метастазов, но технически невозможном удалении опухолевого конгломерата, на первом этапе около 9 недель делают химиотерапию, что в части случаев позволяет выполнить отсроченную операцию, дополняемую в дальнейшем профилактической ХТ. При отсутствии позитивных изменений на фоне лекарственной терапии возможна локальная лучевая терапия, как правило, вместе с изменением схемы химиотерапии.
При метастазах в другие органы операция не показана, хирургическая помощь оказывается только при опасных для жизни осложнениях: кровотечении, фатальном сужении выхода из желудка или перфорации с развитием перитонита. Основной метод лечения — химиотерапия.
Важно! Средство от изжоги, гастрита и язвы, которое помогло огромному количеству наших читателей. Читать далее >>>
Злокачественное новообразование в одном из отделов желудка, получившее в последние годы большое распространение, называется аденокарцинома желудка. Медиками подмечено, что чаще опухоль появляется в результате активных продолжительных действий Helicobacter pylori, снижением иммунитета, язвенными состояниями пищеварительного органа или операциями на желудке. Употребление большого количества нитритов, метаболизм которых в желудке заканчивается образованием нитрозаминов. Разрушающаяся желудочная слизистая становится причиной инициирования опухолевого процесса.
Статистический анализ распространенности заболевания указывает на частое обнаружение его у контингента 40-50 лет. Болезнь развивается годами, этому способствуют состояние хронически низкой секреции хлороводородной кислоты или полипы. Иногда аденокарцинома желудка развивается десятилетиями.

Заболевание относится к числу опасных для жизни, так как метастазирование в близлежащие органы (яичники, легкие, печень и др.) начинается на ранних стадиях развития, когда злокачественные клетки легко отрываются от узла и разносятся током крови.
Развитие раковой опухоли может спровоцировать злоупотребление спиртными напитками и табакокурение, присутствие в окружающей среде превышающих предельно допустимые нормы канцерогенных веществ, наследственная предрасположенность.
Раковая опухоль в 1,5 раза чаще обнаруживается у мужчин, чем у представительниц слабого пола. Отмечена подверженность заболеванию у любителей соленого, жирного и острого вкуса.
Классификация болезни
Аденокарцинома желудка встречается в виде нескольких форм, имеющих различную основу для выделения их в систематические категории. В клинической практике классификация болезни по Борману приобрела большую популярность, чем другие. Согласно указанной дискретности аденокарцином выделяют 4 их разновидности.
- Опухоль полиплоидного типа. Имеет самый благоприятный прогноз из всех опухолей. Отягощенности язвенным покрытием нет, имеется четкое разграничение с пограничными тканями. Встречается у одного пациента из 18-20, страдающих раком желудка.
- Изъязвленный тип опухоли. Приблизительно треть всех пациентов обнаруживают этот вид опухоли, который не всегда при гистологическом анализе оказывается злокачественным. Выпуклость опухоли не всегда присутствует, главная ее особенность – неровные края язвенных участков слизистой оболочки.
- Опаснее первых двух видов частично изъязвленная опухоль, имеющая метастазы в раннем периоде. Отдельные клетки карциномы проникают в глубокие слои, другие быстро разносятся током крови в другие органы.
- Скирры, как именуют образования при диффузно-инфильтрационном типе опухоли, имеют обширный очаг поражения, способны захватывать слои клеток под слизистой оболочкой. У больных рано начинают прогрессировать признаки болезни, когда метастазирование уже началось. Благоприятность прогноза диффузно-инфильтрационного типа рака самая худшая.
По характеру структуры аденокарцинома желудка выделяет 3 типа.
Высокодифференцированная опухоль, как и другие типы карцином, должна подвергаться детальному обследованию. Цель обследования – выявить причины опухолевого развития для воздействия на их устранение.
Для всех проявлений высокодифференцированной раковой опухоли установлена группа провоцирующих факторов. Наиболее опасный возраст для развития высокодифференцированного рака – пожилые люди. В качестве причин прогресса опухоли выступают наследственная предрасположенность, несбалансированное питание с нарушениями режима и ассортимента употребляемых продуктов. Анальный секс и вирусная инфекция, вызывающая папилломы также отмечены в качестве факторов, инициирующих высокодифференцированную опухоль в желудочно-кишечном тракте.
Нельзя исключать причины, отмеченные как факторы риска в возникновении злокачественного новообразования в пищеварительном органе, сахарный диабет и длительное употребление определенных синтетических лекарственных препаратов.
Опасный вид рака в связи с низкой дифференцировкой злокачественных клеток самостоятельного перерождения или мигрирующих из других органов и тканей. Самый стремительный и агрессивный вид злокачественной карциномы. Прогноз складывается из своевременности обращения за специализированной помощью к онкологам. Степень дифференциации служит важным показателем для составления прогноза, так как обнаружена их связь в виде прямой пропорциональности.

Особенности лечения будут складываться из специфического алгоритма. Вначале прибегают к оперативному удалению лимфатических узлов, после чего назначают химиотерапевтические и радиологические процедуры. При лечении рака больной подлежит витаминизации и питанию по составленной врачом диете.
Опухоль не полностью дифференцируется, т. к. имеет нечеткую связь с гистологической структурой. Специфические признаки опухоли имеют размытый характер. По этой причине берутся во внимание общие признаки. Лишь опытному специалисту под силу выявить из проблем с желудочно-кишечным трактом характерные признаки, поэтому при их выявлении опухоль, несмотря на ее менее опасный характер, чем низкодифференцированный тип, приходится купировать.
Стадии злокачественной опухоли
Высокодифференцированные и умеренно дифференцированные опухоли не проявляют четких стадий, ступенчатый процесс хорошо заметен у низкодифференцированных опухолей. Нулевой стадией следует считать бессимптомный прогресс карциномы только на слизистой оболочке.
- На первой стадии новообразование оккупирует не только слизистую и подслизистую оболочки, но и обнаруживается в лимфатических узлах.
- Вторая стадия. В лимфоидной ткани лимфоузлов заметны перерождения. Поражение достигает гладкомышечного слоя желудка.
- На третьей стадии топография аденокарциномы прослеживается во всех тканях желудка. Лимфатические узлы оказываются пораженными полностью.
- Последняя, четвертая стадия, характеризуется наличием в соседних органах и близлежащих тканях отростков карциномы (метастаз).

Симптомы новообразования
Первые стадии рака желудка не обнаруживают общих и специфических признаков. Позже обнаруживается ряд признаков общего характера. Больной стремительно сбрасывает массу тела, уменьшается работоспособность, отмечаются жалобы на бессилие и быструю утомляемость.
Локальные признаки аденокарциномы обнаруживаются в пищеварительной системе. На первых этапах болезни признаки тошноты и рвоты можно спутать с другими желудочно-кишечными патологиями. Насторожить больного и доктора, при сборе анамнеза, может изменение вкусовых пристрастий. Позже присоединяются дискомфорт и болезненные ощущения в эпигастральной области. Постоянная изжога и частые обнаружения крови в испражнениях и рвоте больного свидетельствуют о замене эпителиальной ткани и распаде злокачественной карциномы при поражении ее макрофагами. Потеря крови способствует прогрессу анемического процесса. Когда боль отмечается в подреберье, костях, грудной клетке, опухоль уверенно пустила метастазы в места болезненных ощущений.
Диагностика болезни
При обнаружении трансформаций в слизистой оболочке желудка с помощью эзофагогастродуоденоскопии назначается биопсия с забором клеток новообразования для гистологического анализа.
Менее информативным способом обнаружения является рентгенографическое исследование с введением контрастного вещества. Этот способ представляет ценность для описания контуров раковой опухоли, ее размеров и локализации. Метод позволяет также обнаружить уменьшение кинетической проходимости желудка.
Стадию развития карциномы определяют методом ультразвукового исследования. Результаты обнаруживают метастазы в лимфоузлах и печени.
Степень развития раковой опухоли, состояние организма в целом и наличие метастаз в других органах оценивают методами лапароскопии и компьютерной томографией.
Лечение аденокарциномы
Единственно возможный метод устранения раковой опухоли – радикальное лечение с удалением участка поражения с окружающими его близлежащими лимфатическими узлами. На более поздних стадиях, когда очаг поражения значительный, применяют тотальное удаление отдела желудка. После купирования новообразования, ткань передают на гистологическое описание. Онкологи обратно получают детальное описание микропрепарата и макропрепарата. После удаления аденокарциномы пациенту назначают препараты с содержанием желудочных ферментов, антациды, химиотерапевтические средства.
Лечение народными способами не исключает облегчение состояния пациента, тем более что направленность исцеления складывается из употребления растений, повышающих секрецию хлороводородной кислоты обкладочными клетками с компенсацией дефицита вещества вследствие поражения части клеток. Но доверяться только народным приемам воздействия на опухоль опасно для жизни.
Из растительных народных средств борьбы с раком известны настойка на ореховых перегородках, березовый гриб, настойки аконита и картофельных цветков.
Профилактика
Общепрофилактические меры недопущения рака желудка включают сбалансированное питание, исключение из рациона соленых, копченых и прочих продуктов, запрещаемых к употреблению при любой болезни. Отказ от вредных привычек, соответствие правилам здорового образа жизни тормозят наступление болезни.
Специальные меры избегания рака желудка – ежегодный медицинский осмотр после 45 лет. На особом внимании должны находиться люди, имеющие в генеалогическом древе онкологические болезни пищеварительной системы.
Прогноз
Общестатистические данные о выживаемости пациентов после оперативного удаления злокачественной опухоли желудка бессмысленны, потому что обращение с жалобами к онкологам проходит в разное время. Для больных, обратившихся за помощью на поздней стадии развития рака, процент выживаемости не превышает 20.
После операции в медицине используется методика выжидания. Если причины рака были устранены, и операция прошла успешно, то в течение 5 лет пациент находится под врачебным и лабораторным контролем. По истечении этого срока пациент выбывает из списка онкологических больных, так как он победил рак.
Читайте также:

