Антитела системы kell положительные болеют раком
Kell - такой же антиген, как и десятки других. Самые известные из них - система AB0 (группа крови), Rh (резус-фактор) и т.д. Существуют примерно пять других, которые в рутинной практике не используются при подборе крови, но при тяжелом состоянии реципиента проводится т.н. фенотипирование крови для уменьшения вероятности гемолиза. Еще десятки антигенов вообще используются только в научных исследованиях, потому что их клиническое значение ничтожно мало.
Пациентам с известным Kell+ переливают соответствующую кровь, т.к. сейчас все дозы крови по умолчанию фенотипированы. Живется им также, как и остальным, без особенностей.
а этот антиген узнают предварительно перед первой сдачи крови?
У вас предварительно возьмут анализы на определение группы крови, резуса и кела
Я об этом узнал лет через 20 после первой сдачи крови. Когда мне сообщили что мою кровь сдавать нельзя ибо чтото там по фактору К повышено
Кell положительным пациентам можно переливать кровь любого типа, как К-, так и К0. Поэтому К+ кровь у доноров не
Я Kell-положительная, никаких неудобств, кроме того, что при донорстве не могу сдать цельную кровь (она никому не подойдет в том числе другим Kell-положительным), а только компоненты - тромбоциты, плазму.
Странно, у меня Kell отрицательный, и тоже перестали брать.
Кроме Kell, там куча других параметров по которым могут отказать ( причем существует как временный так и абсолютный отвод )
Я келл+ у меня берут плазму крови. Не берут эритроциты. Вы не правы, кровь келл+ подходит другим келл+, просто в её сборе не нуждаются, ибо мы универсальные реципиенты.
Антигены Kell важны в трансфузиологии, в том числе при переливании крови, при аутоиммунной гемолитической анемии и гемолитической болезни новорождённых. У людей с нехваткой специфического антигена Kell могут вырабатываться антитела против антигенов Kell, когда делается переливание крови, содержащей этот антиген. При последующих переливаниях крови могут отмечаться разрушения новых клеток этими антителами — процесс, известный как гемолиз. Лицам, не имеющим антигенов Kell (K0), должна переливаться только кровь от доноров, также не имеющим показатель K0 для предотвращения гемолиза. Лица же с положительным антигеном Kell являются универсальными реципиентами крови, так как не происходит отторжения её компонентов.
Аутоимунная гемолитическая анемия происходит, когда организм вырабатывает антитела против антигенов группы крови на своих собственных эритроцитах. Антитела приводят к разрушению красных кровяных клеток с последующей анемией. Кроме того, беременные женщины могут вырабатывать антитела против эритроцитов плода, что приводит к разрушению, анемии и водянке плода — процесс, известный как гемолитическая болезнь новорожденных. Как аутоиммунная гемолитическая анемия, так и гемолитическая болезнь новорождённых могут иметь очень серьёзные последствия, вызванные анти-Kell антителами, поскольку они являются наиболее иммуногенными антигенами после системы ABO (англ.) и резус-фактора.
ну вот такая копипаста википедии - совсем не комильфо(
Как то хотелось понятного объяснения.И + нет мнения по поводу того,как живется людям с таким недугом!
Каким ещё недугом? Мы здоровы, это просто группа крови такая! Живётся нам также, как и всем здоровым людям.
Исследование крови на антигены проводится перед переливанием крови, чтобы узнать, есть ли риск отторжения эритроцитов донора. Система антигенов Kell насчитывает 25, находящихся непосредственно на эритроцитах. Если ни один из них не находят при анализе у реципиента, значит, донора нужно подыскивать среди тех, кто также не имеет этих антигенов. Международной системой дифференцировки белков антиген Kell был также включен в перечень, он получил код CD238.

Антигены системы крови иногда становятся причиной гемолитической болезни новорожденных. Сейчас каждая беременная должна пройти тест и знать, какой у нее антиген Kell: положительный или отрицательный. А также тест обязан пройти муж беременной.
Что такое система Kell-cellano?
Система Kell - это система антигенов, которые находятся на поверхности эритроцитов, как и более известный белок резус. Белки системы Kell-cellano служат мишенью для иммунных клеток. Поэтому при смешении Kell-отрицательной крови с Kell-положительной иммунные клетки отрицательной группы нападают на "чужие" белки, то есть начинается яркая иммунная реакция на чужеродные красные кровяные тельца.
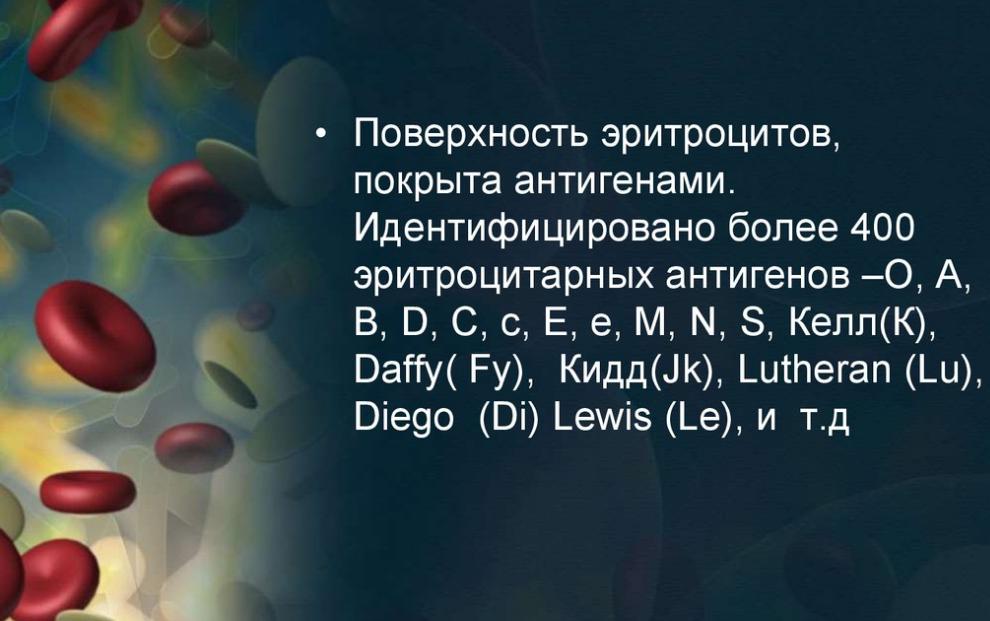
Система антигенов Kell занимает по актуальности следующее третье место после системы резус-фактора. Но есть и другие антигены, например, система Lutheran, Daffy и другие.
Система Kell состоит всего из 2 антигенов. Групп крови выделяют 3, выглядят они следующим образом – Кк, КК и кк или К0, К1, К2. То есть выделяют Kell-положительную, Kell-отрицательную кровь и фенотип Маклеода.
Отдельно выделенная группа - фенотип Маклеода (Маклауда) - это аномалия, при которой обнаружить антигены Kell в лаборатории не всегда удается. Их мало в крови, но они есть. Считается, что аномалия связана с геном Маклеода, который блокирует белок, необходимый для синтеза упомянутого белка.
История открытия
В 1945 году был впервые обнаружен пациент - миссис Келлачер. У этой женщины обнаружили антитела в крови на неизвестный тогда белок. Позже обнаружилась беременная женщина, в крови которой присутствовали антитела К2, ее фамилия Келано. Новую систему крови так и назвали - система "Келл-Келано". Еще одну группу выделили после открытия фенотипа Маклеода в 1961 году студентом медицинского факультета Гарвардского университета Хью Маклеодом.
Сдача крови на антиген
У большинства населения планеты Kell-антиген отрицательный. То есть эта группа белков отсутствует. Однако стоит перестраховаться и узнать свою группу крови по системе Kell-cellano. Тогда в случае резкой потери крови медики точно будут знать, можно ли пациенту вливать кровь с такими белками или нет.

Определение антигена Kell происходит в лаборатории после специального теста. Для теста берут кровь натощак из вены. Курение перед анализом крови на присутствие белка, как и при других подобных анализах, запрещено.
Реагентом служит проба крови, в которой антиген Kell присутствует. Кровь для таких целей берут у доноров, которые уже иммунизированы в результате гемотрансфузии.
За границей антитела Kell выпускают специальные сертифицированные компании.
Показания для анализа
Когда в кровь Kell-положительного человека попадают эритроциты Kell-отрицательного, в результате происходит гибель клеток крови. Поэтому важно в процессе подготовки к переливанию выяснить, к какому же типу относится кровь реципиента - К1, К2 или К0. Также это необходимо беременным женщинам. При кровотечениях во время родов конфликт крови матери и ребенка также случается. В результате малыш рождается уже с гемолитической анемией либо с гемолитической болезнью.
Стоимость
Стоимость зависит от того региона, где человек проживает. Тест несложен, он не занимает много времени. Однако реагенты имеют свою цену, которая заложена в стоимость анализа. В Москве провести такой анализ стоит от 450 рублей и выше.
Что происходит при переливании другой группы крови?
Итак, лица с Келл-положительной группой могут принимать кровь с таким белком. Они являются универсальными реципиентами по этой системе. Но с группой К- процедура переливания крайне опасна. Если после первого переливания человек особо не пострадает, его иммунная система только подготавливается к "нападению", формирует антигены. При повторном попадании несоответствующей группы крови в организм начинается крайне опасная реакция. Эритроциты донорской крови будут убиты лейкоцитами реципиента.
Возникает аутоиммунная гемолитическая анемия. Это весьма опасное заболевание, так как именно эритроциты переносят кислород. А при недостатке кислорода страдают все системы и органы.
Нужны ли Kell-положительные доноры?
Пациентов, нуждающихся в такой крови, очень мало. И поэтому лица, имеющие этот антиген, не могут стать донорами.
Министерством здравоохранения РФ сейчас запрещено брать у kell-положительных людей цельную кровь. Перед забором донорской крови ее обязательно проверяют на это. Поэтому в России риска получить посттрансфузионные осложнения нет. Но если человек с Kell-положительной группой желает помочь кому-либо, он имеет право сдать такие компоненты крови, как тромбоциты или плазму.
Статьи про здоровье и методы лечения болезней
- 1 Kell антиген положительный при беременности
- 2 Резус-конфликт при беременности
- 3 Так в чем же заключаются сложности?
- 4 Ведение беременных с отрицательным резус-фактором
- 5 Беременность
- 6 Что такое система антигенов Kell и как живётся Kell-положительным людям?
- 6.1 Популярные статьи:
Kell антиген положительный при беременности
Возраст 29 лет, вес 54 кг, беременность — 1, абортов-0.
Дата последней менструации 06.12.12
Группа крови I+, у мужа тоже I+.
Всю первую половину беременности мучилась от токсикоза, похудела на 4 кг, лежала в стационаре, где капали глюкозу, кокарбоксилазу, трихлор, кололи папаверин (был повышенный тонус).
Там же выявили Kell+ фактор.
Хр. гастродуоденит, ДЖП, пролапс МК 1 ст, с регургит. 1-2.
Перенесенные операции: конизация шм в 2008 году по поводу дисплазии 2 ст, секторальная резекция ПМЖ в 2002 г.
1 гинеколог в ЖК сказала, что это ерунда и не стоит обращать внимание на то, как кто-то пишет диссертацию и что от введения иммуноглобулинов ( я спросила не надо ли вводить имуноглобулин на 24 неделе) происходит множество замерших беременностей.
2 гинеколог сказала повторно сдать на группу крови и резус-фактор, на антифосфолипидный синдром, волчаночный фактор. Про KELL-фактор ничего не сказала.
3 гинеколог тоже сказала, что + KELL-фактор — ерунда, но на "всякий случай" дала рецепт на иммуноглобулин.
Надо ли пересдавать KELL-фактор?
Зачем сдавать на антифосфолипидный синдром и волчанку?
Надо ли вводить иммуноглобулин и когда?
Вызывает ли Kell иммунизация самопроизвольный выкидыш и внутриутробную смерть плода? Как уменьшить шанс рождения ребенка с гемолитической болезнью?
Судя по анализам нехватка кальция и белка.
Мне выписали витрум пренатал форте. Восполнит ли он дефицит кальция?
Беспокоят перебои (то сильно бьется, то замирает) в сердце-не повредит ли гинипрал и верапамил сердцу?
Общий белок-57,2 (N64-83 г/л)
Кальций-1,39 (N 2,15-2,60 ммоль/л)
Интервал регулярный с ЧСС 64-71 уд в мин
Вертикальное направление элементов оси сердца.
Изменения в миокарде желудочков, вероятно метаболического типа.
Резус-конфликт при беременности
Если беременная женщина и ее ребенок имеют разную резус-принадлежность, то могут возникнуть серьезные осложнения при ведении беременности. В нашей статье мы раскроем суть резус-конфликта и расскажем об опасности, которую он в себе несет.
Кровь матери и плода может быть несовместима по системе резус-принадлежности, группе крови и по другим антигенам эритроцитов. Несовместимость крови мамы и ребенка приводит к Гемолитической болезни плода – заболеванию, которое характеризуется разрушением эритроцитов (гемолизом) или угнетение кроветворения под влиянием антител, вырабатываемых в крови матери к антигенам эритроцитов плода. 95% случаев гемолитической болезни плода обусловлены несовместимостью по резус-принадлежности и 5% – по другим системам эритроцитов: АВ0 (группа крови), система Келл (Kell), Кид (Kidd), Даффи (Duffy), Лютеран (Lutheran) и другие.
В системе резус (резус-принадлежность, резус-фактор) различают 6 антигенов: D, d, C, c, E, e – которые в крови человека могут присутствовать в разных комбинациях.
Резус-принадлежность в генетике обозначается латинской буквой D (в честь основного антигена системы резус), и информацию о ней несут два аллеля гена. Другими словами, резус-принадлежность определяется не одной, а двумя буквами D. Если резус-фактор положительный, то его генетическое обозначение может быть DD или Dd. У отрицательного резус-фактора только одно обозначение – dd. От каждого родителя ребенок получает по одной букве, поэтому могут быть разные их сочетания. Чтобы не быть голословными, мы поясним наследование резус-фактора на конкретных примерах.
1) ♀DD + ♂ DD = у всех детей будет положительный резус-фактор (100% DD)
Оба родителя с положительной резус-принадлежностью.
2) ♀DD + ♂ Dd или ♀Dd + ♂ DD = у всех детей будет положительный резус-фактор (50% DD и 50% Dd)
Оба родителя с положительной резус-принадлежностью, но один из них несет ген, отвечающий за отрицательный резус-фактор. Однако в первом поколении детей он себя никак не проявит.
3) ♀Dd + ♂ Dd = у 75% детей будет положительный резус-фактор (25% DD + 50% Dd = 75%) и у 25% будет отрицательный (dd).
Оба родителя положительны по системе резус, но также оба несут ген, ответственный за отрицательный резус-фактор; в такой семье возможно появление ребенка с резус-отрицательной кровью.
4) ♀dd + ♂ dd = у всех детей будет отрицательный резус-фактор (100% dd).
Оба родителя резус-отрицательны.
5) ♀DD + ♂ dd или ♀ dd + ♂ DD = у всех детей будет положительный резус-фактор (100% Dd).
6) ♀Dd + ♂ dd или ♀ dd + ♂ Dd = у 50% детей будет положительный резус-фактор (50% Dd), а у других 50% — резус-отрицательный (50% dd).
В последних двух вариантах один родитель имеет резус-положительную принадлежность, другой – резус-отрицательную.
Так в чем же заключаются сложности?
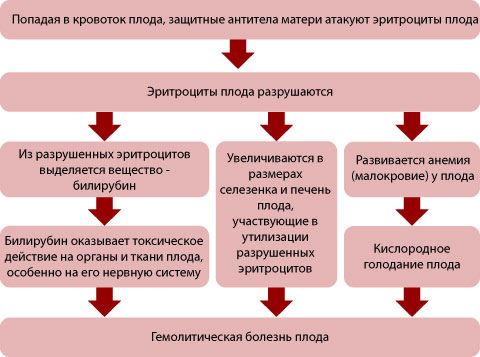
Если женщина с отрицательным резус-фактором беременна ребенком, у которого резус-фактор положительный, то может возникнуть так называемый Резус-конфликт (или его угроза), приводящий к гемолитической болезни плода. В развитии этого состояния выделяют несколько этапов:
Иммунизация женщины (приобретение иммунитета против чужеродных веществ). Плацента – это надежный барьер, однако он не исключает возможность проникновения эритроцитов плода в кровь матери. Первичным ответом на попадание в кровоток женщины красных кровяных телец плода является выработка антител группы IgM, которые не проникают через плацентарный барьер и не имеют значения в развитии гемолитической болезни плода. Но они обеспечивают повышение чувствительности (сенсибилизация) иммунной системы женщины. И при повторном попадании эритроцитов плода на фоне имеющейся сенсибилизации идет быстрая и массивная выработка антител класса IgG, легко проникающих через плацентарный барьер и имеющих решающее значение в развитии гемолитической болезни плода. Для сенсибилизации достаточно перехода в кровь женщины 0,1 мл или 0,05 мл крови плода. Примерно в 1% случаев во время первой беременности у женщин с отрицательной резус-принадлежностью наблюдается сенсибилизация во время самой беременности, но после родов это значение увеличивается до 10%. И при каждых последующих родах риск иммунизации растет на 10%. Поэтому имеет большое значение сохранение и пролонгирование первой беременности.
Риск сенсибилизации увеличивается при:
— искусственных и самопроизвольных абортах в 8 недель и позднее;
— при внематочной беременности;
— при отслойке плаценты после родов, во время беременности в виде угрозы прерывания и преждевременная отслойка нормально расположенной плаценты в поздние сроки;
— хроническая плацентарная недостаточность;
— инвазивные вмешательства (биопсия ворсин хориона, плацентобиопсия, амниоцентез, кордоцентез);
— при акушерских операциях и травматичных родах.
Проникновение антител матери через плаценту в кровь плода.
Пути попадания материнских антител:
— у части беременных на фоне плацентарной недостаточности антитела проникают к плоду во время беременности не ранее 18-20 недель, развивается гемолитическая болезнь плода. Риск увеличивается с увеличением срока беременности.
— антитела могут попасть в процессе родов. При этом во время беременности развитие плода нормальное, но после рождения развивается гемолитическая болезнь плода.
— вариант, когда антитела вообще не проникают через плаценту, и у иммунизированных женщин рождается здоровый резус-положительный ребенок.
Действие антител на плод и развитие гемолитической болезни плода. Материнские антитела, попадая в кровь плода, фиксируются на поверхности эритроцитов, вызывая их разрушение. Из разрушенных красных кровяных телец высвобождается много билирубина, который окрашивает кожу и слизистые оболочки в желтый цвет (желтуха). Билирубин проникает через гематоэнцефалический барьер и попадает в головной мозг, вызывая билирубиновую энцефалопатию. Кроме того, большое количество билирубина может привести к генерализованному отеку плода. Гемолитическая болезнь плода способна вызвать развитие ДВС-синдрома (синдром диссеминированного внутрисосудистого свертывания), который может привести к внутриутробной гибели плода.
Ведение беременных с отрицательным резус-фактором
Основными задачами акушера-гинеколога в этом случае являются следующие:
Определение группы крови и резус-принадлежности у обоих супругов; Оценка факторов риска развития гемолитической болезни плода (наличие в прошлом переливаний крови, внематочной беременности, абортов, внутриутробной гибели плода, детей с гемолитической болезнью, инвазивных методов в предыдущую беременность, уточнить, было ли введение анти-D-иммуноглобулина в предыдущую беременность). Выявить наличие сенсибилизации, провести неспецифическую десенсибилизацию, по показаниям – специфическую профилактику (анти-D-иммуноглобулином). Определить беременную женщину в одну из диспансерных групп наблюдения:
1 – первобеременные женщины с отрицательным резус-фактором и отсутствием сенсибилизации;
2 – сенсибилизированные женщины с отрицательной резус-принадлежностью без признаков гемолитической болезни плода;
3 – женщины с отрицательным резус-фактором и 
Наличием гемолитической болезни плода.
В зависимости от того, в какую группу наблюдения отнесут женщину, тактика ведения беременности имеет свои особенности. Но в любом случае, уровень современной медицины позволяет рассматривать каждый случай беременности индивидуально и разрабатывать рациональный алгоритм действий в конкретной ситуации.
-
Беременность Бесплодие Иммунитет Роды
-
Вконтакте Одноклассники Facebook Мой Мир Живой Журнал Twitter
0 6 149 На форум
Беременность
Я знаю, что если у матери и ребенка разный резус — фактор, то во время беременности может возникнуть резус — конфликт. А недавно узнала, что есть еще какие-то Kell — антитела. Скажите, пожалуйста, могут ли быть какие-то отрицательные последствия для ребенка, если у матери и плода они будут разными.
-
Войдите на сайт для отправки комментариев
Kell антиген сравнительно недавно вошел в скрининговое исследование беременной женщины. Как и резус антиген он может вызывать конфликт при последующей беременности у женщины с отрицательным kell антигеном вынашивающей плод с положительным kell антигеном. Этому может способствовать угроза прерывания беременности с образованием ретрохориальных гематом, инвазивные исследования ( биопсия хориона), операция наложения швов на шейку матки при истмико-цервикальной недостаточности и так далее. Всё это может способствовать близкому контакту гуморального иммунитета матери с антигенами плода. Можем Вас успокоить, что данные ситуации возникают не у всех беременных женщин и, в большинстве случаев, вынашивание беременности завершается благополучно без иммунологических конфликтов в дальнейшем.
Надо знать, что каждый человек является уникальным по своей антигенной структуре. Вынашивание беременности представляет собой выращивание нового индивидуума с отличным от матери антигенным набором и всегда является риском. Как защиту природа придумала страховой механизм для беременной женщины — иммуносупресию. Вы наверное замечали во время эпидемии острых респираторных заболеваний, гриппа низкий процент заболеваемости у беременных. Так природа сама снижает гиперэргические реакции со стороны гуморального и клеточного иммунитета беременной женщины.
Выполняйте все назначения акушера — гинеколога, ведите здоровый образ жизни во время беременности и всё у Вас будет хорошо!
Что такое система антигенов Kell и как живётся Kell-положительным людям?
Kell — такой же антиген, как и десятки других. Самые известные из них — система AB0 (группа крови), Rh (резус-фактор) и т. д. Существуют примерно пять других, которые в рутинной практике не используются при подборе крови, но при тяжелом состоянии реципиента проводится т. н. фенотипирование крови для уменьшения вероятности гемолиза. Еще десятки антигенов вообще используются только в научных исследованиях, потому что их клиническое значение ничтожно мало.
Пациентам с известным Kell+ переливают соответствующую кровь, т. к. сейчас все дозы крови по умолчанию фенотипированы. Живется им также, как и остальным, без особенностей.
Я Kell-положительная, никаких неудобств, кроме того, что при донорстве не могу сдать цельную кровь (она никому не подойдет в том числе другим Kell-положительным), а только компоненты — тромбоциты, плазму.
Антигены Kell важны в трансфузиологии, в том числе при переливании крови, при аутоиммунной гемолитической анемии и гемолитической болезни новорождённых. У людей с нехваткой специфического антигена Kell могут вырабатываться антитела против антигенов Kell, когда делается переливание крови, содержащей этот антиген. При последующих переливаниях крови могут отмечаться разрушения новых клеток этими антителами — процесс, известный как гемолиз. Лицам, не имеющим антигенов Kell (K0), должна переливаться только кровь от доноров, также не имеющим показатель K0 для предотвращения гемолиза. Лица же с положительным антигеном Kell являются универсальными реципиентами крови, так как не происходит отторжения её компонентов.
Аутоимунная гемолитическая анемия происходит, когда организм вырабатывает антитела против антигенов группы крови на своих собственных эритроцитах. Антитела приводят к разрушению красных кровяных клеток с последующей анемией. Кроме того, беременные женщины могут вырабатывать антитела против эритроцитов плода, что приводит к разрушению, анемии и водянке плода — процесс, известный как гемолитическая болезнь новорожденных. Как аутоиммунная гемолитическая анемия, так и гемолитическая болезнь новорождённых могут иметь очень серьёзные последствия, вызванные анти-Kell антителами, поскольку они являются наиболее иммуногенными антигенами после системы ABO (англ.) и резус-фактора.
“МК” попытался выяснить, почему люди разделились по группам и резус-факторам
13.09.2009 в 17:38, просмотров: 17885
Тем временем мы решили узнать о том, чем одна группа отличается от другой, и вообще, каковы индивидуальные особенности крови каждого человека. Помочь нам согласился профессор, трансфузиолог, завлабораторией фармакологии кровезаменителей ФГУ “Институт кровезаменителей и медицинских препаратов”, председатель НП “Служба крови — людям” Юрий Семенович СУХАНОВ.
— В свое время известный академик Иосиф Касирский сказал, что кровь — это река жизни. Стало быть, какими-либо лекарственными средствами заменить кровь и ее компоненты на сегодня практически невозможно. И проблема донорства и получения компонентов крови остается современной и актуальной. Сегодня мы подразделяем доноров на активных (которые сдают кровь регулярно: три и более раз в году), доноров резерва (сдают реже — не более двух раз в год) и, слабо используемый потенциал, доноров — родственников больных. Зарождающееся в России (и давно вставшее на ноги за рубежом) направление — контрактное донорство (когда люди сдают кровь для переработки на препараты).
Один из главных ее отличительных признаков — группа. Группы крови были открыты в 1901 г. К.Ландштейнером и А.С.Виннером.
Различают 4 группы крови:
Первая группа — 0. Она не содержит групповые антигены А и В.
Вторая группа (группа А) содержит А-антиген.
Третья группа (группа В) содержит В-антиген.
Четвертая группа содержит А- и В-антигены.
— Антигены — специфические белковые структуры, которые идентифицируются с помощью иммуносерологических методов. Именно по присутствию или отсутствию этих антигенов и определяют группы крови. Лаборант определяет ее моментально, добавив специальную сыворотку (антитела к антигенам), делающую микроагрегаты эритроцитов видимыми на глаз. Если, положим, в крови присутствует А-антиген, после добавления специфического антитела он проявляется в виде мелкой сыпи. Значит, перед вами кровь группы А. Если есть В-антиген, он проявляется в виде высыпания после добавления антитела против В-антигена. К тому же при определении группы крови обязательно смотрят на резус-фактор (если он есть — то он положительный, если нет — отрицательный).
— Первый директор существующего сегодня Гематологического научного центра Александр Богданов в 1926 году, когда люди еще не знали о существовании резус-фактора, проводил в жизнь теорию о том, что кровь — активная биологическая среда и, переливая ее, вы вливаете в организм свежие силы, что способствует омоложению и повышению защитных сил организма. Он начал обменное переливание крови себе от одного студента. И после двенадцатой гемотрансфузии у него сформировались антитела к резус-фактору и произошла т.н. агглютинация (то есть скопление эритроцитов) внутри сосудов. Иными словами, в сосудах появилась такая же мелкая сыпь, какую наблюдают сегодня лаборанты при исследованиях крови, что вызвало острую почечную недостаточность, и профессор скончался.
Отечественных экспресс-тестов в России пока нет, однако импортные уже вышли на наш рынок. Они основаны на использовании десяти различных сывороток и позволяют буквально в течение пяти минут выдать готовый ответ по фенотипу крови. Пока же такие тесты у нас мало где применяются, и до сих пор допускаются ошибки при определении группы крови и резус-фактора.
— Профессор Н.В.Минеева из Санкт-Петербургского НИИ гематологии и трансфузиологии опубликовала научную работу, основанную на анализе ошибок при проведении иммуногематологических исследований. Были исследованы 480 участников, и лишь у 80% из них лаборанты определили группу крови и резус-фактор правильно. В 20% случаев были ошибки. В 11,27% речь шла о невыявленном А1-факторе. В 5% случаев лаборант неправильно определял 3-ю группу (“пропускал” В-антиген). В 2,16% все определили правильно, а вот записали неверно. Чаще всего в этом были виноваты сбои техники, низкое качество реактивов и ошибки персонала.
— Есть предположение, что, когда человечество зарождалось, люди вообще не имели антигенов и кровь преобладала первой группы. А потом, в результате изменения питания, внешних факторов и пр. стали формироваться эритроцитарные антигены, и появилось разнообразие групп крови. В пользу теории говорит то, что среди японцев и китайцев практически не встречается крови с отрицательным резусом, тогда как у других народов его распространенность составляет 15%. Руководствуясь этой теорией, предприимчивые люди вывели еще одну теорию — о питании по группам крови. Серьезные ученые относятся к ней несерьезно…
“МК” узнал у людей на улицах Москвы, известна ли им их группа крови и при каких обстоятельствах они это выяснили.
Татьяна, 49 лет, технолог:
— Я свою знаю — вторая положительная. А впервые обратила на это внимание в 1982 году, мне тогда предстояла серьезная операция и приходилось сдавать много анализов.
Екатерина, 17 лет, студентка:
— Если честно, не в курсе, просто ни разу не возникало необходимости в этой информации. Хотя самой интересно. Надо бы сходить в поликлинику да выяснить, но никак не могу выбрать свободное время.
Григорий, 56 лет, бизнесмен:
— Конечно, известна — первая! Причем узнавал это вполне сознательно — в далекие коммунистические времена пошел и сдал кровь на проверку.
Владимир Геннадьевич, 40 лет, авиатехнолог:
— Вторая. Узнал лет десять назад, когда пошел сдавать анализы на СПИД. С тех пор и запомнил, на всякий случай. А вот в молодости этим вопросом вообще не интересовался.
Дмитрий, 24 года, специалист отдела комплектации:
— Известна, но выяснил это не так давно — лет пять назад. Ходил сдавать кровь и запомнил и группу, и резус-фактор.
Альбина Михайловна, 60 лет, начальник котельной:
— Ну, мне грех такое не знать. Когда в 21 год я была беременна первым ребенком, тогда врачи мне и сообщили, что у меня третья положительная. С тех пор я родила пятерых детей и, естественно, свою группу крови помню.
Анна, 31 год, консультант:
— Ой, не знаю. Хотя ведь мне говорили… Причем не один раз! Постоянно вылетает из головы. А вообще, специально этим фактом я не интересовалась и вряд ли буду, и без того хлопот хватает.
Александр, 40 лет, директор:
Опубликован в газете "Московский комсомолец" №25156 от 14 сентября 2009
| Форум для общения врачей акушеров-гинекологов Форум предназначен для общения между врачами акушерами-гинекологами. |
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
Уважаемые коллеги, прошу помощи в ответе на вопросы пациентки
оригинал вопроса [ссылка удалена модератором]
Здравствуйте.
У меня (1+), у папы (2+). Ребенок от первой бер-ти, первых родов унаследовал папину гр. крови,
как результат - групповой конфликт предположительно по АВО.
Ч/з 2 часа после рождения ребенок попал в реанимацию. Проводилась ФТ в непрерывном режиме и ИКТ с целью дезинтоксикации. Показаний для ЗПК не было.
После детального обследования крови матери и ребенка:
АТ по АВО у ребенка в крови и молоке матери - не обнаружены.
АТ по АВО в крови мамы - следы.
Ребенок по фенотипу: ссДЕе, келл - полож (Кк)
Мама по фенотипу - келл отр (кк).
антитела в крови мамы "К" - положительные.
Т.е. у нас случился - групповой конфликт по редким факторам (система "келл").
Во время ведения беременности ни о чем подобном мой гениколог меня не предупреждала и не говорила о вероятности подобного конфликта.
Ребенок родился в СПЦ, где была оперативно оказана профессиональная помощь. Удалось избежать нежелательных последствий, а именно прироста билирубина до значения ядерной желтухи и как следствие - токсикации головного мозга.
Как пояснил педиатр, такой случай достаточно редко случается в первую беременность (при отсутствии абортов и выкидышей).
В связи с чем вопрос:
мы планируем второго ребенка,
но теперь есть опасения и вопросы к ведению следующей беременности.
- Как диагностировать подобную вероятность у второго ребенка?
- Возможно ли на раннем сроке бер-ти определить гр крови малыша?
- Возможно ли проводить детальный анализ крови мамы на наличие антител по редким факторам типа "келл" и т.п.?
- Какое наиболее безопасное родоразрешение в случае возникновения подобного конфликта? (ЕР или КС и на каком сроке?)
Насколько я поняла, список вопросов сводится к одному - как избежать этого второй раз.
Тактика неонатологов, насколько я понимаю, не зависит в данной ситуации от специфики АГ.
Смею предположить, что в данной ситуации риск с каждой последующей беременностью уменьшается, как в случае с конфликтом по АВО.
Включает ли в себя анализ на определение фетальной ДНК в крови матери исследование данного фактора, насколько это информативно и целесообразно?
По поводу метода родоразрешения - вопроса нет, решается индивидуально
Заранее очень признательна за ответ
Ответ для пациентки только один - по факту след. беременности обратиться в ту клинику, где знают как вести беременность/родоразрешение в данной редкой ситуации, для Вас может будет интересным сей фрагмент брит. рекомендаций:
4.3.5 Women with immune anti-K, or other Kell system antibodies.
HDN due to anti-K is characterised by low haemoglobin, but amniotic and/or
cord bilirubin levels are not generally reported. The fetal anaemia associated
with anti-K may be due to the inhibition of K positive erythroid early progenitor
cells [Vaughan et al, 1998] or to promotion of their immune destruction [Daniels
et al b, 2003].
While it has been stated that the severity of HDN due to anti-K is not correlated
with titre of the antibody reports of affected pregnancies are associated with
antibodies with a titre of at least 32. [McKenna et al, 1999; Ahaded et al, 2000]
However, samples from women with anti-K should be titrated by IAT when first
identified in the pregnancy, as for any clinically significant antibody.
The majority of cases of anti-K in pregnant women are the consequence of
previous K positive transfusions. The incidence of anti-K could be reduced by
selecting K negative units for transfusion to females with potential for
childbearing [Lee & de Silva, 2004]. Therefore selecting K-negative units for
females under the age of 60 is considered good practice. However urgent
transfusions should not be delayed if suitable K-negative units are not
immediately available.
The transfusion history of women with anti-K should be established and a
sample from the father of the fetus should be K typed. If the woman has not
been transfused and the father is K positive, the patient should be referred to a
specialist unit and titration of samples should be performed at monthly intervals
to 28 weeks, and at fortnightly intervals thereafter. If the father is K negative
and a confidential enquiry establishes paternity, no further samples are
required until 28 weeks when the antibody should be titrated and further
antibodies excluded.
The fetus can be K typed from an amniocentesis sample, but this sampling
involves physical intervention with associated risks to the fetus and of
stimulating the antibody level. See section 7, ‘Fetal genotyping’, for reference to
the development of K genotyping from peripheral maternal blood samples.
Recommendation 8: Cases of anti-D, anti-c and anti-K [unless the father is
confirmed K negative] should be assessed at monthly intervals to 28 weeks
gestation and at fortnightly intervals thereafter. Such cases must be referred to
a specialist fetal medicine unit if the antibody reaches the critical level and/or
the level is rising significantly. (Grade B)
[ Ссылки доступны только зарегистрированным пользователям ]
Читайте также:

