7 изучение микро и макропрепаратов опухоли
Клинические рекомендации
СОТРУДНИЧАЮЩИЕ ОРГАНИЗАЦИИ
государственное бюджетное учреждение здравоохранения
Медико-социальный институт,
частное образовательное учреждение высшего профессионального образования
КОЛЛЕКТИВ АВТОРОВ
Шелехова Ксения Владимировна
доктор медицинских наук
Рыбакова Маргарита Григорьевна
доктор медицинских наук, профессор
Чирский Вадим Семенович
доктор медицинских наук, профессор
Ковальский Георгий Борисович
доктор медицинских наук, профессор
Введение
Протокол патологоанатомического исследования новообразования мягких тканей должен отражать следующие моменты:
-хирургическое вмешательство, которое было выполнено,
- структуры/органы, представленные для исследования,
-размер, тип, степень гистологической злокачественности опухоли (грэйд),
- распространение неоплазмы в кожу, мышцы, периостеум, кость, суставную полость, вовлеченность крупных сосудов и нервов,
- статус краев резекции с точным указанием расстояния до ближайшего края резекции (менее 2 см),
- наличие отсевов (сателлитов) опухоли в окружающих тканях,
- наличие/отсутствие метастазов, в том числе в лимфатических узлах.
Основные подходы к исследованию опухолей мягких тканей
Выделяют следующие группы хирургических вмешательств при новообразованиях мягких тканей:
Биопсия – трепан-биопсия, инцизионная и эксцизионная биопсия (с оценкой края резекции).
Резекция - внутриопухолевая резекция (периферическая часть опухоли остается; Например,частичная резекция или выскабливание.Если при попытке выполнения краевой резекции выявляется микроскопически позитивный край резекции, то вмешательство трактуется как внутриопухолевая резекция),
- краевая резекция (удаление опухоли вместе с капсулой/псевдокапсулой и небольшим объемом окружающих тканей; при этом микроскопически край резекции должен быть негативным),
- широкая резекция(резекция внутри компартмента, опухоль удаляется вместе с псевдокапсулой и манжетой окружающих нормальных тканей, но без полного удаления мышечной группы, компартмента или кости),
и радикальная резекция (удаление целогомягкотканногокомпартмента).
Локализация опухоли мягких тканей
Локализация опухолей мягких тканей имеет важное значение для диагностики нозологии.
В 8-й редакции классификации TNMи AJCCруководства по стадированиюсаркомакцентировано внимание на первичной локализации новообразования мягких тканей, как влияющей нарецидивирование и риск метастазирования. Для сарком тела и конечностей, забрюшинного пространства, головы и шеи, висцеральной, а также сарком орбитальной локализации разработаны разные системы стадирования.
Голова и шея
Система стадирования применяется для сарком, развившихся в подкожных и глубоких структурах шеи, включая нейро-сосудистые, в полости рта, верхнем дыхательном тракте, включая носовую полость, синусы, глотку, гортань, нижневисочную ямку и жевательное пространство, большие слюнные железы, щитовидную и паращитовидные железы, шейный отдел пищевода и трахеи, а также периферические и черепные нервы. Традиционный порог размера опухоли (5 см) для этой группы не применяется, так как при меньших размерах опухоли имеют больший риск рецидивирования и метастазирования.
Туловище и конечности
Система стадирования применяется к саркомам, развившимся на туловище и конечностях, включая молочную железу.
Грудная и брюшная полость
Система стадирования применяется к саркомам, развившимся в полостных органах, включая пищевод, желудок, тонкий и толстый кишечник, а также паренхиматозных органах (печень, почки, легкие, сердце). Саркомы, развившиеся в перитонеальной, плевральной и медиастинальной полостях, но не из органов, могут стадироваться по системе ретроперитонеальных сарком.
Забрюшинное пространство
Система стадирования применяется к саркомам, развившимся в забрюшинном пространстве, перитонеальной, плевральной и медиастинальной полостях, но не из органов, расположенных в этих пространствах.
Орбита
Система стадирования применяется к саркомам, развившимся из структур полости орбиты, включая глазной нерв и его оболочки, слезные железы, экстраокулярные мышцы, фасции, орбитальный жир, сосуды.
Исследование макропрепарата
Образцы ткани опухолей мягких тканей оптимально получать свежими/нефиксированными из-за дополнительных методов исследования, таких как цитогенетические, электронно-микроскопические, для которых необходима свежая ткань.
При первичном осмотре макропрепарата необходимо:
А. Сориентировать препарат анатомически. При этом часто необходима консультация хирурга, выполнявшего операцию.
Б. Идентифицировать компоненты образца (мягкие ткани, костные структуры, кожи).
В. Определить взаимоотношения между образованием и каждым компонентом.
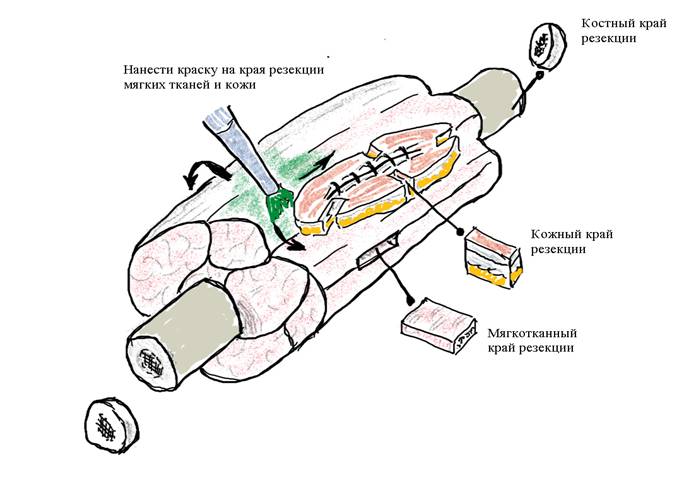
Г. Промаркировать края препарата краской (рис.1).
Д. Выполнять разрезы вдоль длинной оси препарата, предварительно пальпаторно определив образование. При необходимости рекомендуется использовать предоперционные данные КТ, МРТ.
Опухоль рекомендуется разрезать на пластины через 1см и меньше, особенно при однородном виде. Опухоли, известные как саркомы высокой степени гистологической злокачественности по результатам предшествующей биопсии, требуют меньшее количество разрезов, чем саркомы низкой степени гистологической злокачественности.
Необходимо тщательно определить и зафиксировать в протоколе размер опухоли (в 3-х плоскостях), консистенцию и цвет. Размер опухолей мягких тканей является важной прогностической характеристикой. Также необходимо точно определить эпицентр опухоли (дермальную, подкожную, фасциальную, субфасциальную, внутримышечную, висцеральную или смешанную локализацию).
В случае неэксцизионной биопсии (трепан-биопсия, инцизионная биопсия) размер опухоли не может быть определен патоморфологически, поэтому должны быть использованы данные КТ, МРТ и тд.
Отметить взаимоотношение новообразования с окружающими тканями – наличие или отсутствие капсулы/псевдокапсулы, инфильтративный рост.
Необходимо отметить вовлеченность крупных сосудов, нервов или суставной полости. Эти моменты важны при стадировании, а в ряде случаев для верификации происхождения новообразования.
В описательной части протокола исследования необходимо отметить наличие кист, некрозов с определением наибольшего процента занимаемой площади, кровоизлияний, миксоидных изменений, кальцификатов, депозитов кости и/или хряща.
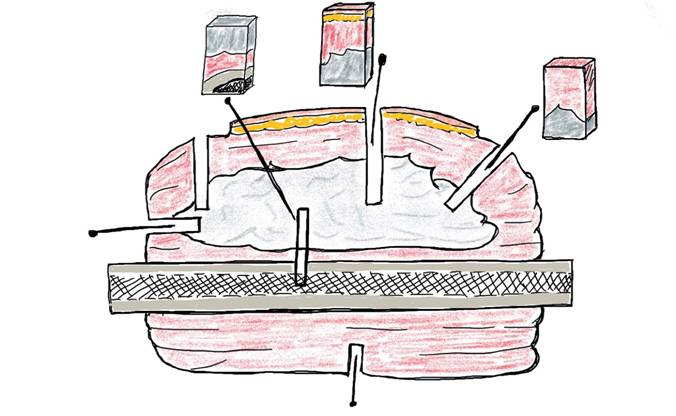
При эксцизионных биопсиях, резекциях необходимо определить расстояние от внешней границы опухоли до каждого края резекции и взаимоотношение неоплазмы с каждым из компонентов препарата. Очень важно точно определить этот показатель, если расстояние менее 2 см до одного из краев резекции.По возможности, края резекции от опухолей мягких тканей должны гистологически исследоваться как перпендикулярные срезы. Участки, где расстояние от опухоли до края более 5 см, не нуждаются в микроскопическом исследовании, за исключением случаев ангиосаркомы и эпителиоидной саркомы, для которых характерны отсевы в окружающие ткани.
Образцы для гистологического исследования следует братьиз гетерогенных участков. Существует правило, что образец для гистологического исследования берется через каждый сантиметр наибольшего диаметра опухоли. В большинстве случаев для гистологического исследования необходимо брать 12 или менее фрагментов новообразования, а также ближайший край резекции. Следует отметить, что образцы для микроскопии должны отражать различные участки опухоли и взаимоотношения ее с каждой из структур препарата (рис. 2).
Свежая ткань для специального исследования должна быть направлена сразу во время операции.
Также следует отметить наличие региональных лимфатических узлов и взять их образцы для гистологического исследования. Однако для сарком мягких тканей статус лимфатических узлов не является строго обязательным, так как лишь несколько разновидностей имеют склонность метастазировать лимфатическим путем (ангиосаркома, эпителиоидная саркома, синовиальная саркома и светлоклеточная саркома).
Молекулярно-биологические исследования.
Важно замораживать небольшое количество ткани, если это возможно. Данные образцы могут быть использованы для анализа специфических опухолевых транслокаций, которые помогают классифицировать опухоли мягких тканей (табл. 1). Также терапевтические протоколы все больше требуют свежую ткань для корреляционных исследований. Примерно 1 см 3 свежей ткани должно быть разделено на мелкие фрагменты по 0,2 см. Замороженную ткань оптимально хранить при температуре -70ͦС.
Таблица 1. Характерные цитогенетические и молекулярные нарушения в опухолях мягких тканей
Примеры задач, предлагаемых студентам для решения
Задача № 1. В толще кожи обнаружена плотная опухоль, подвижная, хорошо отграниченная от окружающих тканей. На разрезе опухоль представлена белесоватой тяжистой тканью, а при микроскопическом исследовании - хаотично переплетающимися пучками коллагеновых волокон; клеток мало.1. Назовите опухоль. 2. К какой группе опухолей, согласно гистогенетической классификации, она относится? 3. Доброкачественная она или злокачественная? 4. Как назвать эту опухоль, руководствуясь соотношением в ней клеток и волокон?
Задача № 2. Больной обратился к врачу по поводу опухолевидного образования на передней поверхности грудной стенки, которое пальпируется под кожей в виде подвижного узла. Опухоль удалена. Макроскопически она имеет четкие границы, вылущивается из капсулы; на разрезе волокнистого строения, эластической консистенции, серо-розового цвета.
1. Доброкачестванная или злокачественная опухоль? 2. Из каких тканей могла расти опухоль? 3. Какую окраску можно применить для уточнения ее гистогенеза?
1. Назовите опухоль. 2. Доброкачественная она или злокачественная? 3. Из какой ткани развилась? 4. Где можно ожидать первые метастазы опухоли?
Ответы на задачи (для самоконтроля)
Задача № 1. 1. Фиброма. 2. Мезенхимальных. 3. Доброкачественная. 4. Плотная фиброма.
Задача № 2. 1. Доброкачественная. 2. Из соединительной, мышечной. 3. Пикрофуксином.
Задача № 3. 1. Саркома. 2. Злокачественная. 3. Из костной (остеосаркома). 4. В легких.
Рекомендации по самоподготовке к занятию
А) из курса эмбриологии – развитие зародышевых листков.
Б) из курса гистологии – принципы классификации тканей организма по морфогенезу; строение сосудов, мышц, соединительной ткани, специализированных видов мезенхимальных тканей (жировой, хрящевой, костной).
2. Основные вопросы темы:
Понятие об опухолях, отличие опухолей от других процессов, в основе которых лежит пролиферация клеток.
Понятие об опухолевом атипизме, виды атипизма в опухолях.
Виды роста опухолей.
Принципы классификации опухолей.
Метастазирование опухолей, пути метастазирования, его избирательность. Понятие о поздних метастазах.
Основные критерии доброкачественности и злокачественности опухолей.
Классификация мезенхимальных опухолей.
Макро- и микроскопическая характеристика мезехнимальных опухолей, особенности их роста и метастазирования.
Методические указания к самостоятельной работе
на практическом занятии
Работа с макропрепаратами.
При изучении макропрепарата на что обратить внимание
В миометрии опухолевые узлы беловатого цвет округлой формы плотной консистенции, на разрезе имеют волокнистую структуру.
Остеобластокластома верхней челюсти
Над альвеолярным отростком выступает шаровидное опухолевидное образование темно-коричневого цвета.
Опухоль желтого цвета с четкими границами, на разрезе представлена дольками жировой ткани различных размеров и формы.
Капиллярная гемангиома кожи
Над поверхностью кожи выступает шаровидный опухолевый узел с четкими границами, имеющий коричневый цвет (за счет образовавшегося гемосидерина).
Саркома плечевой (бедренной) кости
Часть трубчатой кости замещена опухолевой тканью с нечеткими границами рыхлой консистенции розовато-белого цвета (напоминает рыбье мясо).
Саркома нижней челюсти
Гематогенные метастазы злокачественной опухоли в легкое (печень)
В органе на разрезе видны множественные округлые с четкими контурами бледно-серые опухолевые узлы. В центре некоторых узлов размягчение ткани.
Микропрепараты для самостоятельного изучения и схематической зарисовки в рабочих альбомах.
Для опухолей мягких тканей эта система несколько модифицирована. Так, выделяют T1-опухоли размером менее 5 см, Т2 — опухоль с прорастанием сосудов, нервов, костей. N и М имеют то же значение, что и в других опухолях При определении прогноза, кроме указанных, целесообразно учитывать и множество других факторов, конкретизация которых не всегда возможна н не поддается четкой оценке (возраст, наличие других заболеваний, особенности локализации опухоли и т. д. ). При прочих равных условиях длительность жизни больного во многом зависит от гистогенеза опухоли. И все же для прогноза решающим является наличие метастазов. Метастазирование возможно уже в ранний период опухолевого роста Так, по Gullino (1977), метастазы могут возникать уже при опухоли диаметром 1—2 мм.
Цитологические исследования, по мнению многих, для опухолей мягких тканей малорезультативны. Однако опыт работы лаборатории клинической цитологии. Всесоюзного онкологического научного центра АМН СССР свидетельствует о том, что этим методом не следует пренебрегать, так как при некоторых типах опухолей цитологическое исследование дает вполне достоверные результаты.
В качестве иллюстрации можно привести результаты исследований В. К. Сокодовой, которая при цитологическом исследовании 118 опухолей мягких тканей в 30 случаях дала точное заключение о тканевой принадлежности опухоли и степени ее злокачественности (чаще при сосудистых опухолях), в 66 случаях удалось установить диагноз саркомы без дальнейшей детализации, в 4 случаях было дано заключение о наличии злокачественной опухоли. Ошибочное заключение было дано всего в 1% наблюдений. Пункционная биопсия опухолей, исследование которой обычно осуществляется на цитологическом уровне, позволяет установить достоаерный диагноз не более чем в 15%.
Сопоставление данных гистологического и цитологического исследования не только расширило возможности использования цитологического метода при ранней диагностике опухолей мягких тканей, но и позволило получить ценные дополнительные данные о структурных и функциональных особенностях опухолевых клеток
Срочные исследования в ходе оперативного вмешательства многими авторами не рекомендуются (в частности, и составителями. Гистологической классификация опухолей). Это мотивируется тем, что при подобном исследовании берется недостаточно материала, вследствие чего не всегда удается с необходимой полнотой охарактеризовать процесс н определить наличие или отсутствие злокачественного роста и степени катаплазии, а также глубины инфильтрации окружающих тканей.
Указывают, что для установления диагноза большинства мягкотканных опухолей достаточно препаратов, окрашенных гематоксилином и эозином. Однако для выяснения гистологической принадлежности сарком, не говоря уже об их гистогенезе, степени катаплазии, часто приходится прибегать к многочисленным селективным окраскам, импрегнации серебром, иммуноморфологическим методикам. В последнее время все большее значение в диагностике приобретает электронная микроскопия, посредством которой удается обнаружить внутриклеточные структуры, характерные для нормальных клеток того или иного тканевого типа и, таким образом, выяснить гистогенез опухоли и морфометрический метод исследования, особенно для выяснения степени катаплазии опухолей.
Следует еще раз напомнить, что данные о гистогенезе опухолей и степени их катаплазии играют важную, а часто и главную, роль при назначении лечения и определении объема оперативного вмешательства. Что касается значения биопсии опухоли вообще и особенно инцизионной, для дальнейшего течения опухоли и возможного неблагоприятного влияния этого мероприятия, то мнения здесь до сего времени противоречивы. Одни авторы указывают на возможность ускорения роста опухоли и ее диссеминацию после инцизнонной биопсии, другие это отрицают или считают возможность минимальной. Указывается, однако, что иицизноиная биопсия, действительно, противоречит принципу абластики н поэтому должна проводиться только срочно, т. е. в ходе операции, что, как уже упоминалось, при исследования опухолей мягких тканей не всегда дает удовлетворительные результаты.
При подготовке к экзамену требуется знание морфологических особенностей жизненных стадий паразитов. По совокупности признаков надо уметь дифференцировать объекты на препаратах, которые изучались в процессе освоения программного материала.
Для подтверждения правильности решения задач по медицинской паразитологии на экзамене предлагается найти среди предложенных объектов необходимый макро- или микропрепарат паразита.
1. малярийный плазмодий
6. циста балантидия
7. личинка трихинеллы
8. смесь яиц гельминтов
9. печеночный сосальщик
10. кошачий сосальщик
11. ланцетовидный сосальщик
12. головка свиного цепня
13. членики зрелые: а) свиного цепня
б) бычьего цепня
в) широкого лентеца
14. эхинококк – ленточная стадия
15. карликовый цепень
16. поперечный срез аскариды
17. острица детская
18. клещ таежный
19. чесоточный клещ
20. комар обыкновенный
21. головки комаров обыкновенного и малярийного
23. клоп постельный
24. вошь головная
25. лобковая вошь
26. ротовой аппарат черного таракана
1. финнозная стадия свиного цепня
2. финнозная стадия эхинококка
3. ленточная стадия цепня
4. ленточная стадия широкого лентеца
5. половозрелая стадия аскариды
6. печеночный сосальщик
Указатель литературы
Обязательная литература
1. Биология в 2 кн. Учебник для медицинских специальностей вузов/В.Н. Ярыгин, И.Н.Волков, В.В. Синельщикова; под. ред. В.Н. Ярыгина.- М.: Высш. шк., 2003.
2. Биология в 2 кн. Учебник для медицинских специальностей вузов/В.Н. Ярыгин, И.Н.Волков, В.В. Синельщикова; под. ред. В.Н. Ярыгина.- 7-е изд., стер.- М.:Высш. шк., 2005.
3. Руководство к практическим занятиям по биологии/ под ред. В.В.Маркиной.- М.: Медицина, 2005.
4. Тексты лекций.
Дополнительная литература
1. Анатомия позвоночных 1,2 том / А. Ромер, Т. Парсонс. – М.: Мир, 1992
2. Эволюционное учение/ А.В.Яблоков, А.Г. Юсуфов.– М.: Высшая школа, 1998
3. Факторы эволюции/ И.И.Шмальгаузен. – М., Л-д.: АН СССР, 1968
4. Размышления натуралиста/ В.И.Вернадский.- М.: Наука, 1977
5. Тропические болезни/ Е.П. Шувалова. – М.: Медицина, 1989
6. Введение в современную генетику/ Б.П. Эфроимсон.- М.: Медицина, 1968
7. Общая и медицинская генетика/ В.П.Щипков.- М.: Академия, 2003
8. Медицинская генетика/ Е.К. Гинтер.- М.: Медицина, 2003
9. Клиническая генетика/ Н.П. Бочков. - М.: ГЭОТАР-Мед., 2004
10. Происхождение человека / М.Ф.Неструх. - М.: Наука, 1979
11. Окружающая среда и человек / Д.П. Никитин, Ю.В. Новиков. - М.: Высшая школа, 1980
12. Основы общей экологии и охраны природы / Г.А. Новиков. - Л., 1979
13. Экологическая паразитология / К.Кеннеди. - М.: Мир, 1979
14. Биология человека / Дж.Харрисон, Дж. Уайнер, Дж. Теннер, Н.Барникот, В. Рейнолдс . - М.: Мир, 1979
15. Генетика с основами селекции / С.Г. Инге-Вечтомов. - М.: Высшая школа, 1989
16. Общая и молекулярная генетика / И.Ф. Жимулев. - Новосибирск, 2003
17. Основы клинической генетики / Г.Р. Мутовин. - М.: Высшая школа, 2001
18. Атлас микроскопического и ультрамикроскопического строения клетки. - М: Медицина, 2004
19. Регуляторные системы органов человека. - М.: Дрофа, 2003
20. Медицинская паразитология/Е.Н. Барышников. - М.: Владос, 2005
21. Медицинская паразитология/ ред. Р.Х. Яфаев. - СПб: Фолиант,2003
Методические пособия, рекомендации
1. Биология. Учебно-методическое пособие/ А.А. Карачева, М.Н.Максимова, Л.С. Смирнова, В.А.Чиненков, Г.П. Гаевская, Н.Н. Дегерменджи, Т.С. Подгрушная. - Красноярск: КрасГМА, 2001
2. Краткий генетический словарь/ А.А. Карачева, Л.С. Смирнова. - Красноярск: КрасГМА, 2002
3. Контрольно-обучающие тестовые программы по паразитологии// А.А. Карачева, Г.П.Гаевская, Т.С. Подгрушная. - Красноярск: КрасГМА, 2003
4. Лекции по биологии/ А.А. Карачева. - Красноярск: КрасГМА, 2005
Приложение
ИЗМЕНЕНИЯ И ДОПОЛНЕНИЯ ДЛЯ студентов ПЕДИАТРИЧЕСКОГО ФАКУЛЬТЕТА
Для студентов педиатрического факультета с учетом профессиональной направленности следует обратить особое внимание наЭкзаменационные вопросы, связанные с биологией развития, особенно коснуться постэмбрионального периода онтогенеза, его основных процессов: роста, формирования дефинитивных структур, полового созревания (Раздел III. Организменный (онтогенетический) уровень организации биологических систем, вопрос № 16). Уделить внимание необходимо критическим периодам в онтогенезе. Аномалиям и порокам развития, их классификации, значению нарушения частных и интегративных механизмов онтогенеза в формировании врожденных пороков развития. Иметь конкретные представления о значении тератогенеза и канцерогенеза в процессе развития организма (Раздел III. Организменный (онтогенетический) уровень организации биологических систем, вопрос № 18).
При изучении медицинской экологии обратить внимание на появление нового типа заболеваний человека – экологические зависимые, проявляющиеся часто у детей, иметь представление об экологической безопасности человека (Раздел V. Биогеоценотический и биосферный уровни организации биологических систем, вопрос №4).
Подготовка материала по паразитарным болезням человека требует особого внимания студентов педиатрического факультета к паразитам, поражающим развивающийся организм в утробе матери и преимущественно поражающих детский организм (Раздел V. Биогеоценотический и биосферный уровни организации биологических систем: вопрос №14 – дизентерийная амеба; вопрос № 15 – лейшмании, вызывающие висцеральный лейшманиоз; вопрос №16 – лямблии; вопрос № 17 – токсоплазмы; вопрос №23 – карликовый цепень; вопрос № 25 – аскарида, острица).
ИЗМЕНЕНИЯ И ДОПОЛНЕНИЯ ДЛЯ СТУДЕНТОВ СТОМАТОЛОГИЧЕСКОГО ФАКУЛЬТЕТА
Последнее изменение этой страницы: 2017-02-22; Нарушение авторского права страницы
ОНКОЛОГИЯ
Опухоль (tumor, neoplasma, blastoma) – патологический процесс, характеризующийся бесконтрольным размножением и ростом клеток, что связано с изменениями в генетическом аппарате клеток.
Свойства опухоли:
1. автономный рост опухоли,
2. атипизм опухоли – новые свойства опухоли, которые отличают ее от нормальной ткани,
3. катаплазия – процесс появления новых свойств.
Виды атипизма:
1. морфологический (тканевой и клеточный) атипизм. Тканевой атипизм характеризуется нарушением формы и величины морфологических структур, нарушении соотношений стромы и паренхимы, беспорядочном расположении волокнистых структур. Тканевой атипизм характерен для зрелых, доброкачественных опухолей. Клеточный атипизм означает, что опухоль построена из клеток разной величины и формы (клеточный полиморфизм), выражена гиперхромия (сильное окрашивание) ядер, нарушение соотношения между ядром и цитоплазмой, патология митоза.
2. биохимический атипизм – выражается изменением метаболизма опухолевых клеток,
3. иммунологический атипизм – проявляется новыми антигенными свойствами.
Опухоль может иметь различные форму, вид, размеры. Она может иметь форму узла, бляшки, гриба, капусты, язвы, неопределенной формы. Поверхность ее бывает гладкая, бугристая или сосочковая. На разрезе опухоль имеет вид рыбьего мяса, а может быть пестрой при наличии кровоизлияний или участков некроза.
Опухоль состоит из паренхимы и стромы. Паренхима состоит из специфических элементов опухоли (опухолевые клетки), а строма – соединительной тканью, содержащей сосуды и нервы. В незрелых опухолях выражена паренхима - это гистиоидные опухоли. В зрелых опухолях выражена паренхима и строма – это органоидные опухоли.
Виды роста опухолей
Различают:
1. уницентрический и мультицентрический рост,
2. экспансивный, инфильтрирующий и аппозиционный рост,
3. экзофитный и эндофитный рост.
Доброкачественные и злокачественные опухоли
Доброкачественные, или зрелые опухоли состоят из дифференцированных клеток, что приближает их по строению к нормальной ткани (гомологичные опухоли). Характерен тканевой атипизм, экспансивный, медленный рост. Такие опухоли не дают метастазов. Доброкачественные опухоли могут малигнизироваться, то есть переходить в злокачественные.
Злокачественные, или незрелые опухоли состоят из мало- или недифференцированных клеток. Они очень слабо похожи на ткань из которой произрастают или совсем непохожи (гетерологические опухоли). В незрелых опухолях выражен как тканевой , так и особенно клеточный атипизм. Злокачественные опухоли имеют инфильтрируюший, быстрый рост, что может приводить к разрушению тканей. Злокачественные опухоли дают метастазы, рецидивируют, оказывают общее и местное влияние на организм.
Метастазирование – процесс переноса опухолевых клеток в различные органы и ткани с развитием новых опухолевых очагов – метастазов. Виды метастазов:
1. лимфогенные метастазы возникают при метастазировании по лимфе в регионарные и отдаленные лимфоузлы. В первую очередь лимфогенные метастазы возникают при раках.
2. гематогенные метастазы чаще всего возникают в легких, печени, костях, головном мозге, почках. В первую очередь гематогенные метастазы встречаются при саркомах.
3. контактные метастазы происходят при переносе опухолевых клеток по серозным оболочкам (плевра, брюшина, перикард).
4. смешанные метастазы – сочетание нескольких форм метастазирования.
Метастазы, как правило растут быстрее, чем первичная опухоль.
Рецидив опухоли – появление ее на том же месте после хирургического удаления. Опухоль развивается из отдельных клеток, которые не были полностью удалены.
Переходное место между зло- и доброкачественными опухолями занимают опухоли с местным инвазивным ростом, которые не дают метастазов.
В опухолях часто возникают вторичные изменения: кровоизлияния, дистрофии, некроз, распад опухоли.
Морфогенез опухолей
Разделяют стадию предопухолевых изменений и стадию формирования и роста опухоли.
Среди предопухолевых изменений выделяют:
• фоновые изменения – это процессы, которые могут привести к нарушению регенерерации: дистрофия, атрофия, гиперплазия, метаплазия.
• собственно предрак - тяжелая дисплазия. Дисплазия – это процесс, при котором нарушается пролиферация и дифференцировка клеток.
Формирование опухоли, или переход предопухолевых изменений в опухоль объясняет теория опухолевого поля Уиллиса. По этой теории в органе возникают множественные точки роста опухоли, которые образуют опухолевое поле. Опухолевое превращение происходит от центра поля к периферии за счет аппозиционного роста, а потом наблюдается инфильтративный рост опухоли.
Классификация опухолей
Международная классификация опухолей построена по гистогенетическому принципу, т.е. классифицируют опухоли в зависимости от происхождения из той или иной ткани. По этой классификации выделяют 9 групп опухолей.
I. Эпителиальные органонеспецифические опухоли.
II. Эпителиальные органоспецифические опухоли.
III. Мезенхимальные опухоли.
IV. Опухоли меланинобразующей ткани.
V. Опухоли нервной системы и оболочек мозга.
VI. Опухоли системы крови.
VII. Тератомы.
VIII. Опухоли АПУД-системы (АПУДОМЫ).
IX. Опухоли спорного и неясного генеза.
Эпителиальные органонеспецифические опухоли
Опухоли этого типа происходят из плоского или железистого эпителия, который не выполняет какую-либо специфическую функцию. Это эпидермис, эпителий полости рта, пищевода, эндометрия, бронхов, желудка, кишечника.
Доброкачественные опухоли
К доброкачественным эпителиальным органонеспецифическим опухолям этой группы относят папиллому и аденому.
Папиллома – опухоль из плоского или переходного эпителия. Имеет шаровидную форму, с поверхности гладкая или зернистая, размером от зерна до горошины, рост – экзофитный, т.е. растет на поверхности кожи или слизистой оболочки на широком основании или на ножке. По отношению к тканям - рост эксапансивный. Это гомологичная, органоидная опухоль, построенная из дифференцированных клеток. Имеется тканевой атипизм, базальная мембрана сохранена. Локализация: кожа, слизистые, покрытые плоским или переходным эпителием – полость рта, истинные голосовые связки, лоханки почек, влагалище). Очень редко папилломы могут переходить в злокачественные опухоли (малигнизация).
Аденома – опухоль железистых органов и слизистых оболочек, покрытых призматическим эпителием. Имеет вид узла с четкими границами, мягкой консистенции. Рост может быть эндофитным (в толще органа) и экзофитным (на поверхности органа). При экзофитном росте говорят о железистом полипе. По отношению к окружающим тканям – рост экспансивный. На микро - аденома имеет органоидное строение и состоит из дифференцированных железистых клеток и клеток призматического эпителия, которые образуют железистые структуры. Имеется только тканевой атипизм Базальная мембрана не разрушена (сохранна). Виды аденомы:
1. Фиброаденома – аденома в которой выражена строма, опухоль при этом плотная.
2. Ацинозная аденома – состоит из железистых структур, которые похожи на пузырьки.
3. Табулярная аденома – состоит из железистых трубочек.
4. Трабекулярная аденома – имеет вид железистых тяжей.
5. Цистаденома – имеет вид кист.
Аденома может перейти в рак (малигнизация).
Злокачественные опухоли
РАК (карцинома) - это злокачественная опухоль, из эпителия. Они встречаются во всех органах, где имеется эпителиальная ткань.
Рак в одних случаях имеет вид полипа или узла белесоватой ткани с нечеткими границами, в других представлен раковой язвой или неопределенными образованием. Для рака характерен тканевой и клеточный атипизм, инфильтративный рост, способность давать метастазы в первую очередь – лимфогенные. Раковые опухоли – гетерологичные, гистиоидные.
Различают микроскопические (гистологические) формы рака:
1. Рак на месте (carcinoma in situ),
2. Плоскоклеточный рак с ороговением и без ороговения,
3. Аденокарцинома (железистый рак),
4. Слизистый (перстневидноклеточный) рак,
5. Солидный рак,
6. Трабекулярный рак,
7. Фиброзный рак (скирр),
8. Медуллярный рак (мозговидный рак).
9. Мелкоклеточный рак.
Рак на месте –форма рака без инфильтративного роста, но с признаками клеточного атипизма. Рост опухоли происходит только в границах эпителия, без разрушения базальной мембраны. Метастазы не дает. Рак на месте – это стадия роста, со временем переходит в инфильтративный рост.
Плоскоклеточный рак – происходит из плоского эпителия кожи, и слизистых покрытых многослойным плоским эпителием (полость рта, пищевод, шейка матки, влагалище). В слизистых оболочках, покрытых призматическим эпителием, плоскоклеточный рак может возникнуть после метаплазии. Опухоль состоит из очагов атипичных клеток эпителия, которые врастают в окружающую ткань разрушая ее. Клетки могут ороговевать – плоскоклеточный рак с ороговением. В ткани такого рака находят раковые жемчужины. При менее дифференцированном раке ороговения нет – плоскоклеточный рак без ороговения. Дает лимфогенные и гематогенные метастазы. Плоскоклеточный рак это одна из форм дифференцированного рака.
Аденокарцинома (железистый рак) – происходит из призматического эпителия слизистых оболочек и железистого эпителия. Встречается в слизистых оболочках и в железистых органах. Аденокарцинома – это злокачественный аналог аденомы. Характерен клеточный атипизм, инфильтративный рост, способность метастазировать (лимфогенно и гематогенно). Виды аденокарцином: ацинарная, тубулярная, сосочковая. Аденокарцинома может иметь разную степень дифференцировки (высокодифференцированная, умереннодифференцированная, низкодифференцированная).
Недифференцированные раки – более злокачественные раки с резким атипизмом, быстрым инфильтративным ростом, быстро метастазируют. Недифференцированные раки:
Слизистый рак (перстневидноклеточный) - - это недифференцированный рак, с резко выраженным Раковые клетки способны секретировать слизь.
Солидный рак – это тоже недифференцированный рак. Раковые клетки расположены в виде плотных очагов или ячеек, которые разделены стромой опухоли.
Трабекулярный рак – раковые клетки образуют тяжи, трабекулы, разделенные соединительной тканью.
Фиброзный рак (скирр) – характеризуется тем, что в опухоли сильно развита строма, а паренхима выражена слабо. Рак очень плотный.
Медуллярный рак (рак мозговидный) – в опухоли сильно развита паренхима, а строма выражена слабо. Опухоль мягкая, бело-розового цвета, напоминает ткань мозга.
Мелкоклеточный рак – форма рака, представленная мелкими раковыми клетками похожими на лимфоциты.
ЭПИТЕЛИАЛЬНЫЕ ОРГАНОСПЕЦИФИЧЕСКИЕ ОПУХОЛИ
Определение. Органоспецифические опухоли – это большая группа доброкачественных и злокачественных опухолей, которые развиваются только в определенном органе или происходят из клеток определенного органа и часто сохраняют морфофункциональные свойства этого органа. Они встречаются в экзокринных железах, эндокринных железах и в эпителии.
ОПУХОЛИ ЭКЗОКРИННЫХ ЖЕЛЕЗ И ЭПИТЕЛИЯ
Молочная железа
Доброкачественная опухоль – фиброаденома. Гистогенез – происходит из железистого эпителия молочных протоков, в опухоли хорошо развита строма. Макро – инкапсулированный узел плотной консистенции, белесоватого цвета с четкими границами. Микро – состоит из разрастающихся молочных протоков и выраженной стромы, в опухоли тканевой атипизм. Виды фиброаденомы: периканаликулярная (строма окружает протоки), интраканаликулярная (строма врастает в протоки).
Злокачественные опухоли – неинфильтрирующий дольковый рак, неинфильтрирующий внутрипротоковый рак, болезнь Педжета.
Неинфильтрирующий дольковый рак и неинфильтрирующий внутрипротоковый рак – гистогенез из железистого эпителия молочных долек или эпителия молочных протоков. Это формы рака на месте, растут в молочной дольке или в протоке, но без инвазии, затем переходит в инвазивный (инфильтрирующий) рост.
Болезнь Педжета – характеризуется тремя признаками: воспаление кожи соска и ареолы, светлые крупные клетки Педжета в эпидермисе соска, рак молочных протоков.
Матка
Злокачественная опухоль – хорионэпителиома (опухоль Никифорова). Гистогенез – эпителий ворсин хориона. Опухоль развивается у женщин из остатков последа после аборта, родов и при пузырном заносе. Макро – пестрый мягкий узел в матке. Микро – состоит из атипичных клеток трофобласта. В опухоли нет стромы. Метастазирует гематогенно в легкие.
Кожа
Доброкачественные опухоли – аденомы потовых и сальных желез.
Злокачественные опухоли – рак потовых и сальных желез, базалиома
Базалиома – гистогенез из клеток росткового слоя эпидермиса. Опухоль имеет местный инвазивный рост, но не метастазирует. Локализация – кожа лица.
МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ
Мезенхимальные опухоли происходят из тканей мезенхимального происхождения. Это группа включает опухоли из фиброзной, жировой, мышечной, синовиальной, мезотелиальной, костной, хрящевой тканей, а также опухоли сосудов (кровеносных и лимфатических). Среди этих опухолей выделяют доброкачественные и злокачественные. Название доброкачественной опухоли происходит из названия ткани и суффикса – ома (например: фиброма, миома), название злокачественной опухоли происходит из названия ткани и второго корня – саркома (например: фибросаркома, липосаркома), т.е. все злокачественные мезенхимальные опухоли - это саркомы.
ОБЩАЯ ХАРАКТЕРИСТИКА:
1. типично волокнистое строение,
2. часто происходят вторичные изменения в опухоли: дистрофия, некроз,
3. тканевой атипизм в доброкачественных опухолях: разная толщина пучков, разнообразное направление пучков в опухоли,
4. доброкачественные опухоли происходят из зрелых клеток, но могут малигнизироваться (переходить в злокачественные), т.е. переходить в саркомы.
5. саркомы происходят из незрелых клеток, имеют клеточный атипизм, инфильтративный рост, метастазируют гематогенно и чаще в легкие, кости. На разрезе напоминают рыбье мясо.
ОПУХОЛИ ИЗ СОЕДИНИТЕЛЬНОЙ (ФИБРОЗНОЙ) ТКАНИ.
Доброкачественные: фиброма, десмоид, гистиоцитома.
Злокачественные опухоли: фибросаркома, злокачественная гистиоцитома.
ОПУХОЛИ ИЗ МЫШЕЧНОЙ ТКАНИ.
Доброкачественные: лейомиома, рабдомиома, зернисто-клеточная опухоль (опухоль Абрикосова).
Лейомиома – опухоль из гладких мышц. Макро – одиночные или множественные узлы, с четкими границами, плотные или мягкие. Микро – построена из гладких мышц и соединительной ткани, если соединительная ткань очень выражена – этот вариант лейомиомы называется фибромиома. Локализация – везде, где гладкомышечная ткань, чаще в матке.
Рабдомиома – опухоль из поперечно-полосатых мышц. Макро – узловатый вид, микро – состоит из клеток, напоминающих эмбриональные клетки.
Зернисто-клеточная опухоль (опухоль Абрикосова) – опухоль неясного генеза, Абрикосов предполагал ее генез из миобластов. Макро – вид небольшого инкапсулированного узла, микро - состоит из круглых клеток с зернистой цитоплазмой. Локализация – кожа, язык, пищевод.
Злокачественные: лейомиосаркома, рабдомиосаркома, злокачественная зернисто-клеточная опухоль.
Лейомиосаркома – злокачественная опухоль из гладких мышц. Микро – выраженный клеточный атипизм.
Рабдомиосаркома – злокачественная опухоль из поперечнополосатых мышц. Микро – построена из атипичных клеток, которые напоминают эмбриональные клетки. Наличие в клетках исчерченности говорит о их принадлежности к мышцам.
Злокачественная зернисто-клеточная опухоль – встречается редко, состоит из атипичных клеток с зернистой цитоплазмой.
ОПУХОЛИ НЕРВНОЙ СИСТЕМЫ
Различают опухоли центральной, вегетативной и периферической нервной системы.
Опухоли ЦНС
Различают доброкачественные (зрелые) опухоли и злокачественные (незрелые) опухоли, но по клиническим проявлениям они все злокачественные, т.к. находятся в головном или спинном мозге и оказывают давление на жизненно важные центры. Злокачественные опухоли метастазируют в пределах полости черепа по ликвору. Все клинические симптомы, которые возникают при этих опухолях, делят на общие мозговые симптомы и местные мозговые симптомы. Общие мозговые симптомы связаны с повышением внутричерепного давления и проявляются сильной головной болью, рвотой, судорогами, потерей сознания. Местные мозговые симптомы зависят от локализации опухоли в головном мозге и проявляются нарушением функции зоны поражения (например: при опухоли мозжечка – нарушение движения, при опухоли височной доли – нарушение слуха, при опухоли в области зрительных бугров – слепота).
Классификация опухолей ЦНС:
1. нейроэктодермальные,
2. менингососудистые.
Классификация нейроэктодермальных опухолей:
1. астроцитарные – астроцитома и астробластома (злокачественная астроцитома),
2. олигодендроглиальные – олигодендроглиома и олигодендоробластома (злокачественная олигодендроглиома),
3. опухоли эпендимы и хориодного эпителия – эпендимома и хориоидная папиллома и их злокачественные варианты – эпендимобластома и хориодкарцинома,
4. нейрональные – ганлионеврома, ганглионейробластома (злокачественная ганглионеврома) и нейробластома,
5. низкодифференцированные – мультиформная спонгиобластома и медуллобластома.
Астроцитома – самая частая из доброкачественных глиом. Макро – участок плотной или мягкой ткани с кистами. Рост экспансивный. Микро – состоит из глиальные волокон и клеток похожих на астроциты Локализация – белое вещество больших полушарий мозга. Встречается чаще у детей и лиц молодого возраста.
Олигодендроглиома – доброкачественная глиома из небольших круглых клеток.
Эпендимома – доброкачественная опухоль, связанная с эпендимой желудочков. Растет экзофитно в просвет желудочков на ножке.
Хориодная папиллома – доброкачественная опухоль из хориоидного эпителия в виде ворсинчатого узла растет в желудочках мозга.
Злокачественные глиальные опухоли – астробластому (зл. астроцитому), олигодендроглиому (зл. олигодендроглиому), эпендимобластому (зл. эпендимому), хориодкарциному (зл. хориодную папиллому) от доброкачественных глиом отличают клеточный атипизм, многочисленные митозы, быстрый рост и метастазы.
Мультиформная спонгибластоима – очень злокачественная опухоль, вторая по частоте после астроцитомы, встречается у взрослых. Гистогенез из бластных клеток. Макро – образование без четких границ, мягкой консистенции, пестрого вида. Микро – состоит из полимофрных клеток, в опухоли много некрозов и кровоизлияний. Метастазирует по ликвору.
Медуллобластома – очень злокачественная опухоль, встречается в детском возрасте. Гистогенез из медуллобластов. Микро – состоит из мелких клеток. Локализация – червь мозжечка.
Менигососудистые опухоли
Доброкачественная – менингиома. Злокачественная - менингиальная саркома.
Опухоли вегетативной нервной системы
Опухоли симпатических ганглиев – ганлионеврома (добро), ганглионейробластома (зло), симпатобластома (зло). Эти опухоли чаще встречаются у детей. Локализация – средостение и забрюшинно.
Опухоли из параганглиев – доброкачественная и злокачественная хемодектома
Опухоли периферической нервной системы
Доброкачественные: невринома, нейрофиброма.
Злокачественные: злокачественная шваннома
Невринома – доброкачественная опухоль из клеток шванновских оболочек нервов. Микро – состоит из вытянутых клеток и волокон, которые образуют повторяющиеся структуры.
Нейрофиброма – доброкачественная опухоль из оболочек нервов. Микро – состоит из волокон и клеток.
Злокачественная шваннома – редкая опухоль, для нее характерен клеточный атипизм.
Читайте также:

