Рак желчных протоков симптомы курвуазье
Пищеварительная система выполняет важную функцию - обеспечивает нам жизнедеятельность. Органы пищеварительной системы легки в изучении по сравнению с другими, но очень большая сложность заключается в обеспечении их полноценной работы. Существует много до сих пор плохо изученных патологий органов этой системы. Одним из таких патологических отклонений является болезнь под названием "симптом Курвуазье".
Что собой представляет симптом Курвуазье?
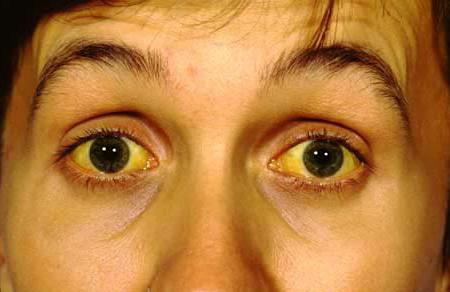
Этот симптом многие специалисты могут определить без каких-либо трудностей, потому что клинические проявления невозможно спутать ни с чем. Эта болезнь характеризуется наличием увеличенного желчного пузыря. Самое удивительное, что он безболезненный, а также напряженный на ощупь. Также сопровождающим признаком является желтуха. Очень часто люди просто не обращают внимания на появившийся желтый оттенок кожи и увеличение внутреннего органа. Мы привыкли к тому, что если не болит, тогда и переживать не стоит. А ведь появление этого симптома может нас о многом проинформировать.
Причины появления патологии
Симптом Курвуазье проявляется вследствие закупорки основного протока желчи опухолью возле большого сосочка двенадцатиперстной кишки (фатерова соска) или же опухолью головки поджелудочной железы. Чаще всего эта опухоль бывает злокачественной. Из этого можно сделать вывод, что симптом Курвуазье - это только следствие какой-либо основной болезни человека. Это состояние организма не характерно для такой болезни, как холедохолитиаз.
Почему желчный пузырь не растягивается?
Увеличение желчного пузыря и желтуха свидетельствуют о неправильном функционировании органа изначально. Когда появляется симптом Курвуазье-Терье, причиной этому может быть не только злокачественная опухоль (хотя так бывает в большинстве случаев). Здесь могут быть и камни в желчном пузыре. Как раз на этом этапе он становится заложником самого себя. В чем же дело, почему этот орган не растягивается, предоставляя возможность выходить желчи, а просто закупоривается? Здесь механизм таков: сам желчный пузырь становится "базой" для возникновения камней, одновременно с процессом образования патогенных элементов, он страдает от хронического холецистита. Вследствие этого возникают на тканях пузыря фиброзно-рубцовые изменения и приводят к тому, что он становится негибким, нерастяжимым. По этой причине при малейшей помехе - опухоли или камне - желчный пузырь закупоривается, и не может дальше функционировать полноценно.
Что еще может сопровождать данный симптом?

Основные характеристики состояния человека, когда у него проявился симптом Курвуазье, описаны выше. Но существуют данные о жалобах пациентов на несколько другие болезненные состояния. Многие больные отмечают, что часто бывает кожный зуд, иногда может появляться чувство тяжести в эпигастральной области и правом подреберье. Кроме этого, некоторые пациенты говорят, что присутствуют такие состояния, как слабость и потемнение мочи. Все это объясняется запущенным процессом интоксикации из-за закрытого прохода желчи.
Объединяя все эти состояния в один симптом, специалист должен сделать еще клинические анализы и пробы на наличие других симптомов. Это очень важно, так как от этого будет зависеть дальнейшее лечение человека. Делаются анализы, которые определяют наличие таких симптомов: Ортнера, Георгиевского-Мюсси, Мерфи. Если после результатов анализов их показатели отрицательные, то речь идет только о таком явлении, как симптом Курвуазье.
При подтверждении патологии могут проводиться такие лечебные мероприятия, как холецистоэктомия, трансдуоденальная папиллосфинктеротомия или же холедохотомия.

Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Рак желчевыводящих путей — это злокачественная опухоль, которая образуется из слизистых оболочек желчных протоков. В истории медицины рак желчных путей часто обнаруживается на патолого-анатомическом вскрытии после смерти человека или является случайной находкой при холецистэктомии, что говорит о трудности диагностирования и постановки диагноза.
Обнаружение его у мужчин выше в полтора раза, хотя предрасположенность наблюдается при желчнокаменной болезни, которая превалирует у женщин. В группу риска входят и мужчины с калькулезным холециститом. Интересно, что у подростков, юношей и девушек, онкология этой области встречается редко. Основной контингент онкологических клиник — пожилые люди.
Эпидемиология указывает на повышенную распространенность этой формы онкообразований в некоторых областях Северной Америки, что связывают с генами, которые передаются по наследству и вызывают патологии развития желчевыводящих путей. Другие ареалы с повышенной заболеваемостью — Дальний Восток и Юго-Восточная Азия, где распространены глистные инвазии гепатобилиарной системы. Заболеваемость в России составляет 3–4%, причем внепеченочные желчевыводящие пути поражаются всего в 15% случаев.
Актуальность проблемы заключается в том, что это — наиболее доступная для удаления локализация, которая имеет самую высокую выживаемость после оперативного вмешательства. Если рак желчных путей операбелен, то он излечим. Тем не менее, заболевание смертельно. При неоперабельном раке или расположении раковой опухоли во внутрипеченочных путях смертность — 95%. Шанс выжить есть всегда, но если рак не лечить, его последствия приводят к летальному исходу.

Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Виды рака желчевыводящих путей
Типология рака желчевыводящих путей учитывает не только его расположение, но и метастазирование, клиническую и цитологическую картину. Стадийность онкопроцесса определяют по классификации TNM.
По цитологии, гистологическому заключению, различают типы:
- • аденокарцинома — встречается чаще всего;
- • плоскоклеточный — составляет 15% от всех видов;
- • железистый (перстневидноклеточный, коллоидный);
- • недифференцированный.
Разновидности рака желчевыводящих протоков по локализации:
- • внутрипеченочный;
- • зоны ворот печени (опухоль Клатскина);
- • внепеченочный.
По форме роста:
- • диффузно-инфильтративный;
- • узловой;
- • папиллярный.
Рак желчевыводящих путей, симптомы и признаки с фото
Рак желчевыводящих путей долго развивается и никак себя не проявляет. Поскольку на этих этапах он носит бессимптомный характер, жалобы у больного отсутствуют. Самое начало заболевания скрыто под симптомами других похожих недугов (калькулезного холецистита, холангита, гельминтозов), которые позже провоцируют развитие рака. Предвестники, начальные признаки патологии —- тошнота, метеоризм, потеря аппетита, тяжесть и болезненность в правом подреберье — какое-то время трактуются неправильно. Даже на УЗИ обнаружение камней (на фото выглядят как светлые пятна) и утолщения стенок холедоха при инфильтративном росте рассматриваются как доброкачественный процесс, воспаление.
Нарушение выведения билирубина и его поступление в кровяное русло и кожу выражаются не только желто-оранжевой окраской, но и другими проявлениями:
- • ощущением зуда без жжения кожных покровов (как при укусах, аллергии);
- • потемнением мочи;
- • светлым калом;
- • диспепсией.
Болевой синдром связан с повышением давления в гепатобилиарной системе — болит в боку справа, отдает в спину, лопатку.
К характерной поздней симптоматике относятся:
- • слабость, утомляемость;
- • полная потеря аппетита;
- • кахексия (явное снижение веса на 8–12 кг за месяц, ослабленное дыхание);
- • интоксикация (частый пульс, субфебрилитет);
- • лихорадка, повышение температуры при осложнениях (распад опухоли, абсцессы, сепсис).

Причины рака желчевыводящих путей
Основными причинами возникновения рака желчевыводящих путей называют повреждения выстилающего эпителия, которые связаны с возрастом, инфекциями, гельминтозами, нарушением оттока желчи.
Ряд факторов, при которых образуется опухоль, следующий:
- • старение — возраст 50–70 лет;
- • вирусный гепатит (заразен; возбудители, вызывающие гепатит В и С, передаются через кровь; заразится типом В можно и при половых контактах, а вот воздушно-капельным путем они не передаются);
- • наследственность (аутоиммунный гепатит, первичный билиарный цирроз);
- • вредные привычки, например, курение и алкоголизм (в том числе женский, который практически неизлечим);
- • гельминтозы (фасциолез, лямблиоз, шистосомоз, аскаридоз);
- • канцерогены (асбест, лакокрасочные материалы);
- • некоторые лекарственные препараты, влияющие на кинетику желчевыводящих путей, вызывающие холестаз;
- • патологии и болезни желчевыводящих путей (камни, склерозирующий холангит, кисты желчевыводящих путей, врожденные аномалии).
Этиология не исключает и психосоматику, то есть появление онкозаболевания на фоне стресса, переживаний.
Стадии рака желчевыводящих путей
Скорость течения и динамика развития опухоли бывают различными. Если рак желчевыводящих путей быстро прогрессирует, срок жизни человека сокращается. Стадийность онкозаболевания определяют чтобы понять, какую помощь нужно оказать, как бороться с онкопроцессом и насколько он опасен.
Стадии протекания призваны показать размеры образования, его прорастание и наличие отдаленных очагов:
- • 0 (in situ) — на ранних этапах не выходит за пределы клеток слизистой;
- • 1 — в пределах желчевыводящих протоков;
- • 2 — прорастает стенки желчевыводящих путей, есть единичные метастазы в регионарных лимфатических узлах;
- • 3 — вовлекаются окружающие структуры (печень, поджелудочная железа, воротная вена, печеночная артерия, кишечник), обширно поражены регионарные лимфоузлы;
- • 4 (последняя) — метастазирует в отдаленные органы.
Если обнаружен рак желчевыводящих путей первой или второй степени, прогноз благоприятный, хотя возможны рецидивы. При третьей и четвертой стадии терапия зависит от места расположения новообразования.
Диагностика рака желчевыводящих путей
Подозрение на рак желчевыводящих путей должно возникнуть при наличии предрасполагающих факторов у возрастных пациентов. Проверить его позволит тщательное обследование, включающее осмотр (пальпацию, пальце-пальцевую перкуссию), а также лабораторное и инструментальное диагностирование:
- • анализ крови, кала, мочи;
- • определение биохимических показателей;
- • проверку на гельминты;
- • биопсию и гистологию тканей;
- • тест на онкомаркеры.
Выявить онкопроцесс и определить его тяжесть помогают:
- • УЗИ;
- • компьютерная томография;
- • магнитно-резонансная томография;
- • ретроградная холангиография;
- • чрескожная, чреспеченочная холангиография;
- • ПЭТ-КТ.
Фотографии и снимки КТ, МРТ проявляют не только новообразование, но и все пораженные метастазами окружающие органы и ткани. Это позволяет сделать описание опухоли, получить представление о том, насколько она запущенная.

Лечение рака желчевыводящих путей
Тактика лечения и действия хирурга при раке желчевыводящих путей зависят от локализации образования. Эффективное средство против рака предлагает хирургия — это полное удаление опухоли вплоть до здоровых тканей. Однако провести операцию не всегда возможно.
При раке внепеченочных путей делают резекцию, похожую на операцию Уиппла, которая дает возможность избавиться от опухоли, победить рак. У 70% заболевших наступает выздоровление или длительная ремиссия, достаточно редко образование появляется повторно. Однако если рак проникает в обе доли печени, цель хирурга — паллиативная операция, уменьшающая стеноз желчевыводящих путей. Замедлить распространение и остановить онкопроцесс помогают лучевая и химиотерапия, продолжительность которых определяется индивидуально.
Если есть противопоказания к операции или химиотерапии, патология прогрессирует, усиливая болевой синдром. Помочь облегчить состояние может обезболивание. Пациентам следует постоянно принимать наркотические анальгетики, обезболивающие и седативные средства.

Профилактика рака желчевыводящих путей
При наличии предрасположенности избежать развития рака желчевыводящих путей сложно, но вполне реально предотвратить воздействие факторов, способных запускать онкопроцесс. Докторами рекомендуется:
- • соблюдать правила гигиены, хранения и термической обработки продуктов, чтобы не заразиться гельминтами;
- • избегать беспорядочных половых связей, защищать себя барьерным методом контрацепции (презервативы), чтобы исключить заражение вирусными гепатитами;
- • отказаться от курения и алкоголя;
- • вовремя лечить заболевания желудочно-кишечного тракта.
Общие рекомендации включают: нормальный сон, режим дня, активный образ жизни, здоровое питание — любители жирной, жаренной и острой пищи также попадают в группу риска.

Лечение рака желчевыводящих путей в Израиле
Лечение рака желчевыводящих путей в Израиле — это широкий спектр паллиативных, консервативных и радикальных методик, применяемых.

Лечение рака желчевыводящих путей
Лечение рака желчевыводящих путей — это радикальные и паллиативные способы удаления онкообразования, призванные вылечить пациента.

Облучение при раке желчевыводящих путей
Лучевая терапия при раке желчевыводящих путей (холангиокарциноме) способствует уничтожению злокачественного очага при помощи.

Лечение химиотерапией рака желчевыводящих путей
Химиотерапия при раке желчевыводящих путей применяется в качестве вспомогательного метода, поскольку основным лечением при данной.

Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:

- Типы рака желчных протоков
- Причины развития заболевания
- Симптомы онкопатологии желчевыводящих протоков
- Стадии патологии
- Пути метастазирования
- Методы диагностики
- Лечение
- Прогноз выживаемости
- Профилактика
Типы рака желчных протоков
Рак желчных протоков классифицируют в зависимости от того, в каком месте находится злокачественная опухоль, и какое гистологическое строение она имеет (из каких типов клеток состоит).
Чаще всего злокачественная опухоль развивается из клеток, выстилающих желчные протоки. Такие опухоли называются аденокарциномами. Их диагностируют в 90–95% случаев. Намного реже встречаются другие гистологические типы:
- плоскоклеточный рак;
- лимфомы — опухоли из лимфоидной ткани;
- саркомы — опухоли из соединительной ткани.
Желчные протоки бывают двух типов: одни находятся внутри печени, другие за её пределами. В зависимости от того, в каких из них возникла злокачественная опухоль, выделяют внутрипеченочные и внепеченочные холангиокарциномы.
В свою очередь, рак внепеченочных желчных протоков делится на две разновидности:
- Проксимальные (гилюсные) холангиокарциномы расположены ближе к печени, до образования общего желчного протока. Это наиболее распространенная локализация — она встречается примерно в 60% случаев.
- Дистальные холангиокарциномы (представленные раком холедоха) встречаются в 20% случаев. Они находятся ближе к двенадцатиперстной кишке. Зачастую до операции бывает сложно разобраться, где именно находится такая опухоль: в желчных протоках или головке поджелудочной железы.
На злокачественные опухоли внутрипеченочных желчных протоков приходится около 20% случаев. Такой тип рака бывает сложно отличить от новообразований печени — гепатоцеллюлярной карциномы.
Причины развития заболевания
Злокачественные опухоли развиваются в результате мутаций, которые возникают в клетках. Назвать точную причину этих мутаций в каждом конкретном случае невозможно. Существуют факторы риска — условия, которые повышают вероятность развития заболевания. Например, известно, что мужчины болеют чаще, чем женщины, а средний возраст людей, у которых диагностирую рак желчных протоков — 65 лет.
Первичный склерозирующий холангит — редкое заболевание, при котором в желчных путях развивается воспаление и происходит процесс рубцевания. Его причины неизвестны, но доказано, что он повышает риск рака. Злокачественные опухоли развиваются у 5–10% людей, страдающих первичным склерозирующим холангитом.
У некоторых людей с рождения имеются выпячивания на стенке общего желчного протока — кисты холедоха. Иногда их симптомы возникают в раннем детстве, а в некоторых случаях заболевание многие годы себя не проявляет. В 30% случаев оно приводит к раку.
Синдром Кароли — редкая наследственная патология, при которой происходит расширение внутрипеченочных желчных протоков, и в них могут развиваться злокачественные опухоли.

Риск рака желчных протоков повышается при некоторых хронических паразитарных заболеваниях. Например, одним из факторов риска является описторхоз — патология, вызванная плоскими червями рода Opisthorchis. Возбудитель распространен на территории Юго-Восточной Азии, а также в России, Украине, Казахстане. Заражение происходит при употреблении в пищу зараженной рыбы.
Вероятность развития рака желчных путей повышают следующие факторы:
- Желчнокаменная болезнь. Камни раздражают слизистую оболочку желчных протоков, вызывают воспаление, в результате которого может пройти злокачественное перерождение.
- Хронические вирусные гепатиты B и C.
- Цирроз. При этой патологии нормальная ткань печени погибает и замещается рубцовой. Цирроз может развиваться в результате вирусных гепатитов или чрезмерного употребления алкоголя.
- Хронический язвенный колит. У таких людей несколько повышена вероятность развития рака желчных протоков, так как в 10% случаев при неспецифическом язвенном колите также обнаруживается первичный склерозирующий холангит.
В качестве потенциальных факторов риска заболевания рассматривают неалкогольную жировую болезнь печени, чрезмерное употребление алкоголя, лишни вес, сахарный диабет, курение, хронический панкреатит, воздействие радона, асбеста, диоксинов.
Симптомы онкопатологии желчевыводящих протоков
На ранних стадиях зачастую опухоль не проявляется какими-либо признаками. Обычно симптомы возникают, когда нарушается отток желчи. Кроме того, клиническая картина зависит от локализации злокачественной опухоли. При раке внутрипеченочных желчных протоков симптомы развиваются намного позже, зачастую когда опухоль успевает сильно распространиться в организме.
Основные проявления рака желчных протоков:
- Механическая желтуха — состояние, при котором нарушается отток желчи, в кровь поступает токсичный продукт распада гемоглобина — билирубин, и из-за этого кожа и слизистые оболочки окрашиваются в желтый цвет.
- Кожный зуд также возникает из-за повышения уровня билирубина в крови.
- Темная моча и светлый стул — эти симптомы возникают из-за того, что желчь не может попасть в кишечник, и организм пытается снизить уровень билирубина в крови, выводя его через почки.
- Боль в животе — локализуется в верхней части справа.
- Снижение аппетита.
- Потеря веса без видимой причины.
- Повышение температуры тела.
- Тошнота и рвота.
Стадии патологии
Как и все злокачественных опухоли, рак в желчных протоках классифицируют по стадиям в соответствии с общепринятой международной системой TNM. Категория T обозначает размеры и распространение первичной опухоли, N — вовлечение в процесс регионарных лимфатических узлов, M — наличие отдаленных метастазов.
В упрощенном виде стадии можно описать следующим образом:
- Стадия I: опухоль находится в пределах желчного протока и не распространяется на соседние ткани.
- Стадии II–III: раковые клетки распространяются в окружающие ткани, регионарные лимфоузлы.
- Стадия IV: имеются отдаленные метастазы.
Классификации по стадиям для отдельных локализаций рака (внутрипеченочных, внепеченочных желчных протоков) имеют свои особенности.
Кроме того, злокачественные опухоли желчных протоков делят на резектабельные и нерезектабельные. Первые можно полностью удалить хирургическим путем, вторые успели слишком сильно распространиться или находятся в труднодоступном месте.
Пути метастазирования
Так как симптомы длительное время отсутствуют, зачастую злокачественные новообразования желчных протоков диагностируют на поздних стадиях, когда опухоль успевает прорасти в окружающие ткани, распространиться в лимфатические узлы, дать отдаленные метастазы. Чаще всего такие опухоли метастазируют в легкие, кости, распространяются по поверхности брюшины — тонкой пленки из соединительной ткани, которая выстилает брюшную полость и покрывает внутренние органы.
Методы диагностики
На данный момент нет скрининговых тестов, с помощью которых можно было бы массово обследовать людей и выявлять злокачественные опухоли желчных путей на ранних стадиях. Чаще всего диагноз устанавливают после того, как пациент обращается к врачу с жалобами, а опухоль успевает прорасти в окружающие ткани, распространиться в лимфатические узлы и дать отдаленные метастазы.
УЗИ — наиболее доступный и простой метод диагностики, с помощью которого можно обнаружить злокачественные новообразования в органах брюшной полости. При подозрении на опухоль желчных протоков могут быть выполнены два разных вида ультразвуковой диагностики:
- Трансабдоминальное УЗИ — процедура, хорошо знакомая многим людям. Исследование проводят специальным датчиком через стенку живота.
- ЭндоУЗИ — процедура, которую выполняют во время эндоскопии. Миниатюрный ультразвуковой датчик находится на конце эндоскопа, который врач вводит в двенадцатиперстную кишку. Это помогает подвести датчик максимально близко к опухоли и лучше оценить ее положение, размеры, степень распространения в соседние ткани.
Холангиография — рентгенографическое исследование, во время которого желчные пути заполняют специальным контрастным раствором, в результате чего их контуры становятся хорошо видны на снимках. Этот метод диагностики применяют, чтобы обнаружить заблокированные опухолью протоки и определиться с тактикой лечения.
Применяют два вида холангиографии:
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Врач вводит эндоскоп в двенадцатиперстную кишку, затем заводит в желчный проток тонкий катетер и вводит контрастный раствор.
- Чрескожная чреспеченочная холангиография — более инвазивная процедура, её проводят, когда нет возможности выполнить ЭРХПГ. Желчные протоки прокрашивают с помощью специальной иглы, введенной через кожу.
Во время холангиографии можно установить стент, провести биопсию.
Самый надежный способ диагностировать злокачественную опухоль — получить ее фрагмент и изучить под микроскопом. Если в образце ткани обнаружены опухолевые клетки, можно практически со стопроцентной вероятностью диагностировать злокачественные новообразования. Для этого проводят биопсию. Она может быть выполнена разными способами: во время холангиографии или с помощью специальной иглы, которую вводят в опухоль под контролем ультразвука или компьютерной томографии.
Томография
Компьютерная томография и МРТ, в том числе с применением контрастирования, помогают лучше оценить размеры, расположение и степень распространения опухоли, разобраться, возможно ли хирургическое вмешательство, отличить доброкачественные новообразования от злокачественных.
Диагностическая лапароскопия — хирургическое вмешательство, во время которого в стенке живота делают прокол и вводят через него специальный инструмент с видеокамерой — лапароскоп. С помощью него хирург осматривает брюшную полость. При необходимости через дополнительные проколы можно ввести другие инструменты.
Лапароскопия дает возможность оценить стадию рака желчных протоков, спланировать тактику хирургического лечения, провести биопсию, обнаружить поражение брюшины — канцероматоз.
Лечение
Лечебная тактика при раке желчных протоков зависит от размеров, расположения, стадии опухоли, сохранности функции печени, общего состояния и сопутствующих заболеваний пациента.
Хирургическое удаление опухоли — единственный метод лечения, который дает возможность полностью избавиться от рака. Проведение радикального хирургического вмешательства возможно лишь в случаях, когда опухоль диагностирована на ранней стадии и имеет небольшие размеры. К сожалению, такие ситуации встречаются относительно редко.
Вид операции определяется локализацией очага:
- При новообразованиях внутрипеченочных протоков показана обширная (удаление целой доли) или экономная резекция печени. При этом оставшаяся часть органа продолжает выполнять свои функции.
- При новообразованиях внепеченочных протоков, включая опухоли холедоха, удаляют пораженную часть протоков, а также часть печени, желчный пузырь, лимфатические узлы, часть поджелудочной железы и двенадцатиперстной кишки. Такие операции зачастую очень сложны и грозят серьезными осложнениями. Их должны выполнять хирурги, которые специализируются на таких вмешательствах и имеют опыт их проведения.
- Если обнаружен один небольшой узел, но функция печени сильно нарушена, например, из-за цирроза, показана трансплантация. Проблема в том, что зачастую сложно найти донора.
Если радикальное вмешательство невозможно, и у пациента имеется механическая желтуха, проводят паллиативные операции: наружное и наружно-внутреннее дренирование, установку стентов в желчные протоки. Врачи Европейской клиники обладают большим опытом проведения таких вмешательств.
Лучевая терапия может быть назначена до или после хирургического лечения, чтобы уменьшить размеры опухоли, предотвратить рецидив. На поздних стадиях ее применяют самостоятельно с целью паллиативного лечения и для борьбы с симптомами. Чаще всего применяют облучение из внешнего источника. Такая процедура напоминает рентгенографию, но во время нее используют более мощное излучение.
В некоторых случаях применяется внутрибилиарная брахитерапия: в желчные пути вводят на короткое время зонд, который служит источником излучения.
Химиопрепараты, как и лучевую терапию, назначают до и после хирургического лечения, самостоятельно на поздних стадиях, а также ими дополняют трансплантацию печени. Применяется как системная химиотерапия, так и специальные процедуры:
- Внутриартериальная химиотерапия — введение растворов препаратов в печеночную артерию. Так как в общий кровоток попадает лишь небольшая часть химиопрепарата, можно применять более высокие дозы без риска серьезных побочных эффектов.
- Химиоэмболизация — процедура, во время которой в сосуд, питающий опухоль, помимо химиопрепаратов, вводят микроскопические эмболизирующие частицы. Они перекрывают просвет мелких сосудов и нарушают приток к опухолевой ткани кислорода, питательных веществ.
В некоторых случаях химиотерапию сочетают с лучевой терапией. За счет этого достигается более эффективное уничтожение раковых клеток, но химиолучевая терапия несет более высокие риски побочных эффектов.
Прогноз выживаемости
Прогноз пятилетней выживаемости на разных стадиях:
- Если опухоль находится в пределах желчных протоков и не распространяется глубже: 24%.
- Если опухоль проросла в окружающие ткани или распространилась в регионарные лимфатические узлы: 6%.
- Если имеются отдаленные метастазы: 1%.
Профилактика
На многие факторы риска заболевания, такие как возраст, врожденные патологии, аномалии желчных протоков, повлиять нельзя. Тем не менее, существуют некоторые способы снизить риски:
- Нужно на протяжении всей жизни поддерживать здоровый вес, а помогут в этом физические нагрузки и правильное питание.
- Откажитесь от курения и употребления алкоголя.
- От вирусного гепатита B защищает вакцинация.
- Избегайте беспорядочных половых связей, используйте презервативы, — это поможет защититься от заражения вирусными гепатитами.
- Если у вас диагностирован гепатит B или C, нужно регулярно наблюдаться у врача и получать лечение.
Читайте также:

