Рак ректосигмоидного отдела толстой кишки дифференциальная диагностика
Ректосигмоидное соединение – участок прямой кишки, находящийся на 15 см выше анального отверстия. Прямая кишка простирается от аноректального перехода до сигмовидной кишки. Опухоль, располагающаяся более чем на 15 см выше анального отверстия, уже называется опухолью сигмовидной кишки. При диагностике при помощи МРТ анальное отверстие не отображается, поэтому место локализации опухоли определяется при помощи измерения расстояния от аноректального перехода до непосредственно новообразования.
Иногда злокачественные новообразования ректосигмоидного соединения ошибочно называют раком прямой кишки, однако это общее название, скорее необходимое для удобства обозначения и понимания больными диагноза. Рак прямой кишки имеет свойство быстро развиваться и относится к одним из наиболее быстро прогрессирующих видов рака. Он образует метастазы и сопровождается самыми болезненными для больного симптомами.
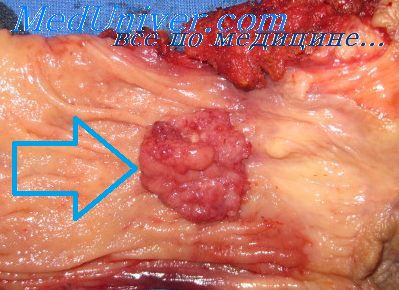
Как выглядит опухоль ректосигмоидного соединения. Факторы риска образования опухоли

Рисунок 1. Опухоль ректосигмоидного соединения
- семейная история раковых опухолей (два и более близких родственника болели раком);
- отсутствие в пище клетчатки, сырой растительной пищи, слабая перистальтика;
- пристрастие к мясной пище, блюдам, содержащим мясо (особенно свинину);
- отсутствие физических нагрузок, гиподинамия;
- ожирение, избыточный вес;
- диабет с инсулинозависимостью;
- работа на вредных производствах;
- низкокалорийные диеты в течение многих лет (дефицит питательных веществ);
- курение, алкоголь в больших количествах. У алкоголиков шанс заболеть раком прямой кишки и её участков выше в несколько раз, чем у людей, которые умеренно потребляют алкоголь;
- воспалительные заболевания желудка, кишечника, хронический дисбактериоз;
- ВИЧ-статус положительный, СПИД;
- беспорядочные половые контакты, как следствие, наличие инфекций, передающихся половым путем;
- беспорядочная гомосексуальная половая жизнь (увеличивает шансы на инфицирование ВПЧ, как следствие, возрастает и риск образования различных опухолей).
Примерно 95% от общего количества регистрируемых в мире злокачественных опухолей ректосигмоидного соединения составляет аденокарцинома различной степени дифференцировки. Другие формы опухолей (слизистая аденокарцинома, перстневидно-клеточный рак, мелкоклеточный рак, плоскоклеточный рак, аденоплоскоклеточный рак, медуллярный рак, недифференцированный рак) встречаются намного реже.
Диагностика опухоли ректосигмоидного соединения
Для диагностики опухоли ректосигмоидного соединения применяют такие виды анализов и инструментальных исследований:
- определение группы крови, резус-фактора;
- серореакция на сифилис;
- общий анализ крови и мочи, биохимический анализ (мочевина, кератин, белок);
- опухолевые маркеры, коагулограмма;
- МРТ, КТ, ПЭТ;
- пальцевое исследование прямой кишки;
- виртуальная колонография, ирригоскопия, ректороманоскопия (с последующей биопсией);
- рентген грудной клетки;
- УЗИ органов малого таза, кишечника, желудка и забрюшинного пространства;
- консультация уролога, гинеколога, хирурга;
- гастродуоденоскопия.
Лечение определяется степенью развития опухоли, её точным расположением, а также степенью поражения стенок кишечника (повреждены ли они, находится ли опухоль внутри ректосигмоидного соединения или уже поразила другие ткани). Если повреждены лимфоузлы, хирург удаляет и их в том числе, поскольку без этого опухоль может быстро появиться снова и развиваться еще стремительнее. Самый популярный метод лечения данного вида рака – резекция ректосигмоидного соединения. Под ней подразумевается частичное или полное (с последующим протезированием) удаление этого участка кишечника.
Симптомы ректосигмоидного рака
- болевые ощущения в кишечнике;
- наличие крови в кале;
- вздутие живота с выделением газов с резким гнилостным запахом;
- отказ от пищи, исчезновение аппетита;
- вялость, апатия, депрессия, нежелание жить (эти симптомы могут наблюдаться у больного еще до того, как ему станет известен его диагноз);
- ухудшение цвета лица и кожи по всему телу;
- рвота, тошнота, отторжение желудком любой пищи сразу после употребления;
- отсутствие интереса к еде или неприятие различных, ранее любимых, запахов;
- резкое похудение, потеря более 10 кг веса меньше чем за 3 месяца;
- зловоние изо рта, отрыжка воздухом до и после еды;
- липкость кожи, холодный пот;
- помутнение зрачков, желтизна лица.
Лечение злокачественных опухолей кишечника и профилактика
Основным методом лечения рака ректосигмоидного соединения является хирургическая резекция. Она может быть полной или частичной. Кроме пораженного раковыми клетками участка опухоли, удаляются также региональные лимфатические узлы. Образцы тканей не менее чем 12 близлежащих лимфатических узлов должны пройти гистологическое исследование на наличие раковых клеток.
Резекция по Гартману применяется, когда опухоль дает осложнения (например, кишечную непроходимость или опухолевую перфорацию). Если опухоль поражает ближайшие ткани и органы, проводят комбинированную операцию с частичным удалением пораженных органов и полным удалением пораженных тканей. Если имеются отдаленные метастазы, например, в яичниках, печени или легких, производится поэтапное или одномоментное удаление.
Если в дистальном и проксимальном участке отсечения области кишечника не наблюдается роста злокачественных клеток, операцию можно считать успешной.
Однако ситуация осложняется, если опухоли ректосигмоидного соединения неоперабельны. Если операция невозможна, проводится полное удаление большого участка кишечника с формированием колостомы (специальной трубки для отвода отходов пищеварения). Если больной страдает кишечной непроходимостью, врач формирует петлевую трансверзостому, а не сигмостому (соединение между внутренним органом и наружной средой). Так будет легче сформировать в будущем сигморектальный анастомоз (искусственное соединение сосудов или полостных органов).
Еще один способ лечения – лучевая терапия. Она бывает предоперационной и послеоперационной. Последняя может понадобиться, когда рак распространился на стенки живота, таз и пространство за брюшиной. Обычно облучают остаточную опухоль или тот участок, где врастает опухоль. Примерное время проведения послеоперационной лучевой терапии – через две недели после операции.
Химиотерапия применяется в комбинации с другими видами лечения. Препараты для химиотерапии: флуороурацил, капецитабин, оксалиплатин, кальция фолинат, тегафур, и другие. Курс лечения составляет около 3 месяцев.
Профилактические меры:
- рациональное питание;
- употребление продуктов, содержащих омега-3 кислоты, клетчатку, растительные волокна;
- активность, занятия спортом;
- удерживание нормы веса, профилактика ожирения;
- употребление необходимого количества воды, отказ от спиртного, сигарет, всех видов психостимуляторов и наркотических веществ;
- профилактика ЗППП;
- употребление рыбы вместо мяса, отказ от свинины (по мнению врачей, свиное мясо наиболее способствует росту раковых опухолей).
По материалам:
1)Recurrence and survival after total mesorectal excision for rectal cancer.
Heald RJ, Ryall RD. Lancet 1986; 1:1479- 1482.
2)The mesorectum in rectal cancer surgery:
the clue to pelvic recurrence? by R. J. Heald, E. M. Husband, R. D. H. Ryall
British Journal of Surgery Volume 69, Issue 10, pages 613-616, October 1982
3)Surgical management of locally recurrent rectal cancer.
by Sagar PM, Pemberton JH
Br J Surg 83:293-304, 1996
4)Kinsights Inc.
5)Oxford University
6)McGraw-Hill Concise Dictionary of Modern Medicine
Боль в животе, вздутие и рвота могут быть признаками предынфарктного состояния
Осложнения рака прямой кишки развиваются на более поздних стадиях болезни. К их числу относятся обтурационная кишечная непроходимость, кровотечения из опухоли, перфорация и прорастание в соседние тазовые органы (мочевой пузырь, мочеточники, предстательную железу, влагалище). Кишечная непроходимость может наблюдаться при любой локализации рака прямой кишки, но чаще возникает при стенозирующих опухолях надампулярного и анорсктального отделов. Обычно она протекает по типу частичной, реже полной обтурационной кишечной непроходимости.
Небольшие прямокишечные кровотечения происходят в большинстве случаев при ампулярном экзофитно растущем раке с распадом и служат одной нз причин выраженной анемизации больных. Профузные ректальные кровотечения занимают весьма скромное место среди различных источников желудочно-кишечных геморрагии. Перфоративный рак прямой кишки наблюдается очень редко, главным образом при поражениях се ректосигмоидного и проксимального отделов. Клиническая картина характерна для прободного рака ободочной кишки, описанной выше. В более поздних стадиях рак прямой кишки может осложниться образованием урогенитальных свищей.
При прорастании в мочевой пузырь выделяется мутная, с фекальным запахом моча и развиваются явления тяжелого цистита и пиелита. Моча вытекает из заднепроходного отверстия во время дефекации или вне связи с ней. Для влагалищных свищей характерно выделение из последнего газов, кровянистой зловонной жидкости и кала.
В связи с доступностью прямой кишки для клинического, эндоскопического, рентгенологического и гистологического исследования распознавание рака этого органа у большинства больных не вызывает затруднений. Наряду с этим имеется немало пациентов, у которых клиническая картина рака отличается асимптомным и атипичным течением, главным образом в начальных стадиях болезни. Определенное значение в этом вопросе имеют недостаточная осведомленность населения об основных признаках рака прямой кишки и не всегда серьезное отношение к своему здоровью. В ряде случаев несвоевременное распознавание заболевания связано с недостатком врачебного обследования, в особенности при первичном осмотре.
Распознавание рака прямой кишки базируется на правильном использовании результатов субъективных и объективных методов исследования. Детальный расспрос больного относительно функции прямой кишки и характера испражнений нередко позволяет заподозрить онкологическую природу заболевания и подвергнуть его целенаправленному обследованию. К числу наиболее простых и доступных любому врачу методов диагностики относится пальцевое исследование прямой кишки. С помощью его удается определить опухоль анального и ампулярного отделов и получить о нем весьма ценные сведения в 90% случаев (В. Р. Брайцев). Для визуального изучения опухоли любого отдела прямой кишки и определения ее морфологической структуры прибегают к ректороманоскопии. Важную и всестороннюю информацию об опухоли можно получить при рентгенологическом исследовании. Оно позволяет определить ее протяженность, форму и взаимоотношение с окружающими органами, а также выяснить состояние остальных отделов толстой кишки, что имеет немаловажное значение при планировании и производстве оперативного вмешательства.
Существует ряд заболеваний прямой кишки, которые но своей клинической картине могут напоминать рак этого органа. К ним относятся: геморрой, адеиоматозпые полипы, ворсинчатая опухоль, саркома, болезнь Никола — Фаира, сифилис, актнномикоз и эндометрноз. Сходство рака с геморроем заключается в выделении крови со стулом. Однако если кровь при геморрое завершает акт дефекации, ю при раке она открынает его. Кроме того, геморроидальная кровь имеет неизменный вид, а при раке кровь обычно перемешана со слизью, гноем и нередко с калом, часто обладает неприятным запахом.
Железистые полипы прямой кишки, особенно на широком основании, могут давать повод для смешения с полиповидным раком. Уточнение диагноза нередко возможно только после гистологической верификации. Ворсинчатые опухоли в большинстве случаев распознаются по экзофитному росту, мягкой консистенции, бархатистой поверхности, покрытой тонким слоем липкой слизи, легкой ранимости. Вместе с тем склонность их к малигнизации настойчиво побуждает производить микроскопическое исследование дли исключения рака.
Проктит при болезни Никола—Фавра (паховом лимфогранулематозе) отличается от рака прямой кишки на основании анамнеза (заражение половым путем), длительности течения, реакции Фрея и связывания компонента. В сомнительных случаях показана биопсия. Туберкулезное поражение прямой кишки, как н рак, сопровождается болями, особенно во время дефекации, выделением слизи, гноя и крови. При обследовании выявляется проктит с образованием единичных или множественных эрозий и язв, склонных к периферическому росту. Комплексное исследование с дополнительным привлечением бактериологических, биологических н микроскопических методов лежит в основе дифференциальной диагностики. Сифилитический проктит относится к редким заболеваниям.
Он может возникать в любом периоде болезни. Существенную роль в распознавании этой патологии, помимо общепринятых, играют серологические методы.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив - Клинические протоколы МЗ РК - 2012 (Приказы №883, №165)
Общая информация
Рак прямой кишки - злокачественное новообразование прямой кишки.
Код протокола: РH-S-036 "Рак прямой кишки"


Классификация
Клиническая классификация TNM (ICD-O C18-20):
Т – размеры первичной опухоли и степень ее инвазии в стенку кишки
Тх – недостаточно данных для оценки первичной опухоли.
Т0 – первичная опухоль не определяется.
Tis – интраэпителиальная-преинвазивная карцинома (carcinomainsitu): внутрислизистая или инвазия в собственную пластинку слизистой оболочки (включает раковые клетки до базальной мембраны или в слизистом слое без распространения в подслизистый слой).
Т1 – опухоль инфильтрирует подслизисгую основу.
Т2 – опухоль инфильтрирует мышечный слой стенки кишки.
Т3 – опухоль инфильтрирует в субсерозную основу или в не покрытые брюшиной ткани вокруг толстой либо прямой кишки.
Т4 – опухоль распростаняется на соседние органы или структуры/ткани: влагалище, мочеиспускательный канал, мочевой пузырь (вовлечение одного мышечного сфинктера не классифицируется как Т4).
N – региональные лимфатические узлы
Nх – недостаточно данных для оценки региональных лимфатических узлов N0 Нет метастазов в региональных лимфатических узлах.
N0 – нет признаков метастатического поражения регионарных лимфатических узлов.
N1 – метастазы в 1-3 региональных лимфатических узлах.
N1а – метастаз в 1 региональном лимфатическом узле.
N1b – метастазы в 2-3 региональных лимфатических узлах.
N1с – опухолевые депозиты* в подсерозной основе или в не покрытых брюшиной мягких тканях вокруг толстой кишки и прямой кишки без метастазов в региональных лимфатических узлах.
N2 – метастазы в 4 и более региональных лимфатических узлах.
N2a – метастазы в 4-6 региональных лимфатических узлах.
N2b – метастазы в 7 и более региональных лимфатических узлах.
* Опухолевые депозиты (сателлиты) - макроскопически или микроскопически выявляемые гнезда или очаги опухолевой ткани в жировой ткани вокруг толстой и прямой кишки, находящейся в области лимфатического дренирования от первичной карциномы, при отсутствии ткани лимфатических узлов в этих участках, подтверждаемом при гистологическом исследовании, могут рассматриваться как прерывистое распространение опухоли, инвазия в венозные сосуды с внесосудистым распространением (V1/2) или полное замещение лимфатических узлов (N1/2). Если такие депозиты выявляют при наличии опухоли, то их следует классифицировать.
рTNM патоморфологическая классификация
Категории pT, pN и рМ отвечают категориям Т, N и М.
Гистологически должны быть исследованы не менее 12 регионарных лимфатических узлов. Если исследованные лимфоузлы без опухолевого роста, то категория N классифицируются как pN0.
Гистологическая классификация опухолей прямой кишки:
2. Слизистая аденокарцинома.
3. Перстневидно-клеточная карцинома.
4. Плоскоклеточная карцинома.
5. Железисто-плоскоклеточная карцинома.
6. Недифференцированная карцинома.
7. Неклассифицируемая карцинома.
Группировка по стадиям
Диагностика
Ирригоскопия позволяет при полуциркулярных или циркулярных опухолях со стенозом оценить протяженность опухоли по длиннику, форму роста, выявить вторую опухоль, крупные полипы, дивертикулы, в известной степени судить о прорастании в окружающие ткани.
Рентгенологическая картина рака прямой кишки разнообразна и диагноз можно установить только на основании нескольких рентгенологических признаков при соблюдении правильной методики исследования. К ним относят: дефект наполнения, ригидность, нечеткость и неровность контуров стенки кишки, сужение просвета, тень внутрипросветного образования, стойкое депо бариевой взвеси, деформацию кишки, локальные изменения рельефа слизистой оболочки. О прорастании рака прямой кишки в окружающие ткани можно предположить при выявлении отчетливого увеличения пресакрального пространства, если оно сочетается с оттеснением кишки в области опухоли.
Дифференциальный диагноз
Существует ряд заболеваний прямой кишки, которые но своей клинической картине могут напоминать рак этого органа. К ним относятся: геморрой, аденоматозные полипы, ворсинчатая опухоль, саркома, болезнь Никола-Фавра, сифилис, актиномикоз и эндометриоз.
Сходство рака с геморроем заключается в выделении крови со стулом. Однако если кровь при геморрое завершает акт дефекации, при раке она открывает его. Кроме того, геморроидальная кровь имеет неизменный вид, а при раке кровь обычно перемешана со слизью, гноем и нередко с калом, часто обладает неприятным запахом.
Железистые полипы прямой кишки, особенно на широком основании, могут давать повод для смешения с полиповидным раком. Уточнение диагноза нередко возможно только после гистологической верификации.
Ворсинчатые опухоли в большинстве случаев распознаются по экзофитному росту, мягкой консистенции, бархатистой поверхности, покрытой тонким слоем липкой слизи, легкой ранимости. Вместе с тем склонность их к малигнизации настойчиво побуждает производить микроскопическое исследование для исключения рака.
Проктит при болезни Никола-Фавра (паховом лимфогранулематозе) отличается от рака прямой кишки на основании анамнеза (заражение половым путем), длительности течения, реакции Фрея и связывания компонента. В сомнительных случаях показана биопсия.
Туберкулезное поражение прямой кишки, как и рак, сопровождается болями, особенно во время дефекации, выделением слизи, гноя и крови. При обследовании выявляется проктит с образованием единичных или множественных эрозий и язв, склонных к периферическому росту. Комплексное исследование с дополнительным привлечением бактериологических, биологических и микроскопических методов лежит в основе дифференциальной диагностики.
Сифилитический проктит относится к редким заболеваниям. Он может возникать в любом периоде болезни. Существенную роль в распознавании этой патологии, помимо общепринятых, играют серологические методы.
Содержание:
Получить бесплатную консультацию
Ведущие специалисты Центра ответят на ваши вопросы.
Рак ректосигмоидного соединения лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Ректосигмоидное соединение представляет собой переходную зону между сигмовидной и прямой кишкой на расстоянии от 13 до 17 см от кожноанальной линии при жесткой ректоскопии.
В цивилизованных, экономически развитых странах колоректальный рак является одной из наиболее распространенных злокачественных опухолей.
В структуре онкологической заболеваемости в мире колоректальный рак в настоящее время занимает четвертое место. Ежегодно в мире регистрируется около 800 тысяч вновь заболевших больных колоректальным раком, из них более половины (440 тысяч) умирает. Рак ободочной и прямой кишок является причиной смерти около 3,4 % лиц общей популяции и второй по частоте причиной смерти в США.
В европейской популяции риск развития колоректального рака составляет 4–5 %. Это означает, что в течение жизни один из 20 человек заболевает раком этой локализации.
Хотя во всех экономически развитых странах отмечается неуклонный рост заболеваемости колоректальным раком, тем не менее, этот показатель не является фатальным спутником цивилизации. Так, в некоторых штатах США среди белого населения за последнее десятилетие отмечается некоторое снижение заболеваемости колоректальным раком, в то время как среди цветного населения этот показатель неуклонно растет.
Это объясняется рядом предпринятых профилактических мер:
- изменение характера питания в результате усиленной санитарной пропаганды (уменьшение потребления животных жиров, увеличение потребления свежих фруктов и овощей, борьба с избыточным весом);
- ранней диагностики колоректального рака.
Факторы риска в развитии колоректального рака.
Диетические факторами повышающие риск возникновения рака ободочной кишки являются:
- избыточное употребление животных жиров;
- употребление пищи с недостаточным содержанием растительной клетчатки;
- избыточное питание;
- употребление алкоголя (особенно пива).
- Пищевой рацион с избытком продуктов, содержащих красное мясо и животные жиры, бедный клетчаткой, является важным причинным фактором в возникновении рака прямой кишки.
Рацион с большим содержанием фруктов, овощей и богатых клетчаткой продуктов с низким содержанием насыщенных жиров призван обеспечить защиту слизистой толстой кишки от агрессивного воздействия желчных кислот и пищевых канцерогенов.
Понижают риск возникновения колоректального рака:
- употребление пищи с высоким содержанием растительной клетчатки;
- витамины D и C;
- кальций.
Большинство случаев рака прямой и ободочной кишки (колоректального рака) являются спорадическими, то есть не связанными с какими-либо выявляемыми на настоящий момент наследственными факторами.
Роль наследственно обусловленной мутации доказана в рамках двух синдромов: тотального (семейного) аденоматозного полипоза (САП) и наследственного неполипозного рака толстой кишки (синдром Линча).
Семейный аденоматозный полипоз - это менее частый, чем наследственный колоректальный рак, патологический процесс. Риск развития колоректального рака у пациентов с семейным аденоматозным полипозом составляет почти 100 %.
Семейный аденоматозный полипоз обычно характеризуется:
- сотнями колоректальных аденоматозных полипов в молодом возрасте (20—30 лет);
- аденоматозными полипами двенадцатиперстной кишки;
- множественными внекишечными проявлениями (блок 2-6);
- мутацией в опухолевом гене-супрессоре аденоматозного полипоза толстой кишки (АПТК) в хромосоме 5д;
- наследованием по аутосомно-доминантному типу (потомки пораженных болезнью имеют один из двух шансов унаследовать САП).
Вторым (после семейного аденоматозного полипоза) синдромом со значительным вкладом наследственной предрасположенности является наследственный неполипозный рак толстой кишки (ННРТК).
Для данного синдрома характерны следующие критерии:
- три случая рака толстой кишки (один из которых возник в возрасте до 50 лет) в 2-3 разных поколениях;
- два морфологически верифицированных рака толстой кишки в 2-3 разных поколениях и один или более случаев рака желудка, эндометрия, тонкого кишечника, яичников, уретры, почечной лоханки (один из случаев любого рака должен быть в возрасте до 50 лет);
- молодой возраст возникновения рака толстой кишки (до 50 лет) у обоих родственников в двух разных поколениях;
- наличие синхронных, метахронных опухолей толстой кишки у одного родственника и случай рака толстой кишки у второго родственника (один из случаев любого рака должен быть в возрасте до 50 лет).
Молекулярно-генетической причиной ННРТК являются наследственные мутации в ряде генов, но 95 % этих мутаций сосредоточенно в 2 генах - MLH1и MSH2. При выявлении мутации в указанных генах у пациента рекомендуется поиск данной мутации у его родственников.
Также рекомендуется динамическое наблюдение тех родственников, которые являются носителями мутаций для выявления возможного возникновения рака толстой кишки на ранней стадии, что несомненно приведет к более эффективному лечению.
- единичные и множественные аденомы (полипы) толстой кишки;
- неспецифический язвенный колит;
- болезнь Крона;
- рак женских гениталий или молочной железы в анамнезе;
- иммунодефициты.
Выявление полипов играет исключительно важную роль в предупреждении возникновения рака, так как рак толстой кишки чаще всего развивается из полипов, а не de novo. Риск перерождения полипа толстой кишки в рак велик: при полипе размером менее 1 см – 1,1 %, 1–2 см – 7,7 %, более 2 см – 42 %, в среднем – 8,7 %.
Хотя большинство полипов так и остаются доброкачественными, некоторые, если их не удалить, могут переродиться или трансформироваться в злокачественные (раковые) опухоли. Процесс трансформации полипов скорее всего обусловлен генетическими мутациями в клетках.
Бывают разные виды полипов, но считается, что только один вид способен превратиться в раковую опухоль. Этот тип полипов называется аденоматозные полипы. Пока Вы не сделаете специальное обследование (колоноскопию), Вы не можете быть уверены в том, что в Вашем кишечнике нет полипов, потому что полипы не вызывают никаких симптомов. Большие полипы или опухоли могут приводить к возникновению симптомов – кровотечение, кровь в стуле, анемия или нарушение проходимости кишечника. Эти симптомы достаточно редки и начинают появляться только тогда, когда полипы становятся очень большими или злокачественными.
Своевременное выявление колоректального рака предполагает диагностику его на ранних, доклинических стадиях, когда отсутствуют всякие клинические проявления этого заболевания. Скрининг, или раннее выявление колоректального рака, проводится с помощью пальцевого обследования, гемоккультного теста и эндоскопического метода. При пальцевом исследовании прямой кишки возможно выявление до 70 % ректальных карцином.
Основанием для проведения гемоккульт-теста является то, что колоректальные аденомы и карциномы в той или иной степени кровоточат.
При проведении скрининга среди формально здорового населения от 2 до 6 % обследованных имеют положительный гемоккульт-тест. При дальнейшем обследовании пациентов, имеющих положительный гемоккульт-тест, колоректальный рак выявляется в 5–10 %, а железистые аденомы – в 20–40 % случаев.
В 50–70 % случаев тест бывает ложноположительным.
Сигмоидоскопия и тотальная колоноскопия являются важными составляющими скрининга колоректального рака. При использовании современных гибких сигмоидоскопов длиной 60 см удается выявить 55 % аденом и карцином сигмовидной и прямой кишки, развивающихся de novo. Чувствительность этого метода составляет 85 %. (в настоящее время Американская ассоциация врачей рекомендует проведение сигмоидоскопии каждые 3–5 лет, начиная с 50–летнего возраста, у лиц, не предъявляющих каких–либо жалоб на дисфункцию кишечника).
На ранних стадиях развития (отсутствие прорастания в мышечный слой кишки, отсутствие регионарных и отдалённых метастазов) рак прямой и ободочной кишки излечим практически в 100 %.
Рак прямой кишки может проявляться выделением крови, слизи из заднего прохода, нарушением привычного характера стула. Возможно появление вздутий и болей в животе. Развитие рака может привести к похуданию, анемии, появлению болей в заднем проходе, болезненных позывов на дефекацию.
Большинству людей неудобно обсуждать функционирование своего кишечника, тем не менее, если Вы сами не скажете доктору о необычных симптомах, например, изменение формы стула, он никогда об этом не узнает и скорее всего даже не спросит!

Вот краткое перечисление того, на что нужно обращать внимание (большинство из этих симптомов встречаются у многих людей и не связаны с раком, тем не менее, позвольте это решить доктору):
- изменение режима и характера опорожнения кишки – единовременные или хронические поносы или запоры, неприятные ощущения при опорожнении кишки, изменение формы стула (тонкий, как карандаш, или тоньше, чем обычно), ощущение неполного опорожнения кишки;
- необычные ощущение, связанные с кишечником, такие как – повышенное газообразование, боль, тошнота, вздутие живота, ощущение переполнения кишечника;
- кровотечение (светло-красная или очень темная кровь в стуле);
- постоянная усталость;
- необъяснимая потеря веса;
- необъяснимый дефицит железа;
- необъяснимая анемия.
Однако на ранних стадиях рак может развиваться бессимптомно. Единственной возможностью выявить в таких случаях рак или предраковое заболевание (аденоматозный полип), является профилактические колноскопии.
Выполнить всем без исключения жителям страны колоноскопию не по силам даже очень развитым системам здравоохранения, кроме того, инструментальное исследование носит инвазивный характер, а значит, и минимальный риск развития осложнений. Поэтому в Беларуси, как и в большинстве социально ориентированных стран, проводятся так называемые скрининг-исследования кала на скрытую кровь. При выявлении положительной реакции такому пациенту показано выполнение колоноскопии.
Основным методом установления диагноза является морфологический: так называемая биопсия, когда фрагмент ткани опухоли извлекается для микроскопического исследования.
Достичь опухоли в просвете кишки возможно с помощью эндоскопических исследований:
- ректороманоскопии (введение в задний проход негнущейся трубки на глубину до 28 см);
- колоноскопии (эластичнкая оптика на всю длину кишечника).
Для определения распространённости опухоли используются методики медицинской визуализации:
- УЗИ (в том числе и через просвет прямой кишки – трансректальное УЗИ);
- компьютерную томографию;
- магнитно-резонансную томографию.
Основным методом лечения рака ректосигмоидного соединения является хирургический – резекция ректосигмоидного соединения.
При резекции ректосигмоидногосоединения толстой кишки дистальный и проксимальный края отсечения кишки должны быть на достаточном расстоянии от опухоли: минимум 5 см на нефиксированном препарате. В едином блоке с опухолью удаляются все регионарные лимфатические узлы от устьев нижних брыжеечных сосудов.
Резекция ректосигмоидного соединения по Гартману (с формирование концевой колостомы) выполняется при осложнениях опухолевого процесса (кишечная непроходимость, перфорация опухоли) и декомпенсированным по сопутствующим заболеваниям состоянием больного.
В случаях распространения опухоли на прилежащие органы и ткани, выполняются комбинированные операции с удалением препарата в едином блоке, а при наличии отдаленных синхронных метастазов (в печени, легких, яичниках и т.д.) – одномоментное или поэтапное их удаление (что определяется консилиумом врачей).
Целесообразность проведения других методов лечения (лучевой и химиотерапии) определяется после стадирования заболевания, на основании получения окончательного морфологического заключения патоморфолога (примерно через 7-10 дней после операции).
Хирургическое удаление опухоли – это самое эффективное лечение рака прямой кишки. Даже после удаления всей раковой опухоли, в других органах и частях тела могут остаться раковые клетки. Эти скопления раковых клеток во время первой операции могут быть настолько маленькими, что их невозможно определить. Однако, спустя какое-то время они могут начать расти.
Возможность развития рецидива рака прямой кишок (возврата заболевания) зависит от стадии и особенностей течения заболевания. Появление рецидива опухоли может усложнить последующее лечение с помощью химиотерапии и/или лучевой терапии.
При ранней диагностике рецидива рака толстой и прямой кишок пациенты имеют большие шансы на проведение успешного лечения, в том числе хирургического.
Периодическое наблюдение за пациентами позволяет выявить образование новых полипов в толстой кишке у пациентов, которые ранее уже перенесли рак толстой кишки (после операции новые полипы образуются приблизительно у каждого пятого пациента, у которого ранее был обнаружен и пролечен рак толстой кишки).
Большинство рецидивов раковых образований обнаруживается в течение первых двух лет после хирургии, поэтому интенсивность мониторинга максимальна именно в этот промежуток времени и целью обследования является в первую очередь исключение развития возврата заболевания.
При контрольном осмотре оценивается состояние вашего здоровья и назначается обследование: один раз в каждые шесть месяцев в течение первых двух лет после операции и 1 раз в год в последующие 3-5 лет и включает:
- физикальный осмотр;
- анализ крови на опухолевый маркер CEA или РЭА (аббревиатура названия карциноэмбрионального антигена или ракового эмбрионального антигена) – это особый белок, который обнаруживают в крови. При активном опухолевом процессе уровень этого белка в крови больных раком толстой и прямой кишок иногда может повыситься);
- колоноскопия (осмотр просвета толстой и прямой кишок);
- рентгенография органов грудной клетки;
- компьютерная томография;
- осмотр органов брюшной полости и таза с помощью ультразвука.
Прейскурант цен
Резекция ректосигмоидного соединения толстой кишки
Удаление рецидивной опухоли малого таза с тазовой перитонэктомией, ректосигмоидной колэктомией
Читайте также:

