Рак молочной железы клиника диагностика профилактика
Рак молочной железы — злокачественная опухоль, обычно из эпителия молочных протоков (80 %) и долек железы.
Частота рака молочной железы в России - 46 на 100 000 женского населения.
Этиология. Факторы риска:
1) наличие рака молочнои железы у прямых родственников;
2) раннее менархе;
3) позднее наступление менопаузы;
4) поздние первые роды (после 30 лет), не рожавшие женщины;
5) фиброкистозная мастопатия при наличии атипической гиперплазии эпителия;
6) внутрипротоковый или дольковый рак in situ в анамнезе (инвазивный или неинвазивный);
7) Повышение эстрогенной активности (избыточный синтез половых гормонов или введение их в организм по медицинским показаниям стимулируют пролиферацию эпителия молочных желез, способствуют развитию его атипии).
8) Хронические воспалительные процессы в женских половых органах, послеродовые маститы, приводящие к прекращению лактации, расстройства менструально-овариальной функции.Международная классификация рака молочной железы по системе TNM (1997 г.)
Т — первичная опухоль
Тх — первичная опухоль не выявлена
Tis — преинвазивная карцинома: интрадуктальная или дольковая карцино
ма in situ; болезнь Педжета (поражение соска без наличия опухоли)
Примечание. Болезнь Педжета, при которой пальпируется опухолевый
узел, классифицируется по его размерам
Т.1 — опухоль менее 2 см в наибольшем измерении
T.I mic — микроинвазия 0,1 см и меньше в наибольшем измерении
Т.1а — опухоль более 0,1 см, но не более 0,5 см в наибольшем измерении
Т. lb — опухоль более 0,5 см, но не более 1 см в наибольшем измерении
Т. 1с — опухоль более 1 см, но не более 2 см в наибольшем измерении
Т.2 — опухоль более 2 см, но не более 5 см в наибольшем измерении
Т.З — опухоль более 5 см в наибольшем измерении
Т.4 — опухоль любого размера с прямым распространением на грудную стенку или кожу
Т.4а — распространение на грудную стенку
Т.4Ь — отек (включая "лимонную корочку"), или изъязвление кожи мо
лочной железы, или сателлиты в коже железы
Т.4с — признаки, перечисленные в Т4а и Т4Ь
T.4d — воспалительная карцинома
N — Регинарные лимфатические узлы
Nx — недостаточно данных для оценки состояния регионарных лимфа
N0 — нет признаков поражения регионарных лимфатических узлов
N1 — метастазы в смещаемых подмышечных лимфатических узлах на
N2 — метастазы в подмышечных лимфатических узлах, фиксированных
на стороне поражения.
N3 — метастазы во внутренних лимфатических узлах молочной железы
на стороне поражения
М — Отдаленные метастазы
Мх — недостаточно данных для определения отдаленных метастазов
МО — нет признаков отдаленных метастазов
Ml — имеются отдаленные метастазы
Примечание. Степень Т и N уточняется при гистологическом исследова
нии опухоли и удаленных лимфатических узлов.
Клинические стадии (основаны на TNM)
0 стадия (Т N0 МО).
1 стадия — опухоль менее 2 см в диаметре, нет поражения лимфатических узлов и отдаленных метастазов. Пятилетняя выживаемость 85 % (Т1 N0 МО).
IIа стадия — опухоль 2—5 см в диаметре. Пальпируются подвижные под мышечные лимфатические узлы, отдаленных метастазов нет. Пятилетняя выживаемость 66 % (ТО N1 МО, Т1 N1 МО, N0 МО).
IIb стадия (Т2 N1 МО, ТЗ N0 МО).
IIIа стадия — опухоль более 5 см, возможно локальное прорастание, пальпируются лимфатические узлы за пределами подмышечной области, отдаленных метастазов нет. Пятилетняя выживаемость 41 % (ТО N2 МО, Т1
N2 МО, Т2 N2 МО, ТЗ N1-2M0).
IIIb стадия (Т4 любая N МО, любая Т N3 МО).
IV стадия характеризуется отдаленными метастазами. Пятилетняя выжи ваемость 10 % (любая Т любая N Ml).
Приведенная классификация удобна в практической деятельности, так как предусматривает для каждой стадии заболевания определенные лечеб ные мероприятия.
У з л о в а я ф о р м а . При этой форме рака пальпируется узел плотной консистенции, чаще безболезненный, с неровной поверхностью и нечеткими контурами.
Симптом Кенига- опухоль не исчезает при переводе пациентки из положения сидя в положение лежа.
Морщинистость кожи над опухолью может появляться уже на ранних стадиях рака.
Этот симптом указывает на то, что опухоль растет наиболее интенсивно по направлению к коже, прорастая жировую клетчатку и расположенные в ней соединительнотканные связки.
По мере увеличения размера опухолевого узла происходит втяжение кожи — симптом "умбиликации".
Симптом "лимонной корки" является признаком распространения опухолевого процесса в глубоких кожных лимфатических щелях; при этом появляется отек, а на коже над опухолью резко выступают поры потовых желез.
Полная неподвижность опухоли свидетельствует о значительной сте пени прорастания опухоли в грудную стенку (симптом Пайра).
Для определения связи опухоли с соском его фиксируют пальцами одной руки, а пальцами другой руки (плашмя) опухоль прижимают к грудной стенке. При смещении соска опухоль остается неподвижной, следователь но, связи с соском нет; если опухоль смещается вместе со смещаемым со ском, имеется прорастание, инфильтрация протоков (симптом Пибрама).
Деформация соска, его втяжение выявляются при явном распространенииопухоли по протокам. Вследствие эмболии раковыми клетками субареолярного лимфатического сплетения появляется отек кожи ареолы и соска.
Д и ф ф у з н ы е ф о р м ы . Различают отечно-инфильтративную форму, воспалительную (маститоподобный, рожистоподобный рак), панцирный
рак, рак Педжета.
1. Отечно-инфильтративная форма рака чаще развивается у молодых женщин в период беременности и лактации. Течение острое. Боль чаще от сутствует. Быстро увеличиваются размеры уплотненного участка (узла) молочной железы. Характерен отек ткани молочной железы и кожи в результате распространения раковых клеток по внутрикожным лимфатическим
сосудам и внутридольковым лимфатическим щелям. В регионарных лимфатических узлах рано появляются метастазы.
2. Воспалительный (маститоподобный) рак чаще встречается у молодых женщин, беременных и кормящих. Заболевание проявляется подъемом температуры тела, увеличением и плотностью отдельного участка или всей молочной железы, отеком, гиперемией кожи. Болезнь быстро прогрессирует, рано появляются метастазы.
3. Рожистоподобный (эризипелоидный) рак проявляется уплотнением молочной железы, ее инфильтрацией, местным повышением температуры, краснотой кожи в виде пятна с неровными, языкообразными краями, напоминающими рожистое воспаление. Опухолевый узел не выявляется при пальпации. Раковые клетки распространяются преимущественно по внутрикожным лимфатическим сосудам (раковый лимфангиит).
4. Панцирный рак — плотная инфильтрация кожи над молочной железой. При этой форме раковые клетки распространяются на железистую ткань, кожу и подкожную жировую клетчатку железы. Молочная железа уменьшена в размерах, ограниченно подвижна, кожа над ней уплотнена, поверхность неровная, напоминающая панцирь. Иногда процесс распространяется на вторую молочную железу.
5. Рак соска молочной железы (рак или болезнь Педжета - 3—5 %) — поверхностный рак соска и ареолы молочной железы, проявляющийся гиперкератозом вследствие интрадермального роста опухоли, а также экземоподобными изменениями кожи с участками изъязвления.
При обследовании выявляют трудно отличимое от истинной экземы экземоподобное поражение кожи, сопровождающееся зудом, гиперемией, мокнутием соска, образованием корочек, чешуек, поверхностных кровоточащих язвочек; обнаруживают также деформацию соска или его разрушение, пальпируемую опухоль в железе.
Метастазы в регионарных лимфатических узлах появляются поздно.
Клиническая картина и диагностика. В доклинической стадии выявление опухоли возможно при ультразвуковом исследовании и маммографии.
При этом обнаруживают опухоли или скопление микрокальцинатов диаметром до 0,5 см, которые не могут быть выявлены при пальпации.
Обычно женщина сама обнаруживает опухоль в молочной железе, что заставляет ее обратиться к врачу. Иногда это происходит неожиданно для больной при профилактическом осмотре или обращении к врачу по поводу другого заболевания. В этот период опухоль обычно уже имеет диаметр 2— 5 см.
Группа повышенного риска подлежит диспансеризации:
1) женщины старше 35 лет;
2)лица с дисгормональными заболеваниями молочных желез;
3) оперированные в прошлом по поводу заболеваний молочной железы;
4) страдающие заболеваниями матки, яичников и маточных труб (придатков матки), дисменореей;
5) женщины, у которых в ходе массового профилактического обследования обнаружены затемнения на флюорограмме;
6) имеющие отягощенную по раку молочной железы наследственность.
При этом проводят: осмотр, УЗИ и маммографию - для дифференциальной диагностики пальпируемых уплотнений в молочной железе.
Для уточнения диагноза производят тонкоигольную биопсию под контролем УЗИ или маммографии, при необходимости — секторальную резекцию молочной железы, позволяющую также выбрать тот или иной вид лечения.
Хирургическое лечение – ведущий метод.
В зависимости от стадии развития опухоли производят последующие операции:
1) радикальная мастэктомия по Холстеду - удаление молочной же
лезы единым блоком вместе с большой и малой грудными мышцами, удалением подмышечных лимфатических узлов;
2) модифицированная радикальная мастэктомия по Пэйти;
3) простая мастэктомия без удаления подмышечных лимфатических
4) субкутанная мастэктомия;
6) лампэктомия (тилэктомия, радикальная резекция по Блохину).
Опыт последних 15—20 лет показал, что наиболее щадящей операцией, позволяющей получить отличный косметический результат без ущерба для радикальности и пятилетней выживаемости, является лампэктомия и модифицированная радикальная мастэктомия по Пэйти
Л а м п э к т о м и я — удаление опухоли I—II стадии с окружающим ее венчиком здоровой ткани железы размером до 2 см от края пальпируемого новообразования. При этом накладывают один шов на здоровую ткань железы, расположенную непосредственно над опухолью (но не через опухоль!). Потягивание ткани железы вверх за нити наложенного шва облегчает иссечение и удаление опухоли с окружающей здоровой тканью
Следует обеспечить самый тщательный гемостаз и не дренировать рану. Полость раны заполнится экссудатом и заживет без деформации рубца и железы, что обеспечивает хороший косметический результат.
После завершения лампэктомии через отдельный разрез удаляют регионарные подмышечные лимфатические узлы I—III уровня. Для этой цели проводят поперечный разрез от края большой грудной мышцы до края широчайшей мышцы спины, отступив на три пальца ниже подмышечной ямки. Некоторые хирурги предпочитают продольный разрез по краю большой грудной мышцы до подмышечной ямки. После мобилизации краев раны удаляют лимфатические узлы I—II или I—III уровня. Рану дренируют. Дренаж подключают к аспиратору, что уменьшает возможность образования се-ромы и обеспечивает плотный контакт отсепарованных кожных лоскутов с грудной стенкой. Для оценки правильности удаления опухоли препарат снаружи окрашивают чернилами. Затем его разрезают и делают отпечатки на бумаге, при этом выявляя, что краска осталась только на здоровой ткани, расположенной по периферии опухоли, а опухоль не повреждена. Окончательное заключение по этому поводу дает морфологическое исследование препарата. В послеоперационном периоде проводят химиотерапию, облучение, в некоторых случаях ограничиваются только оперативным лечением.
По эффективности лампэктомия не уступает более радикальным оперативным вмешательствам.
Р е з е к ц и я к в а д р а н т а ( к в а д р а н т э к т о м и я ) . При этой операции удаляют квадрант молочной железы, содержащий опухоль. Затем, произведя отдельный разрез, удаляют лимфатические узлы I— III уровня из подмышечной ямки. Оперативное лечение сочетают с лучевой терапией. Изучение отдаленных результатов показало, что эта операция не уступает по эффективности радикальной мастэктомии по Холстеду.
М о д и ф и ц и р о в а н н а я р а д и к а л ь н а я м а с т э к т о м и я п о
П э й т и . Эта операция стала более широко применяться начиная с 70—80-х годов. В отличие от радикальной мастэктомии по Холстеду при модифицированной радикальной мастэктомии по Пэйти производят два полуовальных, окаймляющих железу поперечных разреза от парастернальной до среднеаксиллярной линии. Из этого разреза удаляют железу вместе с фасцией большой грудной мышцы, саму мышцу оставляют на месте. Для улучшения доступа к лимфатическим узлам подмышечной ямки малую грудную мышцу удаляют (по Пэйти), или пересекают (по Маддену), или оттягивают в медиальном направлении для улучшения доступа к лимфатическим узлам III уровня. Таким образом, молочную железу удаляют единым блоком вместе с регионарными лимфатическими узлами. Рану дренируют и зашивают. Дренаж подключают к аспиратору. Сохранение большой грудной мышцы делает эту операцию менее травматичной и более приемлемой в функциональном и в косметическом отношении.
Р а с ш и р е н н а я р а д и к а л ь н а я м а с т э к т о м и я по У р б а н у от
личается от операции Холстеда только тем, что при ней дополнительно удаляют парастернальные лимфатические узлы, расположенные по ходу внутренней грудной артерии. Для доступа к ним резецируют два-три реберных хряща по парастернальной линии. Несмотря на кажущуюся суперрадикальность, отдаленные результаты этой операции не лучше результатов мастэктомии по Холстеду.
Поэтому ее применяют очень редко, при выявленных с КТ метастазах в парастернальные лимфатические узлы.
П о д к о ж н а я ( с у б к у т а н н а я ) м а с т э к т о м и я и п р о с т а я м а с т э к т о м и я применяются редко, по специальным показаниям.
Лечение рака I и II стадий – проводят модифицированную радикальную мастэктомию по Пэйти, лампэктомию и квадрантэктомию с удалением подмышечных лимфатических узлов с последующей химиотерапией или облучением
Рак молочной железы in situ разделяют на лобулярный неинвазивный рак и неинвазивную протоковую карциному.
Лечение протоковой карциномы in situ - образует микрокальцинаты на маммограмме, что позволяет распознать его, может давать микрометастазы.
При обнаружении микрокальцинатов размером до 25 мм необходимо производить лампэктомию; если зона микрокальцинатов более 25 мм, необходимо производить модифицированную радикальную мастэктомию по Пэйти с последующей химиотерапией или облучением в зависимости от морфологии опухоли. Мастэктомия дает 100 % излечение.
Лечение лобулярной карциномы in situ. лобулярный неинвазивный рак может появиться в любой части железы, часто дает двустороннее поражение, не обнаруживается при маммографии, не дает метастазов. Одна группа хирургов и пациенток (54—55 %) считает, что надо ограничиться наблюдением за динамикой развития болезни. Вторая группа (33 %) рекомендует производить одностороннюю мастэктомию. Третья группа (9 %) рекомендует двустороннюю мастэктомию, учитывая возможность двустороннего поражения. Большинство же считают целесообразным производить регулярное наблюдение и принимать решение об оперативном лечении в связи с изменением течения болезни.
С е к т о р а л ь н а я р е з е к ц и я м о л о ч н о й ж е л е з ы . Применяется в исключительных случаях у крайне тяжелобольных и больных старческого возраста, не способных перенести мастэктомию. Операция может быть дополнена облучением или химиотерапией.
В ближайшем послеоперационном периоде возможны такие осложнения, как кровотечение, гематома, лимфорея, отек (лимфедема) верхней конечности. Лимфедема конечности на оперированной стороне наиболее часто наблюдается после радикальной мастэктомии по Холстеду.
П л а с т и к а м о л о ч н ы х ж е л е з - наружными или имплантируемыми протезами из синтетических материалов, а также предпочтительно - пластика молочных желез перемещением на место удаленной железы миокутанных лоскутов. Для этих целей перемещают одну или обе прямые мышцы живота вместе с жировой тканью и кожей гипогастрия или перемещают лоскут из широчайшей мышцы спины вместе с кожей, сочетая с имплантацией синтетического протеза.
Адъювантная терапия рака молочной железы
Химиотерапия.
Схемы химиотерапии многочисленны. Наиболее часто применяются следующие:
1) FAC (фторурацил, адриамицин, циклофосфан);
2) FEC (фторурацил, эпирубицин, циклофосфан);
3) CAF (циклофосфан, адриамицин, фторурацил);
4) CMF (циклофосфан, метотрексат, фторурацил).
Гормонотерапия применяют преимущественно при опухолях с положительными эстрогенрецепторами.
Сначала назначают антиэстрогены (тамоксифен и его аналоги), затем ингибиторы ароматазы (аминоглютатимид), прогестины, андрогены (тестостерон, сустанон, тестолактон и др.).
Удаление яичников (оофорэктомия, кастрация) -в настоящее время применяют в случаях безуспешного применения тамоксифена.
Лучевая терапия Большинство специализированных клиник предпочитает только послеоперационное облучение.
Показания к предоперационной лучевой терапии: большие опухоли (более 5 см), диффузные формы рака и отек молочной железы, наличие метастазов в регионарные лимфатические узлы. Облучение проводится в течение 5 дней (разовая доза 4—5 Гр, суммарная — 25 Гр).
Послеоперационная лучевая терапия имеет целью уменьшение местных рецидивов после лампэктомии, модифицированной радикальной мастэктомии, при обнаружении метастазов в регионарные лимфатические узлы после операции, при неполном удалении лимфатических узлов (разовая доза на очаг 2 Гр, суммарная очаговая доза 46—48 Гр и на оставшуюся после лампэктомии железу или на рубец после модифицированной радикальной мастэктомии до 50 Гр).
Саркома молочной железы — неэпителиальная злокачественная опухоль(около 1 % всех злокачественных опухолей этого органа), выявляющаяся в молочной железе при пальпации в виде плотного практически безболезненного узла с четкими границами, длительное время остающимися четкими. В поздние сроки опухоль прорастает в окружающие ткани, становится интимно спаянной с соском, большой грудной мышцей и кожей. Появляются метастазы в регионарные лимфатические узлы. Саркомы достигают большой величины, состоят из одного или нескольких узлов, как бы сливающихся вместе. Цитологическое исследование пунктата подтверждает диагноз.
При проведении лечения соблюдают те же принципы, что и при лечении рака молочной железы.
- Рак молочной железы
- Лечение
- Профилактика
При подтвержденном РМЖ консультация онколога-маммолога Портного Сергея Михайловича — БЕСПЛАТНО .
В нашей клинике при мастэктомии мы выполняем биопсию сигнального лимфоузла , которая позволяет предотвратить ненужное удаление лимфоузлов у пациентов, больных раком груди. Подробнее.
Также вы можете сдать анализ на выявление мутаций в генах BRCA1 и BRCA2 — данная процедура позволяет диагностировать высокую степень риска рака молочной железы. Подробнее.

Рак молочной железы – злокачественная опухоль, развивающаяся из эпителиальных клеток молочной железы, по статистике является самой распространенной в мире. Чаще обнаруживается у женщин в возрасте от 45 до 65 лет. Случаи РМЖ у молодых девушек – редкость.
Стадии рака молочной железы
По распространенности различают 4 стадии рака молочной железы:
На нулевой стадии (cancer in situ) опухоль не разрушила микроскопические границы естественного расположения исходного эпителия и не может распространяться ни по лимфатическим путям, ни по току крови. Адекватная операция обеспечивает выздоровление на
100%. В зависимости от распространённости и микроскопических особенностей болезни возможны варианты лечения:
- лампэктомия (секторальная резекция),
- лампэктомия (секторальная резекция) с лучевой терапией,
- мастэктомия (полное удаление молочной железы),
- мастэктомия с одномоментной реконструкцией молочной железы.
После преодоления естественного барьера опухоль прорастает (инвазирует) в окружающие ткани и может распространяться как по лимфатической системе, так и по кровеносным сосудам.
Больным с небольшой опухолью лечение обычно начинается с операции, в частности операции на молочной железе:
- лампэктомия (секторальная резекция),
- радикальная резекция,
- онкопластическая резекция,
- мастэктомия (полное удаление молочной железы),
- мастэктомия с одномоментной реконструкцией молочной железы.
Инвазивная опухоль может метастазировать (то есть давать отсевы опухолевых клеток) в лимфатические узлы подмышечной области; поэтому выполняется подмышечная лимфаденэктомия (удаление жировой клетчатки подмышечной области, с содержащимися в ней лимфатическими узлами) или биопсия сигнального лимфатического узла. При операциях, сохраняющих молочную железу, и при наличии метастазов в лимфатических узлах необходимый компонент лечения – лучевая терапия. При раке I-II стадий, как правило, требуется профилактическое (адъювантное) лекарственное лечение: гормонотерапия или химиотерапия, или таргетная терапия, или их сочетание. Выбор лекарств зависит от гистологических характеристик опухоли и молекулярно-биологических характеристик опухоли (молекулярный портрет).
Больным с первично иноперабельной опухолью (то есть в ситуации, когда операция может спровоцировать ускоренное развитие болезни) необходимо проведение на первом этапе химиотерапии или гормонотерапии. Операция становится возможной при успешном лечении, причём объём операции может быть разным от органосохраняющей операции до мастэктомии, в том числе, с первичной реконструкцией. Обязательно проведение адъювантной лекарственной терапии и лучевой терапии.
Больным с диссеминированной опухолью (при наличии метастазов в других органах) предлагается проведение лекарственного лечения или сочетания лекарственного лечения с лучевой терапией, в некоторых случаях – с операцией.
Общие сведения о раке молочной железы
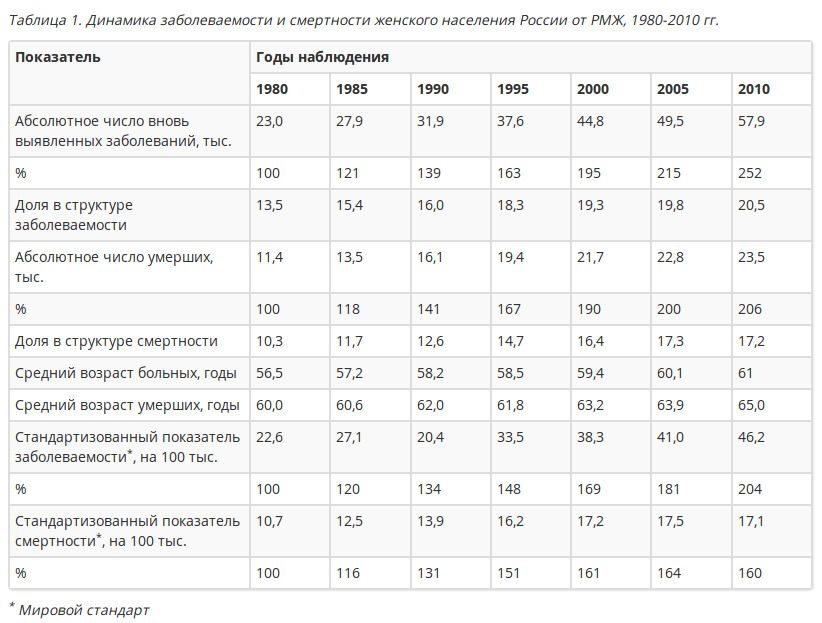
По последним статистическим данным в 2015 г. заболело 66,6 тысяч женщин. Риск заболеть раком молочной железы на протяжении жизни имеют 5,66% женщин России.
Факторы риска, наследование
Примерно у 10% больных раком молочной железы развитие болезни обусловлено отягощенной наследственностью. У остальных женщин основными факторами, повышающими вероятность заболеть, являются особенности функционирования их репродуктивной системы:
- ранний возраст начала менструаций,
- поздние первые роды или их отсутствие,
- непродолжительная лактация,
- длительный прием гормональных контрацептивов,
- поздняя менопауза,
- длительная заместительная гормонотерапия в постменопаузе.
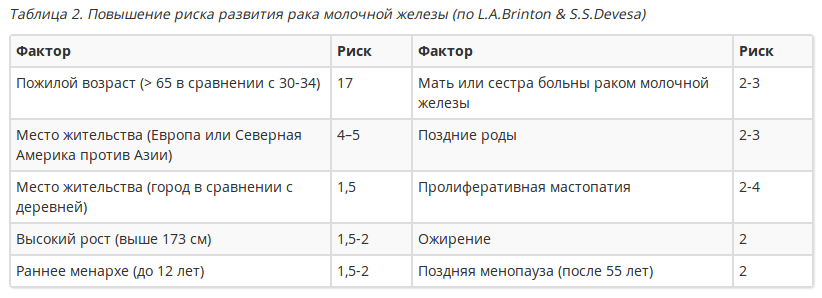
Генетически обусловленный рак молочных желез чаще всего наблюдается в семьях с:
- синдромом наследственного рака молочной железы (среди родственников — только рак молочной железы),
- синдромом наследственного рака молочной железы и рака яичников (среди родственников наблюдаются обе патологии),
- синдромом Линча 2 (среди родственников — рак молочной железы, рак женской репродуктивной системы и рак ЖКТ),
- синдромом Ли-Фраумени (среди родственников — рак молочной железы, опухоли системы крови, саркомы мягких тканей, остеогенные саркомы, рак коры надпочечников).
Cведения о риске развития РМЖ у женщин, имеющих мутации генов предрасположенности подробно представлены в статье.
Несколько фотографий показывают широкий диапазон проявлений рака молочной железы.
Слева: Узловая форма РМЖ. Опухоль, выявленная при маммографии. Клинически не определяется. Справа: Узловая форма РМЖ с распадом.
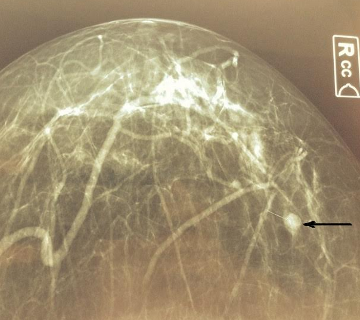
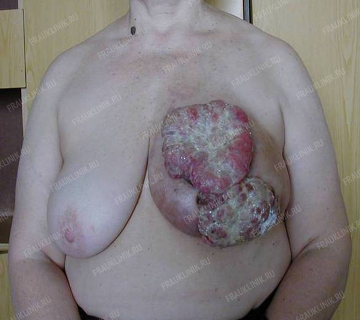
Слева: Рак Педжета (поражение соска). Справа: Двусторонний РМЖ. Отёчно-инфильтративная форма.
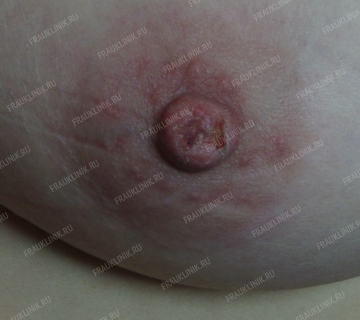
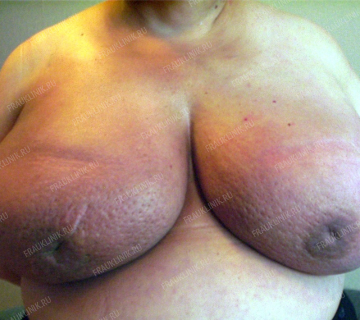
Диагностика рака молочной железы основывается на данных врачебного осмотра, ультразвуковом исследовании, маммографии, цитологическом исследовании материала, полученного из патологической зоны путем прокола тонкой иглой или иглой с сердечником (core-biopsy), гистологическом исследовании образцов опухоли.
Доказанным считается диагноз, подтвержденный при цитологическом или гистологическом исследованиях. Кроме того, для стадирования обязательно обследуются органы и ткани, в которых наиболее часто могут быть выявлены метастазы: печень, легкие, кости.
Ранняя диагностика рака молочной железы
Признанным методом ранней диагностики рака молочной железы в общей популяции женщин старше 50 лет является маммографический скрининг (screening – просеивание), то есть обследование здоровых женщин. Маммография позволяет выявить непальпируемые опухоли малых размеров. У женщин 30-49 лет маммографический скрининг менее эффективен из-за большей плотности ткани молочных желез и, вследствие этого, — меньшей чувствительности исследования. Для женщин этой возрастной группы, в том числе находящихся под риском развития наследственного РМЖ, более эффективен скрининг, основанный на магнитно-резонансном исследовании молочных желез.
В маммологии существуют 3 основных классификации РМЖ:

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
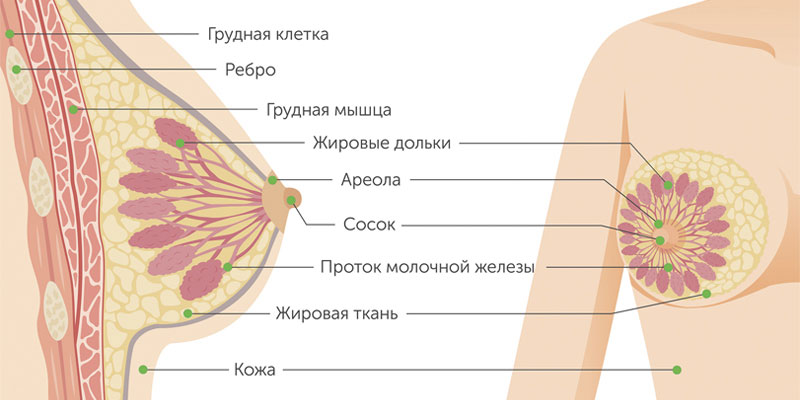
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук
Читайте также:

