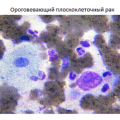
Рак легкого первые симптомы лабораторная диагностика
Своевременная диагностика рака легкого – серьезная и сложная задача для клиницистов. Заболевание, которое является одной из основных причин смертности во всем мире, в подавляющем большинстве случаев диагностируется на поздних стадиях [1], что сопряжено с неблагоприятным прогнозом и высокой летальностью.
Важнейшей целью работы с пациентом с подозрением на рак легкого является своевременная диагностика и точная постановка диагноза в ранние сроки, позволяющие как можно раньше начать терапию заболевания. Исходя из ведущих международных рекомендаций по диагностике и лечению рака легкого, в том числе рекомендаций NCCN и Американской коллегии торакальных врачей ACCP 4, основными задачами на первых этапах обследования пациента с подозрением на рак легкого являются:
- Определение точной локализации первичного опухолевого очага и выполнение биопсии опухоли
- Определение конкретного гистологического подтипа опухоли
- Оценка распространения опухоли, то есть клинической стадии заболевания
- Диагностика сопутствующих заболеваний, возможных осложнений основного заболевания и паранеопластических синдромов, которые могут оказывать влияние на терапию и ответ на нее
- Учет предпочтений пациентов в отношении диагностической и терапевтической тактики лечения
Подозрение на рак легкого, как правило, возникает на основании клинической симптоматики, характерной для этого заболевания, или изменений при рентгенологическом исследовании. Согласно рекомендациям Американской коллегии торакальных врачей [3], в подобных случаях для подтверждения диагноза необходимо проведение инвазивной диагностики (трансторакальная биопсия, бронхоскопия и т.д.). По возможности, подтверждение диагноза и оценка стадии заболевания должны быть проведены параллельно с биопсией. Тем не менее, в некоторых случаях требуется серия исследований, в том числе и инвазивных.
Необходимо отметить, что строгого алгоритма диагностики рака легкого не существует, поскольку заболевание имеет слишком много различных форм. Несмотря на это, первоначальная оценка пациентов с подозрением на рак легкого должна проводиться своевременно и наиболее эффективно. Как показывает практика, в большинстве случаев диагностические мероприятия могут быть проведены в амбулаторных условиях, однако нередко, особенно при наличии сопутствующей патологии, целесообразна госпитализация больного. Предпочтительно, чтобы срок выполнения первоначальных диагностических мероприятий у пациентов с невыраженной клинической картиной и отсутствием осложнений составлял не более шести недель [3].
Необходимо учитывать, что у некоторых пациентов с НМРЛ отмечается настолько быстрый рост опухоли, что ее характеристики за время длительной диагностики могут измениться [5]. Поэтому может быть целесообразной повторная оценка стадии заболевания с помощью рентгенологических методик в случаях, когда установка диагноза занимает 8 и более недель.
Каждый пациент с подозрением на рак легкого должен быть подвергнут тщательному клиническому осмотру. Наличие явных признаков или симптомов заболевания, как правило, свидетельствует о прогрессирующей опухоли, что сопряжено с неблагоприятным прогнозом [6].
Наиболее распространенные симптомы рака легкого:
- Кашель (50-75% случаев)
- Кровохарканье (25-50% случаев)
- Одышка, примерно у 25% больных
- Боль в груди – 20% случаев 8
Рак легкого следует подозревать у курильщика (как в прошлом, так и в настоящем) с внезапно возникшим эпизодом кровохарканья или длительного непроходящего кашля.
Особенно пристальную клиническую оценку необходимо дать внелегочным симптомам, поскольку они могут свидетельствовать о метастазировании опухоли (таблица 1) [11].
Таблица 1. Симптомы, сопряженные с метастатическим раком легкого [11].
Рак лёгкого – самая распространенная злокачественная опухоль у мужчин, имеющая неблагоприятный прогноз. 5-летняя выживаемость не слишком зависит от уровня медицины: в США она достигает 14%, в Европе и развивающихся странах – 8%. По состоянию на 2007 год в России от этого заболевания ежедневно умирали 180 человек. Такие чудовищные цифры врачи связывают с поздней выявляемостью. С одной стороны, ранняя диагностика рака лёгких затруднена: до определенного этапа он протекает бессимптомно: в России у 59,1% впервые заболевших болезнь обнаруживается на снимке при плановой флюорографии. С другой стороны, часто возникают ошибки при постановке диагноза. От 60 до 90% впервые обратившихся к врачу пациентов, у которых впоследствии была диагностирована онкология, исходно получили лечение по поводу бронхита, пневмонии, туберкулеза, и тому подобного. По данным российских ученых, первоначальный диагноз устанавливается верно лишь в 10,5% случаев.
Лабораторные методы диагностики
При раке лёгких общий анализ крови не имеет специфических изменений и потому используется только в качестве вспомогательного метода при общем клиническом обследовании. Да, СОЭ при злокачественном новообразовании увеличено, но сама по себе скорость оседания эритроцитов – признак не патогномоничный и может обнаруживаться при множестве других заболеваний, чаще всего воспалительного характера. Точно так же не имеют специфического значения и многие другие показатели крови: гемоглобин, количество лейкоцитов.
Анализ крови на наличие онкомаркеров рака легкого — относительно новый и не слишком распространенный метод ранней диагностики, основанный на обнаружении в крови антигенов (специфических белков), характерных для злокачественной опухоли.
Связь опредёленной гистологической формы новообразования лёгкого с наличием в крови онкомаркеров:
- мелкоклеточный рак лёгких – нейронспецифическая энолаза (НСЕ), раково- эмбриональный антиген (РЭА);
- плоскоклеточный — онкомаркер плоскоклеточного рака (SCC),цитокератиновый фрагмент (CYFRA 21-1), РЭА;
- аденокарцинома CYFRA 21-1, СА-125;
- онкомаркеры рака легкого CYFRA 21-1, SCC, или РЭМ могут стать свидетельством крупноклеточной гистологической формы(в том числе крупноклеточный нейроэндокринный рак).
Инструментальные методы
Диагностика рака лёгкого осуществляется комплексно.

Мнение о том, что опухоль на снимке имеет округлую форму не совсем верно. Рак лёгких на ранних стадиях (опухоль диаметром до 2 см.) чаще выглядит как звездчатый рубец с нечеткими размытыми контурами. Только по мере роста картина опухоли приобретает округлую или овальную форму. Также обращают внимание на рентгенологические проявления стеноза (сужения) бронхов, состояние окружающих органов, тканей, лимфатических узлов. Рак лёгких на флюорограмме ничем не отличается от такового на рентгенограмме. С учетом статистики, упомянутой выше, ответ на вопросы, может ли флюорография показать рак и тому подобные, очевиден.
Американские руководства рекомендуют в качестве скринигового (используемого для регулярного профилактического осмотра пациентов из групп риска) метода именно КТ. Технически это обследование действительно позволяет выявить опухоль и обнаружить характерные для злокачественного процесса особенности на доклинических стадиях. Но в нашей стране КТ скрининг признан экономически нецелесообразным. Как первичный метод диагностики используется редко, применяется уже после того, как на рентгенограмме были обнаружены изменения.
Эндоскопическая методика, позволяющая не только исследовать визуально состояние трахеи, бронхов, но и получить материал для цитологического исследования (изучение строения клеток). Суть ФБС состоит в том, что через носовой ход пациенту вводят фибробронхоскоп и врач-эндоскопист имеет возможность осмотреть стенки воздухопроводящих путей. Во время процедуры выполняется биопсия лёгких, берутся мазки-отпечатки, либо производят соскоб или смыв с поверхности слизистой бронха (бронхоальвеолярный лаваж). Полученный материал исследуется под микроскопом на онкологию, чтобы уточнить клеточную структуру опухоли для подтверждения диагноза.
Один из самых современных методов, основанный на способности клеток злокачественной опухоли избирательно поглощать определённые вещества. Перед исследованием в организм пациента вводятся фармпрепараты с коротким периодом полураспада, которые накапливаются исключительно в тканях злокачественной опухоли. Следующим этапом выполняются снимки в различных проекциях, на которых можно четко локализовать распространение раковых клеток, выявить очаги метастазов, недоступные при других вариантах диагностики.
При описываемой форме заболевания, УЗИ — не используют в качестве самостоятельного метода, но выполнение ультразвукового обследования необходимо для того, чтобы обнаружить метастазы в лимфоузлы над- и подключичной области, брюшной полости.
Биопсия лёгких может проводиться либо сквозь ткани грудной клетки под рентгеноскопическим контролем (трансторакальная биопсия) или УЗИ-контролем, либо при эндоскопическом (бронхоскопия) исследовании. Для выявления метастазов пунктируют надключичные и нижние шейные лимфоузлы.
Используется редко, так как, по сути, это полноценная операция, организованная для того, чтобы подтвердить или опровергнуть диагноз. Применяется, когда совокупность всех проведенных исследований не позволяет точно выявить доброкачественность или злокачественность процесса. Тогда во время операции проводится забор ткани для срочного гистологического исследования, если их структура под микроскопом говорит о злокачественном характере опухоли, объем операции расширяется до необходимого.
Данный метод является генетическим. Для исследования берётся часть удалённой опухоли и на уровне ДНК определяются наличие или отсутствие мутаций в гене EGFR (epidermal growth factor receptor) – рецепторе эпидермального фактора роста. Показанием к проведению данного теста является наличие немелкоклеточного рака лёгкого и планирование лечения таргетными препаратами (Гефитиниб или Эрлотиниб).
Алгоритм обследования
Российские клинические рекомендации для участковых врачей регламентируют следующий порядок действий:
При появлении характерных жалоб и клинических проявлений заболевания:
- рентгенография в прямой и боковой проекции;
- при выявлении патологии на снимке – провести КТ органов грудной клетки;
- при изменениях, подтверждённых компьютерной томографией – отправить в специализированное учреждение для дальнейшей диагностики.

При обнаружении патологических затемнений на профилактической флюорограмме (рентгенограмме):
- направить на КТ,
- обследовать у фтизиатра для исключения туберкулеза.
Дальнейшая тактика зависит от выявленных во время КТ изменений и сопутствующих обстоятельств (относится ли пациент к группе риска, есть ли у него клинические проявления). Пациент определяется к одной из 6 возможных групп:
- Нет факторов риска и нет клинических проявлений.
- Нет факторов риска, но есть неспецифические симптомы, возможно, относящиеся к патологии (проявления общей интоксикации, боли в мышцах, суставах, тромбофлебит).
- Нет факторов риска, но есть специфические симптомы (кашель, одышка, осиплость голоса).
- Есть факторы риска, нет симптомов.
- Есть факторы риска, есть неспецифические симптомы.
- Есть факторы риска и специфические проявления.
Группы 1 и 2 должны обследоваться по следующему алгоритму:
В онкологической практике применяют множество диагностических методов: рентгенологических, эндоскопических, пункционных, лабораторных. Онкологическая лабораторная диагностика включает целый комплекс клинических, биохимических, иммунологических, серологических и бактериологических исследований образцов разнообразного биоматериала человеческого организма (крови, мочи, мокроты, плеврального выпота, ликвора, желудочного сока).
Современная медицина не стоит на месте, внедряя в практику новейшие лабораторные исследования, которые с каждым годом играют все большую роль в обследовании онкологических больных, в том числе и раком легких.
- Методы лабораторной диагностики рака легких
- Иммунодиагностика при раке легких
- Другие лабораторные анализы в диагностике рака легких
Методы лабораторной диагностики рака легких
Врач любой специальности, в том числе семейный, к которому чаще всего впервые обращается онкологический больной, несет за него моральную и юридическую ответственность, поскольку успех лечения злокачественных новообразований главным образом зависит от своевременности их распознавания.
В процессе развития злокачественного новообразования и возможностей его клинической диагностики можно условно разделить на два периода:
- Доклинический. Длится он от момента возникновения опухоли до появления ее первых клинических признаков.
- Клинический. В этом периоде у пациентов появляются первые клинические симптомы, но зачастую они свидетельствуют об обширном онкологическом процессе.
Следует отдельно выделить также предопухолевый (предраковый, пребластоматозный) период. Для рака легких 100%-ной предраковой патологии нет, но наличие у больного хронического рецидивирующего бронхита, хронических абсцессов, бронхоэктазов, каверн, кист, пневмофиброза, хронической интерстициальной пневмонии значительно повышают риск возникновения рака легких.
Так, например, с помощью лабораторных анализов в крови пациента можно выявить онкомаркеры рака легких – соединения, которые являются тревожным сигналом наличия опухоли в организме. Для диагностики рака легких наиболее показанными лабораторными исследованиями являются:
![]()
клинические анализы (крови, мочи, мокроты);- биохимические анализы (выявление ферментов, гормонов);
- иммунологические тесты (определение онкомаркеров и моноклональных антител в крови);
- морфологические исследования (гистология, цитология).
Лабораторные исследования для выявления признаков карциномы легких показаны пациентам из группы риска, к которой относятся:
- курильщики;
- люди, проживающие в регионах с неблагоприятной экологической ситуацией и имеющие хронические заболевания легких;
- работники профессий, связанных с вредными условиями труда;
- лица после лучевой и химиотерапии;
- пациенты, имеющие отягощенную наследственность.
Наибольшую прогностическую значимость в раннем выявлении рака легкого имеют лабораторные исследования, проведенные при наличии у пациента предраковых заболеваний или в доклиническом периоде онкопатологии.
Иммунодиагностика при раке легких
Внедрение нового медицинского оборудования для клинической лабораторной диагностики, например, тест-систем и приборов для иммуноферментного анализа, привело к принципиально новым возможностям – определению онкомаркеров. В злокачественных клетках содержатся антигены, характерные для ранних периодов онтогенеза (в частности, эмбиональные антигены) и не определяющиеся в нормальных клетках. Это опухолеспецифичные антигены.
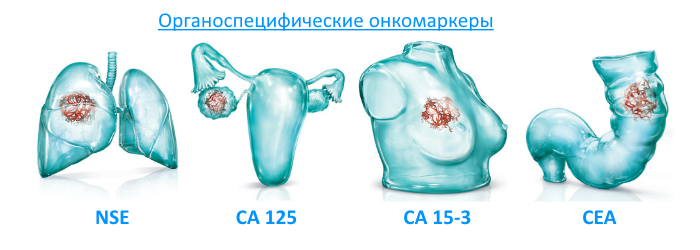
Но есть и другие антигены, имеющиеся в здоровых клетках в норме, но при наличии онкологического процесса определяющиеся в количествах, которые значительно превышают их предельное содержание у здорового человека. Это опухолеассоциированные антигены.
Основной целью определения онкомаркеров является установление этого специфичного вещества в крови пациента, с помощью которого можно было определить раннюю стадию озлокачествления клеток до появления клинической картины и начала метастазирования.
В диагностике рака легких применяют выявление в крови онкомаркеров: CEA, NSE, ProGRP, CYFRA 21.1, CEA, SCCA. Анализ крови при раке легких на наличие онкомаркеров показывает гистологический тип онкологии при определении разных их комбинаций:
![]()
при аденокарциноме и крупноклеточном раке – комбинация маркеров CEA и CYFRA 21.1;- при мелкоклеточном раке – комбинация ProGRP и NSE;
- при плоскоклеточной карциноме – комбинации CEA, CYFRA 21.1 и SCCA;
- при неустановленном гистологическом типе – комбинации CEA, CYFRA 21.1, NSE и ProGRP.
Значительным достижением в сфере иммунодиагностики является освоение биотехнологии получения моноклональных антител (МКАТ).
Получают такие антитела путем образования комплекса гибрида лимфоцита мыши и клетки опухоли человека, которая способна продуцировать абсолютно идентичные специфичные антитела.
В настоящее время получены МКАТ против разных опухолеассоциированных антигенов и их внутриклеточных органоидов (микросом, лизосом и других). Полученные МКАТ помечают радионуклидами, что значительно повышает точность диагностики онкологии.
Другие лабораторные анализы в диагностике рака легких
Для отбора исследуемого материала при раке легких никакой особенной подготовки не требуется, но при этом необходимо все же соблюдать определенные правила:
![]()
забор крови осуществляется натощак, чтобы прием пищи не исказил результаты;- для анализа мочи отбирается средняя порция утренней мочи, взятая после гигиенических процедур наружных половых органов;
- отбор мокроты осуществляется в стерильную тару после утренней чистки зубов и полоскания ротовой полости, чтобы избежать попадания остатков пищи или клеток слизистой полости рта.
Определить наличие онкологического процесса в организме на основании общего или биохимического анализа крови сложно, поскольку их изменения не являются специфичными для онкологии. Лабораторные анализы при раке легких, в первую очередь, направлены на определение состояния пациента при раковой интоксикации и оценку работоспособности его органов и систем.
Общий анализ крови при раке легких может показать на начальных стадиях рака:
- лейкоцитоз (повышение количества лейкоцитов в крови);
- сдвиг лейкоформулы влево;
- эозинофилию (увеличение количества эозинофилов);
- увеличение количества тромбоцитов;
- ускорение СОЭ.
На поздних стадиях (вследствие угнетения кроветворения):
- анемию (низкий гемоглобин);
- лейкопению (снижение количества лейкоцитов в крови);
- тромбоцитопению (увеличение количества кровяных пластинок крови).
Общий анализ мочи в большинстве случаев неинформативен, поскольку не указывает на наличие онкопатологии в легких, однако он может выявить нарушение выделительной функции почек при раковой интоксикации.
Биохимические показатели крови показывают функциональное состояние почек, печени, определяют нарушения белкового обмена.
Злокачественные опухоли увеличивают процесс распада белка и угнетают синтез протеинов, поэтому при биохимическом исследовании в крови будут определяться:
- снижение общего количества белка и сывороточного альбумина;
- повышение альфа-2-глобулина и гамма-глобулина;
- увеличение уровня альдолазы и лактатдегидрогеназы;
- повышение концентрации кортизола в крови;
- повышение содержания мочевины и креатинина (указывает на нарушение мочевыделительной функции почек);
- увеличение щелочной фосфатазы, АлАТ и АсАТ (указывает о метастазировании опухоли в печень);
- увеличение концентрации кальция в крови;
- повышение уровня калия в крови на фоне нормального количества натрия (указывает на раковую кахексию).
Общий анализ мокроты также является одним из лабораторных методов, имеющих диагностическую ценность при раке легкого. Отхождение мокроты является одним из наиболее ранних симптомов центрального рака легких. По запаху, характеру и клеточному составу мокроты можно заподозрить, а в некоторых случаях и установить онкологию в органах дыхания.
Учитывая низкую выявляемость рака легких при профилактических осмотрах (около 16%) и высокой заболеваемости этой онкопатологией, ведущие онкологи ищут эффективные, но доступные методы для скрининга.
Лабораторные методы диагностики вполне могут быть скрининговыми исследованиями, но в настоящий момент самые эффективные из них (онкомаркеры, МКАТ) являются дорогостоящими для массового проведения, поэтому в нашей стране флюорография остается единственным массовым методом диагностики рака легких.
Чтобы диагностировать рак легких необходимо провести медицинское обследование. Весь перечень процедур состоит из нескольких пунктов:
- осмотр врача;
- анализы крови: общеклинический, биохимический;
- изучение площади поражения легочного органа (бронхоскопия);
- удаление части опухолевой ткани (биопсия);
- анализ удаленного участка опухоли (морфологическое, иммунологическое);
- лучевая терапия;
- иммунофенотипирование (проточная цитометрия), цитогенетические и молекулярно-генетические исследования.
Как диагностировать рак легких на ранних стадиях
Очень часто воспаление органов дыхания диагностируется в первую очередь, не подозревая о более серьезном заболевании. Только применяя полный осмотр, можно обнаружить онкологическое поражение этих органов.
Основная процедура при диагностики рака легких — рентгенодиагностика. Такая онкологическая болезнь очень тяжело диагностируется, потому что симптомы похожи на другие воспаления. Поэтому рентгеновская проверка состоит из нескольких этапов. Сначала идет многоосевая рентгеноскопия, при которой используются функциональные пробы. Следующим этапом является рентгенограмма. Ее делают на двух разных проекционных направлениях.
Метод ранней диагностики рака легкого – компьютерная томография
Томография позволяет определить нездоровое состояние на первичной стадии. При помощи компьютерного оборудования это делается без существенных трудностей. При проведении среза КТ получают изображение объемного вида, потому что снимок происходит с разных ракурсов. Современные технологии позволяют получить только черно-белое изображение. Но это не мешает увидеть наличие онкологии пораженного органа. Процедурное время составляет максимум 30 минут.
Такой вид диагностики рака легкого не оказывает вредного воздействия на организм, поэтому он вполне безопасен. Количество рентгеновских лучей очень низкое. Медицинский работник и больной не получают вредного воздействия с их стороны. Единственное условие – не принимать пищу за четыре часа до проведения томографии.
Чтобы диагноз онкологии органов дыхания был более точным, человеку вводят внутрь специальный красящий материал. При попадании его в организм, снимок получается более четким и опухоль обнаружить проще.
Дифференциальная диагностика рака легкого
Диф. диагностика рака легкого – карциномы сопровождается некоторыми проблемами из-за того, что протекает болезнь с неспецифическими воспалениями. Только получив все данные после медосмотра, можно поставить истинный диагноз. Этот способ позволяет разграничить карциному с другими видами заболеваний (туберкулез, абсцесс органов дыхания, эхиноккоз, кисты)
Анализ проводят по отобранной у пациента мокроте. Взяв образец один раз, тяжело поставить настоящий диагноз, потому что онкологическая болезнь может протекать наряду с другими заболеваниями. Для более точного определения нарушений в организме, мокроту берут около пяти раз.
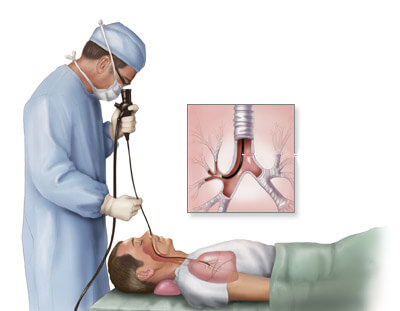
Другой вариант определения поражения организма – бронхоаспирационная биопсия. Точность составляет 95%. В бронхи вводят трубку из резинового материала. Содержимое выводят при помощи шприца путем отсасывания. После получения образца под микроскопом проводят осматривание мазков. Данный способ диагностирования легочного рака используют в тех случаях, когда невозможно взять мокроту из-за ее отсутствия. Если протекание нездорового состояния идет наряду с другими воспалительными процессами, этот метод точно указывает на вид протекающей болезни.
Когда все существующие варианты обнаружения заболевания испробованы, но онкология так и не подтвердилась, врачи применяют диагностическую торакотомию. Торакальные хирурги всего мира применяют этот способ распознавания карциномы, для пациента данная процедура не несет риска, она достаточно безопасна. После проведения торакотомии диагноз устанавливается окончательный. Если получают подтверждение онкологии, врачи принимают решение о возможности проведения операции радикального плана.
![]()
Рак легких![]()
Доброкачественные опухоли легких![]()
Опухоль легких![]()
Симптомы рака легких![]()
Химиотерапия при раке легких![]()
Рак легких 1 стадии![]()
Рак легких 2 степени![]()
Рак легких 3 стадии![]()
Рак легких 4 стадии![]()
Мелкоклеточный рак легкого![]()
Народные средства от рака лёгких![]()
Периферический рак легкого![]()
Плоскоклеточный рак легкого
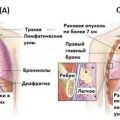
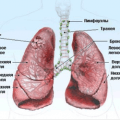
Рак легких – один из распространенных видов злокачественных опухолей. Новообразования в бронхиальных тканях также относят к данной патологии. Чаще всего неоплазии формируются в правой части и верхних долях органа.
Онкологические процессы могут иметь несколько локаций и не ограничиваться только легочной тканью, потому что метастазами поражаются другие органы. Коварность болезни заключается в том, что на ранних этапах боли в легких при раке отсутствуют, а обнаружить канцерогенез можно только случайно.
Клинические признаки проявляются на поздних стадиях, когда лечение уже будет затруднено. В силу образа жизни мужчины болеют почти в десять раз чаще. Наибольшее количество диагнозов приходится на возрастной промежуток от 60 до 70 лет. Основные виды терапии такие же, как и при других видах онкологии.

Что нужно знать

Каждый год рак легких становится причиной смерти миллиона человек, причем восемь из десяти – это мужчины. По данным министерства здравоохранения в России заболеваемость увеличилась на 35% за последнее десять лет.
Полностью вылечить опасный недуг можно только на начальных стадиях (вероятность для 1 ст. – 90%). Высокая летальность обусловлена тем, что болезнь выявляют поздно. После постановки диагноза люди живут в среднем еще 3–4 года.
Основными факторами, вызывающими рак легких, являются:
- табакокурение;
- наследственность;
- плохая экологическая обстановка (в месте проживания или на работе);
- облучение радиацией или воздействие токсических веществ;
- хронические заболевания легких (тяжелые формы), например, туберкулез;
- регулярное раздражение дыхательных путей пылью, газами, вредными парами и другими канцерогенами.
Обратите внимание. Одной из мер профилактики является ежегодное прохождение флюорографии. Отказ от этого скринингового исследования является одной из причин плохого прогноза, потому что рак не удается выявить на ранней стадии.
Симптоматика, эффективность терапии и прогноз во многом обусловлены видом канцерогенеза (таблица 1), о чем также подробно изложено на видео в этой статье.
Таблица 1. Формы рака в зависимости от локации очагов:


Клинические проявления

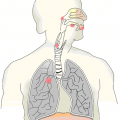
О том, как проявляется рак легких, говорят исходя из локализации патогенеза. Важно заметить, что при раке легкие не болят, поскольку в них нет нервных окончаний, которые бы могли сообщить о наличии аномалии. Именно поэтому опухоль обнаруживает себя уже тогда, когда ее клетки инфильтруются в соседние ткани, где расположены нервы.
Основные признаки характерные для всех видов принято разделять на ранние и поздние. Довольно часто первые проявления рака больные не воспринимают правильно, особенно это касается кашля.
Например, люди с хронической обструктивной болезнью легких или заядлые курильщики часто кашляют, поэтому им довольно трудно отличить аномалию от того, что сопровождает их жизнь долгие годы. Поэтому пациента должно настораживать изменение характера кашля.
Ранние этапы канцерогенеза скрыты, их можно выявить только при помощи лабораторной диагностики – томографии или бронхоскопии, рентген не показывает новообразования до одного сантиметра. Для пациента является большой удачей, если при проведении диагностики у него обнаружат карциному легких нулевой или первой стадии.
Первые симптомы рака легких:
- затруднение дыхания, появление одышки;
- может меняться голос, он становится более тихим, сиплым и приглушенным из-за давления или поражения определенных нервов;
- сухой кашель, продолжающийся более двадцати дней без наличия инфекционных заболеваний;
- субфебрильная температура;
- беспричинная потеря веса;
- утомляемость и слабость, головокружения, которых не наблюдалось ранее;
- сокращение физической активности.
Более явной клиническая картина становится ближе началу метастазирования. Большинство диагнозов ставят на третьей и даже четвертой стадии. Плохое самочувствие заставляет пациента обратиться в клинику.
По мере прогрессирования канцерогенеза проявляются:
- боль в грудной клетке, что говорит о прорастании рака в соседние ткани (плевра, органы средостения), в руке – при поражении нервных волокон;
- сильный кашель, может быть с приступами;
- кровохарканье;
- выделение гнойной мокроты;
- заметное изменение голоса (осиплость);
- затруднение или дискомфорт при глотании (при инфильтрации патогенных клеток в стенки пищевода);
- поражение близкорасположенных лимфоузлов (увеличены, болезненны).
Для третьей и четвертой стадии характерно распространение метастатических клеток с током крови или лимфы и образование вторичных очагов в других органах.
При этом появляются характерные признаки:
- боли в костях, которая может иррадиировать (болит спина при раке легких – признак поражения позвоночника);
- желтизна кожи и глазных яблок при поражении печени;
- неврологические расстройства при раке головного мозга и так далее.
В некоторых случаях (примерно у 15% больных) при данном виде болезни симптоматика появляется только на 4 стадии, когда оперативное лечение уже невозможно по причине сильного обсеменения патогенными клетками различных тканей.
Обратите внимание. При формировании рака в центральных областях болевой признак проявляется раньше, нежели при периферических очагах.

Симптомы, которые возникают при данном виде рака обусловлены поражением слизистых оболочек крупных бронхов, уменьшением вентиляции в них или пораженной доле легочной ткани.
Болевые ощущения появляются при поражении плевры или нервов (и зон их иннервации):
- диафрагмального – паралич диафрагмы;
- блуждающего – нарушение работы голосовых мышц, охриплость голоса;
- возвратного – боль в руке, как правило, болит плечо.
Кашель и кровь в мокроте объясняется прорастанием рака в бронхиальные полости, снижение вентиляционной способности приводит к формированию пневмоний, с полным набором характерных признаков (озноб, лихорадка, фебрилитет и сильный кашель с гнойной мокротой), нередко она осложняется геморрагическим плевритом.
Обратите внимание. Раковая пневмония хорошо поддается противовоспалительной терапии, но склонна к частым рецидивам.
Если патогенные клетки проникают в наружные сердечные мышечные слои, то это вызывает перикардит и выраженный болевой синдром.
При поражении верхней полой вены изменяется отток крови и лимфы из верней части тела, поэтому наблюдается:
- отеки лица;
- покраснение кожных лицевых покровов с признаками цианоза;
- одышка;
- сильные головные боли;
- набухание вен на груди, шее, руках;
- нарушение зрения;
- неврологические расстройства.
Начальные этапы не имеют признаков из-за отсутствия нервов в паренхиме легких, но по мере распространения канцерогенеза поражаются соседние органы, что сопровождается возникновением клинической картины, которая представлена:
- голосовыми изменениями;
- продуктивным кашлем, в мокроте имеются следы крови;
- формирование ракового плеврита (при поражении листков плевры), при этом образуется или скапливается жидкость, которая может сдавливать легкие;
- обструкция бронхов;
- кровотечение при раке легких (распад опухоли, некрозы и т. д);
- ателектазы.
Заметка. Летальный исход обуславливается в первую очередь значительным распространением метастаз, развитием воспаления легких и плевритов, сильным истощением организма.
Диагностика

В данном разделе пойдет речь о том, как выявить рак легких, какие нужны исследования и что они показывают. Поскольку начало болезни всегда скрыто, а первые признаки малоспецифичны, то важно провести дифференциальную диагностику с другими заболеваниями нижних дыхательных путей (рентген, томография).
Не редко патологию находят по фото, сделанном при помощи флюорографии, но для подтверждения диагноза нужны дополнительные более точные результаты. В сомнительных случаях потребуется обязательно получить гистологические образцы для детального изучения.
Трудности могут быть при:
- наличии абсцесса (проблема хорошей визуализации), в данном случае большое значение имеют признаки и анамнез;
- киста – проверить легкие на рак затруднительно на ранних этапах канцерогенеза.
Флюорография – метод скрининга, показывает рак лёгких определенных размеров, поэтому определить начало первой стадии довольно проблематично. Ее преимущество низкая цена и быстрота получения результата.
Методика позволяет оценить состояние сердца, коронарных и легочных артерий, наличие воспалений в легких и плевре. Но важно учитывать, что лучевая нагрузка несколько выше, нежели при рентгенологическом фронтальном обследовании груди. Рентген более точен, во многом из-за того, что исследование можно проводить в разных проекциях.
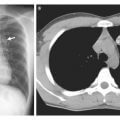
На негативе определяются такие изменения:
- Опухоль центральной локации визуализируется в виде утолщения легочного корня, что видно, как затемнение (т. е. белый цвет на негативе). Помимо этого, могут выделяться отходящие от них тяжи и твердые лимфатические узлы.
- Периферический рак легких чаще виден в виде окружности с нечеткими границами. Также могут различаться отходящие от него тяжи, направленные к корням.
Трудность выявления болезни обусловлена следующими факторами:
- малые размеры опухоли;
- новообразование располагается глубоко в тканях;
- на нижних дистальных участках легкого с правой стороны визуализация затруднена из-за печени.
Поэтому с целью повышения информативности врач может назначить рентгеноскопию в нескольких плоскостях (фронтальной, косой, боковой и снимок с наклоном).
В некоторых случаях диагноз ставится по косвенным признакам, когда сама опухоль не видна, но есть следующие явления:
- признаки слабой вентиляции;
- увеличение толщины бронхиальных стенок;
- ателектазы;
- сближение артерий (из-за сдавления неоплазией);
- компенсаторное повышение воздушности примыкающих отделов.

Это довольно неприятное исследование, которое заключается во введении в бронхи эндоскопа, оснащенного подсветкой и камерой, поэтому можно детально осмотреть слизистые оболочки бронхов. Благодаря прицельной биопсии проводится отбор образцов ткани, что позволяет точно определить вид рака, степень его злокачественности, подобрать терапию и сделать определенные прогнозы.
КТ при раке легких показана не только для обследования первичных очагов, но и для изучения головы и органов брюшины с целью обнаружения метастатических очагов в других тканях и лимфатических узлах.
Есть не сколько разновидностей:
- стандартная компьютерная томография – пациент размещается на кушетке внутри катушки томографа;
- спиральная – рентгеновская трубка вращается вокруг пациента;
- мультиспиральная (МСКТ) – для получения послойных фото используется несколько различных анализаторов.
Рак легких на КТ можно диагностировать на любой из стадий и получить полную картину, раскрывающую все мельчайшие подробности патогенеза. Это достигается благодаря получению послойных снимков высокого качества под разными углами.
Обратите внимание. Во всех вариантах компьютерной томографии используют рентгеновские лучи.
МТР – современный неинвазивный бесконтактный способ исследования внутренних органов, основанный на анализе колебания атомов водорода в жидкости (явления ядерного магнитного резонанса), которая есть во всех клетках человеческого организма.
Следовательно, пациент не получает облучения, но исследование нельзя проводить при наличии вживленных металлических предметов и кардиостимуляторов (можно с титановыми имплантами). Процедура такая же, как и при проведении КТ. В итоге получаются высокоточные снимки с изображениями высокой контрастности.

ПЭТ-диагностика базируется на применении радиоактивных изотопов с высокой скоростью распада. В отличие от КТ и МРТ данная методика дает возможность оценить метаболическую функциональность опухолевых клеток, выяснить особенности обменных процессов, определить вид, активность и скорость роста опухоли.
Суть исследования состоит во введении радиоактивных ионов, которые проникают в тканевые структуры и накапливаются там. В нужный момент времени начинают образовываться положительно заряженные частицы (позитроны). Для диагностики важное значение имеет излучение, которое образуется при столкновении электрона и позитрона. Именно его считывает сканирующее устройство.
Кроме этого, позитронно-эмиссионная томография анализирует сочетание радионуклидов и глюкозы, что позволяет обследовать обменные процессы, происходящие в раковых клетках, поскольку они используют сахар в качестве основного источника энергии. Благодаря этому узнают интенсивность развития опухоли.
Обратите внимание. Совмещение ПЭТ и КТ выделяют в отдельный более эффективный способ диагностики рака легких – ПЭТ-КТ.
В том случае, когда вышеуказанные способы не дают достаточной информации, которые бы достоверно исключали вероятность онкологического поражения легких, проводят торакотомию (вскрытие грудной клети для получения доступа к тканям). Это нужно для отбора образцов пораженной легочной ткани вместе с прилежащими лимфатическими узлами.
При сомнительном варианте возможно удаление части опухоли или даже лобэктомия (удаление доли легкого), после чего извлеченная ткань обследуется в срочном порядке. Это помогает остановить прогрессирование канцерогенеза и правильно подобрать противораковую терапию.
Исследование крови
В обязательном порядке больной сдает кровь для получения полной картины (таблица 2). По общему анализу достаточно трудно заподозрить онкологическое заболевание, но при специфической диагностике вполне возможно предположить наличие канцерогенеза.
Читайте также: