Пример диагноза рака прямой кишки
Рак прямой кишки – что это такое?
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования – быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
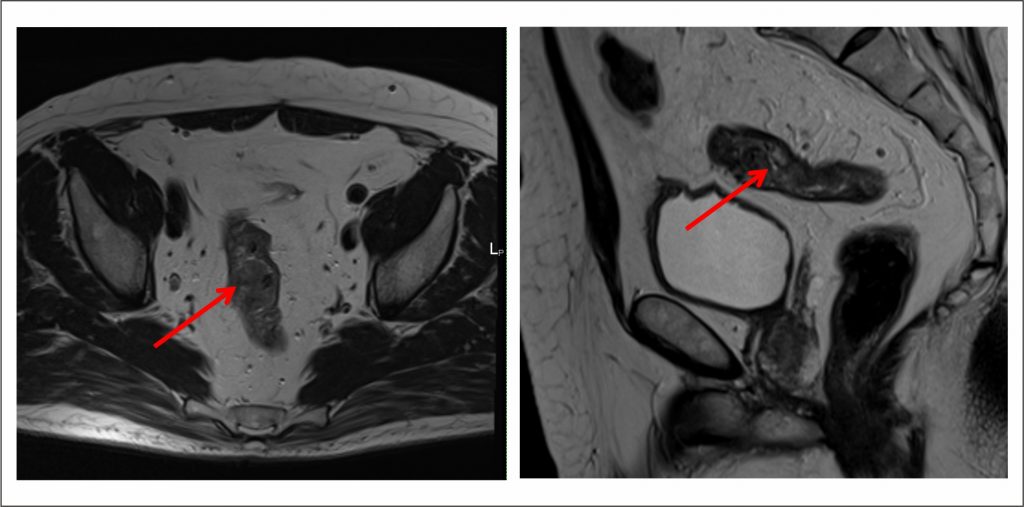
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза – запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
- Неправильное питание.
Преобладание в рационе мясной пищи, животных жиров с одновременным дефицитом растительной клетчатки ухудшает прохождение кала, способствует запорам и развитию колоректальных опухолей. - Роль наследственности — замечена при возникновении некоторых форм новообразований.
- Предраковые патологии — полипы, болезнь Крона, неспецифический язвенный колит.
- Иммунодефицитные состояния, карцинома половых органов или молочной железы у женщин.
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
- Аноректальное расположение характерно для 5-8% случаев.
- Ампулярное встречается чаще других, до 80%. Это патология в самой широкой части кишки.
- Надампулярная локализация до 12% больных.
Характер роста опухоли может быть:
- экзофитный – растет в просвет кишечника;
- эндофитный – прорастает толщу стенки, инфильтрирует ее, может охватывать циркулярно;
- смешанный рост.
По гистологической картине новообразование бывает:
- железистый рак (аденокарцинома);
- солидный;
- перстневидно-клеточный;
- скирр;
- плоскоклеточный.
Симптомы рака прямой кишки, первые признаки
Обсуждение проблем прямой кишки для многих людей является чем-то постыдным. Поэтому первые признаки патологии часто остаются без должного внимания. Начальные симптомы рака прямой кишки – изменения характера стула. Появляется частая смена запора и диареи, меняется форма кала. Он становится значительно тоньше, чем раньше. Беспокоят чувство неполной дефекации, неприятные ощущения, повышенное образование газов.
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
- слизь и кровь в кале;
- гнойные выделения;
- чувство переполненного кишечника;
- вздутие живота;
- боль в области прямой кишки;
- хроническая усталость, утомляемость;
- анемия;
- потеря веса.
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
- прорастание в соседние органы, образование межорганных свищей;
- гнойно-воспалительные процессы – парапроктит, флегмона малого таза;
- перфорация опухоли надампулярной локализации с развитием перитонита;
- кровотечение.
Как выглядит рак прямой кишки – фото
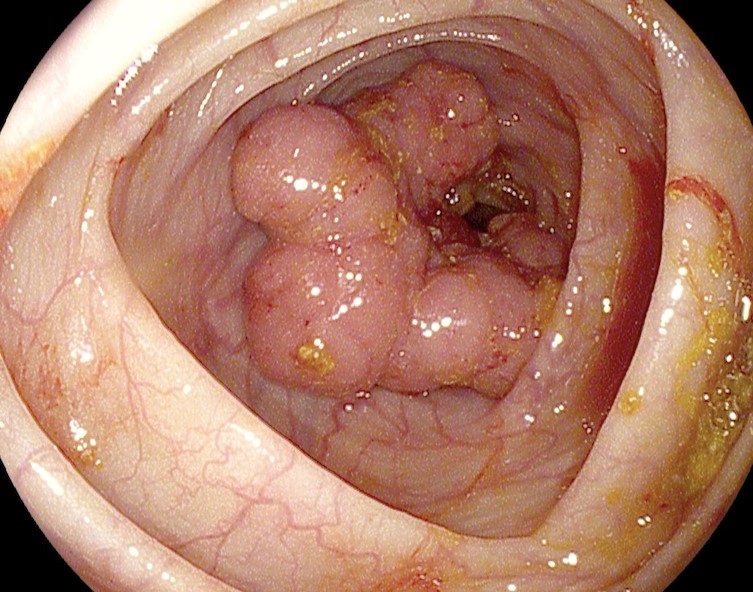
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
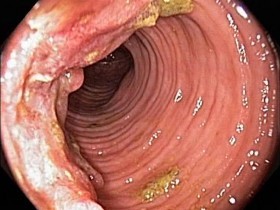
На этом фото карцинома растет инфильтративно, охватывая стенку.
Диагностика
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия – опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А – это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б – размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А – опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б – любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия – метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
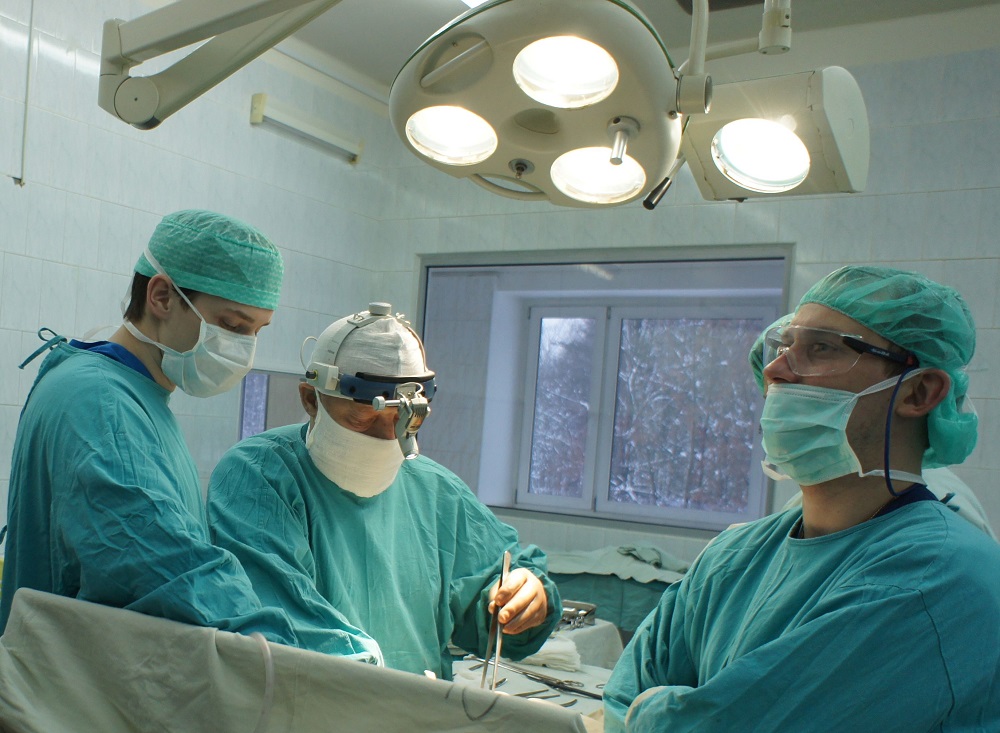
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
- 1 стадия – до 77%;
- 2 стадия – до 73%;
- 3 а стадия – 46%;
- 3 б стадия – 43%.
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
- тяжелые хронические заболевания пациента – артериальная гипертензия, ишемическая болезнь сердца, когда невозможно дать наркоз;
- преклонный возраст пациента;
- запущенные стадии рака.
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции – наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
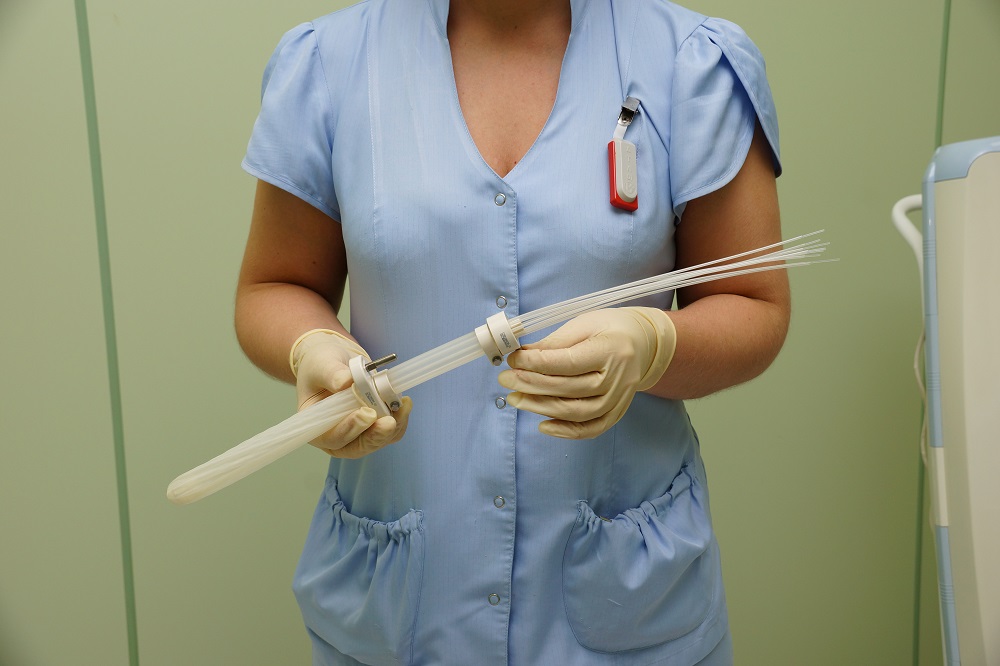
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
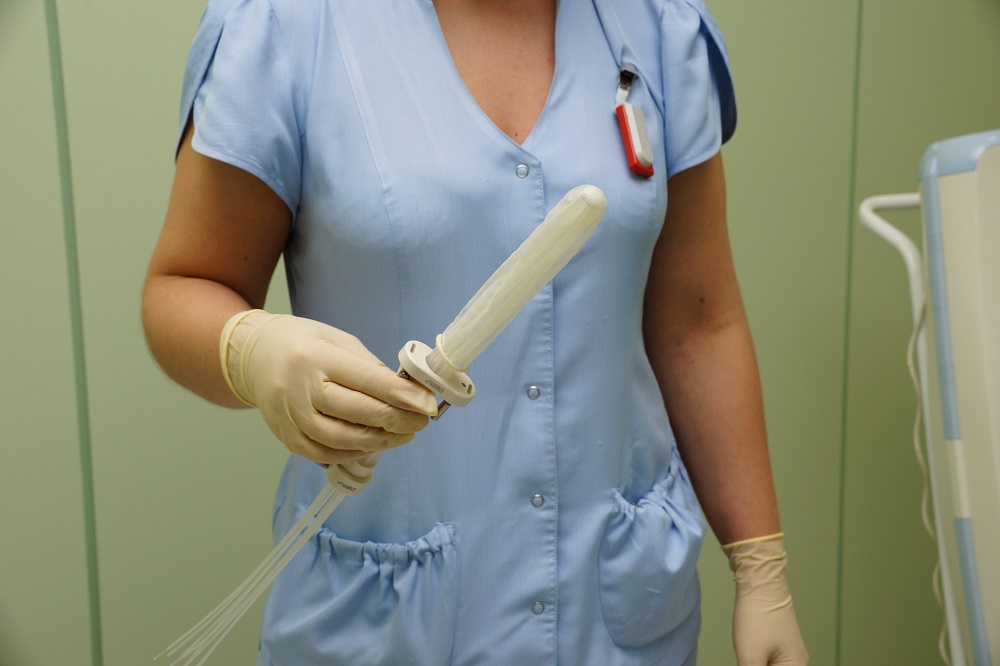
Также химиотерапию проводят адьювантно – для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив - Клинические протоколы МЗ РК - 2012 (Приказы №883, №165)
Общая информация
Рак прямой кишки - злокачественное новообразование прямой кишки.
Код протокола: РH-S-036 "Рак прямой кишки"


Классификация
Клиническая классификация TNM (ICD-O C18-20):
Т – размеры первичной опухоли и степень ее инвазии в стенку кишки
Тх – недостаточно данных для оценки первичной опухоли.
Т0 – первичная опухоль не определяется.
Tis – интраэпителиальная-преинвазивная карцинома (carcinomainsitu): внутрислизистая или инвазия в собственную пластинку слизистой оболочки (включает раковые клетки до базальной мембраны или в слизистом слое без распространения в подслизистый слой).
Т1 – опухоль инфильтрирует подслизисгую основу.
Т2 – опухоль инфильтрирует мышечный слой стенки кишки.
Т3 – опухоль инфильтрирует в субсерозную основу или в не покрытые брюшиной ткани вокруг толстой либо прямой кишки.
Т4 – опухоль распростаняется на соседние органы или структуры/ткани: влагалище, мочеиспускательный канал, мочевой пузырь (вовлечение одного мышечного сфинктера не классифицируется как Т4).
N – региональные лимфатические узлы
Nх – недостаточно данных для оценки региональных лимфатических узлов N0 Нет метастазов в региональных лимфатических узлах.
N0 – нет признаков метастатического поражения регионарных лимфатических узлов.
N1 – метастазы в 1-3 региональных лимфатических узлах.
N1а – метастаз в 1 региональном лимфатическом узле.
N1b – метастазы в 2-3 региональных лимфатических узлах.
N1с – опухолевые депозиты* в подсерозной основе или в не покрытых брюшиной мягких тканях вокруг толстой кишки и прямой кишки без метастазов в региональных лимфатических узлах.
N2 – метастазы в 4 и более региональных лимфатических узлах.
N2a – метастазы в 4-6 региональных лимфатических узлах.
N2b – метастазы в 7 и более региональных лимфатических узлах.
* Опухолевые депозиты (сателлиты) - макроскопически или микроскопически выявляемые гнезда или очаги опухолевой ткани в жировой ткани вокруг толстой и прямой кишки, находящейся в области лимфатического дренирования от первичной карциномы, при отсутствии ткани лимфатических узлов в этих участках, подтверждаемом при гистологическом исследовании, могут рассматриваться как прерывистое распространение опухоли, инвазия в венозные сосуды с внесосудистым распространением (V1/2) или полное замещение лимфатических узлов (N1/2). Если такие депозиты выявляют при наличии опухоли, то их следует классифицировать.
рTNM патоморфологическая классификация
Категории pT, pN и рМ отвечают категориям Т, N и М.
Гистологически должны быть исследованы не менее 12 регионарных лимфатических узлов. Если исследованные лимфоузлы без опухолевого роста, то категория N классифицируются как pN0.
Гистологическая классификация опухолей прямой кишки:
2. Слизистая аденокарцинома.
3. Перстневидно-клеточная карцинома.
4. Плоскоклеточная карцинома.
5. Железисто-плоскоклеточная карцинома.
6. Недифференцированная карцинома.
7. Неклассифицируемая карцинома.
Группировка по стадиям
Диагностика
Ирригоскопия позволяет при полуциркулярных или циркулярных опухолях со стенозом оценить протяженность опухоли по длиннику, форму роста, выявить вторую опухоль, крупные полипы, дивертикулы, в известной степени судить о прорастании в окружающие ткани.
Рентгенологическая картина рака прямой кишки разнообразна и диагноз можно установить только на основании нескольких рентгенологических признаков при соблюдении правильной методики исследования. К ним относят: дефект наполнения, ригидность, нечеткость и неровность контуров стенки кишки, сужение просвета, тень внутрипросветного образования, стойкое депо бариевой взвеси, деформацию кишки, локальные изменения рельефа слизистой оболочки. О прорастании рака прямой кишки в окружающие ткани можно предположить при выявлении отчетливого увеличения пресакрального пространства, если оно сочетается с оттеснением кишки в области опухоли.
Дифференциальный диагноз
Существует ряд заболеваний прямой кишки, которые но своей клинической картине могут напоминать рак этого органа. К ним относятся: геморрой, аденоматозные полипы, ворсинчатая опухоль, саркома, болезнь Никола-Фавра, сифилис, актиномикоз и эндометриоз.
Сходство рака с геморроем заключается в выделении крови со стулом. Однако если кровь при геморрое завершает акт дефекации, при раке она открывает его. Кроме того, геморроидальная кровь имеет неизменный вид, а при раке кровь обычно перемешана со слизью, гноем и нередко с калом, часто обладает неприятным запахом.
Железистые полипы прямой кишки, особенно на широком основании, могут давать повод для смешения с полиповидным раком. Уточнение диагноза нередко возможно только после гистологической верификации.
Ворсинчатые опухоли в большинстве случаев распознаются по экзофитному росту, мягкой консистенции, бархатистой поверхности, покрытой тонким слоем липкой слизи, легкой ранимости. Вместе с тем склонность их к малигнизации настойчиво побуждает производить микроскопическое исследование для исключения рака.
Проктит при болезни Никола-Фавра (паховом лимфогранулематозе) отличается от рака прямой кишки на основании анамнеза (заражение половым путем), длительности течения, реакции Фрея и связывания компонента. В сомнительных случаях показана биопсия.
Туберкулезное поражение прямой кишки, как и рак, сопровождается болями, особенно во время дефекации, выделением слизи, гноя и крови. При обследовании выявляется проктит с образованием единичных или множественных эрозий и язв, склонных к периферическому росту. Комплексное исследование с дополнительным привлечением бактериологических, биологических и микроскопических методов лежит в основе дифференциальной диагностики.
Сифилитический проктит относится к редким заболеваниям. Он может возникать в любом периоде болезни. Существенную роль в распознавании этой патологии, помимо общепринятых, играют серологические методы.
Кишечник состоит из двух отделов: тонкого (диметром от 4 до 6 см в начале и от 2,5 до 3см в конце) и толстого (диаметром от 4 до 10 см). Общая длина кишечника достигает 7-8 метров. Онкологические заболевания могут развиться в любом из данных отделов. В зависимости от локализации опухоли могут отличаться симптомы, лечение и диагностика рака кишечника. При своевременном обнаружении и лечении данное заболевание имеет благоприятный прогноз.
Ранняя диагностика рака кишечника проводится в Юсуповской больнице Москвы. Благодаря современному диагностическому оборудованию и огромному опыту наших специалистов достигается максимальная точность результатов исследований.
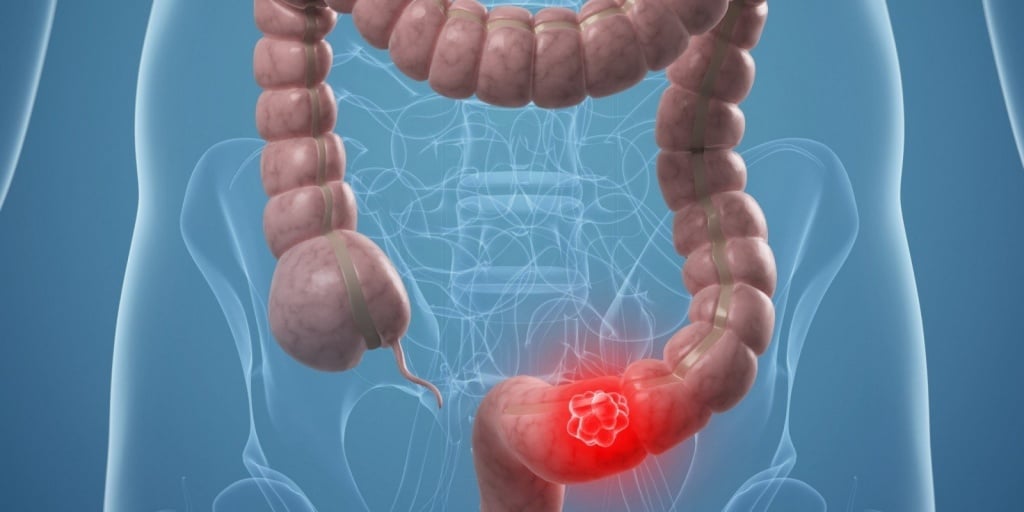
Классификация рака кишечника
Рак кишечника является комплексом онкологических патологий, различающихся следующими признаками:
- местом расположения новообразования в кишечнике: основные симптомы заболевания напрямую зависят от локализации первичной опухоли;
- гистологическим типом: тип опухоли определяется видом клеток, из которых развилось первичное новообразование;
- направлением и характером роста, склонностью к метастазированию: от этих факторов зависит то, насколько быстро присоединяются новые симптомы и их перечень.
Первичные признаки рака кишечника
Как и многие другие онкологические недуги, рак кишечника на начальных стадиях проявляется стертыми и неявными симптомами, которые зачастую остаются без внимания:
- определенными изменениями перистальтики кишечника;
- общей слабостью, утомляемостью, потерей массы тела, не имеющей под собой естественных причин;
- анемией;
- присутствием крови в каловых массах;
- изменением вкусовых пристрастий, появлением отвращения к определенной пище.
Наличие подобных признаков и симптомов рака кишечника, как правило, не становятся причиной обеспокоенности больных. Данная онкопатология на ранних стадиях может обнаруживаться случайно, когда пациент проходит эндоскопическое исследование по совершенно другому поводу. Чаще всего рак кишечника выявляется уже на поздних, запущенных стадиях, требующих длительного и сложного лечения.
Ранняя диагностика рака кишечника обеспечивает своевременное начало лечения, повышающего шансы больного на выздоровление и сохранение качества жизни. Поэтому при наличии хотя бы одного из вышеперечисленных признаков данного заболевания необходимо без промедлений обратиться к врачу и пройти тщательное обследование.
Диагностику и лечение онкологических заболеваний проводят в одном из ведущих центров Москвы - Юсуповской больнице.
Основные симптомы рака кишечника
Появление более существенных признаков опухоли кишечника отмечается по мере роста новообразования:
- в кале наблюдается присутствие крови: как отдельных прожилок, так и полностью окрашенных каловых масс;
- в каловых массах отмечается наличие гноя и слизи, вызывающее неприятный запах испражнений;
- больных начинают беспокоить запоры, которые сменяются диареей;
- понижается артериальное давление, отмается побледнение кожных покровов, периодически возникают приступы холодного пота – при локализации опухоли в слепой кишке;
- развитие тошноты и рвоты, не приносящей облегчения и сопровождающейся повышением температуры тела;
- появлением болевого синдрома, возникающего в проекции новообразования на брюшную стенку;
- ощущение неполного опорожнения кишечника после акта дефекации;
- долгое отсутствие дефекации, которое может продолжаться несколько недель. Брюшная стенка при этом становится твердой и болезненной;
- со временем происходит присоединение общих онкологических симптомов и проявление вторичных опухолей.
Проявления рака кишечника зависят от целого ряда факторов, прежде всего – от того, где локализовано злокачественное образование.
Симптомы рака тонкого кишечника
Образование раковых опухолей в тонком кишечнике происходит достаточно редко, однако такие случаи все же имеют место быть. В таких случаях заболевание проявляется следующими симптомами:
- диспепсией: тошнотой, рвотой, спазмами кишечника, болями в области эпигастрия;
- отсутствием аппетита, отвращением к еде, снижением массы тела;
- кишечными кровотечениями, основным проявлением которых является темный цвет каловых масс;
- кишечной непроходимостью – на поздних стадиях заболевания;
- сдавливанием близлежащих органов с последующим развитием множества тяжелых симптомов: желтухи, асцита, панкреатита, перитонита.
Симптомы рака толстого кишечника
При локализации опухоли в одном из отделов толстого кишечника у больного развиваются симптомы, подобные раку тонкого кишечника, однако имеются и некоторые отличия. Развитие рака толстого кишечника характеризуется следующими проявлениями:
- болями в области живота: они могут быть достаточно длительными, тупого и ноющего характера;
- присутствием в кале крови (как правило, это алые прожилки, нередко принимаемые больным за симптомы геморроя);
- ухудшением аппетита, слабостью, апатией, похудением;
- периодическим вздутием живота, усилением перистальтики;
- присутствием в каловых массах слизи и гноя.
Рак толстого кишечника на ранних стадиях протекает чаще всего без характерных признаков или со смазанными симптомами. По мере развития опухоли симптоматика усугубляется, возникают тяжелые кишечные расстройства.
Диагностика рака толстого кишечника
Учитывая скрытый характер заболевания на ранних стадиях развития, каждый человек старше 50 лет должен регулярно проходить профилактический осмотр у гастроэнтеролога, который подробно опрашивает пациента, осматривает и пальпирует брюшную полость. При возникновении подозрений на наличие опухоли назначается проведение анализа кала на предмет скрытой крови и общего анализа крови. При подтверждении подозрений специалиста необходимо прохождение дальнейшего обследования.
Конкретизировать локализацию новообразования и определить его размеры можно с помощью следующих диагностических процедур:
- ирригоскопии – рентгенологического исследования кишечника, предполагающего введение в организм посредством клизмы контрастного вещества с последующей визуализацией состояния толстой кишки;
- ректороманоскопии – частичного осмотра кишечника с помощью специального аппарата, который вводится в задний проход больного;
- колоноскопии – метода, аналогичного вышеописанному, однако позволяющим визуализировать более длинный участок толстой кишки;
- биопсии – гистологического исследования небольшого фрагмента слизистой оболочки толстой кишки;
- анализ на онкомаркеры (на колоректальный рак) – диагностика по крови позволяет выявить степень активности ракового процесса;
- ультразвукового исследования – метода, позволяющего визуализировать состояние толстой кишки при помощи введения датчика через задний проход или брюшную полость;
- ПЭТ-КТ – наиболее чувствительного метода исследования для определения локализации и размеров опухоли и распространенности ракового процесса в организме (процесс метастазирования).
Диагностика рака тонкого кишечника
Диагностика рака тонкого кишечника в Юсуповской больнице проводится, прежде всего, с помощью рентгенологического и эндоскопического исследований.
Кроме того, наши специалисты назначают проведение УЗИ (ультразвукового исследования), которое дает возможность выявления прорастания новообразования в сосуды брыжейки, поджелудочную железу, а также метастазы в печени и лимфоузлах и асцит.
В рамках диагностического обследования в Юсуповской больнице проводят дуоденоскопию и последующее цитологическое исследование биопсийного материала из пораженного участка слизистой оболочки тонкой кишки.
Благодаря использованию современного рентгенологического оборудования, имеющегося в распоряжении специалистов Юсуповской больницы, диагностика рака кишечника отличается максимальной точностью. Эндоскопические исследования проводятся с применением аппаратуры, позволяющей выявить патологические изменения, не визуализирующиеся при выполнении других исследований.
В борьбе за здоровье и жизнь своих пациентов высококвалифицированные специалисты Юсуповской больницы используют новейшие медицинские технологии, индивидуальный подход, чутко и внимательно относятся к каждому пациенту.

А. Я.ЯРЕМЧУК, А. С.ЗОТОВ
ФОРМУЛИРОВКА ДИАГНОЗА В КЛИНИЧЕСКОЙ ОНКОЛОГИИ
Медицинский диагноз - это врачебное заключение о состоянии здоровья пациента, об имеющихся у него патологических состояниях и болезнях, выраженное в общепринятой медицинской терминологии.
В клинической онкологии формулирование диагноза имеет ряд особенностей, которые не встречаются в других областях клинической медицины. К ним могут быть отнесены слудующие:
* диагноз онкологического заболевания ставится один раз и на всю жизнь, т. е. он не снимается даже по выздоровлении больного, меняются лишь его отдельные компоненты. Причиной этого является то, что в онкологии ведущим является диспансерный метод - все больные злокачественными новообразованиями пожизненно состоят на диспансерном учете. Исключением являются лишь больные базалиомой, которые по прошествии 5-летнего безрецидивного периода с учета снимаются. Необходимо отметить, что в западных странах эта категория пациентов вообще не включается в статистику онкозаболеваемости.
* для установления диагноза злокачественного новообразования необходимой является его гистологическая (или цитологическая) верификация. Если морфологическое подтверждение невозможно, допустимо выполнение операции как последнего этапа диагностики и первого лечебного мероприятия. Лучевой и лекарственный методы лечения могут быть использованы без морфологической верификации только тогда, когда промедление с началом лечения опасно для больного [4]. При отсутствии верификации диагноз устанавливается консилиумом по совокупности данных клинических, лучевых, эндоскопических, лабораторных и пр. методов исследования.
* в большинстве отечественных клиник в формулировке диагноза широко используется латинская терминология. Этот факт является отражением деонтологической традиции советских времен, когда считалось, что онкобольной ни при каких условиях не должен знать о своем диагнозе. Опасением, что пациент случайно или намеренно ознакомится с медицинской документацией, было и обусловлено применение латыни. Между тем, по мнению большинства западных врачей, больной имеет право знать о своем диагнозе и прогнозе, ибо сокрытие такой информации является нарушением прав человека. В последние годы существенно изменились и деонтологические установки отечественных онкологов в сторону информирования (полного или частичного) пациента о его болезни, однако формулировка диагноза во многом осталась традиционной.
Напомним, что формулирование клинического диагноза производится по единым правилам (приложение 7 к приказу № 4 МЗ СССР от 3 января 1952 г.), согласно которым последовательно указывается: на 1 месте - основное заболевание, на 2 - осложнения основного заболевания, на 3 - сопутствующие заболевания.
Основным считается заболевание, которое само по себе или посредством своего осложнения явилось причиной обращения больного за медицинской помощью, причиной госпитализации или смерти. Оно указывается в виде определенной нозологической формы и не может подменяться синдромом или перечислением симптомов.
Осложнением основного заболевания называют патологические процессы и состояния, патогенетически с ним связанные, но формирующие качественно отличные от его главных проявлений клинические синдромы, анатомические и функциональные изменения.
Сопутствующими заболеваниями считаются имеющиеся у больного болезни, не связанные с основным заболеванием этиологически, патогенетически имеющие иную номенклатурную рубрикацию. Это заболевание не оказывает существенного влияния на основное заболевание, значительно уступает ему в данное время по степени влияния на трудоспособность и опасность для жизни, по степени необходимости в лечении и не имеет значения в танатогенезе [3]
Исходя из этих определений, нам кажется неправомочным встречающееся в некоторых учебниках и руководствах такое, например, мнение: “осложнениями рака желудка могут быть прорастание в другие органы и метастазирование”. Указанные состояния - проявления основного заболевания и не формируют качественно нового клинического синдрома; осложнениями же могут быть обусловленный прорастанием и распадом опухоли желудочно-кишечный свищ или вызванная обширными метастазами печеночная недостаточность.
В повседневной клинической практике приходится сталкиваться с ситуацией наличия у большинства больных не одного, а нескольких заболеваний. Особенно остро проблема формулирования диагноза в этих случаях возникла в последние десятилетия в связи с увеличением продолжительности жизни в развитых странах, а также бурным развитием и внедрением в медицинскую практику новых методов исследования (иммунологических, ультрамикроскопии, гистохимии и пр.). Пионерами нововведений в структуру диагноза явились патологоанатомы, осуществляющие наиболее достоверную - морфологическую диагностику. Патологическая анатомия как практическая специальность является наиболее “теоретизированным” разделом клинической медицины, максимально приближенной к фундаментальной дисциплине - общей патологии (в том числе и учению о диагнозе), что нашло отражение в ее официальном названии в западных странах. Кроме того, на отечественную патологоанатомическую службу возлагается функция контроля качества и своевременности клинической диагностики, выявления дефектов лечебных мероприятий [Приказ МЗ СССР “О дальнейшем совершенствовании патологоанатомической службы в стране” № 000 от 4.04.83 г.].
Исходя из необходимости учитывать различные варианты одновременного наличия или развития по ходу болезни у одного больного различных заболеваний, в конструкцию диагноза было предложено внести понятие об комбинированном заболевании, которое включает в себя такие рубрики, как конкурирующие, сочетанные и фоновые заболевания [5]. Однако, как справедливо отмечают и (1976) [3], это усовершенствование коснулось только патологоанатомических и заключительных клинических диагнозов при летальном исходе. Авторы предлагают следующие критерии, “адаптирующие” указанные термины для формулирования прижизненных диагнозов.
Фоновое заболевание - нозологическая форма, которая способствует возникновению или неблагоприятному течению основного заболевания, либо способствует развитию тяжелых осложнений и/или наступлению смерти и поэтому требует лечения (вместе с основным заболеванием) в настоящее время.
Сочетанные заболевания - одновременно имеющиеся нозологические единицы, которые именно в этой совокупности обуславливают возникновение инвалидности, тяжелых осложнений и/или наступлению смерти. Это возможно в результате суммирования повреждений, невозможности применения эффективных методов лечения (противопоказанных в связи с одним из заболеваний), неблагоприятного влияния терапии одной болезни та течение другой, тогда как порознь каждое из заболеваний не могло бы привести к подобным осложенниям или исходу в данное время.
Конкурирующие заболевания - нозологические единицы, каждая из которых сама по себе или через осложнения могла обусловить возникновение инвалидности, тяжелых осложнений и/или наступление смерти. Протекая одновременно и обоюдно утяжеляя состояние больного, они значительно ускоряют время патогенеза и танатогенеза. Иначе говоря, каждое из конкурирующих заболеваний в равной мере соответствует критериям основного заболевания.
Структура онкологического диагноза. Диагноз состоит из следующих компонентов:
Название опухоли. Из всех злокачественных опухолей чаще всего встречаются эпителиальные (рак, карцинома) и соединительнотканные (саркома).[1] В записи обычно эти слова сокращаются до Са, Cr и Sa соответственно. В предварительном диагнозе при невыясненной гистоструктуре опухоли допустимы обозначения “neoplasma” и “tumor”. И наоборот, при достаточно точной диагностике может быть указан конкретный подвид опухоли, например “злокачественная гемангиоперицитома” вместо “ангиосаркома”.
Локализация опухоли - орган и его пораженный отдел - должна быть указана в соответствии с действующей Парижской анатомической номенклатурой (PNA). При наличии неорганных опухолей и в предварительном диагнозе следует указывать пораженный анатомический регион, например “неорганная опухоль малого таза”.
Стадия заболевания - определяемая клинико-морфологически степень распространенности опухоли к моменту начала специального лечения (т. е. к моменту завершения последнего диагностического мероприятия). После назначения специального лечения стадия болезни не меняется, как бы оно не протекало в будущем. Меняются при этом другие компоненты диагноза, но не стадия!
Стадия указывается на основе оценки опухоли по международной классификации TNM. При этом учитываются, как минимум, З показателя:
* символ Т (tumor) характеристика первичной опухоли
* символ N (noduli) характеристика поражения метастазами региональных лимфоузлов;
* символ М (metastasis) наличие отдаленных метастазов (в т. ч. и в лимфоузлах, не являющихся регионарными).
Для каждой локализации опухоли цифровое обозначение символов (от 1 до 4) индивидуальны и собраны в специальном сборнике (последняя 5 редакция 1997 г.), который периодически дополняется и исправляется международной комиссией экспертов. Между тем, имеются и общие обозначения: при недостаточности данных для оценки символа вместо цифры указывается “x ” (икс); если опухоль или метастазы отсутствуют, это обозначают как “0” (ноль).
По классификации TNM опухоль оценивается дважды: первый раз до операции, второй - после операции. В последнем случае она носит название постхирургической, или патогистологической классификации pTNM. Патоморфологическое исследование позволяет уточнить вышеназванные три символа, и, кроме того, дает возможность оценить дополнительные символы: G - гистологическая дифференцировка опухоли; V - инвазия опухолевыми клетками венозных сосудов; R - наличие резидуальной (остаточной) опухоли и т. д. Возможна также оценка т. н. фактора надежности С, который указывает какие диагностические процедуры были использованы при постановке диагноза: С1 - только клинические данные, С2 - специальные (инструментальные) мероприятия, С3 - данные пробной операции, С4 - данные радикальной операции, С5 - данные вскрытия.
Если до операции применялись другие методы специального лечения (лучевой, лекарственный) то перед pTNM ставится символ “y”. При оценке рецидивных опухолей перед соответствующим символом ставится “r”.
Определенное сочетание символов TNM группируется в стадии. Например, для рака молочной железы T1N0M0 - это 1 стадия; T2N0M0 и T1N1M0 составляют стадию 2А и т. д.
4. Отметки о динамике опухолевого процесса и проведенном лечении не являются обязательными (согласно нормативным документам), однако значительно облегчают чтение диагноза и помогают врачу быстрее сформировать представление о течении болезни у конкретного пациента. Так, кроме соответствующих дополнений в классификацию TNM, при наличии продолжения болезни (prolongatio morbi) - рецидива или метастаза - возможно указание этого в тексте диагноза. Допустимы в формуле диагноза также такие выражения, как “состояние после комбинированного лечения”, “состояние после сочетанной лучевой терапии” и пр.
5. Осложнения онкозаболевания следует указывать в соответствии с приведенными выше соображениями.
6. Клиническая группа являтся по сути группой диспансерного наблюдения и может (в отличии от стадии) меняться на протяжении жизни больного. Выделяют сдедующие клинические группы ( Инструкция по ведению учета и составлению отчетов о злокачественных новообразованиях, 1985 [4]):
I A - больные с заболеванием, подозрительным на злокачественное новообразование. В течение 10 дней эти пациенты должны быть дообследованы и либо сняты с учета (при неподтверждении диагноза), либо переведены в другую клиническую группу (при обнаружении у них опухоли).
I Б - больные предопухолевыми заболеваниями.
II - больные злокачественными новообразованиями, подлежащие специальному (радикальному) лечению с прогнозом на выздоровление или длительную ремиссию.
II А - больные, подлежащие радикальному лечению.
III - практические здоровые лица, после проведенного радикального лечения злокачественной опухоли.
IV - больные, подлежащие симптоматическому или паллиативному лечению.
Возможны ситуации, когда у больного имеется 2 и более онкологических заболеваний. Они могут быть синхронными (т. е. возникшими и диагностированными одновременно) и метахронными (возникшими одна через некоторое время после другой) [6]. При множественных синхронных злокачественных опухолях в одном органе классификация строится на оценке наивысшей Т категории, а множественность и число опухолей указывается дополнительно: Т2(m) или Т2(5). При возникновении синхронных билатеральных опухолей парных органов каждая опухоль классифицируется отдельно. При опухолях щитовидной железы, печени, нефробластомах, невриномах множественность является критерием Т категории [8]. При метахронных опухолях выставляется 2 и более диагнозов для каждой опухоли отдельно. Решение вопроса о трактовке их как комбинированных или сопутствующих заболеваниях решается у каждого больного индивидуально.
Примеры формулировки диагнозов
1) Предположим, при обращении пациентки к гинекологу в районной поликлинике у нее заподозрен рак молочной железы. В направлении в онкодиспансер (ОД) диагноз следует формулировать так:
Suspicio (лат. - “подозрение”) Ca glandulae mammae sinistraе; клин. группа IА.
2) При обращении этой женщины в ОД и дообследовании установлено, что опухоль имеет диаметр 3,5 см (Т2), региональные лимфоузлы не пальпируются (Nx-) (хотя окончательно судить об отсутствии в них метастазов до операции нельзя), отдаленных метастазов клиническими и инструментальными методами не выявлено (M0). Диагноз принимает вид:
Ca glandulae mammae sinistrae T2Nx-M0 2A стадия, клин. группа II.
3) После установления диагноза больная получила предоперационную лучевую терапию и перенесла радикальную операцию (символы “y” и “р” соответственно перед ТNM). При патогистологическом исследовании препарата установлено, что опухоль была диаметром 3 см (T2), имела строение умереннодифференцированной аденокарциномы (G2), имелись метастазы в 3 подвижных подмышечных лимфоузлах (N1). Формулировка заключительного клинического диагноза будет такова:
Ca glandulae mammae sinistrae урТ2N1M0 G2 2Б стадия, клин. группа III.
Установленная таким образом стадия уже меняться не будет.
4) Далее течение опухолевого процесса может быть следующим. После радикального лечения (лучевой, химиотерапии, операции) в течение 4 лет признаки заболевания отсутствовали, однако на 5 году появились признаки рецидива в области послеоперационного рубца диаметром до 2 см (rT1). Вариантом формулы диагноза может быть такой:
Ca glandulae mammae sinistrae 2Б стадия, состояние после комплексного лечения. Prolongatio morbi: рецидив в послеоперационном рубце. урТ2rT1N1M0 G2 клин. группа II.
5) При первичном обращении у больного диагностирован рак выходного отдела желудка с прорастанием в поджелудочную железу (Т4) с метастазами в печень (М1), состояние лимфоузлов оценить не представляется возможным (Nx).
Са ventriculi (антрального отдела), metastasis (mts) in hepar T4NxM1 НЕР 4 стадия. Субкомпенсированный стеноз выхода из желудка, алиментарная и раковая кахексия, интоксикация. клин. группа IV.
6) В выписке из ОД указан следующий диагноз:
Са recti (нижнеампулярного отдела) урТ3N1М0G1C4 клин. группа III.
Анализ составных частей диагноза позволяет получить такую информацию:
· опухоль прямой кишки инфильтрировала субсерозу - Т3;
· имелись метастазы в 1-3 параректальных лимфоузлах - N1;
· отдаленных метастазов не было - М0;
· опухоль была высокодифференцированной аденокарциномой - G1;
· больной был прооперирован и перед операцией получил лучевую терапию - “р” и “у” перед TNM;
· данные получены при исследовании препарата, удаленного во время радикальной операции - С4;
· в настоящее время больной практически здоров - III клиническая группа.
В завершение приведем несколько примерных диагнозов без комментариев.
7) а) Sa мягких тканей правого бедра T1N0M0 клин. группа II (предварительный клинический диагноз).
б) Рабдомиосаркома мягких тканей правого бедра G1T1aN0M0 стадия II А; клин. группа III (окончательный клинический диагноз).
8) Са головки поджелудочной железы T3NxM0 стадия 2. Механическая желтуха; клин. группа II.
9) а) Меланома кожи поясничной области клин. группа II (предварительный клинический диагноз).
б) Меланома кожи поясничной области рT2N0M0 cтадия 1; клин. группа III (окончательный диагноз).
10) Са нижнедолевого бронха справа T2NxM0 cтадия 1; клин. группа II.
11) Папиллярный Са щитовидной железы рT2N0M0 стадия 2. Состояние после комбинированного лечения. Послеоперационный и постлучевой гипотиреоз средней тяжести в сост. субкомпенсации; клин. группа III.
12) Первично-множественный метахронный рак :
· Са восходящей ободочной кишки Т3NхМ0 2 ст. (токсико-анемическая форма); клин. группа II.
· Са сolli uteri T2bNxM0 II Б ст. Состояние после сочетанной лучевой терапии (1997 г.); .
, Силяева патология. - Гродно, 1986. - 95 с.
Калитеевский пособие для клинического патолога. - М.: М, 1979. - 183 с.
, О формулировании и структуре клинического и патологоанатомического диагнозов // Клин. медицина. - 1976. - № 4. - С. 138-143.
Сборник официальных инструктивно-методических указаний по вопросам организации онкологической помощи, профилактики, диагностики и лечения злокачественных опухолей и предопухолевых заболеваний (извлечения, положения, инструкции, заимствованные из соответствующих приказов МЗ СССР). - Л.: М, 1984. - 280 с.
, , Уранова составления патологоанатомического диагноза. - М.: М, 1977. - 68 с.
Слинчак злокачественные опухоли. - К.: Здоров’я, - 1976. - 111 с.
, , Фролова и семиотика диагноза. - М.: М, 1989. - 272 с.
TNM. Классификация злокачественных опухолей // под. ред. . - М.: б/и, 1989. - 131 с.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ УКРАИНЫ
НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
ИМ. А. А.БОГОМОЛЬЦА
Кафедра онкологии
Краткое пособие для студентов-иностранцев и интернов
под редакцией профессора
[1] Третья большая группа опухолей - гемобластозы (делящиеся на лейкозы и гематосаркомы) имеет особые правила формулировки диагноза, которые здесь не рассматриваются.
Читайте также:

