Опухоли полости рта мрт
Московский государственный медико-стоматологический университет
Актуальность проблемы. Злокачественные опухоли полости рта и ротоглотки составляют по данным разных авторов около 2-5% от всех злокачественных новообразований и число новых случаев растет. Морфологически 90% таких опухолей приходится на плоскоклеточный рак (ПКР). Соотношение мужчин и женщин – 3:1. Средний возраст больных – 60 лет [1,2].
Несмотря на визуальную локализацию, диагностика злокачественных опухолей орофарингеальной зоны представляет определенные трудности. Оценка распространенности опухолевого процесса в полости рта производится при визуальном осмотре и пальпаторном исследовании, которое не позволяет оценить распространенность опухолевого инфильтрата за пределы видимых изменений слизистой [3]. Для оценки размера первичной опухоли, ее местного распространения в мышечную ткань и на слизистую оболочку, а также в шейные лимфатические узлы, клиническое обследование бывает недостаточным, т.к. часто недооценивается объем опухоли, особенно в случае поздней стадии заболевания ввиду склонности таких опухолей к распространению по подслизистой основе. В большинстве случаев сложно оценить поражение костных структур, протяженность поражения по нижней челюсти [4,5,6]. Изучение возможностей мультиспиральной компьютерной томографии (МСКТ), МСКТ с болюсным внутривенным контрастированием и магнитно-резонансной томографии (МРТ) при диагностике новообразований орофарингеальной зоны необходимо для долечебного стадирования опухолевого процесса, создания концепции консервативного (химиолучевого) лечения, а также дальнейшего планирования тактики и объема оперативного вмешательства. Также существует потребность в доработке и усовершенствовании алгоритма обследования пациентов с данной патологией.
Цель исследования. Оценить возможности МСКТ с внутривенным контрастированием и МРТ в выявлении и долечебном стадировании рака полости рта и ротоглотки. Усовершенствовать алгоритм лучевого обследования больных с опухолевым поражением орофарингеальной зоны.
Результаты. Из 50 пациентов у 12 человек (24%) опухоль располагалась в области языка, у 15 пациентов (30%) в области дна полости рта, на миндалинах у 16 человек (32%), мягком небе – 5 человек (10%), слизистая щеки - 1 пациент (2%), альвеолярный отросток – 1человек (2%). По распространенности опухолевого процесса 29 пациентов были с Т3 стадией (58%), 7 пациентов с Т4 (14%), 12 пациентов с Т2 (24%), 2-с Т1(4%). По степени поражения лимфатических узлов 14 человек с N1(28%) стадией, 10 - с N2(20%), у 2 человек - N3 стадия (5%). В 2 случаях (4%) было выявлено поражение нижней челюсти.
Анализ результатов МСКТ и МРТ у больных с установленным диагнозом рака орофарингеальной зоны включал оценку размеров опухоли, распространенности опухолевого процесса по мышцам и костным структурам, переход за среднюю линию, степень инфильтрации межмышечной и подкожной клетчатки, поражение лимфатических узлов. Было установлено, что МСКТ - семиотика плоскоклеточного рака полости рта и ротоглотки соответствует МРТ-семиотике и включает в себя прямые и косвенные признаки. Прямыми признаками злокачественной опухоли являлись объемное разрастание патологической ткани, истончение жирового слоя или полная облитерация жировых пространств, инфильтрация мышечной ткани и костная деструкция. Косвенными признаками были структурная неоднородность ткани (при наличии некроза), изменение показателей плотности после введения контрастного вещества при МСКТ - исследовании и изменение сигнала при МРТ.
С помощью КТ сложно было выявлять опухоли малых размеров (Т1стадия) и их границы в результате низкой контрастности, а также новообразования с поверхностным распространением (рис. 1). Вместе с тем, 72,0% обследованных больных имели Т3, Т4 стадии опухолевого процесса и после болюсного введения контрастного вещества контрастность опухоли повышалась. С увеличением размера опухоли отмечалась неоднородность усиления из-за наличия некроза (рис. 2). Жировые пространства подъязычной области в нормальном состоянии представляют собой симметричную зону низкой плотности между челюстно-подъязычной и подбородочно-подъязычной мышцами. Облитерация жировых пространств подъязычной области служила основным показателем опухолевого поражения при выявлении небольших образований дна полости рта (рис. 3,4).
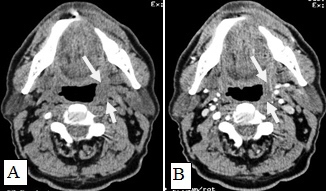
Рис.1. Пациент Ж., 58 лет. МСКТ ротоглотки в аксиальной проекции: А – нативное исследование, В - с внутривенным болюсным контрастированием. Небольшая инфильтративная опухоль ротоглотки (левой небной миндалины Т1 стадии). Границы опухоли не дифференцируются, накопление контраста слабое (показатели плотности в нативной фазе исследования 45 ед.Н, после внутривенного болюсного усиления – 56 ед.Н). Определяется смещение левой стенки ротоглотки, сглаженность контура (стрелки)
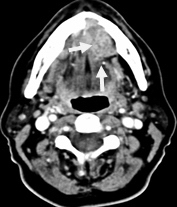
Рис. 2. Пациент К., 65 лет. МСКТ полости рта с внутривенным болюсным контрастированием в аксиальной проекции. Опухоль передних отделов дна полости рта Т4 стадии. Выявляется опухолевое образование размерами 4,5х3,5 см (стрелки) неоднородной структуры. Отмечается инвазия опухоли в нижнюю челюсть
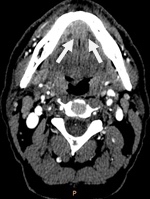
Рис.3. Пациент Ч.,54 года. МСКТ в аксиальной проекции с внутривенным болюсным контрастированием. Небольшая опухоль дна полости рта с переходом за среднюю линию (стрелки). Инфильтрация жировых пространств дна полости рта
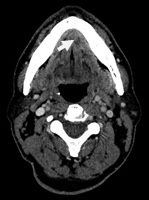
Рис.4. Пациент П., 48 лет. МСКТ полости рта с внутривенным болюсным контрастированием. В передних отделах дна полости рта центрально и слева дифференцируется участок низкой плотности размерами 0,8х0,4 см (стрелки). Накопление контраста слабое, показатели плотности 65-67 ед.Н. Границы опухоли четко не определяются, при этом распространения за среднюю линию не обнаружено. Отмечается облитерация жировой клетчатки подъязычной области слева. Справа жировые прослойки дифференцированы, мышцы не изменены. Лимфатические узлы шеи не увеличены
Сложно было выявлять опухоли малых размеров (Т1,Т2 стадии), расположенные в передних отделах дна полости рта из-за расположенных рядом костных тканей, зубов, наличия пломбировочного материала вследствие выраженных артефактов от плотных структур. В ряде случаев визуализацию облегчало наличие язвенного дефекта в структуре опухоли (рис. 5). При всех опухолях Т3, Т4 стадии определялось повышение плотности после введения контрастного вещества, их края четко визуализировались относительно окружающих тканей. Во всех случаях Т3, Т4 стадии удавалось определить размер опухоли и оценить инфильтрацию и распространение в соседние зоны, а также за среднюю линию (рис. 6).
Особенностью МРТ являлась высокая контрастность мягких тканей. Плотные костные ткани или зубоврачебный материал не создавали артефактов, что давало возможность получать четкое изображение опухоли полости рта, определять распространение в мягкие ткани, глубокие отделы орофарингеальной зоны, в область неба. На Т1-ВИ все опухоли имели ту же интенсивность сигнала, как у окружающих мышц или слабее (рис.7).
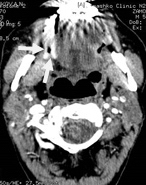
Рис. 5. Пациент З.,61 год. МСКТ ротоглотки в аксиальной проекции с внутривенным болюсным контрастированием. Опухоль Т2 стадии левой боковой поверхности языка в средней трети. Щелевидная язва, окруженная ободком повышенной плотности (стрелки)
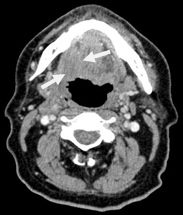
Рис.6. Пациент З., 73года. МСКТ полости рта, ротоглотки в аксиальной проекции с внутривенным болюсным контрастированием. В области корня языка и средней трети визуализируется опухолевый узел размерами 6,4х4,5 см без признаков некроза, с инфильтрацией жировых пространств справа (стрелки). Опухоль накапливает контраст, повышая плотность до 80 ед.Н
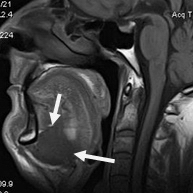
Рис.7. Пациент С., 55 лет. МРТ ротоглотки в сагиттальной проекции в режиме Т1-ВИ. Опухоль дна полости рта с переходом на нижнюю поверхность языка (стрелки)
После введения контрастного вещества все опухоли показывали усиление сигнала. При локализации опухолевого процесса в области языка (12 пациентов) границы опухоли визуализировались более четко. В режиме Т2-ВИ опухолевые узлы проявлялись более высокой интенсивностью сигнала, чем у окружающих мышц (рис. 8).
Сложно было с помощью МРТ визуализировать опухоли любых размеров с поверхностным распространением, не выходящие за пределы слизистой оболочки. Опухоли малых размеров (Т1 стадия) в 2 наблюдениях были однородны, не имели центральной зоны некроза и сливались с мышцами. С увеличением размера опухолевого узла отмечалась неоднородность структуры. В наших исследованиях удалось выявить небольшие опухоли Т1 и Т2 стадий, локализованные в области языка и дна полости рта. В 9 наблюдениях опухоли Т2 стадии, не накапливающие контраст при МСКТ исследовании, хорошо визуализировались при МРТ в режимах Т2-ВИ, STIR, проявляясь сигналом высокой интенсивности. Можно было четко видеть границы опухоли и оценить ее размеры (рис. 9,10).
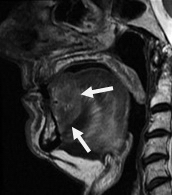
Рис. 8. Пациент П., 76 лет. МРТ полости рта в сагиттальной проекции в режиме Т2-ВИ. Опухоль языка, высокая интенсивность сигнала на фоне окружающих мышц (стрелки)
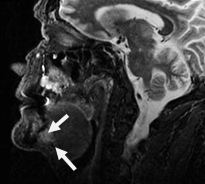
Рис. 9. Пациент А., 66 лет. МРТ дна полости рта в сагиттальной проекции в режиме Т2-ВИ. Опухоль дна полости рта размерами 2,0х1,8 см с распространением на основание языка Т1N0M0 (стрелки). Границы опухоли четко визуализируются, структура однородная
Не возникало сложностей в выявлении опухолевых узлов Т3, Т4 стадий, имевших все отмеченные выше признаки в различных сочетаниях в 36 исследованиях (рис. 11). Из 50 обследованных с помощью МСКТ и МРТ пациентов у 26 (52,0%) были выявлены метастазы в лимфатических узлах шеи. Поражались преимущественно лимфатические узлы I-II уровня. Признаками метастаза плоскоклеточного рака в лимфатических узлах были: увеличение размера лимфатического узла более 1,0 см, изменение формы лимфатического узла с бобовидной на округлую, структурные нарушения в узле, нечеткость наружных контуров узла, уплотнение окружающей жировой ткани на КТ или изменение сигнала на МРТ.
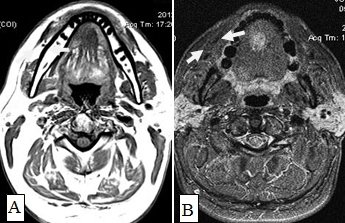
Рис. 10. А. Пациент Е., 52 года. МРТ полости рта, ротоглотки в аксиальной проекции, Т1-ВИ. Опухоль языка небольших размеров, границы визуализируются с трудом за счет перифокального отека (стрелки); В. Тот же пациент. МРТ в аксиальной проекции, Т2 с подавлением сигнала от жировой ткани. Визуализируются границы опухолевого узла, размеры опухоли языка четко определяются (стрелки)
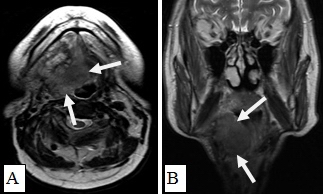
Рис. 11: А. МРТ полости рта, ротоглотки в аксиальной проекции. Рецидив опухоли языка размерами 6,0х6,5 см с распространением на дно полости рта, правую боковую стенку ротоглотки (стрелки). Выявляется переход за среднюю линию; В. Тот же больной. МРТ полости рта, ротоглотки в коронарной проекции. Опухолевый узел показан стрелками. Просвет ротоглотки сужен, деформирован. Опухоль имеет низкий сигнал на Т1-ВИ, аналогичный сигналу от окружающих мышц, при этом размеры опухолевого узла, его объемные характеристики позволяют четко отграничить от интактных тканей. Также отмечается структурная неоднородность патологического образования за счет некроза
Большинство пораженных метастазами лимфатических узлов имели размеры более 1,0 см, округлую форму (рис. 12). Внутривенное контрастирование при оценке изменений в лимфатическом узле являлось обязательным условием для уточнения внутренней структуры и выявления зон некроза. В результате гипоксии и распада ткани формируется центральная зона некроза, не накапливающая контрастный препарат при внутривенном болюсном усилении. При этом отмечается повышение плотности в периферических отделах лимфатического узла (рис. 13).
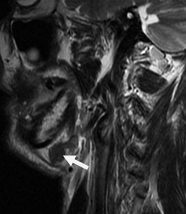
Рис. 12. Пациент П., 68 лет. МРТ полости рта, ротоглотки в коронарной проекции. Выявляется увеличенный подчелюстной лимфатический узел округлой формы, неоднородной структуры (стрелки)
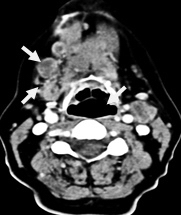
Рис. 13. Пациентка К.,64 года. МСКТ ротоглотки, шеи в аксиальной проекции с внутривенным болюсным контрастированием. Рак языка с метастазами в лимфатические узлы средней яремной группы. Отмечается контрастирование пораженных лимфатических узлов по периферии, низкой плотности центральная зона некроза (стрелки). Билатеральное поражение
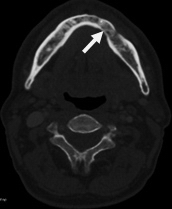
Рис. 14. Пациент К., 56 лет. МСКТ полости рта в аксиальной проекции в костном режиме. Выявленная в мягкотканном режиме опухоль дна полости рта слева прилежит к слизистой оболочке альвеолярного края нижней челюсти. В костном режиме выявляется очаг деструкции кортикального слоя нижней челюсти слева
Клиническая оценка инвазии опухоли в нижнюю челюсть проводилась на основании клинических симптомов и признаков, а также выполняли пальпацию двумя руками для оценки степени подвижности опухоли относительно нижней челюсти. При этом результаты клинического осмотра всегда требовали корреляции с данными визуализирующих исследований. От степени распространения опухоли зависит объем резекции в соответствии с онкологическими требованиями.
В наших исследованиях у 4 пациентов (3,0%) с первично установленным диагнозом опухолевого поражения полости рта выявлена деструкция нижней челюсти. Очаги лизиса были представлены на КТ-изображениях в виде участков нарушения целости или эрозий кортикального слоя. Признаком поражения костного мозга при КТ была замена низкой плотности нормальной жировой ткани на плотность мягких тканей (рис. 14).
При МРТ–исследованиях оценка инфильтрации костной ткани проводилась по следующим показателям: отсутствие типичного гипоинтенсивного сигнала от кортикального слоя на Т1-ВИ и Т2-ВИ, появление сигнала высокой или средней интенсивности на Т1-ВИ и Т2-ВИ, соответствующего опухолевой ткани, появление гипоинтенсивного сигнала на Т1, гиперинтенсивного сигнала на Т2 или Т2 с подавлением сигнала от жировой ткани, что демонстрировало поражение костного мозга (рис. 15).
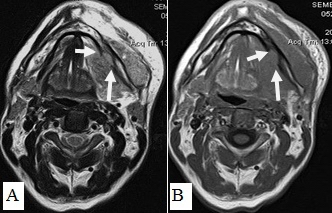
Рис. 15. Пациент С.,52 г. МРТ полости рта в аксиальной проекции в режиме Т2-ВИ (А) и Т1-ВИ (В). Рак дна полости рта с распространением на нижнюю челюсть, инфильтрацией мягких тканей щечной, подбородочной области слева. Выявляется деструкция кортикального слоя нижней челюсти слева, поражение костного мозга (стрелки)
Выводы. МСКТ и МРТ являются высокоэффективными методами в обнаружении опухолей полости рта и ротоглотки, а также в оценке степени распространения опухолевого процесса. Алгоритм лучевого обследования пациентов с опухолевым процессом данной локализации должен включать обязательное МСКТ-исследование с внутривенным болюсным контрастированием. МРТ следует рассматривать как метод выбора у пациентов с опухолями малых размеров, в случаях низкой контрастности опухоли на МСКТ-изображениях, а также при наличии выраженных артефактов от зубоврачебного материала, костей. Использование предложенного алгоритма обследования позволяет получать всю необходимую информацию за короткое время одного исследования, не удлиняя период обследования онкологического больного.
Список использованных источников:
1. Аксель Е.М. Злокачественные новообразования в странах СНГ// Матер. III съезда онкологов и радиологов СНГ. - Минск, 2004. – Ч. 1. - С. 210-211.
2. Чиссов В.И., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2007 году. - М. - 2009. - 244 с.
3. Lenz M., Greess H., Baum U., Dobritz M., Kersting-Sommerhoff B. Oropharynx, oral cavity, floor of the mouth: CT and MRI// Eur J Radiol. 2000 Mar;33(3):203-15.
4. Mukherji S.K., Isaacs D.L., Creager A., Shockley W., Weissler M., Armao D. CT detection of mandibular invasion by squamous cell carcinoma of the oral cavity// Am J Roentgenol. 2001 Jul;177(1):237-43.
5. Lenz M., Hermans R. Imaging of the oropharynx and oral cavity. Part II: pathology// Eur. Radiol. 1996;6:536-49.
6. Yuasa K., Kawazu T., Nagata T et al. Computed tomography and ultrasonography of metastatic cervical lymph nodes in oral squamous cell carcinoma// Ultrasound Q. 2010; 26(1):45-51.
Причины возникновения рака дна полости рта
- Метастазирование в лимфатические узлы наблюдается в 30-60% случаев.
- Рак слизистой оболочки полости рта чаще встречается у мужчин (соотношение 3:1)
- 90% опухолей составляет плоскоклеточный рак
- Рак полости рта наиболее частая опухоль нижней челюсти (при вторичной инвазии)
- Рак полости рта - злокачественная опухоль слизистой оболочки дна полости рта
- Многофакторные экзогенные (например, встречается в 15 раз чаще при курении и злоупотреблении алкоголем, вирусных инфекциях) и эндогенные (например, недостаток питания, железодефицитная анемия, возраст, ослабление иммунитета) причины
- Начинается с дисплазии, прогрессирует до рака in situ и в конечном итоге - до инвазивного рака.
Клинические проявления
Симптомы рака дна полости рта:
- В 1/3 случаев наблюдается лейкоплакия
- 10% из них - рак in situ или инвазивный плоскоклеточный рак
- Первоначальные изменения характеризуются появлением несколько возвышающегося над слизистой гиперемированного участка
- Мягкая болезненная опухоль с предположительно периневральным распространением
- Большинство опухолей твердые и безболезненные, часто сочетаются с постоянными болями в области шеи, фарингитом или средним отитом
- Пациенты нередко знают о поражении в полости рта в течение 4-8 мес., прежде чем обращаются к врачу.
КТ и МРТ диагностика рака полости рта
- МРТ
- КТ
- Асимметричное образование, расположенное на дне ротовой полости
- Плотность идентична или несколько превышает плотность мышц
- Умеренное усиление после введения контраста
- Крупные опухоли могут содержать участки некроза и вызывать деструкцию кости
- Поражение поднижнечелюстных и яремно-двубрюшных лимфатических узлов на стороне опухоли
- Артефакты (зубные) можно свести к минимуму при исследовании под разными углами.
- Неоднородная низкая интенсивность сигнала на Т1-взвешенном изображении
- Незначительное увеличение интенсивности сигнала на Т2- взвешенном изображении
- Точно оценить инфильтрацию мягких тканей и костного мозга можно при исследовании в горизонтальной, фронтальной и сагиттальной плоскостях
- Незначительные артефакты, связанные с зубами
- Усиление после введения гадолиния более четко определяется в последовательности с подавлением сигнала от жировой ткани.
- Подъязычная опухоль, связанная со слизистой оболочкой, которая распространяется на мышцы дна полости рта или нижнюю челюсть, практически всегда эпителиального происхождения.
Что хотел бы знать лечащий врач
- Диагноз
Заболевания, имеющие симптомы рака дна полости рта
Доброкачественные опухоли слюнных желез
-Ровные края опухоли
- Иногда имеют ножку
-Отсутствие усиления перегородок
Злокачественные опухоли малых слюнных желез
- Аденокистозный рак, морфологическая картина по хожа на плоскоклеточный рак
- Метастазы в лимфатические узлы отсутствуют или встречаются значительно реже
Саркома Капоши
- Рост в пределах слизистой оболочки, минимальная инвазия
Лечение рака полости рта
- Лечение ранних стадий заключается в полном удалении опухоли
- На поздних стадиях показано радикальное удаление опухоли и фасциально-футлярное иссечение клетчатки шеи в сочетании с лучевой и химиотерапией.
Врачи каких специальностей диагностируют и лечат рак полости рта
- Стоматолог (первичное обращение больного, направление к онкологу)
-Онколог (назначение лечения)
- Челюстно-лицевой хирург (удаление опухоли)
Прогноз
- Прогноз зависит от размеров опухоли, наличия отдаленных метастазов и особенно от метастазов в лимфатические узлы
- Опухоли стадий ТЗ и Т4 рецидивируют в 3 раза чаще.
Возможные осложнения и последствия
- Повышенное слюноотделение
- Большое спасибо
- Кровотечение
- Метастазы в регионарный лимфоузлы
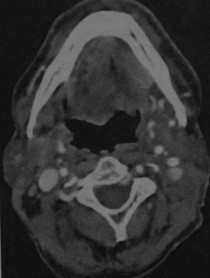
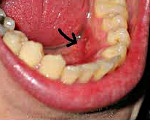
Рак дна полости рта, опухоль расположена около нижней поверхности языка слева. КТ с контрастированием. Заполненная альвеолярно-язычная борозда имеет повышенную плотность относительно противоположной стороны.
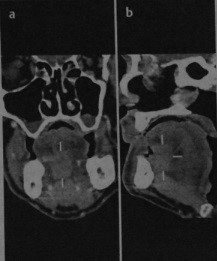
КТ с контрастированием: подъязычный плоскоклеточный рак инфильтрирует мышцы языка, наблюдается гомогенное усиление после введения контраста. Нарушена структура мышечной ткани подбородочно-язычной мышцы. При исследовании во фронтальной плоскости (а) опухоль расположена справа от средней линии над подбородочно-язычной мышцей. При исследовании в сагиттальной плоскости (b) визуализируется опухоль, связанная со слизистой оболочкой и распространяющаяся на собственные мышцы языка (курсор).
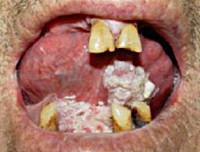
Рак полости рта – злокачественное новообразование, происходящее из эпителия и мягких тканей ротовой полости. На ранних стадиях протекает бессимптомно, представляет собой узелок либо язвочку. В последующем рак полости рта увеличивается в диаметре, появляется боль, сначала локальная, потом – иррадиирующая в голову и уши. Усиливается слюноотделение. При распаде возникает неприятный запах изо рта. Часто присоединяются вторичные инфекции. При лимфогенном метастазировании отмечается увеличение регионарных лимфоузлов. Диагноз выставляют с учетом данных осмотра и биопсии. Лечение – радиотерапия, оперативное удаление, химиотерапия.
- Причины рака полости рта
- Классификация рака полости рта
- Симптомы рака полости рта
- Отдельные виды рака полости рта
- Диагностика и лечение рака полости рта
- Прогноз рака полости рта
- Цены на лечение
Общие сведения
Рак полости рта – злокачественная опухоль, локализующаяся в зоне языка, слизистой щек, десен, дна, нёба либо альвеолярных отростков челюстей. Уровень заболеваемости зависит от региона, болезнь чаще поражает жителей азиатских государств. В России рак полости рта составляет 2-4% от общего количества онкологических заболеваний, в США – 8% (вероятно, обусловлено большим количеством эмигрантов из стран Азии), в Индии – 52%. Обычно обнаруживается у пациентов старше 60 лет. Редко диагностируется у детей. Отмечается выраженное преобладание лиц мужского пола.
65% рака полости рта представлено новообразованиями языка, 13% – слизистой щек, 11% – дна полости рта, 9% - твердого неба и слизистой альвеолярных отростков верхней челюсти, 6,2% - мягкого неба, 6% - слизистой альвеолярных отростков нижней челюсти, 1,5% – язычка, 1,3% - небных дужек. Эпителиальные опухоли выявляются чаще сарком. Рак полости рта нередко развивается на фоне предраковых процессов, обычно возникающих в возрасте 40-45 лет. Лечение осуществляют специалисты в сфере онкологии и челюстно-лицевой хирургии, иногда – при участии отоларингологов.

Причины рака полости рта
Причины опухолей ротовой полости точно не установлены, однако, специалистам удалось определить ряд факторов, способствующих развитию данной патологии. Ведущую роль в возникновении рака полости рта играют вредные привычки, особенно – сочетание курения и злоупотребления алкоголем. У жителей стран Азии имеют большое значение жевание бетеля и употребление наса. В качестве второго по значимости фактора, провоцирующего рак полости рта, онкологи рассматривают повторяющиеся механические травмы: использование некачественных зубных протезов, ранки, возникающие при контакте с острым краем пломбы или осколком зуба.
Реже в анамнезе пациентов с раком полости рта выявляются однократные механические повреждения: челюстно-лицевые травмы либо ранение стоматологическим инструментов при удалении либо лечении зубов. Онкологи и стоматологи указывают на важность гигиены полости рта, удаления зубного камня, лечения кариеса и пародонтита и на недопустимость установки зубных протезов, изготовленных из разных материалов (это вызывает гальванические токи и способствует развитию заболеваний ротовой полости).
Последние исследования американских онкологов указывают на наличие связи между новообразованиями рта и носоглотки и вирусом папилломы человека, передающимся половым путем, при поцелуях или (реже) при бытовых контактах. Вирус не всегда провоцирует опухоли, но увеличивает риск их возникновения. У некоторых больных раком полости рта прослеживается связь с профессиональными вредностями: трудом в сильно загрязненных помещениях, контактом с канцерогенными веществами, длительным пребыванием в условиях высокой влажности, повышенной либо пониженной температуры. Кроме того, развитию рака полости рта способствует употребление острой либо слишком горячей пищи и дефицит витамина А, при котором нарушаются процессы ороговения эпителия. Новообразования часто появляются на фоне хронических воспалительных и предраковых поражений.
Классификация рака полости рта
С учетом особенностей гистологического строения выделяют следующие типы плоскоклеточного рака:
С учетом особенностей роста опухоли различают три формы рака полости рта: язвенную, узловатую и папиллярную. Язвенная форма – самая распространенная, проявляется образованием медленно или быстро растущих язв. Узловатый рак полости рта по внешнему виду представляет плотный узел, покрытый беловатыми пятнами. При папиллярных новообразованиях в ротовой полости возникают быстро растущие плотные выросты.
Для определения тактики лечения заболевания используют четырехстадийную классификацию рака полости рта:
- 1 стадия – диаметр опухоли не превышает 1 см, новообразование не распространяется за пределы слизистого и подслизистого слоев. Лимфоузлы не изменены.
- 2А стадия - выявляется новообразование диаметром менее 2 см, прорастающее ткани на глубину не более 1 см. Регионарные лимфоузлы интактны.
- 2В стадия – наблюдается картина рака полости рта 2А стадии и поражение одного регионарного лимфоузла.
- 3А стадия – диаметр опухоли не превышает 3 см. Регионарные лимфоузлы не задействованы.
- 3В стадия – выявляются многочисленные метастазы в регионарных лимфоузлах.
- 4А стадия – рак полости рта распространяется на кости и мягкие ткани лица. Регионарные метастазы отсутствуют.
- 4В стадия – обнаруживается опухоль любого размера, есть отдаленные метастазы либо неподвижные пораженные лимфоузлы.
Симптомы рака полости рта
На ранних стадиях болезнь протекает бессимптомно либо проявляется скудной клинической симптоматикой. Пациенты могут замечать необычные ощущения в полости рта. При внешнем осмотре выявляются язвочка, трещина или участок уплотнения. Четверть больных раком полости рта предъявляет жалобы на локальные боли, объясняя появление болевого синдрома различными воспалительными заболеваниями носоглотки, зубов и десен. При прогрессировании онкологического процесса симптомы становятся более яркими. Боли усиливаются, иррадиируют в лоб, ухо, скуловые или височные области.
Отмечается усиление саливации, обусловленное раздражением слизистой продуктами распада рака полости рта. Из-за распада и инфицирования новообразования появляется гнилостный запах изо рта. Со временем опухоль поражает соседние анатомические структуры, вызывая деформации лица. Обнаруживается увеличение одного или нескольких регионарных лимфоузлов. Вначале лимфоузлы подвижны, затем спаяны с окружающими тканями, иногда – с явлениями распада. Гематогенные метастазы выявляются у 1,5% пациентов, обычно поражают мозг, легкие, печень и кости.
Рак языка обычно возникает на его боковой поверхности, реже располагается в зоне корня, на нижней поверхности, спинке либо кончике. Уже на начальных этапах рак полости рта вызывает расстройства жевания, глотания и речи, что облегчает своевременную диагностику. В последующем возникают боли по ходу тройничного нерва. При поражении корня возможны затруднения дыхания. Характерно раннее образование вторичных очагов в регионарных лимфоузлах.
Рак дна ротовой полости на ранних стадиях протекает бессимптомно. Пациенты обращаются к стоматологу после выявления опухолевидного образования, ощущаемого, как безболезненный нарост. Рак полости рта рано прорастает близлежащие ткани. При прогрессировании поражаются регионарные лимфоузлы, возникают боли и усиленная саливация. Возможны кровотечения.
Рак слизистой щеки обычно локализуется на уровне линии рта. На ранних стадиях пациенты с раком полости рта могут не обращаться к специалисту, принимая опухоль за афтозную язву. В последующем язва увеличивается в диаметре, пациенты отмечают боли при жевании, глотании и речи. При прорастании жевательных мышц наблюдаются ограничения при попытке открыть рот.
Рак неба обычно сопровождается ранним возникновением болевого синдрома. В области неба выявляется язва либо растущий, быстро изъязвляющийся узел. Иногда вначале рак полости рта течет бессимптомно, а боли возникают при распространении процесса на близлежащие ткани и присоединении инфекции.
Рак слизистой альвеолярных отростков рано провоцирует зубную боль, расшатывание и выпадение зубов. Сопровождается частыми кровотечениями.
Диагностика и лечение рака полости рта
Диагноз выставляют с учетом данных внешнего осмотра и результатов биопсии. УЗИ, КТ и МРТ при раке полости рта неинформативны. При подозрении на поражение костных структур назначают рентгенографию лицевого скелета. Для выявления отдаленных вторичных очагов проводят УЗИ брюшной полости и рентгенографию грудной клетки. Дифференциальный диагноз рака полости рта осуществляют с предраковыми процессами, специфическими (туберкулез, сифилис) и неспецифическими воспалительными поражениями.
Лечение рака полости рта – радиотерапия, химиотерапия и хирургические вмешательства. Возможно использование комбинированной терапии либо изолированных методик. При раке полости рта 1-2 стадии хороший эффект обеспечивает брахиотерапия. Большинство специалистов отдают предпочтение этому методу, поскольку он исключает образование функциональных и косметических дефектов и достаточно легко переносится больными. Вместе с тем, методика не позволяет добиться длительной ремиссии при дистально расположенных новообразованиях и опухолях 3-4 стадии.
Объем операции при раке полости рта определяется распространенностью новообразования. Узел иссекают вместе с неизмененными тканями. В процессе радикального удаления рака полости рта может потребоваться иссечение мышц либо резекция кости. При возникновении грубых косметических дефектов осуществляют пластические операции. При затруднении дыхания возможно временное наложение трахеостомы до момента устранения препятствия движению воздуха. Химиотерапия при раке полости рта менее эффективна. Методика дает возможность уменьшить объем опухоли на 50 и более процентов, но не обеспечивает полного излечения, поэтому обычно применяется в сочетании с операциями и радиотерапией.
Прогноз при раке полости рта определяется расположением и стадией процесса, степенью поражения тех или иных анатомических структур, возрастом и состоянием пациента. Опухоли задних отделов ротовой полости протекают более злокачественно. Пятилетний безрецидивный период при новообразованиях языка 1-2 стадии после курса изолированной радиотерапии составляет 70-85%. При опухолях дна полости рта этот показатель равняется 46-66%, при раке щеки – 61-81%. При раке полости рта 3 стадии отсутствие рецидивов на протяжении 5 лет наблюдается у 15-25% пациентов.
Читайте также:

