Опухоль бедренной кости на мрт
Доброкачественные опухоли костей характеризуются медленным экспансивным ростом. Они могут достигать больших размеров, не вызывая выраженных клинических проявлений. Они, как правило, не склонны к рецидивам и не дают метастазов. Рентгенологически для доброкачественных опухолей костей типичным являются чёткая отграниченность от прилегающих тканей, гладкость и резкость очертаний, наличие своеобразной структуры опухолевого образования. Весьма характерно при этом оттеснение соседних с опухолью структур, отсутствие каких-либо реактивных изменений со стороны окружающей костной ткани и надкостницы. Наиболее типичная рентгенологическая картина наблюдается при остеомах, остеохондромах, хондромах и некоторых других опухолях. Мы в дополнение к рентгенографии или КТ обязательно выполняем МРТ, которая несет в себе важную информацию. При МРТ в СПб мы ставим целью не только обнаружение опухоли, но и ее патоморфологичесая характеристика.
Остеогенные опухоли
Остеоид остеома – доброкачественная опухоль, встречающаяся у детей и подростков со значительным преобладанием у мужчин. Составляет около 10% доброкачественных остеогенных опухолей. Для опухоли типичны ночные боли. Локализация может быть любой, но типично поражение длинных трубчатых костей в зонах роста, позвоночника с выраженным сколиозом и фаланг пальцев. На рентгенограммах обычно выглядит как небольшой округлый дефект сниженной плотности (центральный узел) с кольцом фиброза вокруг и с той или иной степенью кортикального или эндостального склероза. На УЗИ центральный узел гиперваскулярный. При МРТ картина неспецифическая, так как центральный узел не всегда виден, в то время как отчетливо определяется отек костного мозга.
Остеоид остеома. Кортикальный участок снижения плотности в большеберцовой кости с утолщением кортикального слоя. Рентгенограмма, нативный срез на КТ и реконструкция КТ.
Остеоид остеома большеберцовой правой кости. МРТ Т1-ВИ и STIR.
Остеобластома– доброкачественная опухоль, встречающаяся обычно в молодом возрасте. Составляет 1-3% опухолей костей. Гистологически близка к остеоид-остеоме. Типичная локализация – задние элементы позвонков (около 40% случаев) и крестец (рис.4). Образование обычно со снижением плотности, но бывает и склеротическое. Редко встречаются остеобластомы костей черепа, метафизов длинных трубчатых костей, костей таза.
При МРТ картина неспецифическая. Образование чаще изоинтенсивное на Т1-ВИ и Т2-ВИ МРТ с темными участками кальцификации. Усиление при МРТ с контрастированиемхорошее, часто с усилением также и окружающих мягких тканей.
При сцинтиграфии с Tc 99 m MDP или HMDP повышенный, что также неспецифично.
Остеобластома. КТ. Поражение грудного позвонка и крестца.
Остеокластома (гиганто-клеточная опухоль)- опухоль, составляющая 4- 9,5% всех опухолей костей и 18-23% доброкачественных. 97-99% локализуется в метаэпифизах длинных трубчатых костей в области зоны роста, чаще всего в области колена. Реже она наблюдается в лучевой кости или крестце. Опухоль встречается в любом возрасте, пик приходится на 20-30 лет. Встречается сочетание остеокластомы с от аневризматической костной кистой (АКК).
На рентгенограммах и КТ при типичной локализации опухоль обнаруживается в пределах 1 см вокруг зоны роста, эксцентрично. Края четко очерчены, обычно без склеротической демаркации. Кортикальный слой истончен, изредка отмечается периостальная реакция. Могут быть патологические переломы.
При МРТ видно, что опухоль солидная в отличие от АКК. Сигнал промежуточный на Т1- и Т2-ВИ МРТ с темной периферией. Иногда встречается отек костного мозга вокруг опухоли. При МРТ позвоночника опухоль крестца обычно больших размеров и требует дифференциальной диагностики с злокачественными опухолями этой области.
На сцинтиграммах отмечается поздний захват РФП с центральной зоной активности.
Остеокластома. Рентгенография коленного сустава и лучезапястного сустава.
Остеокластома крестца. КТ до и после контрастирования.
Субартикулярная остеокластома. МРТ. Сагиттальная Т2-ВИ и корональная Т1-ВИ с контрастированием.
Опухоли из хрящевой ткани
Хондробластома – редкая доброкачественная опухоль из хрящевой ткани. Составляет меньше 1% первичных опухолей костей. Наблюдается в молодом возрасте и локализуется в обычно области эпифиза (чаще бедренной в области колена, большеберцовой или плечевой), очень редко в метафизе или диафизе. На рентгенограммах выглядит как округлое или овальное образование, литический участок имеет четкие края, иногда склеротические. Обычно 3-4 см в размерах, но при больших размерах может вызывать вздутие кости, и даже периостальную реакцию. То же можно наблюдать и на КТ. На МРТ лучше видно распространение через физис и кортикальный слой, а также отек костного мозга.
Хондробластома. Рентгенография в прямой проекции. Литический участок в дистальном эпифизе большеберцовой кости. КТ- реконструкция в прямую проекция, костное окно, литический участок в дистальном эпифизе бедренной кости. МРТ –Т2-ВИ с подавлением сигнала от жира, корональная проекция.
Энхондрома – доброкачественная опухоль из хрящевой ткани, редко подвергается малигнизации в хондросаркому. Встречается чаще в возрасте 10-30 лет, составляет 3-10% опухолей от всех костей и 12-24% доброкачественных. Обычно одиночная, но встречается как множественная (энхондроматоз) в составе некоторых ненаследуемых генетических дефектов. Энхондрома чаще встречается в костях кистей, но бывает и в длинных трубчатых костях, ребрах. Рентгенологически выглядит как литический небольшой (1-2 см) экспансивный очаг. Часто встречается кальцификация в очаге, особенно, при локализации в длинных трубчатых костях, что затрудняет ее дифференциальную диагностику с хондросаркомой. Однако при энхондроме не вовлекается кортикальный слой кости. Энхондрома может осложняться патологическим переломом.
Энхондрома. МРТ сагиттальная и корональная Т2-ВИ, сагиттальная и корональная Т1-ВИ. Литическое поражение бедренной кости с участком кальцификации в очаге.
Энхондрома ребра. КТ.
Энхондрома малой берцовой кости с патологическим переломом. МРТ. Т1-ВИ.
Остеохондромы бедренной кости. Рентгенография в прямой проекции и КТ в костном окне.
Остеохондрома бедренной кости. МРТ, Т1-ВИ, Т2-ВИ и STIR.
Опухоли их фиброзной ткани
Фиброзный кортикальный дефект меньше по размерам и ограничивается только кортикальным слоем.
Неоссифицирующая фиброма. Рентгенограмма в боковой проекции и КТ, реконструкция в сагиттальную плоскость.
Неоссифицирующая фиброма. МРТ, сагиттальные Т1-ВИ, Т2-ВИ и градиентное эхо.
Фиброзный кортикальный дефект. Рентгенограмма в прямой проекции, очаг в бедренной кости. МРТ дистальной части большеберцовой кости, Т1- и Т2-ВИ.
МРТ костей и суставов адреса и цены
В частном центре ЦМРТ профессор Холин А.В. лично диагностирует на МРТ аппарате открытого типа по средам. МРТ в СПб при боязни замкнутого пространства и МРТ при большом весе. Можно сделать МРТ суставов и костей дешево и по акциям. На закрытом аппарате 1,5 Тл прием по воскресеньям и понедельникам.
- Доброкачественные:
- остеома
- остеоид-остеома
- остеобластома
- Злокачественные:
- остеосаркома
- злокачественная остеобластома
- юкстакортикальная остеосаркома
- Доброкачественные:
- остеохондрома (остеохондроматоз)
- хондрома (хондроматоз)
- хондробластома
- хондромиксоидная фиброма
- энхондрома
- Злокачественные:
- хондросаркома
- Доброкачественные
- неоссифицирующая фиброма (фиброзный кортикальный дефект)
- ксантофиброма (доброкачественная фиброзная гистиоцитома)
- Злокачественные
- злокачественная фиброзная гистиоцитома
- фибросаркома
- Доброкачественные
- -гемангиома (ангиоматоз)
- гломусная опухоль
- Злокачественные
- злокачественная гемангиоэндотелиома,
- злокачественная гемангиоперицитома.
Гистиоцитоз из клеток Лангерганса
- миелома
- первичная злокачественная лимфома кости
- саркома Юинга
- хордома
- адамантинома
- Саркомы, развивающиеся на фоне предсуществующих процессов Болезнь Педжета
- Метастазы в кости
Неопухолевые костные процессы
- фиброзная дисплазия
- юношеская ювенильная киста
- аневризмальная костная киста(АКК)
- оссифицирующий миозит
В диагностике опухолей следует учитывать:
- общую частоту того или иного процесса
- возраст больного
- локализацию очага в скелете
- клиническую картину
- анамнестические данные
- рентгенологические проявления
- результаты после биопсии
Наиболее распространенные доброкачественные опухоли:
- хрящевые (хондромы и остеохондромы)
- неоссифицирующие фибромы
- остеоид-остеомы
- остеомы
- гемангиомы
Более половины первичных опухолей обнаруживается у детей и молодых людей.
Имеется высокая частота встречаемости: костномозговые опухоли и остеосаркомы
Наиболее частые метастазов:
- простаты,
- молочной железы,
- нейробластомы
- опухоли Вильмса.
Частые доброкачественные опухоли:
- энхондромы,
- остеохондромы,
- неоссифицирующие фибромы,
- остеоид-остеомы,
- эозинофильные гранулемы.
Наиболее частые неопухолевые изменения:
- ювенильная киста,
- аневризматическая костная киста,
- остеомиелит.
У пациентов старше 20 лет нарастает частота развития:
- гигантоклеточной опухоли
- фибросарком
- хондросарком
- юкстакортикальных
- остеосарком
- хордому
- хондробластомы
- остеобластомы
- хондромы
- гемангиомы
У людей старше 50 лет в любой деструкции кости следует в первую очередь подозревать:
- метастаз
- миелому
- хондросаркому

Места наиболее интенсивного роста кости, в метафизах
- хондробластомы в ростковой зоне,
- хондросаркомы в эпиметафизе и распространяются на метадиафиз,
- остеосаркомы в метадиафизе, месте наибольшей активности остеобластов,
- гигантоклеточная опухоль — в эпифизе (зоне остеокластов),
- костномозговые — в метафизах и диафизах с быстрым распространением по длиннику кости,
- фибросаркомы образуются из соединительной ткани костного мозга длинных костей
- типичные места развития злокачественных новообразований — длинные кости, в первую очередь нижних конечностей (и прежде всего области коленного сустава).
- метастазы наиболее часто поражают позвоночник, плоские кости, богатые костным мозгом.

Клинические проявления мало специфичны
Доброкачественные внутрикостные опухоли обнаруживаются в основном при патологическом переломе или рентгенографии по иному поводу. Экзофитные (остеохондромы) прощупываются в виде твердых несменяемых образований, покрытых неизмененной кожей.
Боли, особенно постоянные и ночные - характерная черта злокачественных опухолей. Припухлость, изменения кожи, нарушение функции сустава, как правило, представляют собой поздние проявления злокачественного процесса.
- размеры и ориентацию патологического очага
- характер контуров
- структура, обызвествления
- изменений на границе здоровой кости (замыкающая пластинка, склеротический ободок, массивное склерозирование, остеопороз),
- состояние кортикального слоя (истончение, разрушение — изнутри или снаружи, утолщение),
- наличие секвестров в кости или мягких тканях, тип периостальной реакции
- характер мягкотканного компонента
- отграничение от мягких тканей (периостальная "скорлупа", четкость контуров, инфильтрация смежных тканей).
Типичная ренгенологическая картина злокачественной опухоли
- наличие очага нечетко очерченного
- быстро увеличивающегося
- литического или склеротического
- развивающегося центрально или эксцентрично, с разрушением кортикального слоя и выходом в мягкие ткани,
- образованием периостального "козырька" и/или мягкотканного компонента.
Рентгенологическая картина доброкачественных новообразований
- имеют меньшие размеры
- центральные, эксцентричные или экзофитные
- растут годами
- четко очерчены замыкающей пластинкой
- не сопровождаются реакцией периоста (кроме случаев патологического перелома)

Саркома Юинга возникает у детей и подростков, поражает преимущественно диафиз и метафиз кости, развивается из незрелых ретикулярных клеток и имеет неблагоприятный прогноз.

Bone tumours differentiation

Болезнь Легг-Кальве-Пертеса, Болезнь Шойермана-Мау, Болезнь Легг-Кальве-Пертеса, Болезнь Кальве, Рассекающий остеохондрит и другие

Гигантоклеточная опухоль развивается из мезенхимальных зачатков соединительной ткани, опухоли с невыясненной до конца природой и непрогнозируемым клиническим течением

Остеоид-остеома - опухоль скелета с доброкачественным потенциалом, признаками роста, локальным остеолизом, вокруг центра и периферической зоной остеосклероза

Остеома - самая зрелая и хорошо дифференцированная опухоль скелета,возникающая из компактной или губчатой костной ткани

Остеосаркома - истинная высокозлокачественная, рано метастазирующая опухоль, клетки которой продуцируют опухолевый остеоид, костную, фиброзную и хрящевую ткань
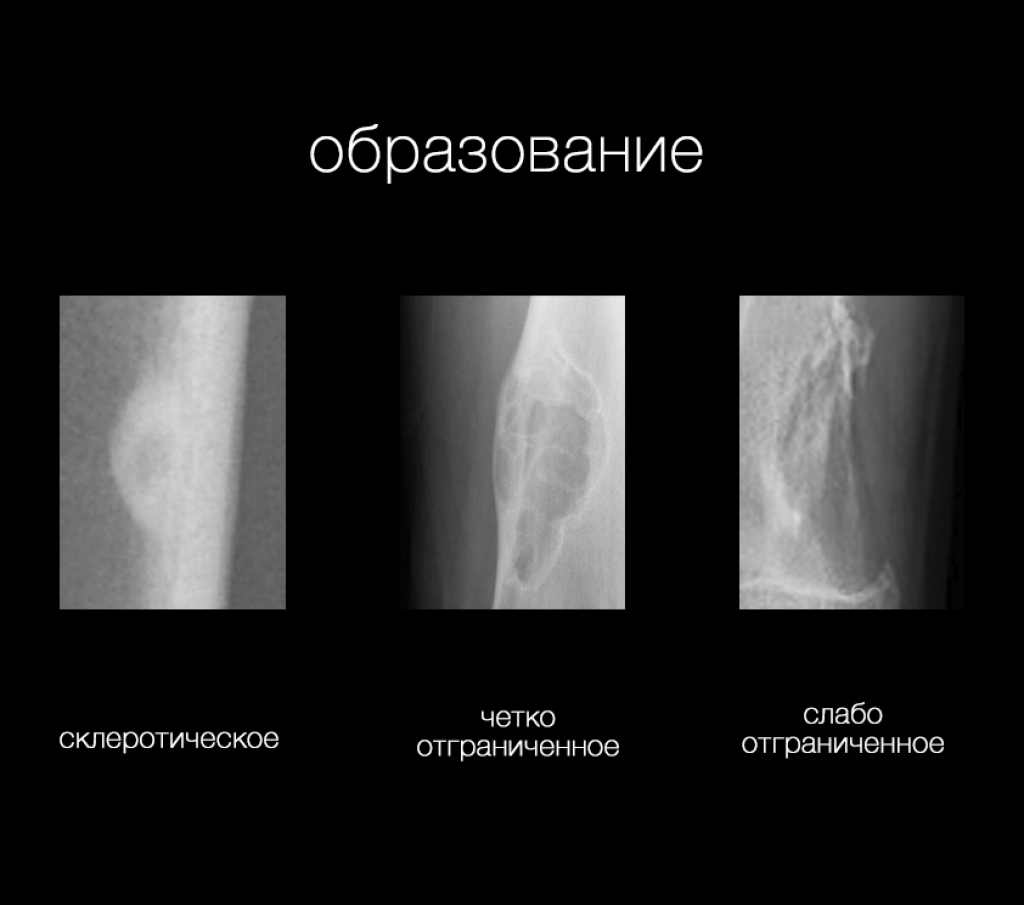
Важно понимать, что в дифференциальной диагностике опухолей костей рентгенография является модальностью выбора. КТ и МРТ полезны только в отдельных случаях.
Ключевыми моментами при анализе изображений с потенциальной опухолью кости являются:
- морфология образования на рентгеновском снимке
- склеротическое образование
- остеолитическое образование
- четко отграниченное
- слабо отграниченное
- возраст пациента
Одним из надежных индикаторов в разграничении доброкачественных и злокачественных образований и определении характера морфологии для остеолитических образований является переходная зона между образованием и прилежащей неизмененной костной тканью.
После определения характера поражения (склеротический или остеолитический [четко или слабо отграниченный]), необходимо ответить на вопрос: каков возраст пациента? Поскольку возраст является следующим ключевым моментом.
Далее необходимо отметить локализацию, наличие периостальной реакции, деструкции кортикального слоя, наличия кальцификации матрикса образования, и т. д.
Для разграничения остеолитических образований на слабо и четко отграниченные необходимо оценивать зону перехода между образованием и неизмененной костной тканью. Зона перехода является надежным индикатором в разграничении доброкачественных и злокачественных образований. Зона перехода оценивается только для остеолитических образований так как к склеротических образований переходная зона как правило узкая.
Узкая зона перехода дает четкие и резкие границы, она указывает на медленный рост образования. Склеротические контуры характерны для низкой активности.
Для пациентов старше 30 лет, а особенно старше 40 лет, в зависимости от других рентгенологических признаков в первую очередь в дифференциальном диагнозе необходимо рассматривать метастатическое поражение или плазмацитому (множественную миелому), как наиболее частые опухоли для данной возрастной группы. Метастазы в кости у пациентов младше 40 лет без известной первичной опухоли встречаются крайне редко. Однако при известной первичной опухоли (например нейробластоме, рабдомиосаркоме или ретинобластоме) метастазы включаются в дифференциальный диагноз даже у молодых пациентов.
Нечеткие границы и широкая зона перехода указывают на агрессивный рост и являются характерной чертой злокачественных опухолей костей. Однако при дифференциальном диагнозе необходимо помнит о двух опухолеподобных образованиях с аналогичными морфологическими чертами: эозинофильной гранулеме и инфекционной деструкции.
В зависимости от возраста и локализации опухоли и опухолеподобные образования костей в соответствии с соглашением ESSR от 2017 года можно разделить следующим образом [2]:
- младше 20 лет
- диафиз
- эозинофильная гранулема
- саркома Юинга
- лимфома
- остеоид-остеома
- фиброзная дисплазия
- адамантинома
- метафиз
- простая костная киста
- неоссифицирующая фиброма
- хондромиксоидная фиброма
- остеосаркома
- остеохондрома
- энхондрома
- аневризмальная костная киста
- эпифиз
- хондробластома
- инфекционная деструкция
- диафиз
- от 20 до 40 лет
- диафиз
- эозинофильная гранулема
- саркома Юинга
- лимфома
- остеоид-остеома
- фиброзная дисплазия
- адамантинома
- метафиз
- неоссифицирующая фиброма
- остеомиелит
- энхондрома
- остеохондрома
- эпифиз
- остеосаркома
- гигантоклеточная опухоль
- диафиз
- старше 40 лет
- диафиз
- метастазы
- миелома
- фиброзная дисплазия
- метафиз
- метастазы
- миелома
- лимфома
- остеохондрома
- эпифиз
- хондросаркома
- болезнь Педжета
- субхондральные кисты
- диафиз
Опухоли локализующиеся центрально в длинных трубчатых костях: простая костная киста, эозинофильная гранулема, фиброзная дисплазия, аневризмальная костная киста, энхондрома.
Остеоид-остеомы локализуются в кортикальном слое и должны дифференцироваться с остеомиелитом.
При остеохондроме кортикальный слой должен распространяться на "ножку". Остеосаркома может возникать из периоста.
О периостальных реакциях читайте в отдельной публикации.
Кортикальная деструкция или деструкция кортикальной пластинки является довольно частой находкой и не позволяет достоверно дифференцироваться доброкачественные и злокачественные образования.
Полная деструкция может встречаться как при высокозлокачественных опухолях, так и при локально агрессивных процессах таких как эозинофильная гранулема и остеомиелит. Более однородная деструкция кортикальной пластинки может указывать на доброкачественность или низкую степень злокачественности. Изъеденность эндоста кортикального слоя встречается при фиброзной дисплазии и хондросаркоме низкой степени злокачественности.
Вздутие является одним из видов кортикальной деструкции. При вздутии разрушение кортикального эндоста и формирование костной ткани снаружи опухоли происходят с одинаковой скоростью и приводят к расширению. "Неокортекс" может быть гладким или неровным, локальная неровность встречается при более агрессивных образованиях (напр. гигантоклеточная опухоль).
В группе злокачественных мелкоклетночных опухолей, включающих саркому Юинга, костную лимфому и мелкоклеточную остеосаркому, кортикальный слой при рентгенографии может выглядеть практически не измененным, поскольку опухоль распространяется инвазивно через Гаверсовы каналы. Данные опухоли как правило характеризуются наличием крупного мягкотканного компонента без видимой деструкции кости.
Наличие кальцинатов или минерализации может быть важным ключевым моментом в дифференциальной диагностике. Выделяют два типа минерализации матрикса: хондроидный матрикс в хрящевых опухолях (например энхондрома или хондросаркома) и остеоидный матрикс в костеобразующих опухолях (напр остеоид остеома и остеосаркома).
Кальцификаты в хондроидном матриксе описывают как "кольца и арки", "попкорн" или локальную исчерченность.
Минерализация в опухолях может принимать трабекулярный или облаковидный паттерны при доброкачественных костеобразующих опухолях или аморфный паттерн при слабо отграниченных образованиях (напр. при остеосаркоме). Необходимо помнить, что склероз может быть реактивным (напр. при саркоме Юинга или лимфоме).
Henk Jan van der Woude and Robin Smithuis, Bone tumor - Systematic approach and Differential diagnosis, radiologyassistant.nl
Lalam et al. ESSR Consensus Document for Detection, Characterization, and Referral Pathway for Tumors and Tumor like Lesions of Bone DOI: 10.1055/s-0037-1606130
Существует множество методов обследования, при помощи которых выявляется в разной степени точности и достоверности патология определенных конкретных структур человеческого организма: определенного сустава или органа. Однако связочный аппарат, мускулатура, подкожножировая клетчатка, кожа, железы наружой секреции также подвергаются различным заболеваниям и патологическим процессам. Для визуализации подобных мягкотканных структур методом выбора является МРТ.
Кроме того МРТ исследование мягких тканей различных областей организма играет важную роль в случаях, когда жалобы и симптомы пациента сложно связать с конткретной анатомической структурой.
Рассмотрим примеры патологий, выявляемой при исследовании мягких тканей различных областей тела человека.
Гемангиома – частая мягкотканная опухоль, характеризующаяся пролиферацией нормальных или патологических сосудистых структур. Встречается капиллярного и кавернозного характера.
Клинически проявляется болевым синдромом, определяется как пальпируемое пульсирующее образование. Возможно увеличение при физической нагрузке.

Жен., 27 лет. Пальпируемое, пульсирующее образование передней поверхности бедра (в/3). Визуализируется подкожно расположенное мягкотканное образование сосудистого характера, с выраженно дольчатыми контурами. Гемангиома.
Саркома - гетерогеная группа злокачественных мезенхимальных опухолей. Мужчины поражаются в 1,5 раза чаще. Локализуется на туловище, конечностях, забрюшинно. Гистологически выделяют лейомио- , фибро-, липо-, рабдомиосаркомы, гемангио- , синовиальную саркому и др.
Характерно: образование псевдокапсулы; смещение окружающих тканей при большом размере опухоли; метастазирование в легкие, печень, поражение лимфоузлов.
Клинически проявляется местными симптомами (боль, отек) и общими онкологическими (потеря массы тела, слабость анемия).

Т2-cor T1-cor +контраст.
Муж., 79 лет. Больших размеров саркома мягких тканей передней поверхности бедра. При внутривенном контрастировани отмечается диффузно-неоднородное усиление, преимущественно по периферии за счет наличия центрального некроза.
Липома - наиболее частая опухоль мягких тканей из адипоцитов в фиброзной капсуле. Опухоль часто разделена соединительнотканными перегородками. Возрастная предрасположенность 30-50 лет. Женщины поражаются чаще. Характерен очень медленный рост, отсуствие болевого синдрома.

a) Т2-cor б) Т2-tra +жироподавление
Муж., 63 года. Определятся овальной формы внутримышечное образование (в vastus lateralis). При жироподавления просходит инверсия МР-сигнала на гипоинтенсивный. Липома.
Нередко при исследовании мягких тканей встречаются различного рода кистозные образования.

Кистозное объемное образование в подкожной жировой клетчатке передне-медиальной поверхности левой голени на уровне верхней трети.
Остеосаркома- наиболее частая первичная злокачественная опухоль кости; смешанная остеолитическая/бластическая опухоль, с агрессивным ростом, деструкцией кортикального слоя и злокачественными изменениями надкостницы. Подразделяется на классическую, телеангиэктатическую и поверхностную (надкостничную) формы. Пик частоты 10-25 и 60-80 лет. Чаще локализуется в метадиафизах длинных трубчатых костей. Клинически проявляется болевым синдромом.

Т1-cor. Классическая остеосаркома с распространением на эпифиз (белые стрелки) и обширным параоссальным компонентом (черная стрелка).
Т2 FS cor. Телеангиэктатическая остеосаркома. Кистозный компонент в опухоли. Минимальные изменения костного мозга, обширный параоссальный компонент, инфильтрация мягких тканей.
Т2-sag. Остеосаркома надкостницы (стрелка).
Хондросаркома - 2-ая по частоте злокачественная опухоль кости.
Пик частоты 30-50 лет. Мужчины поражаются в 2 раза чаще женщин.
Возникает первично или вторично при малигнизации доброкачественных опухолей (энхондроматоз, наследственные экзостозы).
Обычно центральное расположение возле метафизов длинных трубчатых костей, костей таза и ребер (реже эксцентричное, поднадкостничное и внекостное расположение).
Характерен внезапный приступ болей тупого характера.

Т1-tra T2-tra T1-cor+контраст
Жен., 23 года. Надкостничная хондросаркома бедра. При внутривеном контрастировани определяется периферическое, септальное, дольчатое усиление.
Саркома Юинга - вторая по частоте высокозлокачественная опухоль у детей, поражающая длинные трубчатые кости, кости таза и позвонки. Это агрессивно растущая мета-диафизарная опухоль с реакцией надкостницы и параоссальным компонентом. Характерно отсутствие образования опухолевого матрикса.
Пик частоты встречаемости 8-18 лет. Редко встречается до 5 и после 30 лет.
Клиника: подъем температуры, боль, припухлость.

Саркома Юинга левой беденной кости, Т1-cor. Определяется литическое опухолевое поражение проксимального метадиафиза, слоистый периостит и метастазы в среднем и дистальном отделах бедренной кости (при рентгенографии метастазы не диагностированы).
Патология задней группы мышц бедра в месте их прикрепления к седалищному бугру в результате хронического травматического повреждения. Сопровождается выраженным болевым синдромом.
Наиболее часто встречается у спортсменов.


Частичный отрыв сухожилий задних мышц бедра (хамстринг-синдром).
Нередко боли, возникающие в области ключиц и грудины, связаны с их асимметричным расположением и развивающимся в результате неравномерной нагрузки артрозом стернально-клавикулярных сочленений.


МР картина асимметричного расположения медиального отдела правой ключицы с относительным выстоянием книзу и кзади. Проявления артроза стернально-клавикулярных сочленений значительно выраженных справа, нерезко выраженных слева.
При исследовании мягких тканей шеи выявляются различного рода объемные образования: кистозные, солидные, липомы и др. Также нередко встречается патология гортани: от воспалительных изменений складочного аппарата до злокачественных новообразований.

Объемное образование парасагиттальных справа отделов мягкого неба.

МР-картина липомы латеральной поверхности шеи.

МР-картина больше соответствует наличию дополнительной асимметричной костной стуктуре и артрозу неосустава, образованному вероятно VII добавочным шейным и II грудным ребрами справа. Susp. менингоцеле на уровне С7 позвонка справа.

МР-данные нерезко выраженных инфильтративных изменений слизистой черпало-надгортанных складок, надскладочного отдела гортани. Больше данных за воспалительный характер изменений.
МРТ диагностика мягких тканей очень часто применяется для выявления патологии слюнных желез, их воспалительных изменений, кист, патологии протоков, объемных образований.

МР-картина солидно-кистозного объемного образования правой околоушной железы с инфильтративным характером роста соответствует проявлениям заболевания слюнной железы (СR, больше данных за цилиндрому) без признаков распространия объемного процесса за пределы железы.

МР-картина объемного образования левой околоушной железы с учетом характеристик МР сигнала и с учетом динамики накопления контраста типична для наличия кавернозных сосудистых элементов в структуре образования, что соответствует гемангиоме.
Читайте также:
















