Гломусная опухоль на мрт
а) Жалобы и симптомы гломусной опухоли у пациента. Ранняя диагностика является ключом к консервативной хирургии, которая обеспечивает полноценный послеоперационный функциональный результат. Диагностический процесс следует рассматривать в качестве инструмента планирования лечения.
Клинические признаки гломусных опухолей служат врачу предупреждением о заболевании уха, височной кости и яремной ямки. Пациент с гломусной опухолью обычно жалуется на пульсирующий шум в ушах и/или потерю слуха. Прорастание опухоли в средние отделы барабанной полости проявляется как кондуктивная потеря слуха, в то время как прорастание в лабиринт определяется различной степенью сенсоневрального компонента. Более поздними симптомами являются эрозии барабанной перепонки и кровотечение.
Наличие в барабанной полости сосудистой опухоли характерно, но в редких случаях она может отсутствовать. При гломусных опухолях опухолевые массы в эпитимпануме встречаются редко, что приводит к диагностическим ошибкам. Визуализация образования в барабанной полости позволяет выявить опухоль и провести дифференциальный диагноз. Без этого дифференциация опухоли барабанного гломуса от опухоли яремного гломуса ненадежна и невозможна. Если края опухоли неопределенные, следует предполагать наличие опухоли яремного гломуса до тех пор, пока не доказано обратное.
Миринготомия или тимпанотомия для биопсии не рекомендованы. Результатом такой биопсии может быть кровотечение, останавливаемое тампонадой с риском повреждения структур уха. Биопсия аномально расположенной внутренней сонной артерии может оказаться не только драматической, но и катастрофической. Биопсия редко необходима при условии хорошего рентгенологического исследования. Она рекомендована при позадиушном трансмастоидальном доступе с идентифицированной анатомической структурой.
Гломусные опухоли блуждающего нерва выглядят как расширенные шейные или парафарингеальные образования. Неизменные признаки паралича нижнего блуждающего нерва представлены аспирационным синдромом или охриплостью, синдромом Горнера, другими черепно-мозговыми невропатиями, также могут проявляться назальные или ротоглоточные симптомы. Симптомы поражения среднего уха встречаются редко.
Шванномы внутричерепного яремного отверстия могут имитировать некоторые из описанных проявлений гломусной опухоли или невриномы слухового нерва, Опухоли, ограниченные яремным отверстием, могут привести к постепенному поражению нижних черепно-мозговых нервов без пульсирующего звона в ушах или клинических симптомов. Интрадуральное или внутричерепное распространение этих опухолей может имитировать невриному слухового нерва за счет смещения VIII черепно-мозгового нерва, вызывая нейросенсорную потерю слуха и шум в ушах.
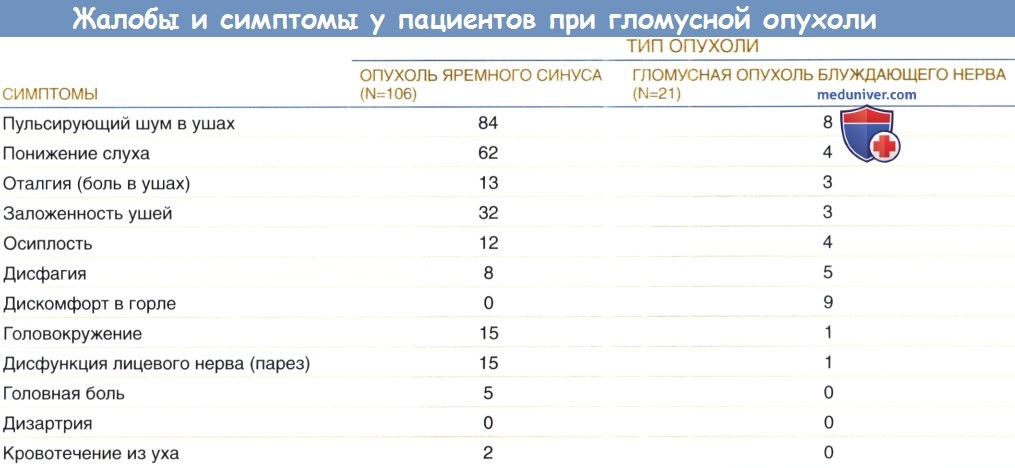
б) Методы обследования при гломусной опухоли. Планирование лечения включает:
• Определение размера опухоли, ее типа и степени распространения
• Оценку гистохимических или мультифокусных сопутствующих поражений
• Выявление и оценка внутричерепных распространений опухоли
• Оценку основных вовлеченных сосудов
• Оценку внутричерепного коллатерального кровообращения
Большинство из этих целей достигается при выявлении мягкотканных образований тканей и/или вызванной ими костной деструкции. Необходимо дифференцировать гломусную опухоль среднего уха от гломусной опухоли яремного отверстия. При этом определяется и степень распространения опухоли. Основой диагностики в таких случаях являются лучевые методы визуализации.
Выявление воздуха и/или кости между опухолью и яремной луковицей характеризует образование как опухоль среднего уха и лучше всего визуализируется при компьютерной томографии височной кости как в аксиальной, так и коронарной проекции. КТ также определяет степень распространения опухоли по отношению к анатомии височной кости.
МРТ головы и шеи используется для распознавания многоочаговых гломусных опухолей.
Радионуклидная сцинтиграфия используется для скрининга пациентов с мультифокальными параганглиомами, в особенности учитывая семейный анамнез этого заболевания. Параганглиомы имеют высокую плотность рецепторов соматостатина 2 типа на поверхности клеток и аналоги соматостатина, в сочетании с радиоизотопами, воспроизводя сцинтиграфическую картину эндокринных опухолей, которые экспрессируют рецепторы соматостатина 2 типа.
Некоторые из доступных для визуализации веществ включают 99m Тс-метоксиизобутилизонитрила (MIBI), индий Ш-октреотид, и йод-131/132 метайодобензилгуанидин. Известно, что октреотид является чувствительным и специфичным для диагностики и выявления параганглиом менее 1 см. Данное свойство используется при выявлении рецидивов опухоли, так как послеоперационные изменения, создают помехи другим методикам визуализации. Такое сканирование может также выявить другие эндокринные опухоли при синдроме множественных эндокринных новообразований и метастазировании.
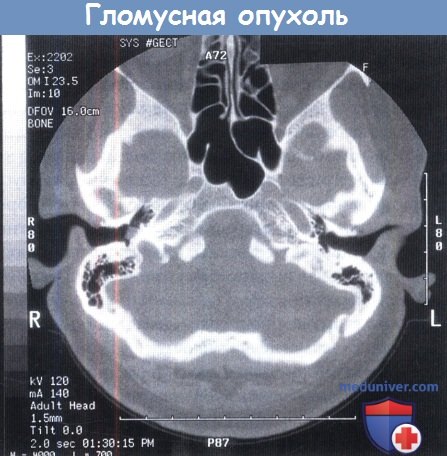
КТ: в аксиальной проекции визуализируется опухоль правого каротидного гломуса без вовлечения луковицы яремной вены.
КТ-ангиография может быть полезной при определении характера кровоснабжения опухоли и оценке вовлечения внутренней сонной артерии. При КТ-флебографии можно получить данные о проходимости или обтурации яремной вены. Эти исследования могут помочь при принятии решений о продолжении наблюдения за ростом опухоли, применении стереотаксической лучевой хирургии или планировании хирургического удаления.
Для оценки участия внутренней сонной артерии в кровоснабжении опухоли выполняется двусторонняя ангиография сонной артерии. Исследование проводится непосредственно перед операцией, во время эмболизации опухоли. Ангиография является особенно полезной в определении кровоснабжения опухоли. Эта информация важна в лечении при интракраниальном распространении опухоли, которая может кровоснабжаться от мягкой мозговой оболочки, позвоночной артерии, внутренней сонной артерии, передней нижней мозжечковой артерии и задней нижней мозжечковой артерии, в дополнение к обычным источникам из наружной сонной артерии.
Эмболизация позволяет ограничить кровопотерю во время операции. В настоящее время риски такой манипуляции минимальны.
Если внутренней сонной артерией приходится жертвовать без реваскуляризации, может быть проведено прогностическое тестирование, однако в настоящее время оно не рекомендуется.
Обследование пациентов с гломусной опухолью завершается определением уровня катехоламинов.
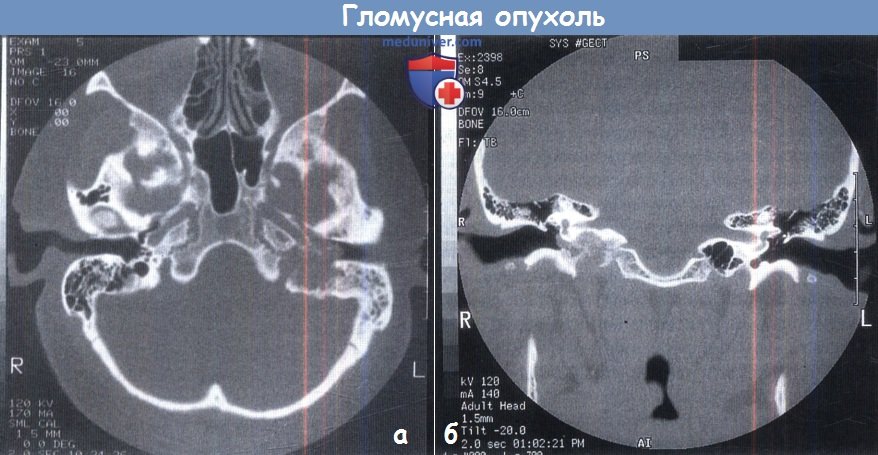
а - КТ: внутрикостное распространение опухоли.
б - КТ: в аксиальной проекции визуализируется опухоль правого каротидного гломуса с распространением вдоль каменистого отдела внутренней сонной артерии. 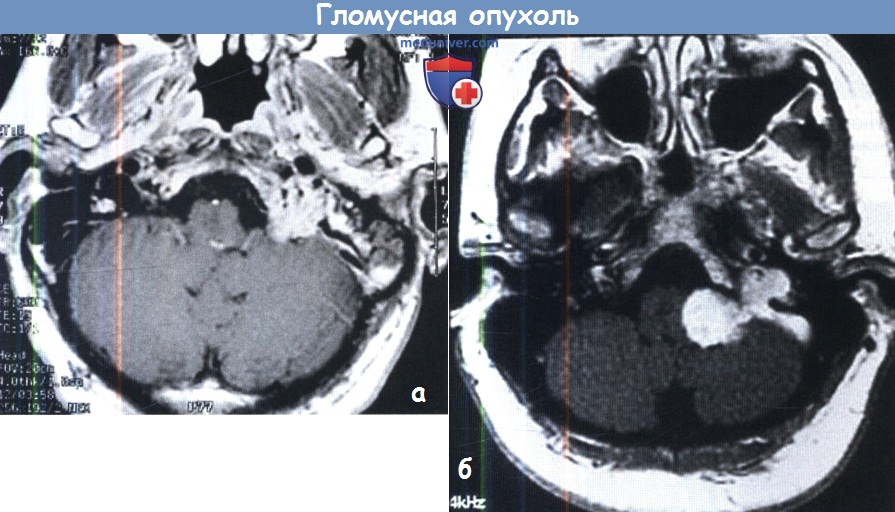
А. МРТ: опухоль левого яремного гломуса.
Б. Неврома в левом яремном отверстии гомогенна. 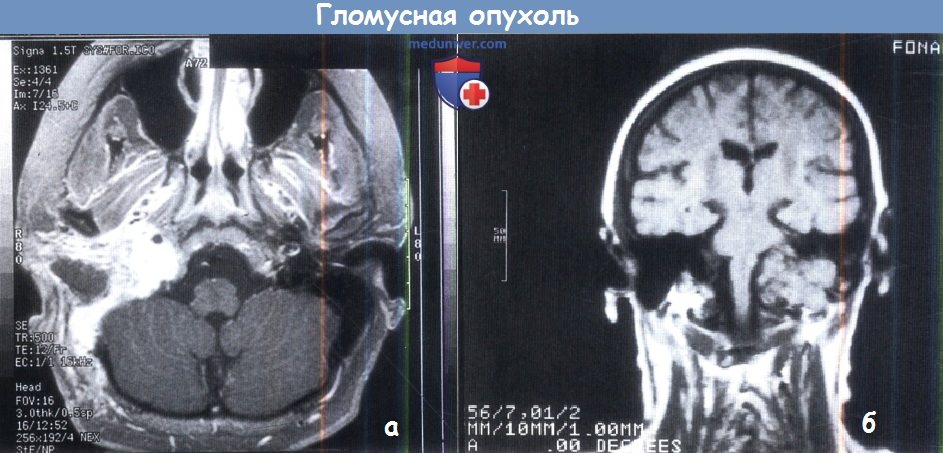
Типичная MPT-картина опухоли яремного гломуса с феноменом потери сигнала от сосудов в толще опухоли.
МРТ: внутричерепное распространение опухоли.
- Вернуться в оглавление раздела "отоларингология"
Опухоли нейроэпителиальной ткани / Нейрональные и смешанные нейроглиальные опухоли / Параганглиома, МКБ/О 8680/1 (G I)
Параганглиома (гломусная опухоль, хемодектома) - образование, встречающееся по ходу симпатических ганглиев, вдоль сонной артерии, (рис.691 и рис.692), наиболее часто возникает на шее, в яремном отверстии, среднем ухе и полости черепа, богато мелкими кровеносными сосудами, сопровождающееся инфильтрацией тканей и костной деструкцией в процессе роста.

0,8% от всех опухолей ЦНС, пик встречаемости 40-60 лет.
Параганглиома - опухоль с богатой сетью новообразованных сосудов. Источник опухоли - нервные ганглии вдоль a.carotis, ганглии n.vagus и нервные сплетения вокруг сигмовидного синуса. Возникая в области среднего уха, параганглиома разрушает костные структуры пирамиды, проникая в сосцевидный отросток.
Прорастая интракраниально через яремное отверстие опухоли обрастают нервы каудальной группы и венозные синусы [2]. На МРТ↑или, преимущественного,↑↓МР-сигнала по Т2 и↓по Т1.
Большие образования редко демонстрируют костные эрозии или ремоделирование соседних позвонков, так же редко параганглиомы обызвествляются [93,98,107].

Опухоль в области пирамиды левой височной кости и экстракраниально в области основания черепа слева (стрелки на рис.695-697) в виде относительно однородной массы,↑по Т2 и↓по Т1.

Параганглиома в мягких тканях шеи (головки стрелок на рис.698, 699), имеющая↑МР-сигнал на Т2 и↓по Т1, охватывающая левую внутреннюю сонную артерию (стрелки на рис.698). Кальцинаты в стенке сонной артерии свидетельствуют о её расположении относительно образования на бесконтрастном КТ исследовании (головки стрелок на рис.700). Вены шеи не имеют кальцинатов в стенках.
Опухоль каротидного тельца (хемодектома) - расположена в зоне бифуркации общей сонной артерии. Составляет 2/3 всех гломусных опухолей.

Объёмное образование в мягких тканях шеи слева (головки стрелок на рис.701), охватывающая область бифуркации левой общей сонной артерии(головки стрелок на рис.702), представляющее собой солидный компонент, расположенный на магистральных сосудах шеи и их ветвей (рис.703).

В области левого ярёмного отверстия определяется опухоль с относительно чёткими, неровными контурами (стрелки на рис.704-706), с деструкцией костей основания черепа и распространением в пирамиду височной кости.
Опухоль ярёмно-барабанного гломуса (возникает из нерва Арнольда и блуждающего нерва) расположена между улитковым выступом и ярёмным отверстием.
Опухоль ярёмного гломуса (возникает из гломуса ярёмной вены) расположена в области ярёмного отверстия и среднем ухе.
Опухоль блуждающего гломуса (возникает из блуждающего нерва).
Интенсивно гомогенно накапливает контраст.

Рис.707 а-б и Рис.708
Объёмное образование в мягких тканях шеи слева (звёздочка на рис.707), на бесконтрастном исследовании не обнаруживает четких контуров, нет ясности в границах опухоли и типа её роста. Объёмное изображение, реконструированное после внутривенного болюсного контрастирования (рис.708).
Для уточнения границ образования, характера роста, топографии расположения и отношения к магистральным сосудам используется внутривенное болюсное контрастирование.

Объёмное образование в мягких тканях левой поднижнечелюстной области, с чётким обозначением контуров (рис.709-711). Сканирование выполнено в артериальную фазу (рис.709), интерстициальную фазу (рис.710) и венозную фазу (рис.711). В артериальной фазе плотность артерий превышает плотность мягких тканей и вен (головки стрелок на рис.709). В промежуточной, интерстициальной фазе плотностные показатели тканей выравниваются (рис.710). В венозной фазе отмечается сглаживание границ между образованием и окружающими мягкими тканями шеи (рис.711).
Высокое расположение луковицы ярёмной вены

В области левого ярёмного отверстия определяется луковица ярёмной вены, симулирующая образование (звёздочки на рис.712). Имеется асимметрия диаметра сигмовидных синусов с гипоплазией правого (стрелка на рис.713) и расширением левого (головка стрелки на рис.713). При исследовании костей черепа отмечается асимметричное высокое расположение, и расширение отверстия ярёмной вены (головка стрелки на рис.714).
Гемангиобластома и параганглиома имеют очень высокие показатели rCBF и rCBV, а участки потери МР-сигнала в их структуре делают их весьма схожими, но при этом параганглиома, врастая в височную кость, приводит к ее деструкции, чего не наблюдается при гемангиобластоме. В ряде случае,в гемангиобластома имеет характерный вид кисты с пристеночным узелком.

Гемангиобластома в виде конгломерата, с множеством мелких патологических артерий (головки стрелок на рис.715) и в виде кисты в мозжечке (головка стрелки на рис.716). После внутривенного усиления отмечается выраженное контрастирование пристеночного сосочка опухоли (стрелка на рис.717).
Менингиомы, в основном, приводят к локальному костеобразованию, формируя в своём основании компактный костный остов, так называемый гиперостоз, и гораздо реже, приводят к костной деструкции. Кроме того, менингиомы имеют относительно однородную, не ячеистую структуру и растут вдоль твердой мозговой оболочки, что хорошо видно на исследовании с контрастным усилением.

В области левого мостомозжечкового угла определяется полукруглое образование (головки стрелок на рис.718, 719) с гиперостозом пирамиды височной кости и склерозированием её губчатого вещества (стрелки на рис.718, 719). Менингиома интенсивно однородно накапливает контрастный агент (головки стрелок на рис.720).
Шваннома имеет чёткий контур, нет пустоты потока, нет ячеистости структуры.

В области правого мостомозжечкового угла определяется образование (звёздочка на рис.721), распространяющееся во внутренний слуховой канал, расширяя его диаметр. Имеется масс-эффект, оказываемый образованием, в виде дислокации стволовых структур в противоположную сторону (стрелка на рис.722). После внутривенного контрастного усиления шваннома интенсивно и относительно однородно накапливает контраст (стрелки на рис.723).
Симптомы: пульсирующий шум в ушах и потеря слуха, симптомы пареза или паралича IX, X и XI нервов, а так же симптом Горнера.
Необходимо проведение дигитальной субтракционной ангиографии с оценкой кровотока опухоли для планирования предварительной эмболизации. Перед операцией проводится частичная эмболизация (за 1-2 дня).
Осложнения: повреждения нервов, кровотечения и ликворея.
Опухоли шеи - радиорезистентны, а опухоли основания черепа чувствительны к облучению, и в неоперабельных случаях лечатся лучевой терапией.
Пострезекционная частота рецидивов составляет менее 5% [130,137,145].
Что важно знать об опухоли барабанного гломуса
- Наиболее частая первичная опухоль среднего уха.
- Редко встречающийся тип гломусных опухолей
- Гломусная опухоль обычно ограничена полостью среднего уха
- Развивается из барабанного сплетения в области мыса.
Какой метод диагностики гломусной опухоли выбрать: МРТ, КТ, ангиографию
- КТ
- МРТ
- Мягкотканная гиперинтенсивная структура в полости среднего уха
- Слуховые косточки среднего уха обычно не поражаются
- Гломусная опухоль редко распространяется кзади (в сосцевидный отросток) или кпереди (в евстахиеву трубу и носоглотку).
- Выраженное контрастное наполнение гломусной опухоли за счет крупных приносящих артерий
- Раннее венозное наполнение.
Клинические проявления
Типичные симптомы гломусной опухоли:
- Пульсирующий шум в ушах
- Утрата слуха вследствие нарушенного восприятия звуков
- Паралич лицевого нерва.
Принципы лечения гломусной опухоли
- В качестве варианта выбора может рассматриваться микрохирургическая резекция
- Снизить риск интраоперационных осложнений можно за счет предоперационной эмболизации
- Лучевая терапия.
Течение и прогноз
- Обычно представляется возможным выполнение радикальной резекции.
Что хотел бы знать лечащий врач?
- Диагноз
- Размер
- Имеются ли показания для выполнения хирургического вмешательства?
Какие заболевания имеют симптомы, схожие с опухолью гломуса
Аберрантная ВСА
- Отклонение от типичного хода в полости среднего уха по данным КТ, КТА и МРТ
Холестеатома
- Выраженная костная деструкция
Плоскоклеточная карцинома среднего уха
- Выраженная деструкция височной кости, начинающаяся с полости среднего уха и из области наружного слухового отверстия
Шваннома лицевого нерва
- Мягкотканное объемное образование по ходу лицевого нерва, усиливающееся при контрастировании

Опухоль барабанного гломуса. МРТ в Т1 -взвешенном режиме до (а) и после (b, с) введения контрастного вещества (гадолиний). Опухоль (стрелка) в полости среднего уха (справа) является изоинтенсивной по отношению к паренхиме головного мозга в Т1 -взвешенном режиме до введения гадолиния (а). После введения гадолиния в соответствующей зоне определяется выраженное усиление (b, с).

Советы и ошибки
- Вследствие схожести результатов визуализации в некоторых случаях может ошибочно диагностироваться опухоль тимпанического гломуса
- Кроме того, ошибочные предположения о наличии опухоли могут высказываться при такой патологии, как аберрантная ВСА.
Гломусная опухоль представляет собой новообразование доброкачественного характера, образующееся из гломусных клеток (артериовенозных анастомозов). Оно относится к группе новообразований в сосудах. Смертность пациентов, у которых были диагностированы гломусные опухоли, в среднем, составляет шесть процентов. Непосредственной причиной летального исхода становится местное прогрессирование данной патологии. Такие опухоли чаще всего поражают женщин. Обнаруживаются они, в основном, в среднем возрасте. Однако в последнее время данное заболевание встречается и у молодых.
Причины появления
Как и в случае с рядом других онкологических заболеваний, точных причин формирования гломусной опухоли до сих пор нет. Существует спорное предположение, что ее появление вызывает травма. Порой удается обнаружить влияние и наследственности. Стоит отметить, что примерно восемь процентов пациентов перед появлением у них гломусной опухоли имели злокачественные образования в различных органах.
Данное образование считается доброкачественным, то есть, не наблюдается его перерождение. Но в настоящее время такое утверждение уже не совсем однозначно. Существуют сообщения о переходе таких опухолей в злокачественные. Если у человека постоянный шум в ухе и пульсирует что-то непонятное, необходимо в срочном порядке показаться врачу.
Дерматологи и онкологи считают, что подобные новообразования появляются из гломусов. Конкретнее – из канала Сукец-Гойера, покрытого изнутри эндотелием, с расположенными вокруг гломусными клетками. Последние способны сокращаться, набухать и растягиваться. Таким образом, они влияют на ширину микрососудистого просвета. Также гломусы отличаются богатой иннервацией.

Описание новообразований
Анастомозы артериоло-венозные присутствуют в организме почти везде. Именно поэтому можно говорить о том, что гломусная опухоль способна появиться в любом органе. Преимущественно она затрагивает фаланги пальцев рук, а также область яремной ямки и среднего уха. Данные новообразования могут быть:
- Единичными.
- Множественными.
Множественные узлы наблюдаются преимущественно у детей. Подобная опухоль порой встречается у родителей ребенка или иных родственников. В таком случае опухоли способны располагаться на различных участках тела. От патологий одиночного новообразования их отличает более редкое обнаружение на ногтевой фаланге. Также они не характеризуются интенсивной болью.
Кожная опухоль
Гломусное образование, расположенное одиночно, внешне представляет собой небольшой круглый узел от 0,1 до 0,6 сантиметров в диаметре. Размеры гломусной опухоли у всех индивидуальны.

При расположении узла под ногтем, он представляет собой округлое пятно синюшного либо красного цвета, размер которого доходит до 0,5 сантиметров. При расположении патологии на фалангах, она дает о себе знать приступообразной болью. Неприятные ощущения могут быть слишком интенсивными. Стоит учесть, что на ее усиление влияют различные раздражители.
Другие симптомы
Наряду с болью пальцев способны появиться такие ощущения:
- Страх.
- Жар.
- Боль в области сердца.
- Выраженная потливость.
- Гиперемия шеи, головы, лица и иные вегетативные проявления.
Очень часто встречается гломусная опухоль среднего уха.
Диагностика опухоли
Большинство пациентов тревожит появление постепенно растущих, не причиняющих боли, но пульсирующих масс на шее. В некоторых случаях встречается ощутимое ухудшение функции среднего уха. Кроме того, возможны такие симптомы: затруднения при глотании, осиплость голоса, ряд проблем с движением языка. Чаще, помимо шума, в ухе пульсирует - такое создается ощущение.
Начинается диагностика со скрупулезного изучения терапевтом истории болезни и тщательного осмотра пораженной области. Благодаря этому появляется возможность установления местоположения и размера опухоли, предполагаются гипотетические аномалии в нервах, пораженных опухолью. Также в диагностические процедуры входит осмотр ушей, так как он может помочь увидеть патологии за барабанной перепонкой.
Эффективными при постановке диагноза являются МРТ и КТ. Данные методы позволяют определить размер опухоли и различить любые другие образования.
Довольно часто результаты анализов в ангиографии (то есть науке, которая изучает функционирование кровеносных шейных сосудов) используются для определения характера снабжения опухоли кровью, а также для установления способов ее циркуляции в мозг. В подавляющем числе случаев опухолевая биопсия не может осуществляться до начала терапевтического курса, поскольку может вызвать кровотечение.

Разновидности новообразований
Отличие гломусных опухолей друг от друга заключается в том, какие элементы в них в преимущественно располагаются — нервные, мышечные и артериальные. В зависимости от данной классификации выделяют такие формы:
- Невроматозную.
- Ангиоматозную.
- Эпителиоидную.
Новообразования множественного характера схожи с кавернозными ангиомами. В них намного меньше эпителиоидной ткани.
Опухоль в ухе и яремной ямке
Заболевание зачастую поражает яремную ямку и полость среднего уха. Это проявляется уменьшением лабиринтной функции и глухотой. Сперва в ухе пульсирует. Затем в процесс включаются ответвления лицевого нерва. Если появляются признаки неврита лицевого нерва, то это выступает подтверждением продолжительного существования опухоли и затрагивания ею сферы яремной ямки.
На что жалуются пациенты?
При расположении новообразования в луковице или в мысе яремной вены, болевой синдром не получает сильного выражения. Поступают жалобы пациентов на то, что пульсирует в ухе. При проведении осмотра в ранний период, обнаруживается отсутствие дефекта барабанной перепонки. Однако за ней можно угадать участок с выраженным в нем пульсированием.
С течением времени опухоль увеличивается в размерах, выпирает совместно с барабанной перепонкой по направлению к наружному уху из среднего. Стоит отметить, что она становится при этом очень похожей на полип. При осмотре на поздних стадиях, среднее ухо кровоточит от прикосновений и имеет вид полипа. Также опухоль способна распространиться на участки внутреннего уха, черепную полость, черепную височную кость.
Также можно встретить гломусную опухоль, называющуюся параганглиома. Это медленно растущая доброкачественная опухоль в головном мозге, происходящая из параганглиозных клеток внутренней яремной вены.
У женщин диагностируется в шесть раз чаще, чем у мужчин. В среднем, болезнь обнаруживается в 55 лет и старше. Данные новообразования выявляют экстракраниально или интракраниально. У больных снижается слух, появляется звон в ушах, парез мышц лица, отмечается лабильное артериальное давление. Если случай запущен, то выявляют признаки компрессии ствола мозга.
Особенности лечения
В большинстве случаев лечение оперативное. Гломусные образования отличаются слабой чувствительностью к лучевой терапии. Однако в ряде случаев она рекомендуется. С помощью электрокоагуляции проблемы не решаются. Спустя определенное время наступает рецидив.
Хотя гломусные опухоли головного мозга и некоторых других органов определяются как доброкачественные, оперативное вмешательство при их лечении затруднено, потому что они отличаются сильным кровоснабжением. Поэтому есть риск серьезной кровопотери. Так, если при проведении операции пальца опасность не слишком высока, то во внутреннем ухе и за стенкой она более высокая, что объясняется расположенными рядом жизненными структурами. Достаточно большой риск их повреждения. Особенно это относится к большим опухолям, включенным в онкологический процесс.
В некоторых случаях комбинируется лучевое лечение и хирургическое вмешательство. Рекомендуется делать операцию в том случае, если патологический процесс размещается только в среднем ухе. Если же оперативное вмешательство не смогло ликвидировать всю опухоль, то тогда может дополнительно понадобиться облучение.
При проникновении опухоли в черепную полость и разрушении с ее помощью костной ткани осуществляется только лучевая терапия.
Невозможность операции
Если опухоль проросла дальше, чем расположено среднее ухо, то операцию делать нельзя. При захвате патологией канала сонной артерии применяется криохирургический зонд Купера. Во избежание слишком большой кровопотери на операционный период необходимо добиваться низкого артериального давления.
При постановке диагноза нужно различать такие опухоли:
- Дерматофиброма.
- Ангиомиома.
- Онкология ткани нервов.
- Голубой невес.
- Лейомиома.
Радиохирургия
Радиохирургию с помощью Гамма-Ножа применяют для терапии опухолей с середины девяностых. Новообразования хорошо выявляют при помощи МРТ и редко инвазируют в мозг. Поэтому такой вид лечения очень подходит. Лучевая терапия проводится в течение 4-6 недель с длительным послеоперационным восстановлением, а радиохирургия обычно занимает 1 день. Гамма-Нож имеет субмиллиметровую стереотаксическую точность, что позволяет достичь хорошего контроля за ростом опухоли. Отсутствуют рецидивы, осложнений бывает минимум, а летальность нулевая.
Радиохирургию также можно успешно применять пациентам, которые страдают рецидивами опухолей после лучевой терапии. Сегодня этот метод является приоритетным не только для лечения остаточных и рецидивирующих новообразований, но и, как первичная терапия.
Прогноз
Если диагностика производилась рано, и опухоль была своевременно удалена, то прогноз исхода лечения заболевания становится благоприятным. Функции среднего уха восстанавливаются полностью.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Наиболее крупными параганглиями являются надпочечниковый (мозговое вещество надпочечников) и поясничный аортальный. Выделяют также гортанный, барабанный, яремный и другие параганглии. К параганглиям относятся скопления хромаффинных клеток в виде гломусов (узелков), в том числе каротидный, надсердечный и другой локализации. Отдельные гломусные опухоли в макростроении представляют собой скопления артериовенозных анастомозов, окруженные соединительнотканной капсулой и разделенные на дольки и тяжи. В цитоплазме хромаффинных клеток рассеяно большое количество мелких гранул, содержащих адреналин или норадреналин. В нехромаффинных клетках предполагают секрецию полипептидных гормонов, не относящихся к катехоламинам. В гломусных опухолях хорошо развита сосудистая сеть; большинство секреторных клеток примыкают к стенкам сосудов. На клетках параганглиев заканчиваются центробежные отростки клеток боковых рогов серого вещества спинного мозга и вегетативных ядер языкоглоточного и блуждающего нервов. Нервные волокна, проникающие в параганглии, заканчиваются хеморецепторами, воспринимающими изменения химического состава ткани и крови. Особо важная роль в хеморецепции принадлежит каротидному гломусу, расположенному в области деления общей сонной артерии на внутреннюю и наружную. Параганглии иногда являются источниками развития опухолей - параганглием и хромаффином - или системных заболеваний типа болезни (синдрома) Барре - Массона, являющейся проявлением так называемых активных гломусных опухолей в системе кровообращения, которые продуцируют определенные вещества, вызывающие такие общие симптомы, как приступы удушья, тахикардия, артериальная гипертензия, повышение температуры тела, сухость кожи, дисменорея, бессонница, чувство страха и другие явления психоэмоциональной дисфункции, свидетельствующие о влиянии этих веществ на лимбико-ретикулярную систему головного мозга. Многие из этих признаков характерны для гломусной опухоли среднего уха.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Чем вызывается гломусная опухоль среднего уха?
Симптомы гломусной опухоли среднего уха
Отиатрический синдром дебютирует появлением пульсирующего дующего шума в одном ухе, изменяющейся интенсивности или исчезающий при пережатии на соответствующей стороне общей сонной артерии. Ритмика шума синхронизируется с частотой пульса. Затем возникает прогрессирующая односторонняя тугоухость сначала кондуктивного характера, а при инвазии опухоли во внутреннем ухе - и перцептивного характера. В последнем случае возникают и нарастающие по интенсивности вестибулярные кризы, завершающиеся обычно выключением как вестибулярной, так и слуховой функций на одноименной стороне. Объективно отмечаются признаки наличия в барабанной полости крови или сосудистой опухоли, которая просвечивает через барабанную перепонку в виде красновато-розового или синюшного образования, нередко отодвигающая барабанную перепонку кнаружи. Дальнейшее развитие опухоли приводит к разрушению барабанной перепонки и выходу в наружном слуховом проходе опухолевых масс, красно-синюшного цвета, легко кровоточащих при зондировании пуговчатым зондом.
Неврологический синдром обусловлен прорастанием параганглиомы в задней черепной ямке, где вызывает поражение IX, X, XI черепных нервов, обусловливая возникновение синдрома рваного отверстия, через которое эти нервы покидают полость черепа, проявляющегося признаками их поражения: парез или паралич языка на соответствующей стороне, расстройство артикуляции, открытая гнусавость и попадание жидкой пищи в нос (паралич мягкого нёба), нарушение глотания, охриплость голоса, афония. При этом синдроме отиатрические симптомы отсутствуют или незначительны. В случае дальнейшего прогрессирования процесса опухоль может проникать в область боковой цистерны головного мозга и вызывать синдром ММУ с поражением лицевого, преддверно-улиткового и тройничного нервов. Распространение опухоли в головном мозге может инициировать возникновение таких синдромов, как синдромы Берне и Сикара.
Синдром Берне относится к альтернирующим параличам, развивается в результате повреждения пирамидного пути в области продолговатого мозга и проявляется контралатеральным спастическим гемипарезом, гомолатеральным параличом неба и глотательной мускулатуры с расстройствами чувствительности в задней трети языка, а также гомолатеральным параличом добавочного нерва (парез или паралич грудино-ключично-сосцевидной и трапециевидной мышц): затруднены поворот и наклон головы в здоровую сторону, плечо на больной стороне опущено, нижний угол лопатки отклоняется от позвоночника кнаружи и кверху, затруднено пожимание плечами.
Синдром Стара проявляется невралгией языкоглоточного нерва: внезапная непереносимая кинжальная боль на одной стороне мягкого нёба во время употребления твердой, особенно горячей или холодной, пищи, а также при жевании, зевании и при разговоре громким голосом; приступ болей продолжается около 2 мин; боль иррадиирует в язык, челюсти, прилегающую часть шеи и ухо.
Неврологический синдром может проявляться признаками повышения внутричерепного давления (застойные диски зрительных нервов, упорные головные боли, тошнота, рвота).
Шейный синдром по проявлениям напоминает аневризму крупного шейного сосуда и обусловлен наличием пульсирующей опухоли в области бокового отдела шеи.
Клиническое течение и симптомы гломусной опухоли среднего уха отличаются длительным и медленным развитием в течение многих лет, которое в нелеченных случаях проходит отиатрическую, неврологическую (поражение периферических нервов), шейную, интракраниальную и терминальную фазы, прорастая в окружающие крупные вены и пространства ММУ.
Диагностика гломусной опухоли среднего уха
Диагностика гломусной опухоли среднего уха затруднительна лишь на начальных стадиях заболевания, однако пульсирующий шум, один из самых первых признаков гломусной опухоли среднего уха, возникающий и до проникновения образования в его полость, всегда должен настораживать врача в отношении наличия этого заболевания, а не только объяснять этот шум каким-либо дефектом сонной артерии, например сужением ее просвета атеросклеротическим процессом. Существенное значение в диагностике имеют последовательно возникающие кондуктивная тугоухость, признаки кохлеарной и вестибулярной дисфункций, синдром рваного отверстия, шейная псевдоаневризматическая симптоматика, а также описанная выше картина при отоскопии. Диагностические методы завершаются рентгенографией височных костей в проекциях по Шюллеру, Стенверсу, Шоссе III и II, при которых на рентгенограммах могут визуализироваться разрушение барабанной полости и надбарабанного пространства, расширение рваного отверстия и просвета костной части наружного слухового прохода.
При гистологическом исследовании выявляются тесно примыкающие друг к другу полигональные гигантские клетки с разной формы ядрами и пещеристая ткань.

[11], [12], [13], [14], [15], [16], [17], [18]
Лечение гломусной опухоли среднего уха
Лечение гломусной опухоли среднего уха включает в себя как хирургическое удаление опухоли, так и методы физиотерапевтического воздействия (диатермокоагуляция, лазерное выпаривание опухолевой ткани с последующей радио- или кобальтовой терапией). Оперативное вмешательство должно производиться как можно раньше и в самых широких пределах, по типу петромастоидальной операции.
Какой прогноз имеет гломусная опухоль среднего уха?
В зависимости от времени диагностики, направления роста опухоли, ее размеров и проводимого лечения, гломусная опухоль среднего уха имеет от осторожного до весьма серьезного пронозы. Рецидивы весьма часты.
Читайте также:

