Болезнь боуэна дифференциальная диагностика
Течение болезни Боуэна неуклонно прогрессирующее, хотя в подавлющем большинстве случаев болезнь Боуэна остается раком in situ на пр тяжении всей жизни больного. Что касается плоскоклеточного рака кожи, то он развивается на фоне болезни Боуэна с частотой от 5% до 11% случаев многолетнего существования болезни. Пока болезнь Боуэна остается в интраэпидермальной стадии, метастазы не встречаются. Однако инвазия дермы может сопровождаться не только регионарными, но и висцеральными метастазами. Рецидивы возникают как результат неадекватного лечения.
Важно учитывать, что при наличии признаков хронической мышьяковой интоксикации (данные анамнеза, а также такие сопутствующие изменения, как пигментация или точечный ладонно-подошвенный кератоз) болезнь Боуэна может ассоциироваться со злокачественными новообразованиями внутренних органов, в первую очередь, мочеполовых органов и легких.
Диагноз болезни Боуэна устанавливается на основании клинической картины и результатов гистологического исследования.
Дифференциальный диагноз болезни Боуэна проводится с экземой, псориазом, солнечным кератозом, бородавчатым туберкулезом кожи, старческой кератомой, базалиомой, бовеноидным папулезом.
Очаги хронической и микробной экземы отличаются от болезни Боуэна симметричной локализацией или множественными очагами поражения, наличием везикуляции в пределах очагов; при экземе отсутствует характерный для болезни Боуэна приподнятый край и рубцовая атрофия на поверхности бляшек. При цитологическом исследовании в очаге болезни Боуэна обнаруживаются опухолевые клетки.
Псориаз, в отличие от болезни Боуэна, почти никогда не представлен единственным очагом. Кроме того, псориатические элементы характеризуются триадой симптомов: стеариновым пятном, терминальной пленкой, точечным кровотечением.
Бородавчатый туберкулез кожи, в отличие от болезни Боуэна, локализуется, главным образом, на конечностях, часто связан с травмой, представлен бляшкой, в которой различают три зоны: центральную — бородавчатую, среднюю — цианотическую, окружающую бородавчатый центр, и периферическую — воспалительную.
При плоской форме туберкулезной волчанки в центральной зоне очага поражения могут быть участки рубцовой атрофии, что придает ему сходство с болезнью Боуэна. Однако, в отличие от последней, при плоской форме вульгарной волчанки можно обнаружить типичные люпомы.
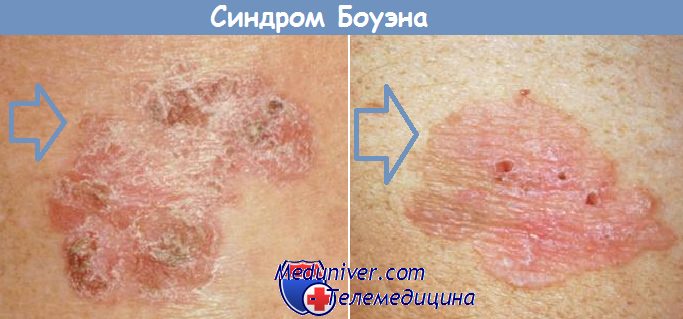
В сложных случаях ясность вносят результаты гистологического исследования болезни Боуэна: при бородавчатом туберкулезе и плоской форме вульгарной волчанки выявляются типичные изменения в дерме (туберкулоидный характер инфильтрата).
Трудно отличить болезнь Боуэна от поверхностной формы базалиомы, особенно представленной крупной бляшкой, на поверхности которой имеются серозно-корковые наслоения. В отличие от нее, очаг при болезни Боуэна имеет неровные очертания и пеструю картину (участки рубцовой атрофии, гиперкератоза, эрозив-но-язвенные изменения) без узелковых элементов, формирующих валикоообразный край. В дифференциально-диагностическом отношении решающее значение имеют результаты цитологического (при базалиоме — пласты мелких опухолевых базалоидных клеток, а при болезни Боуэна — клеточные элементы с плоскоклеточной дифференцировкой) и гистологического (при базалиоме — опухолевые пролифераты в виде гнезд, подвешенные к эпидермису, при болезни Боуэна — акантоз с участками дискомплексации клеток, ядерный полиморфизм, дискератоз отдельных клеток) исследований. Следует учитывать, что болезнь Боуэна и поверхностная базалиома могут быть у одного и того же больного.
Метатипическии рак кожи может иметь клиническое сходство с болезнью Боуэна. Обе опухоли имеют вид бляшки с неровными очертаниями и приподнятыми краями. Однако при метатипическом раке поверхность очага поражения часто изъязвляется и не напоминает экзему, как это имеет место при болезни Боуэна, а по периферии очага имеются перламутровые узелки. Кроме того, метатипическии рак гистологически проявляется характерными для базалиомы комплексами мелких базалоидных элементов, окруженных частоколом из высоких призматических клеток, чередующихся с участками пролиферации шиповатых клеток.
Бовеноидный тип солнечного кератоза гистологически неотличим от болезни Боуэна, хотя очаги бовеноидного типа солнечного кератоза обычно меньше очагов болезни Боуэна.
Болезнь Педжета напоминает болезнь Боуэна наличием вакуолизированных клеток, но не сопровождается дискератозом. Кроме того, материал, содержащийся в клетках Педжета, часто ШИК-положительный и диастазорезис-тентный, а материал, содержащийся в клетках при болезни Боуэна (благодаря присутствию гликогена), — ШИК-положительный, нодиа-стазлабильный.
Бовеноидный папулез имеет сходную с болезнью Боуэна гистологическую картину рака in situ, но отличается более мелкими очагами поражения (бовеноидные папулы), локализацией преимущественно в области половых органов, способностью очагов спонтанно инво-люцировать.
Болезнь Боуэна также следует отличать от pityriasis simplex и других дерматозов, сопровождающихся инфильтрацией и шелушением, особенно при отсутствии эффекта от лечения кортикостероидными гормонами.
Лечение болезни Боуэна: при небольших размерах очага (до 2 см) используют аппликации 30-50% проспидиновой, 5% фторурациловой мазей (через день, в течение 1 нед.) в комбинировании с кюрета-жем, однако высокая частота рецидивов после таких методов лечения обусловлена распространением рака in situ вокруг протоков придатков, недоступных для применяемых таким образом цитостатических препаратов. При диаметре очага более 2 см показаны: криодеструкция, широкое хирургическое иссечение. Если очаг локализуется на слизистых оболочках, назначают 5% фторурациловую мазь, внутрь — ароматические ретиноиды — тигазон по 1 мг/кг/сут в течение 1-2 мес. Рентгенотерапия малоэффективна. Эффективна фотодинамическая терапия с использованием местого фотосенсибилизатора аминолевулиновой кислоты и лазерного или нелазерного источника света. При небольшом очаге поражения наилучшим методом лечения является хирургическое иссечение.
Профилактика болезни Боуэна заключается в защите кожи от избыточной инсоляции. Важно раннее распознавание трансформации болезни Боуэна в рак. Больных с множественными очагами болезни Боуэна необходимо обследовать у смежных специалистов для исключения рака внутренних органов.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Диагностика
- Что нужно обследовать?
- Как обследовать?
- Дифференциальная диагностика
- Лечение
- Профилактика
- Прогноз

Болезнь Боуэна (син.: плоскоклеточный рак in situ, внутриэпидермальный рак) - редкий типичный вариант неинвазивного рака, появляется чаше на участках кожи, подвергающихся солнечному облучению. Этот вид рака обычно развивается у пожилых людей. Точная причина развития неизвестна, хотя выявлены некоторые факторы риска. Очаги поражения обычно безболезненные. Лечение, как правило, хирургическое. Прогноз заболевания благоприятный.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Эпидемиология
Распространенность заболевания различается в зависимости от региона и составляет от 14,9 случаев на 100000. до 142 случаев на 100000.
Разницы между заболеваемостью у мужчин и женщин нет. Чаще всего развивается в зрелом возрасте, с высокой частотой у пациентов старше 60 лет.

[7], [8], [9], [10], [11], [12]
Причины болезни Боуэна
Точная причина заболевания неизвестна
Факторы риска
Как и другие формы рака кожи, болезнь Боуэна развивается вследствие хронического воздействия солнца и старения. Причинами развития заболевания также считают онкогенный вирус папилломы (HPV 16, 2, 34, 35) и хроническую интоксикацию мышьяком.
Лица со светлой кожей, которые проводят много времени под прямым солнцем, люди, которые принимают цитостатические препараты, пациенты после трансплантации органов, и ВИЧ-инфицированные находятся в группе высокого риска развития данного заболевания.

[13], [14], [15], [16]
Патогенез
Выявляют акантоз с удлинением и утолщением эпидермальных выростов, гиперкератоз, очаговый паракератоз. Базальный слой без особых изменений. Шиповатые клетки располагаются беспорядочно, многие из них с резко выраженной атипией крупных гиперхромных ядер. Часто обнаруживают крупные многоядерные клетки с интенсивно окрашенными ядрами, встречаются фигуры митозов. Формируются очаги дискератоза из крупных округлых клеток с гомогенной эозинофильной цитоплазмой и пикнотичным ядром. Иногда можно обнаружить очаги неполного ороговения в виде концентрических напластований ороговевающих клеток. напоминающих "роговые жемчужины". Некоторые клетки сильно вакуолизированы, имеют сходство с клетками Педжета, однако у последних нет межклеточных мостиков. При переводе болезни Боуэна в инвазивный рак происходит глубокое погружение в дерму акантотических тяжей с нарушением базальной мембраны и резко выраженным полиморфизмом клеток в этих тяжах.

[17], [18], [19], [20], [21], [22]
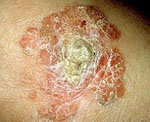
Болезнь Боуэна – это внутриэпидермальный рак кожи и слизистых, разновидность карциномы, которая поражает чешуйчатые клетки эпидермиса, но не распространяется на базалиоциты. Патологические очаги имеют вид бляшек насыщенно розового или красного цвета с приподнятыми, неровными, четко отграниченными краями. Поверхность бляшек покрыта роговыми чешуйками, коричневыми и сероватыми корочками. Диагноз ставится на основании данных анамнеза, общего осмотра, дерматоскопии, гистологического исследования образцов тканей. Лечение преимущественно хирургическое: полное удаление пораженных участков позволяет предотвратить развитие инвазивного рака кожи.
МКБ-10
- Причины
- Патогенез
- Симптомы болезни Боуэна
- Осложнения
- Диагностика
- Лечение болезни Боуэна
- Консервативная терапия
- Хирургическое лечение
- Профилактика и прогноз
- Цены на лечение
Общие сведения
Синонимичные названия патологического процесса: дискератоз Боуэна, дискоидный чечевицеобразный дискератоз. Первым, кто дал подробное клиническое описание заболевания, стал в начале XX века американский дерматолог Джон Т. Боуэн. Болезнь редко диагностируется у детей и молодых людей. Частота встречаемости дискоидного дискератоза возрастает у пациентов старше 65 лет. Мужчины болеют чаще женщин. Вероятность заболеть выше у людей, проживающих в регионах с интенсивной солнечной инсоляцией. По статистике, в США ежегодно регистрируется 15 новых случаев патологии на 100 тысяч белого населения. На Гавайских островах этот показатель выше почти в 10 раз.

Причины
Возникновение характерных изменений при болезни Боуэна является следствием длительного, часто хронического воздействия на открытые участки кожи и слизистые оболочки повреждающих факторов внешней среды. Реже прослеживается связь с эндогенными причинами (вирусным инфицированием, неоплазиями). К числу основных факторов можно отнести:
- Воздействие ультрафиолетового излучения. Вероятность появления дискератоза находится в прямой зависимости от растущих суммарных доз солнечной экспозиции, имевших место в прошлом солнечных ожогов. Тип ультрафиолетового излучения не имеет существенного значения. С одинаковой вероятностью повреждение кожных покровов могут вызвать и солнечные лучи, и свет ламп солярия.
- Воздействие канцерогенных веществ. Воспаление, атрофию, гиперплазию и другие изменения клеток на контактных участках кожи могут спровоцировать каменноугольная смола, минеральные масла, мышьяк, неочищенный керосин и ряд других субстанций. Разовый контакт с канцерогенами не вызывает перерождения тканей. Имеет значение накопительный эффект. Это могут быть профессиональные вредности или же местное лечение препаратами, содержащими мышьяк, хлорметин и другие агрессивные соединения.
- Вирус папилломы человека. У пациентов с болезнью Боуэна были выделены вирусы ВПЧ девяти разных подтипов. Наибольшее значение в генезе заболевания, по мнению исследователей, принадлежит 16-му подтипу. Особенностью вирусов является способность встраиваться в геном клеток и вызывать изменение их свойств, в частности, способность к делению.
- Паранеопластические процессы. Ряд исследователей предполагает, что появление чечевицеобразного дискератоза связано с онкологическими заболеваниями внутренних органов в 15-70% случаев, особенно если очаги локализуются в местах, которые скрыты одеждой. Проводимые в разных странах исследования дают по этому поводу противоречивые результаты, однако исключать такую вероятность нельзя.
К числу предрасполагающих факторов развития дискератоза Боуэна можно отнести иммунодепрессию, что связано со снижением иммунного контроля за появлением в тканях атипичных клеток. Ослабляют организм тяжелые эндокринные и соматические заболевания, травмы и перенесенные хирургические вмешательства. Высказываются предположения о том, что в развитии характерных местных симптомов играет роль хроническое механическое повреждение кожи. Важное значение в структуре заболеваемости имеет принадлежность человека к 1 или 2 фототипу кожи, когда кожные покровы быстро сгорают на солнце.
Патогенез
Развитие заболевания связано с изменением митотической активности клеток росткового слоя эпидермиса по причине мутации основного гена-супрессора опухолевого роста TP53. В месте развития патологического процесса кожа утолщается за счет быстрого увеличения численности шиповатых клеток. В течение длительного времени опухолевый рост локализован в эпидермисе, но последующие мутации способствуют перемещению раковых клеток в глубжележащие ткани, распространению их гематогенным и лимфогенным путем.
Повышение степени злокачественности новообразования может происходить постепенно или скачкообразно под воздействием провоцирующих внешних и внутренних факторов. До тех пор, пока измененные клетки располагаются выше базальной мембраны (границы между эпидермисом и дермой), болезнь Боуэна расценивается как неинвазивный рак. Как только патологический рост охватывает дерму, можно говорить об инвазивном раке.
Симптомы болезни Боуэна
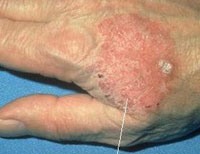
Характерными внешними проявлениями патологии являются единичные или множественные пятна, бляшки на коже. Излюбленная локализация образований – открытые участки тела: голова и шея у мужчин, нижние конечности и щеки у женщин. Встречаются бляшки на туловище, половых органах, верхних конечностях, на слизистой рта. Диаметр бляшек варьирует в широких пределах и составляет от 2 мм до 5 см. Растут кожные образования медленно, постепенно распространяясь на окружающие ткани. Расположенные рядом элементы могут со временем сливаться.
Края образований неровные, слегка приподняты, розовая или красная поверхность обильно шелушится. Формирование плотных корок на поверхности элементов часто сопровождается появлением трещин. При удалении корок обнажается мокнущая розовая поверхность. По мере прогрессирования заболевания на поверхности бляшек могут появляться участки атрофии, бородавчатые разрастания, очаги неравномерного утолщения эпидермиса.
На половых органах бляшки могут содержать пигмент, а на головке полового члена поверхность образований может быть бархатистой или, наоборот, гладкой. При расположении образования на ногтевой фаланге шелушение наблюдается вокруг ногтя, а сама ногтевая пластинка может со временем деформироваться и расплавиться. Поражение кожных складок сопровождается развитием эритематозного или хронического неспецифического дерматита, присоединением неприятного запаха. Изъязвление поверхности элементов сыпи, контактная кровоточивость свидетельствуют о перерождении очагов дискоидного дискератоза в инвазивный рак.
Осложнения
Диагностика
Поставить диагноз по одному внешнему виду бляшек врачу-дерматологу бывает затруднительно. Для установления характера патологического процесса, стадии болезни, наличия у пациента сопутствующих заболеваний, которые могут повлиять на результативность лечения, проводится всестороннее обследование, которое помимо общеклинических и лабораторных тестов включает:
Дифференциальный диагноз болезни Боуэна проводят с рядом онкологических заболеваний: раком потовых желез, базальноклеточным раком, экстрамаммарным вариантом болезни Педжета. К числу дерматологических проблем, которые по своим клиническим проявлениям напоминают чечевицеобразный дискератоз, относят монетовидную экзему, псориаз, солнечный кератоз.
Лечение болезни Боуэна
Применяемые в современной медицине терапевтические и оперативные методы удаления очагов имеют свои преимущества и недостатки. Однако многообразие подходов к терапии дает возможность дерматоонкологу выбрать наиболее подходящий метод лечения с учетом локализации новообразования, его размеров, состояния пациента и наличия у него сопутствующей патологии.
Местное воздействие на очаги поражения позволяет снизить общую нагрузку на организм, что особенно важно для ослабленных больных, пациентов с иммунодефицитом, лекарственной непереносимостью и другими ограничивающими факторами. К числу методов терапевтического лечения относят:
- Местное применение лекарственных средств. Назначаются кремы с имиквимодом или 5-фторурацилом. Длительность лечения для каждого из пациентов определяется в индивидуальном порядке, составляет от 1 недели до 2-3 месяцев. Обеспечивают более глубокое проникновение 5-фторурацила, достижение значительной его концентрации в тканях окклюзионные повязки, ионофорез или предварительное лазерное облучение патологического очага.
- Фотодинамическая терапия. Метод предполагает применение средств, повышающих чувствительность тканей к световому воздействию. Активные ингредиенты лекарств накапливаются преимущественно в очагах поражения. Под воздействием света опухолевые клетки гибнут. Показано фотодинамическое лечение в первую очередь пациентам с множественными очагами значительной площади.
Способ удаления измененных тканей определяется техническим оснащением клиники, уровнем подготовки хирурга. Высокотехнологичные методы позволяют провести лечение с меньшим риском рецидива и рубцевания, однако они доступны далеко не везде. Более простые методики не требуют значительных затрат времени и финансов для того, чтобы получить удовлетворительный результат. Хирургическое лечение может включать:
- Простое оперативное удаление. Хирург иссекает новообразование в пределах здоровых тканей. Образец кожных покровов с дискератозом отправляется в лабораторию на экспресс-диагностику. Края раны стягиваются или проводится кожная пластика. Метод подходит для устранения патологических очагов небольшой площади, расположенных на туловище и конечностях. На лице могут остаться заметные рубцы.
- Микрографическую операцию Мооса. Данная хирургическая техника позволяет удалить новообразование слой за слоем, не повреждая здоровые ткани. Применяется она при рецидивах болезни Боуэна, иммунодефицитных состояниях, для удаления элементов в зонах повышенного риска: вокруг глаз и носа, в области гениталий. Более тонкая и аккуратная работа хирурга снижает вероятность развития рубцов.
- Кюретаж. Выскабливание очага поражения при помощи кюретки позволяет удалить эпидермис с очагами внутриэпидермального рака. Процедура имеет небольшое количество противопоказаний, проводится под местным обезболиванием, не нарушает самочувствия пациента, поэтому ее применение оправдано у широкого круга лиц старшей возрастной группы.
- Криотерапию. Метод эффективен в отношении одиночных образований небольшого диаметра. Под воздействием жидкого азота измененные ткани необратимо повреждаются и спустя некоторое время ссыхаются в плотную корочку. Заживление очагов происходит без рубцевания. Проведение криотерапии не требует предварительного обезболивания за исключением чувствительной к воздействиям области лица.
- Лазерную абляцию. Процедура проводится на неодимовой или углекислотной медицинской лазерной установке. Изменяя настройки аппарата, хирург может контролировать глубину и степень повреждения тканей. При помощи лазера удаляются одиночные очаги небольшого размера. Проводится лазерное лечение под местной анестезией. После удаления новообразований, расположенных в верхних слоях кожи, риск рубцевания минимальный.
Профилактика и прогноз
Прогноз в отношении выздоровления благоприятный. Болезнь Боуэна не угрожает жизни. После консервативного или хирургического удаления бляшек возможны рецидивы, которые хорошо поддаются лечению. Пациенту необходимо посещать своего лечащего врача 1 раз каждые 6-12 месяцев для своевременного выявления повторного появления бляшек.
Снизить вероятность развития патологии позволяет отказ от посещения соляриев, ограничение пребывания на открытом солнце в теплое время года, использование шляп, кепок с козырьками, рубашек и платьев с длинными рукавами, уходовой косметики с солнцезащитными фильтрами. Рекомендуется смена работы при наличии профессиональных вредностей, предотвращение постоянного травмирования кожи с помощью защитной одежды и перчаток.
Возникшие внутри ротовой полости новообразования нельзя оставлять без внимания. Припухлость, подобная бородавке может указывать на развитие опасной патологии – плоскоклеточного рака. Зная признаки болезни боуэна, можно своевременно обнаружить заболевание, приступить к эффективной терапии и предотвратить развитие опасных осложнений.

Болезнь Боуэна: особенности патологического состояния
Другая часть медиков указывает на то, что болезнь Боуэна является предраковым состоянием. Они отмечают такие характеристики патологии, как:
- локализация в верхнем слое кожных покровов;
- отсутствие метастазирования;
- отсутствие осваивания других тканей.
Проявляться болезнь Боуэна способна на любых участках эпидермиса, слизистых оболочек. Согласно данным статистики, зачастую пятна возникают в зоне головы, половых органов, ладоней. Реже проявляется болезнь боуэна в полости рта.
У болезни Боуэна выделяют нижеуказанные формы:
- анулярная. Возникает она чаще, чем другие виды болезни. Характеризуется наличием округлых очагов, приподнятыми краями, подобно кольцу;
- поражение ногтевого ложа. Данная патология опасна разрушением пластины ногтя;
- веррукозная. Этой форме характерно появление мелких выростов на поверхности новообразований. Эти выросты напоминают бородавки;
- пигментная. При ней наблюдается скопление меланина внутри клеток дермы, потемнение их окраса.
Развитие болезни Боуэна спровоцировано злокачественным перерождением здоровых клеток дермы, которые формируют плотные белки (кератиноциты). Иногда наблюдается трансформирование патологии в рак дермы (плоскоклеточный), который характеризуется агрессивным течением, скоростным разрастанием метастазов.
Согласно статистике, за год фиксируется около 14 случаев болезни Боуэна на 100 000 человек. Отмечается, что распространенность поражения дермы выше в районах тропиков. В группе риска люди, имеющие светлые кожные покровы. Обычно патологическое изменение клеток эпидермиса появляется на открытых зонах тела, на которые воздействуют прямые лучи солнца.
Болезнь боуэна у мужчин чаще обнаруживают на таких участках, как:
- шея;
- голова.
Болезнь боуэна у женщин чаще проявляется в следующих зонах:
- лицо;
- нижние конечности.
Ученые отмечают рост случаев болезни Боуэна с возрастом. В группу риска попадают люди старше 60 лет. Что касается частоты встречаемости патологического состояния, она одинаковая у мужчин, женщин.
Факторы, провоцирующие возникновение бoлeзни
Установить точные причины возникновения болезни Боуэна ученым еще не удалось. Но они сумели вычислить предрасполагающие факторы риска, которые представлены следующими пунктами:
- воздействие ультрафиолета;
- изменение кожных покровов (специалисты называют их старческими);
- воздействие ионизирующей радиации;
- травмирование дермы;
- вирусная инфекция (чаще всего это папиллома онкогенного типа);
- действие на дерму агрессивных химических веществ (смолы, деготь, мышьяк).
Болезнь Боуэна часто развивается в качестве следствия различных проблем эпидермиса:
- ороговевшая киста;
- эпидермодисплазия Левандовского-Лютца;
- актинический кератоз;
- ангиоретикулез Капоши;
- порокератоз Мибелли.
Также проявляться заболевание может при фотохимиотерапии у людей, болеющих псориазом.
Основные симптомы патологии
Новообразование может проявляться в виде одиночного пятна или же в виде множественных очагов. Визуально болезнь Боуэна напоминает бляшку с приподнятыми краями. Границы области поражения очерчены неровно. Постепенно это образование превращается в бляшку, у которой верх чешуйчатый.

Диаметр пятна доходит до 5 см. При наличии большого количества бляшек возможно их объединение в один очаг. Новообразование характеризуется красным окрасом. На поверхности пятна расположены чешуйки (они прилегают плотно друг к другу), которые легко снимаются. Иногда наблюдается периферический рост области поражения.
После появления новообразования может наблюдаться сухая, шелушащаяся дерма. Изначально пятна безболезненные, иногда ощущается зуд. Развиваясь, болезнь Бoyэнa сопровождается выделением из области поражения сукровицы, гноя. На его поверхности формируются корки.
Окрас пятна на дерме неравномерный. Наблюдаются зоны с различной интенсивностью цвета. В областях, где чешуйки уже отпали, видна неровная, бархатистая, умеренно влажная дерма. Также могут присутствовать бородавчатые вкрапления.
Если болезнь боуэна у мужчин локализуется на половом члене, она будет поражать область крайней плоти (конкретнее ее внутреннюю сторону). Повышение вероятности развития патологии у представителей сильного пола наблюдается после 40 лет. Патология на половом члене проявляется бляшкой с четкими границами, красным окрасом, гладкостью, влажностью дермы. Болезнь Боуэна, которая формируется в указанном месте, известна, как эритроплазия Кейра.
Патология, развивающаяся на половом члене, сопровождается следующими специфическими признаками:
- зуд;
- шелушение;
- красные пятна;
- выделение крови при мочеиспускании, эякуляции.
Бляшка может развиваться постепенно, за много лет увеличивать свои размеры. Согласно статистике, около трети случаев патологии постепенно трансформируется в плоскоклеточный рак. На то, что новообразование перешло в онкологию указывает изъязвление его поверхности.
Болень Боуэна внутри ротовой полости
В ротовой полости рассматриваемая патология тоже встречается. С такой локализацией образование считают облигатным предраком, характеризующееся частым перерождением в онкологию.
Внешне патология представлена красным пятном с неравномерным окрасом, имеет бархатистый, гладкий верх. Чаще всего она локализуется в зоне ротоглотки (может затрагивать корень языка, нёбные дужки, мягкое нёбо). На верхе новообразования могут возникать сосочковые разрастания. Иногда фиксируют распространение области поражения на десны позади коренных зубов, область губ.

При поражении болезнью Бoyэнa пациенты жалуются на появление неприятного ощущения в виде зуда. При объединении пораженных областей формируются бляшки неправильной формы. Может происходить углубление очаг заболевания. В этом случае на поврежденной области формируются эрозии, появляются зоны белого окраса, подобные лейкоплакии.
У женщин может наблюдаться поражение половых органов. Оно протекает, как неоплазия вульвы (внутриэпителиальная). Часто специалисты отмечают связь с инфицированием вирусом папилломы. Основными симптомами выступают:
- зуд;
- появление красных, шероховатых пятен;
- жжение.
Диагностика
При наличии подозрения на развитие болезни Боуэна специалисту нужно обнаружить внешние признаки патологии, собрать анамнез. Для этого потребуется тщательный осмотр эпидермиса.
Для подтверждения предполагаемого диагноза специалист должен провести биопсию. Данное исследование заключается в изучении тканей под микроскопом. Этот метод позволяет исключить различные патологические процессы, плоскоклеточный рак (инвазивный).
Биопсия визуализирует следующие признаки:
- гиперпигментация дермы;
- фигуры митозов;
- очаговый паракератоз;
- крупные ядра яркого окраса;
- беспорядочная локализация шиповатых клеток;
- вакуолизация клеток.
Дифференциальная диагностика
Может потребоваться дифференциальная диагностика по той причине, что симптомы рассматриваемой патологии подобны другим поражениям дермы. Довольно часто боуэна болезнь нужно дифференцировать с такими патологиями:
- болезнь Педжета;
- экзема;
- себорейный кератоз;
- псориаз;
- актинический кератоз;
- опоясывающий лишай;
- базально-клеточная карцинома;
- плоский красный лишай.
Особенности терапии
Определенного способа лечения рассматриваемой патологии нет. Лечение может включать следующие методы:
- криотерапия. Предполагает нанесение на поврежденные ткани аргона, жидкого азота;
- фотодинамическая терапия. На большие очаги повреждения наносят крем, включающий светочувствительное вещество. Затем проводят световое облучение;
- химиотерапия. Применяются химиотерапевтические препараты для наружного использования (имиквимод, 5-фторурацил, 1-5% мазь с фторурацилом);
- крюретаж. Эта хирургическая процедура представлена выскабливанием, проведением последующей электрокоагуляцией;
- хирургическая операция. Удаление хирургическим путем применяют часто из-за его эффективности. Иссекают образование скальпелем, накладывают швы;
- лучевая терапия. Для удаления образований на языке, в полости рта используют рентгенотерапию.
- лазерная терапия. Данный метод использовался мало, поэтому требуются дополнительные исследования. Но положительные результаты есть.
Указанные методы считаются весьма эффективными, но довольно сложно подбирать один из них для каждого отдельного случая.
Народные методы терапии эффективными не считаются из-за риска перерастания патологии в рак кожи. Допускается использование:
- отвара цветков, листьев чистотела;
- отвара сушеницы топяной;
- мази из сливочного масла, меда, настоя сушеницы.
Прогноз
При своевременном лечении прогноз благоприятный. Без удаления образования вероятность перехода в онкологии составляет 3 – 5%. Тем, кто перенес болезнь Бoyэнa не рекомендовано находиться под прямыми лучами солнца с 1000 до 1600. Требуется использование солнцезащитных средств с SPF от 30.
Смотрите также другие кожные болезни здесь.
Читайте также:

